Что такое острая порфирия
Что такое Порфирия?
Порфирия — редкое генетическое заболевание, требующее экстренного лечения.
Порфирии — гетерогенная группа метаболических болезней, обусловленных дефектом одного из восьми ферментов, участвующих в синтезе гема. История заболевания порфирия связана с венценосными особами Англии и мифами о вампирах, которые в действительности видимо страдали порфирией. Порфирии относятся к редким заболеваниям и встречаются с частотой 0,5–10 случаев на 100 000 населения.
Большинство порфирий относится к врожденным заболеваниям, преимущественно с аутосомно-доминантным типом наследования. В некоторых случаях порфирии, нарушение метаболизма может быть приобретенным и возникать под действием факторов, способствующих ингибированию ферментов синтеза гема. Проявления различных форм порфирии определяются характером накоплением и экскрецией токсичных предшественников гема. Семь основных форм порфирии делятся на эритропоэтические (эритропоэтическая уропорфирия и эритропоэтическая протопорфирия) и печеночные (остальные пять форм), в зависимости от того, в каких тканях накапливаются порфирины и их предшественники.
В зависимости от клинических проявлений все порфирии можно разделить на формы порфирии, протекающие преимущественно с вегетативными нарушениями, кожными симптомами или смешанные формы. Порфирии, характеризующиеся приступами с вегетативными нарушениями, называются печеночными, или острыми.
Порфирия. Симптомы.

В целом острые порфирии чаще проявляются атаками в виде проявления совокупности следующих клинических симптомов:
Приступы (атаки) Острой перемежающейся порфирии, протекают тяжело и характеризуется приступами мучительной боли в животе, имитирующей острый живот. Появлению боли при порфирии часто сопутствуют тошнота, рвота, психические и неврологические расстройства. У многих больных порфирией возникает боль в спине и проксимальных отделах конечностей, в сочетании с вегетативными нарушениями, включая артериальную гипертензию, ортостатическую артериальную гипотензию, тахикардию и запор. При всех видах острых порфирий. во время атак. моча приобретает характерный красный, розовый, или бурый цвет (возможно покраснение мочи при стоянии ее на свету в стеклянной банке), что связано с избыточным количеством порфобилина.
Порфирия. Провоцирующие факторы.
У большинства больных приступы порфирии возникают в возрасте 30–35 лет, причем у женщин в 4–5 раз чаще, чем у мужчин. В большинстве случаев приступы порфирии развиваются под действием провоцирующих факторов:
Порфирия. Клинические проявления.

Порфирия. Диагностика.
NB: При подозрении на атаку острой порфирии необходимо выполнить качественную реакцию с реактивом Эрлиха (повышение уровня порфобилиногена (ПБГ) мочи более чем в 5 раз выше нормы соответствует критериям атаки острой порфирии) и количественно определить уровень порфиринов в суточной моче.
В промежутках между приступами порфирии уровень предшественников порфирина (особенно ПБГ и АЛК) в моче может нормализоваться, что делает диагностику в этот период более сложной. проведение анализа Исследования ДНК используются для подтверждения диагноза приступов порфирии, оценки клинической значимости мутаций, выявления бессимптомных носителей среди родственников пациента.
Порфирия. Лечение.
Лечение атак острых порфирий должно быть максимально ранним и включает в себя введение высоких доз глюкозы и препарата гемин, приводящих к снижению скорости образования АЛК с последующей нормализацией клинических и биохимических показателей, включая уровень АЛК и ПБГ в моче. При тяжелых приступах лечение гемином следует начинать как можно раньше. Уровень смертности во время атаки, к сожалению, на данный момент, достаточно высок и обычно связан с дыхательной недостаточностью и нарушениями ритма сердца. Высокий уровень летальности и инвалидизации пациентов после перенесенной атаки порфирии обусловлен и отсутствием утвержденных Министерством здравоохранения РФ клинических рекомендаций по лечению Острой перемежающейся порфирии и затрудненного доступа пациентов к патогенетическому лечению препаратом Гемин, ввиду несовершенства региональной системы оказания экстренной помощи таким пациентам на уровне регионов/ клиник.
Порфирия. Законодательство.
В России Острая перемежающаяся порфирия входит в «Перечень жизнеугрожающих и хронических прогрессирующих редких (орфанных) заболеваний, приводящих к сокращению продолжительности жизни граждан или их инвалидности», утвержденного Постановлением Правительства №403 от 26 апреля 2012 г. что означает что лекарственное обеспечение таких пациентов (особенно высокозатратными препаратами) должно быть обеспечено за счет средств субъектов федераций. В некоторых регионах, в целях сокращения сроков обеспечения препаратом Гемин в период атаки, сформированы страховых запасы лекарства в количестве 3-4 упаковки на базе государственных складов субъекта федерации.
Порфирия. Врачи.
Российская экспертная группа врачей по порфирии, ведущая общероссийский регистр пациентов с порфирией, работает на базе ФГБУ «Гематологический научный центр» МЗ РФ (www.blood.ru). Консультативную поддержка врачей, столкнувшихся с порфирией, оказывают на базе федеральной клиники «Гематологический научный центр МЗ РФ (http://blood.ru/kontakty.html). Консультация может быть оказана в течении 3-х рабочих дней при письменном запросе лечебного учреждения на имя главного врача федерального медицинского учреждения.
Обеспечение российских пациентов с острой перемежающейся порфирией зарегистрированными в установленном порядке на территории РФ лекарственными препаратами, на основании Федерального закона №323 «Об основах охраны здоровья граждан в Российской Федерации» осуществляется за счет средств бюджетов субъектов Российской Федерации.
Порфирия. Помощь.
В случае отказов в обеспечении необходимого лечения, консультативная и/или юридическая поддержка для пациентов и врачей будет оказана при получении письменного запроса на сайте общественной организации «Союз пациентов и пациентских организаций по редким заболеваниям» силами рабочей группы “Российская ассоциация порфирии”. Дополнительная информация о заболевании, лечении и работе профильной общественной организации пациентов находится на сайте http://spiporz.ru/porfiriya/kontakty/
Порфирия — это тяжелое и поздно диагностируемое заболевание. Однако своевременно поставленный диагноз и правильное и своевременное. лечение позволяет уменьшить степень инвалидизации больных и значительно снизить риск неблагоприятных исходов.
Диагностика и лечение острых порфирий
Общая информация
Краткое описание
Национальное гематологическое общество
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТРЫХ ПОРФИРИЙ
Москва 2018 г.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Порфирии подразделяются на эритропоэтические и печѐночные в зависимости от ткани, где происходит преимущественное нарушение метаболизма порфиринов (см. классификация I) [10]. Вместе с тем, порфирии могут подразделяться на формы с поражением кожных покровов и острые, провоцируемые формы (см. классификация II).
— Поздняя кожная порфирия
Этиология и патогенез
Повышенная светочувствительность кожных покровов связана с фотохимическими реакциями, спровоцированными порфиринами. Избыток порфиринов в коже подвергается активному воздействию спектра солнечного излучения с длинами волн 400 – 410 нм, что приводит к образованию реактивных частиц, например, супероксид аниона, активирующего ксантин-оксидазу, и других метаболитов, повреждающих клетки базальной мембраны. Повторные атаки приводят к развитию нескольких слоѐв базальных мембран и образованию пласта кровеносных сосудов в поверхностных слоях дермы. Реактивные кислородсодержащие частицы также могут приводить к высвобождению гистамина из тучных клеток, усиливая явления фототоксичности.
Изменения кожи. Уропорфириноген – основной метаболит при поздней кожной порфирии стимулирует синтез фибробластами коллагена. При эритропоэтической протопорфирии жирорастворимый протопорфириноген откладывается в стенке сосудов дермы, приводя к их утолщению.
Пигментирование кожи и гипертрихоз наблюдаются в периорбитальных областях при поздней кожной порфирии и эритропоэтических порфириях, однако, механизм этих изменений до конца не изучен.
Эпидемиология
50-100 случаев на 100000 человек.
Клиническая картина
Cимптомы, течение
-эритема, волдыри на открытых участках кожи.
Диагностика
— качественного скрининг-теста свежего образца мочи больного с использованием реактива Эрлиха по методу Watson-Schwartz. При наличии в моче избытка ПБГ образуется окрашенный продукт розово-красного цвета;
— количественного определения содержания ПБГ в моче (норма не превышает 2 мг/л).
Следующим этапом диагностики является определение активности ферментов в клетках крови. Это позволяет подтвердить диагноз у больных с клиническими проявлениями заболеваний и выявить бессимптомных носителей. Несмотря на распространѐнность и удобство диагностики бессимптомного носительства порфирий путѐм оценки активности специфического фермента в клетках, этот метод не является абсолютно достоверным [8,6].
Дифференциальный диагноз
— соматизация и синдром хронической усталости
Первичный этап диагностики, на практике, является самым сложным и ответственным для врача. Вариативность течения и симптоматики ОП (особенно при атипичном и моносимптомном вариантах развития) создают значительные трудности в своевременной постановке этого диагноза, нередко уводя врача в сторону ошибочных предположений. Выполнение же скрининг теста на наличие избытка ПБГ в моче всем обращающимся без анализа первичных жалоб нерационально с точки зрения временных и материальных затрат. Опытным путѐм, подтверждѐнным статистическими данными, выделены характерные для ранних сроков течения и специфичные для ОП симптомы. Разработана шкала, содержащая данные анамнеза и симптомы как характерные для клинического течения острых порфирий, так и наиболее часто ложно приписываемых ОП. Скрининг имеющихся у пациентов симптомов и сопоставление этих симптомов с симптоматикой, представленной в таблице (приложение 1)*, позволяет по сумме баллов судить о степени вероятности наличия порфирии у больного. Такой подход позволяет минимизировать число ятрогений, связанных с назначением пациентам с неустановленным диагнозом порфириногенных препаратов.
Лечение
4. Рибоксин 2%-10мл в разведении на 100-200 мл 0.9% раствора NaCl, в/в капельно 1-2 раза в сутки, ежедневно 2-4 недели.
Порфирия ( Порфириновая болезнь )
Порфирии ‒ большая группа наследственных заболеваний, характеризующихся нарушением биосинтеза гема и накоплением его токсичных метаболитов. Клинические проявления крайне разнообразны – от светочувствительности и кожных высыпаний до болей в животе, полного паралича и острых психозов. Диагностика осуществляется с помощью молекулярно-генетических тестов, специальных лабораторных методов определения порфиринов и их предшественников в моче и кале, оценки активности ферментов в крови. Лечение заключается в мероприятиях, направленных на снижение образования токсических метаболитов, их выведение из крови, проведении симптоматической терапии и хирургических вмешательств.
МКБ-10
Общие сведения
Причины порфирий
В подавляющем большинстве случаев причиной порфирий выступают генетические мутации, обусловливающие неполноценность активности того или иного фермента, участвующего в биосинтезе гема. Исключением является поздняя кожная порфирия (спорадическая форма), которая развивается вследствие заболеваний печени (алкогольный гепатит, вирусный гепатит С) или длительной интоксикации тяжелыми металлами. Наследование порфирий происходит по аутосомно-доминантному или аутосомно-рецессивному типу. Синтезирование гема протекает в 8 последовательных этапов, за каждый отвечает свой фермент, кодируемый определенным геном. Для каждой формы порфирии существует специфичный ферментативный дефект.
Гем представляет собой комплексное соединение порфиринов с двухвалентным железом. Наибольшее количество гема образуется в печени и костном мозге. В печени гем входит в состав белков, участвующих в клеточном дыхании, расщеплении токсичных свободных радикалов и обезвреживании различных ксенобиотиков. В костном мозге гем используется для образования гемоглобина. Результатом сниженной активности ферментов является торможение синтеза гема на определенном уровне, что ведет к накоплению его токсичных промежуточных метаболитов.
Помимо генетической мутации, для развития острых порфирий необходимо воздействие провоцирующих факторов, стимулирующих выработку порфиринов. Такими факторами являются голодание, длительная инсоляция, стрессы, алкоголь, инфекции, интоксикация тяжелыми металлами (ртуть, свинец), лекарственные средства, подвергающиеся метаболизму системой цитохрома P-450 (нестероидные противовоспалительные препараты, антибиотики, антиконвульсанты, оральные контрацептивы, седативные средства). Особую роль играют колебания женских половых гормонов во время менструаций или беременности. У женщин месячные являются наиболее частым провоцирующим фактором, а беременность ассоциируется с тяжелым течением заболевания.
Патогенез
В результате неполноценности ферментов, участвующих в образовании гема, и действия провоцирующих факторов происходит увеличение концентрации его токсичных продуктов обмена. Для хронических порфирий характерно накопление протопорфирина, копропорфирина и упопорфирина. При острых формах возрастает количество порфобилиногена и дельта-аминолевулиновой кислоты (ДАЛК).
Порфирины накапливаются в коже и под действием ультрафиолетового излучения (солнечного света) запускают процесс перекисного окисления липидов, вызывая деструкцию и гибель клеток кожи. Копропорфирин и протопорфирин усиливают пигментацию кожи и ускоряют рост волос (гипертрихоз). Плохо растворимый в воде протопорфирин откладывается в клетках печени, закупоривает портальные тракты и желчные протоки. Отложение уропорфирина в эритроцитах приводит к их ускоренному разрушению в селезенке (гемолиз). Предшественники порфиринов (ДАЛК и порфобилиноген), накапливаясь в нервной ткани, вызывают демиелинизацию и аксональную дегенерацию нервных волокон.
Классификация
В основу разных классификаций порфирий положены различные критерии: клиническая симптоматика, локализация нарушения метаболизма порфиринов или тканевая тропность. Наиболее целесообразно выделять следующие виды порфирий:
Симптомы порфирий
При острых порфириях развиваются сильные боли в животе, задержка стула, учащение сердцебиения, повышение артериального давления, изменение цвета мочи (от розового до красно-бурого). Тяжесть состояния пациента в основном обусловлена неврологическими симптомами – болью по всему телу, снижением чувствительности, прогрессирующей мышечной слабостью, иногда достигающей полного паралича, судорожными припадками, различными психическими расстройствами (тревожность, психомоторное возбуждение, бред, галлюцинации).
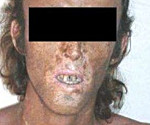
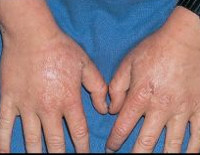
При поздней кожной форме возникает гиперпигментация участков кожи, подвергающихся постоянному воздействию солнечного света (лицо, шея, ушные раковины, верхняя часть груди, кисти рук). Кожа приобретает землистый или бронзовый оттенок. Также характерны гипертрихоз лобно-височной области лица, фотосенсибилизация, проявляющаяся повышенной ранимостью кожи и образованием пузырей с жидкостным содержимым. После вскрытия пузырей формируются эрозии. На местах разрешения эрозий образуются атрофические рубцы.
При эритропоэтических порфириях наблюдаются более выраженные признаки светочувствительности, чем при ПКП (ранимость, пузыри, эрозии). При длительном нахождении на свету появляется покраснение и сильное жжение кожи. Обширные эрозии оставляют после себя грубые рубцы на лице, что приводит к обезображиванию внешнего вида больного. В результате множественных рубцов на коже кистей рук развиваются контрактуры суставов, что значительно затрудняет их движения. Моча становится красной или розовой, а зубы окрашиваются в красно-коричневый цвет (эритродонтия). Из-за увеличенной селезенки могут появиться тяжесть или ноющие боли в левом подреберье. Специфический признак ЭПП – утолщение, огрубение и уплотнение кожи вокруг рта и глаз, на крыльях и спинке носа, на тыльных поверхностях кистей.
Осложнения
Нарушения порфиринового обмена ухудшают течение сердечно-сосудистых заболеваний, неблагоприятно влияют на углеводный метаболизм и повышают риск развития сахарного диабета 2 типа. Острые формы порфирий вследствие выраженной полинейропатии осложняются параличом дыхательной мускулатуры, аспирационной пневмонией, отеком головного мозга, тромбоэмболиями, рабдомиолизом. Постоянные эрозии кожных покровов могут привести к бактериальным инфекциям. При ЭПП из-за отложения нерастворимого в воде протопорфирина может развиться цирроз печени и печеночная недостаточность.
Диагностика
При подозрении на порфирию пациента направляют к врачу-гематологу. При постановке диагноза учитывается наличие заболевания у близких родственников, возраст больного, обстоятельства возникновения симптомов (инсоляция, прием лекарств или алкоголя, голодание, инфекции, менструации, беременность). Лабораторная диагностика порфирий следующая:
Эритропоэтические порфирии дифференцируют с дерматологическими заболеваниями (буллезным пемфигоидом, вульгарной пузырчаткой), с гематологическими патологиями, протекающими со спленомегалией (лейкозами, лимфомами, аутоиммунными гемолитическими анемиями) с болезнями почек. ПКП дифференцируют с заболеваниями печени, гемохроматозом, надпочечниковой недостаточностью. Острые порфирии следует дифференцировать с хирургическими заболеваниями, сопровождающимися сильной болью в животе, неврологическими и психиатрическими патологиями.
Лечение порфирий
Пациентов с острыми и эритропоэтическими порфириями необходимо госпитализировать отделение гематологии. Лечение ПКП возможно как в стационаре, так и в амбулаторных условиях. На сегодняшний день не существует эффективных методов, полностью ликвидирующих нарушения обмена порфиринов. Основной упор делается на патогенетическую и симптоматическую терапию, а также на устранение провоцирующих факторов. Способы лечения зависят от вида порфирий:
Прогноз и профилактика
Острые порфирии у взрослых. Клинические рекомендации.
Острые порфирии у взрослых
Оглавление
Ключевые слова
Острые порфирии (acute porphyrias);
Предшественники порфиринов (porphyrin`s precursors);
Врождённые заболевания (inborn disease);
Боль в животе (abdominal pain);
Список сокращений
?-АЛК – дельта-аминолевулиновая кислота;
АДГ – антидиуретический гормон;
ЖКТ – желудочно-кишечный тракт;
КТ – компьютерная томография;
МРТ – магнитно-резонансная томография;
ОП – острые порфирии;
ПКП – поздняя кожная порфирия;
снсАДГ – синдром неадекватной секреции антидиуретического гормона;
УЗИ – ультразвуковое исследование;
ЦБГ – цикл биосинтеза гемма;
ЦВК – центральный венозный катетер;
Термины и определения
Острые порфирии – группа заболеваний, объединяющая четыре нозологические формы, развитие которых связано с преимущественным нарушением метаболизма порфиринов в печени, имеющие быстро прогрессирующее течение с клиникой поражения различных отделов нервной системы.
Фотодерматоз – разнообразные морфологические элементы, отражающие поражение эпидермиса и дермы при контакте с дневным светом.
Порфирины – продукты промежуточных ступеней биосинтеза гема, обладающие различными биологическими и физико-химическими свойствами.
1. Краткая информация
1.1 Определение.
Острые порфирии (ОП) – группа генетически детерминированных заболеваний, ассоциированных с циклом биосинтеза гема, имеющих индуцированный характер, быстро прогрессирующее течение с поражением различных отделов нервной системы и нейрогуморальными нарушениями.
1.2 Этиология и патогенез.
В основе развития каждой формы порфирии лежит генетически обусловленное снижение или отсутствие активности определённого фермента в цепи биосинтеза гема, в результате чего происходит избыточное накопление продуктов порфиринового обмена перед ступенью, где находится дефектный энзим [1]. При ОП реализовать генетическое носительство и спровоцировать клиническую манифестацию заболевания могут порфириногенные факторы. К ним относятся [1,2,3]: алкоголь, лекарственные препараты, менструальный цикл, беременность, инсоляция, инфекции, гипогликемия.
Поражение нервной системы
Периферическая сенсорно-моторная полинейропатия является следствием вторичной демиелинизации нервных волокон.
Вовлечение вегетативной нервной системы является следствием поражения абдоминальных вегетативных сплетений и сопровождается спазмом сосудов брыжейки и нарушением моторики кишечника. Ослабление активности n. vagus приводит к преимущественному влиянию на сердечно-сосудистую систему симпатического отдела. Также в патогенезе ОП отмечено десятикратное увеличение экскреции катехоламинов и нарушение функции баро-рецепторов артериальных сосудов [6].
Нарушение функции центральной нервной системы является следствием токсического воздействия предшественников порфиринов на нейроны головного мозга, дефицита свободного пула гема в нейронах и развития длительного спазма артериол, гипонатриемии и гипергидратации, что приводит к тяжёлым энцефалопатиям [6].
Отмечается в клинике ОП с частотой до 20% случаев. Воздействие ультрафиолетового спектра излучения дневного света на кожные покровы пациента, содержащие избыточное количество порфиринов, приводит к воспалению в дерме и усилению синтеза коллагена [7].
Специфичным для ОП является синдром неадекватной секреции антидиуретического гормона (снсАДГ), обусловленный токсическим действием избытка порфиринов на гипофиз. Это провоцирует увеличение выброса АДГ в кровоток и задержке жидкости в интерстиции тканей, создавая угрозу отека мозга [6,8].
Острая дыхательная недостаточность
Является следствием нарушения иннервации диафрагмы и скелетной дыхательной мускулатуры. В развитии клиники дыхательной недостаточности парез диафрагмы появляется раньше пареза межрёберной скелетной мускулатуры [6,8].
Бульбарный синдром возникает при поражении подъязычного (XII пара), добавочного (XI пара), блуждающего (X пара) и языкоглоточного (IX пара) черепно-мозговых нервов и характерен для запущенных случаев ОП [6,8].
Имеют специфику у парализованных больных. Их можно разделить на 5 категорий [6]:
Инфекции дыхательных путей.
Инфекции мочевыделительной системы.
Инфекции челюстно-лицевых пазух.
Инфекции желудочно-кишечного тракта.
Инфекции центральных венозных катетеров (ЦВК).
Хроническая почечная недостаточность
Встречается у больных, страдающих от повторных приступов ОП в течение длительного времени (несколько лет). Патогенез поражения почек при повторных приступах ОП обусловлен воздействием следующих факторов [6,8]:
цитотоксическим и вазоспастическим воздействием на нефрон избытка порфиринов и их предшественников;
транзиторной артериальной гипертензией с очень высокими цифрами артериального давления во время приступов ОП, сопровождающейся патологическим вовлечением почечных артерий с последующим формированием артериоло-нефросклероза;
нефротоксичностью продуктов катаболизма тканей (миоглобин и др.), вследствие полинейропатии, возникающей при тяжёлых атаках ОП.
По литературным данным у больных, страдавших ОП, при аутопсийном исследовании были выявлены макроскопические и гистологические признаки нефросклероза [7,9,10].
1.3 Эпидемиология
Острые порфирии не являются эндемичными заболеваниями и с приблизительно одинаковой частотой встречаются во всех регионах земного шара. Частота встречаемости порфирий имеет такое соотношение [7,8,11]:
Поиск в электронных базах данных.
Базы данных, использованных для сбора / селекции доказательств:
Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрайновскую библиотеку, базы данных PUBMED и MEDLINE. Глубина поиска составляла 30 лет.
Методы, использованные для анализа доказательств:
Обзоры опубликованных мета-анализов;
Систематические обзоры с таблицами доказательств.
Методы, использованные для качества и силы доказательств:
Оценка значимости доказательств в соответствии с рейтинговой схемой доказательств (табл. П1).
Таблица П1. Рейтинговая схема для оценки силы доказательств.
Уровни достоверности доказательств
Описание
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок
Качественно проведенные мета-анализы, систематические обзоры или РКИ
Мета-анализы, систематические обзоры или РКИ с высоким риском систематических ошибок
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований с отсутствием или очень низким риском эффектов смешивания или систематических ошибок и высокой вероятностью причинной взаимосвязи
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Не аналитические исследования (описания случаев, серий случаев)
Описание методики анализа доказательств и разработки рекомендаций:
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучалась для того, чтобы убедиться в соответствии ее принципам доказательной медицины. Результат изучения влиял на уровень доказательности, присваиваемый публикации, что в свою очередь влияет на силу, вытекающих из нее рекомендаций.
Методологическое изучение фокусировалось на особенностях дизайна исследования, которые оказывали существенное влияние на качество результатов и выводов.
С целью исключения влияния субъективных факторов каждое исследование оценивалось независимо, как минимум двумя независимыми членами авторского коллектива. Различия в оценке обсуждались на совещаниях рабочей группы авторского коллектива данных рекомендаций.
На основании анализа доказательств последовательно были разработаны разделы клинических рекомендаций с оценкой силы в соответствии с рейтинговой схемой рекомендаций (табл.П2).
Методы, использованные для формулирования рекомендаций:
Оценка значимости рекомендаций в соответствии с рейтинговой схемой (табл. П2).
Таблица П2. Рейтинговая схема для оценки убедительности рекомендаций.
Уровни убедительности рекомендаций
Описание
Рекомендации основаны: по меньшей мере, на одном мета-анализе, систематическом обзоре или РКИ, оцененных как 1++, напрямую применимых к целевой популяции и демонстрирующих устойчивость результатов или группе доказательств, включающих результаты исследований, оцененных как 1+, напрямую применимых к целевой популяции и демонстрирующих общую устойчивость результатов
Рекомендации основаны: на группе доказательств, включающих результаты исследований, оцененных как 2++, напрямую применимых к целевой популяции и демонстрирующих общую устойчивость результатов или экстраполированных доказательств из исследований, оцененных как 1++ или 1+
Рекомендации основаны: на группе доказательств, включающих результаты исследований, оцененных как 2+, напрямую применимых к целевой популяции и демонстрирующих общую устойчивость результатов или экстраполированных доказательств из исследований, оцененных как 2++
Рекомендации основаны на доказательствах уровня 3 или 4 или экстраполированных доказательств из исследований, оцененных как 2+
Индикаторы доброкачественной клинической практики (Good Practice Points – GPPs):
Доброкачественная практика рекомендаций основывается на квалификации и клиническом опыте авторского коллектива.
Порядок обновления клинических рекомендаций: раз в 3 года.
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами авторского коллектива, которые пришли к заключению, что все существенные замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке сведен к минимуму.
Последние изменения и окончательная редакция данных рекомендаций были рассмотрены и утверждены 17 апреля 2014 г. на II Конгрессе гематологов.
Приложение А3. Связанные документы
Приказ Министерства здравоохранения Российской Федерации от 9 ноября 2012 г. № 793н «Об утверждении стандарта специализированной медицинской помощи при впервые выявленной острой порфирии, первый приступ, протекающий с симптомами клиники дыхательной недостаточности»;
Приказ Министерства здравоохранения Российской Федерации от 24 декабря 2012 г. № 1461н «Об утверждении стандарта специализированной медицинской помощи при впервые выявленной острой порфирии (первый приступ с осложненным течением)»;
Приказ Министерства здравоохранения Российской Федерации от 9 ноября 2012 г. № 794н «Об утверждении стандарта специализированной медицинской помощи при острой порфирии, впервые выявленной (первый приступ, протекающий без осложнений)»;
Приказ Министерства здравоохранения Российской Федерации от 9 ноября 2012 г. № 820н «Об утверждении стандарта специализированной медицинской помощи при впервые выявленной острой порфирии (первый приступ, протекающий на фоне беременности)»;
Приказ Министерства здравоохранения Российской Федерации от 9 ноября 2012 г. № 821н «Об утверждении стандарта специализированной медицинской помощи при подостром течении острой порфирии, осложнившейся формированием хронической почечной недостаточности».
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
При постановке диагноза ОП одному из членов семьи необходимо обследовать всех кровных родственников, т.к. заболевание наследственное с частотой распространения у родственников 25%.
При подтверждении диагноза ОП необходимо встать на учет в региональный департамент здравоохранения в списки орфанных заболеваний, это гарантирует возможность получения патогенетической терапии в счет средств регионального бюджета.
Даже при условии носительства дефектного гена дети в возрасте от 1 до 14 лет ОП не заболевают. Молекулярно-генетическая диагностика у них может быть отложена до пубертатного возраста.
Пренатальная диагностика у беременных с ОП не является обязательной, т.к. генетический дефект может быть не передан плоду, а проведение биопсии хориона может вызвать осложнения течения беременности.