Что такое плацебо в медицине при испытании вакцины
Эффект плацебо: доктор Мясников рассказал о вакцинах-пустышках
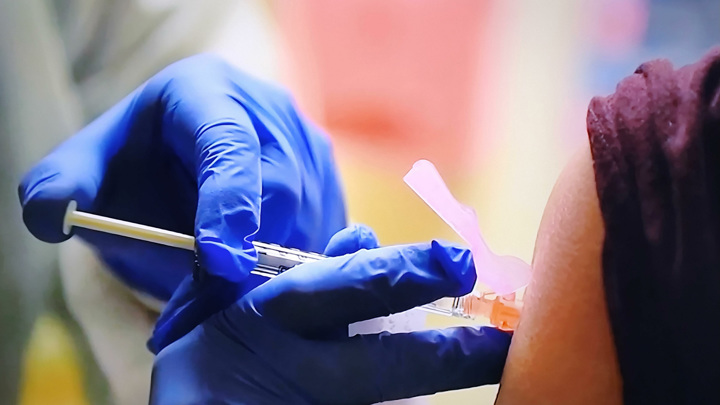
В России продолжается вакцинация от коронавируса добровольцев, среди которых, в том числе, и известный врач и ведущий телеканала «Россия 1» Александр Мясников.
Согласно мировой медицинской практике, во время испытания новых вакцин с целью исследовать эффект плацебо некоторым пациентам вводятся «пустышки».
Вести.Ru спросили у доктора Мясникова, как это происходит и распространяется ли на новую российскую вакцину от коронавируса.
Врач объясняет, что обычно формируются две группы пациентов: те, которые получают реальный препарат, и те, которые получают «пустышку».
По мировой практике, поясняет Мясников, реальную вакцину обычно получают 20 тысяч человек и 10 тысяч – это «группа плацебо».
И здесь есть два варианта. Первый – слепой метод, когда пациент не знает, что ему вводят: лекарство или «пустышку».
Второй вариант – двойной слепой метод, когда ни врач, ни пациент не знают, что именно вводят.
Эта информация до поры до времени хранится в специальном месте в запечатанном конверте.
«И только потом, когда по результатам запечатанный конверт вскрывается, мы узнаем, что было введено конкретному пациенту», – поясняет врач.
Он рассказывает, что бывают случаи, когда человек уверяет: он чувствует себя отлично, «вакцина» подействовала, а на самом деле ему ввели «пустышку».
Но бывает и наоборот: человек жалуется, что ему все хуже и хуже, а оказалось, что ему была введена реальная вакцина.
«Это называется двойной слепой метод», – поясняет доктор Мясников.
При этом врач ушел от прямого ответа на вопрос, есть ли такая «группа плацебо» в ходе испытания на добровольцах вакцины от коронавируса, отметив лишь, что такая практика является общепринятой.
Ранее в интервью Вестям.Ru врач рассказал о своем отношении к статистике по коронавирусу и назвал дистанционное обучение школьников «вредным и глупым».
Для чего используется плацебо при проведении клинических исследований?
Для чего используется плацебо при проведении клинических исследований?
При проведении клинических исследований новый препарат иногда сравнивается с плацебо – препаратом, не содержащим действующего вещества («пустышка»), но полностью соответствующим изучаемому препарату по своему внешнему виду, виду упаковки, вкусовым качеством и т.д.
Плацебо применяется только в тех случаях, когда для заболевания или изучаемой клинической ситуации не существует доказано эффективного стандартной терапии, которое можно было бы использовать в качестве сравнения, например, в тех случаях, когда новый препарат предназначен для лечения тех видов рака, которые нечувствительны к существующим методам воздействий.
По этическим и юридическим соображениям плацебо никогда не применяется в тех случаях, когда есть существующие эффективные методы лечения. Единственным исключением являются те исследования, где пациент получает новый препарат или плацебо в сочетании со стандартной терапией (не вместо неё!). К примеру, может изучаться эффективность добавления нового «таргетного» препарата к химиотерапии. В этом случае, попав в группу плацебо, пациент будет получать стандартную терапию и плацебо – таким образом, он в любом случае будет получать наиболее эффективное лечение, которое существует для его заболевания.
Группа сравнения необходима для того, чтобы была возможность понять, действительно ли новый препарат эффективен и уточнить, насколько он безопасен. К примеру, не все опухоли растут с одинаковой скоростью, и если новый препарат замедляет и останавливает её рост, без использования группы сравнения невозможно понять – отсутствие увеличения размеров опухоли является следствием проводимого лечения или свойств самой опухоли (медленный рост)?
По соображениям, связанным с медицинской этикой, применение плацебо не допустимо в тех ситуациях, когда это может приводить к страданиям пациента или лишению его лечения эффективным препаратом. Во многих исследованиях распределение пациентов в группу плацебо и изучаемого препарата осуществляется неравномерно, например, в группу нового препарата попадает в два раза больше пациентов, чем в группу плацебо. Кроме того, дизайном некоторых исследований предусмотрен «переход» пациентов из группы плацебо в группу исследуемого препарата в случае, если будет выявлено значимое преимущество нового лекарства.
Прививка от коронавируса – плацебо? Топ-8 мифов о вакцине и их разоблачение
Один из самых распространённых мифов. Развеять его просто: вакцина «обучает» иммунную систему. Причём не просто бороться с вирусом, а максимально быстро уничтожить его с помощью атаки на самые слабые и уязвимые места COVID-19.
Когда непривитый человек заражается коронавирусом, его организму приходится самостоятельно вырабатывать антитела для борьбы, при этом параллельно бороться с осложнениями, которые с большой долей вероятности появятся вместе с ковидом.
Эксперты не отрицают, что после вакцинации можно заболеть коронавирусом, но течение болезни пройдёт гораздо легче.
Проведём аналогии с прививкой от гриппа: учёные проводили исследования и выяснили, что вероятность заразиться у вакцинированных в десять раз меньше.Согласно статистике, только 5 % госпитализированных пациентов были привиты вакциной от коронавируса. Соответственно, остальные, если заражались, то переносили COVID-19 в лёгкой форме у себя дома.
Важно отметить, что вакцина не даёт гарантии того, что вы не заразитесь. С её помощью вашему организму будет легче побороть коронавирус и обойтись малой кровью.
В самой популярной на данный момент вакцине в России «Спутник V» не используется РНК (рибонуклеиновая кислота), которая, как считают антиваксеры, способна изменить ДНК человека.
Специалисты давно опровергли этот миф, аргументируя тем, что вероятность подобного исхода стремится к нулю и не всегда возможна даже в лабораторных условиях.
При этом некоторые зарубежные вакцины используют РНК: она попадает в клетку рядом с местом инъекции и побуждает начать выработку белка, который находится в возбудителе COVID-19.
Человеческая иммунная система распознаёт его и начать выработку антител. Специалисты отмечают, что информационная РНК не то же самое, что ДНК, и не может с ней объединяться, следовательно, риск возникновения рака равен нулю.
На скорость разработки повлияло несколько факторов. Первое — технологии. Современные лаборатории далеко ушли вперёд даже от 80-90-х годов прошлого века. Второе — неизвестный вирус, уничтожающий людей и экономику во всём мире.
Кроме этого, такой быстрой разработки вакцины способствовало исследование вируса ближневосточного респираторного синдрома MERS, которое проходило уже три года. Он родственник COVID-19 из группы бета-коронавирусов.
Риск заболеть коронавирусом снижается. Что касается других заболеваний — зависит от человека. Многие считают, что прививка позволяет не носить маску или не мыть руки. Но это совсем не так. Несоблюдение простых правил гигиены увеличивает вероятность заразиться.
Кроме этого, не стоит думать, что антитела к коронавирусу спасают и от «мелкой» простуды. После любой прививки организму необходимо время, чтобы вновь набраться сил и стать более устойчивым.
Побочные эффекты не повод считать, что вакцины «недоделаны». На самом деле «побочки» — эффекты от вакцины, которые создаёт наш организм. Единственный полностью безопасный укол — физраствор, навряд ли он поможет вам в случае с COVID-19.
Сложность в том, что не существует стандартного человека. Все имеют индивидуальные заболевания, непереносимости. Даже на самый простой аспирин люди реагируют по-разному, что уж говорить о вакцине.
Поэтому учёные пытаются создать максимально универсальный препарат, но сделать так, чтобы ни у кого не было побочного эффекта, увы, невозможно.
В интернете можно найти много фотографий и моделей SARS-CoV-2, но антиваксеры утверждают, что они ненастоящие. В вакцине «Ковивак» есть настоящий коронавирус, так как он лежит в её основе.
Этот вирус взяли у человека, заболевшего в начале 2020 года. После его обезвредили и стали использовать в одной из вакцин.
В Германии объявляли конкурс и обещали несколько миллионов тому, кто принесёт настоящий коронавирус. Но сложность в том, что его нельзя увидеть просто под микроскопом — учёные использовали для этого поток электронов, с помощью их движения и можно определить размер и форму исследованных частиц, в частности, вируса.
Полученный результат представляется в виде компьютерной генерации, и организаторы конкурса в Германии не захотели принимать цифровые копии, сославшись на то, что всё это может быть фейком.
Достаточно вспомнить публикацию одного из ведущих мировых медицинских журналов Lancet с данными о третьей (заключительной) фазе испытаний «Спутника V». Исследование показало, что введение вакцины обеспечивает 91,6 % эффективности против COVID-19. Испытания проходили ещё в конце прошлого года.
«Разработку вакцины Sputnik V многие критиковали за поспешность и отсутствие прозрачности. Но результат, о котором сообщает журнал, ясен, научный принцип вакцинации продемонстрирован, а это означает, что теперь ещё одна вакцина может присоединиться к борьбе за снижение заболеваемости COVID-19», — написали специалисты в рецензии на опубликованную статью.
За «Спутником» третью фазу прошли и другие вакцины, зарегистрированные в России. Разработчики «ЭпиВакКороны» доложили о 100 % эффективности, «КовиВака» — о 90 %.
Зачем вводить плацебо участникам первой волны вакцинации от коронавируса?
Лента новостей
Все новости »
«Если в той группе, которой вводят эту так называемую вакцину, меньше будет случаев заражения, чем в группе, в которой вводят плацебо, тогда мы будем говорить, что есть какой-то эффект», — говорит завотделом ЦНИИ эпидемиологии Роспотребнадзора Вадим Покровский
Десяти тысячам участников первой волны вакцинации введут плацебо, сообщает ТАСС. В третьем этапе испытаний перспективного препарата Центра имени Гамалеи примут участие 40 тысяч человек, в первую очередь медики и учителя. Почему четверти добровольцев достанутся инъекции-пустышки?
Сначала — расстановка точек над i. В России пока не начинается «массовая вакцинация от коронавируса в рамках пострегистрационных исследований», как пишут многие агентства и СМИ, — 5 сентября должен стартовать третий этап испытаний вакцины, которая пока успела получить только временную регистрацию.
Приоритет при подборе добровольцев отдан работникам образования и здравоохранения — они относятся к группе риска. Участие в испытаниях было заявлено как добровольное, но опасения по поводу принудительной составляющей, судя по всему, имеются — представителю Минпросвещения даже пришлось опровергать слухи об этом в беседе с «КП». Business FM спросила учителей и медиков о том, не пытались ли их заставить стать добровольцами, и о взглядах на вакцинацию в их коллективах.
Олег, медработник
«Я бы сказал, разнополярные. То есть некоторые отрицают, у некоторых есть обоснованные медицинские противопоказания. А остальные, в том числе как я, я-то прививался, я отношусь к этому достаточно спокойно. Никаких проблем у меня с этим. И у тех, кто прививался, никаких проблем не было. Поэтому разнополярные».
Леонид Перлов, учитель географии лицея «Вторая школа»
«Я пока случаев принуждения к вакцинации не знаю. У меня такой информации нет. Не знаю, вполне может оказаться, что хотите отказываться — отказывайтесь, но к работе не допустим. Как я сам? Я бы не стал. По нескольким соображениям. Даже если отбросить возраст и состояние здоровья, то это экспериментальная вакцина. Исследования по ней не закончены. Из тех коллег, с которыми я это дело обсуждал, желающих добровольно вакцинироваться не нашлось ни одного».
Александр Аврамов, анестезиолог-реаниматолог лечебно-реабилитационного центра Минздрава России
«В нашей больнице действительно предлагали проходить вакцинацию от коронавируса, вроде говорили про то, что она планируется где-то в начале сентября, точную дату пока никто не знает, пока ограничились тем, что собирали списки желающих, тех, кто хочет вакцинироваться. Это все сугубо добровольно, то есть никакого принуждения к этому не было. Что касается настроений в коллективе, то по-разному: кто-то хочет вакцинироваться, кто-то нет. Это все в зависимости от личных взглядов каждого человека, от степени его информированности и так далее. Если говорить лично про меня, то я записался в эти списки, то есть я собираюсь вакцинироваться, как только это будет возможно».
С учетом привлечения большого числа представителей уязвимых профессий к испытаниям возникает справедливый вопрос: зачем вводить им плацебо? Если разработчики уверены в своем препарате — а о доказанной безопасности и об эффективности вакцины неоднократно заявляли и ученые, и чиновники — почему не дать всем врачам и учителям настоящую вакцину? Объясняет заведующий отделом Центрального НИИ эпидемиологии Роспотребнадзора, академик РАН Вадим Покровский.

Третьей фазы испытаний уже достигли восемь перспективных вакцин от коронавируса. Кроме Центра имени Гамалеи, к финишной черте приближаются AstraZeneca, Pfizer и Moderna — они опережают российских разработчиков примерно на месяц, а также проекты четырех китайских лабораторий.
По численности добровольцев Россия лидирует — в исследованиях Pfizer и Moderna участвуют по 30 тысяч человек. При нормальных условиях продолжительность третьей фазы испытаний вакцины может достигать 12 месяцев. Глава Минздрава Михаил Мурашко надеется, что по-настоящему массовая вакцинация россиян начнется уже в ноябре.
Эффект плацебо: что могут получить испытатели вакцины
Фармаколог рассказал, как при испытаниях лекарств работают «пустышки»
Сегодня весь мировой фармпром работает над средствами, которые помогли бы победить коронавирус. Разрабатываются и препараты, и вакцины. Помимо прочего, разработчики должны четко следить, не является ли в некоторых случаях положительное действаие препаратов всего лишь эффектом плацебо? О том, что такое эффект плацебо, все ли подпадают под его чары и почему он возникает, нам рассказал клинический фармаколог Орест Ибрагимов.
— Орест Борисович, когда и при каких обстоятельствах был открыт эффект плацебо?
— Вот в интернете пишут, что его открыли в 1955 году, но это, конечно, не так. Тогда его официально описали. Однако эффект плацебо известен врачам со времен Гиппократа и состоит, по сути, в том, что назначаемое пациентам врачом средство даже если оно «пустышка», может иметь терапевтический эффект, который выражается только благодаря вере пациента в его силу. С тех пор плацебо можно считать одним из самых «эффективных» средств в медицине, и усилия ученых в разработке новых лекарств по сути направлены на то, чтобы доказать, что новый препарат достоверно эффективнее плацебо.
— Насколько это просто?
— Доказать это не всегда просто. Очень трудно доказать эффект препаратов, например, в кардиологии, особенно, если эффект от лекарства оценивается не по объективным показателям (ЭКГ, анализы крови), а по субъективным, таким как самочувствие пациента.
Ученые оставили любые попытки доказать эффективность по сравнению с плацебо всех препаратов, относящихся к пищевым добавкам, а также всех гомеопатических лекарственных средств. Это невозможно. Плацебо всегда работает не хуже.
«Великолепно» работает плацебо и при ряде заболеваний ЖКТ, и даже порой при бронхиальной астме. В этой связи во всем мире в качестве обязательного этапа для доказательной медицины принято клиническое испытание, дизайн которого предусматривает сравнение с эффектом плацебо. Причем «по-правильному» сравнивать эффектность с плацебо в так называемом двойном слепом плацебо- контролируемом исследовании. Это значит, препаратом с действующим веществом и пустышку невозможно отличить по внешнему виду. И об этом не знает ни действующий врач, ни пациент. Эти данные организатор исследований имеет право открывать только после завершения клинических исследований.
Однако по отношению к препаратам для лечения коронавируса, равно как и к препаратам для лечения заболеваний, представляющих угрозу жизни пациентов (онкология, ВИЧ), применение плацебо в качестве сравнения всегда вызывает у врачей этическую дилемму. Потому что очевидно: те из пациентов, кому достанутся пустые таблетки, будут лечиться «добрым словом». Решает эту этическую дилемму во всем мире специальный Этический комитет, который определяет формат исследований в каждом конкретном случае. Тем не менее, если следовать международным протоколам европейских и американских регуляторов, их подход в этом отношении весьма прагматичен – сначала доказать эффективность, пусть даже «дорогой ценой», а потом давать разрешение на применение. Поэтому европейцы и американцы настаивают на плацебо-контролируемых исследвоаниях.
— Терапевтические эффекты при приеме плацебо реальны или мнимы?
— Есть люди склонные, а есть совершенно не склонные к плацебо?
— Разные люди реагируют на плацебо по-разному, и это зависит от психосоматического статуса пациента, от его восприимчивости и подверженности влиянию и способности отключить критическое мышление.
— То есть, такие люди легко становятся жертвами мошенников, попадают в секты?
— Совсем не обязательно. Это, скорее, зависит от уровня доверия к врачу, от того, принимаете ли вы его установку на выздоровление. Если человек настроен скептически с самого начала, перепроверяет назначения в Интернете – ни лекарства, ни плацебо не будут иметь действия.
— Это общеизвестно. Ведь говорят же – хочешь найти себе болезнь, поищи в Интернете. И найдете, как у классика, все, кроме родильной горячки.
— Этак можно сказать, что эффективных лекарств не существует, все зависит от веры в них..