Что такое шунтирование ноги
Аорто-бедренное шунтирование
Аорто-бедренное протезирование применяется при закупорке (окклюзии) аорты и отличается от шунтирования тем, что протез пришивается конец в конец к брюшной аорте, тем самым весь кровоток к ногам идёт только по протезу. При шунтировании протез пришивается в бок аорты и сохраняется остаточный кровоток по поражённым подвздошным сосудам.
Аорто бедренное бифуркационное шунтирование отличается большой эффективностью и безопасностью, но с осторожностью должно применяться у больных старческого возраста и с тяжёлой сопутствующей патологией. Операции на брюшной аорте имеют небольшой риск для жизни (не более 3%) и предупреждают развитие ишемической гангрены у больных с синдромом Лериша.
Особенности операции в Инновационном сосудистом центре
Хотя аорто-бифеморальное шунтирование является одной из самых распространённых сосудистых операций и выполняется во многих сосудистых отделениях, но в нашей клинике применяются определённые подходы, позволяющие улучшить ближайшие и отдалённые результаты операции, особенно в сложных случаях.
Основной проблемой при выполнении АБШ остаётся травматичность доступа и, связанные с этим ранние послеоперационные проблемы. В нашей клинике для выполнения аортобедренного шунтирования применяется забрюшинный доступ, без вскрытия брюшной полости. Это позволяет проводить операции под перидуральной анестезией без общего наркоза и обеспечивает комфортное течение послеоперационного периода.
Для выполнения повторных операций на аорте при нагноении сосудистых протезов или тромбозе нашими хирургами может применяться доступ к грудному отделу аорты с помощью расширенного левостороннего бокового доступа. Такой подход позволил выполнять операции у больных, которым отказали все другие клиники.
Другой важной особенностью хирургического лечения в нашей клинике является возможность ангиографии во время операции. Мы обязательно проводим контрастное исследование после аорто-бедренного шунтирования для того, чтобы оценить гемодинамическую корректность сосудистой реконструкции и выявить возможные проблемы. Такой подход позволяет увеличить возможность проведения операции и улучшить непосредственные результаты.
Использование интраоперационной ангиографии позволяет оперировать больных с тяжёлым кальцинозом брюшной аорты, не позволяющим применить обычные методы пережатия сосуда. Для контроля над кровотечением мы применяем раздувание специального баллона в аорте, позволяющего перекрыть кровоток на время подшивания сосудистого протеза к аорте. Баллон проводится через доступ на руке. Такая же методика позволяет нам успешно оперировать разрывы аневризмы брюшной аорты.
Результаты операции аорто-бедренного шунтирования в нашей клинике очень хорошие. Успех лечения достигается у 97% больных с поражением аорто-подвздошного сегмента.
Предоперационная подготовка
Перед операцией необходимо полное обследование всех сосудистых бассейнов. При выявлении язв или эрозий желудка проводится предварительное лечение. Должна быть проведена санация полости рта.
Уточнение картины поражения сосудов достигается с помощью компьютерной ангиографии (МСКТ). При выявлении значимых поражений сонных или коронарных артерий решается вопрос о преимущественной реваскуляризации этих бассейнов до операции на аорте. До операции необходимо скорректировать все имеющиеся нарушения белкового и электролитного обмена, увеличить уровень гемоглобина крови. Накануне операции необходимо прочистить кишечник специальным препаратом и клизмами. Ужин накануне операции должен быть очень лёгким. Операционное поле (живот, бёдра) тщательно избавляют от волос. Пациенту вводят седативные препараты для снятия тревоги перед операцией.
Обезболивание при аорто-бедренном шунтировании
В нашей клинике оперативное вмешательство проводится обычно под перидуральной анестезией. В спину устанавливается специальный катетер, по которому поступает анестезирующий препарат. Достигается полноценное обезболивание и расслабление мышц для забрюшинного доступа. С целью седации (успокоения) пациенту вводятся лёгкие седативные препараты. При операциях на грудном отделе аорты используется общий наркоз. Анестезиолог непрерывно мониторирует артериальное давление, насыщенность крови кислородом. Для адекватного введения препаратов пациенту устанавливается подключичный венозный катетер. Мочевой пузырь дренируется катетером для контроля за функцией почек.
Варианты операции аорто-бедренного шунтирования
Аортобедренное шунтирование может выполняться в двух вариантах:
Для успеха операции необходимо обеспечить хороший отток крови из протеза, иногда артерии на бедре бывают тяжело поражены. В этих случаях в нашей клинике применяются методы двухэтажных шунтирований, когда в паховой области создаётся соединение между протезом и наиболее пригодной артерией, после чего дальше из протеза запускается шунт из большой подкожной вены в низлежащие артерии на ноге. Таким образом, кровоток из протеза распределяется по всей ноге и не возникает застоя крови, ведущего к тромбозу и закупорке протеза. При выраженном поражении артерий в паху возможно выполнение протезирования бедренной артерии. Это позволяло восстановить кровоток при плохом состоянии периферического сосудистого русла.
Ход операции аорто-бедренного шунтирования
После выделения брюшного отдела аорты оценивается степень её повреждения атеросклеротическим процессом. Операция заключается в выделении аорты выше места поражения через разрез на боковой стенке живота и бедренных артерий в верхних отделах бёдер. В свободный от бляшек участок аорты вшивается искусственный сосуд, сделанный из инертного пластического материала, который не вызывает реакции окружающий тканей. Затем ветви этого сосудистого протеза выводятся к бедренным артериям и пришиваются в свободные от поражений участки. Таким образом, обходится закупоренный участок и кровь легко проникает в ноги.
Возможные осложнения аорто-бедренного шунтирования
Операция на брюшной аорте является большим хирургическим вмешательством. Правильное определение показаний позволяет снизить риск неблагоприятного исхода операции. Летальность после реконструктивных операций на аортоподвздошно-бедренном артериальном сегменте составляет около 3%. Основные осложнения аорто-бедренного шунтирования:
Если аортобедренное шунтирование выполнялось по поводу критической ишемии, то ткани ног были в состоянии полужизни, начинались процессы распада белков, предгангренозные и гангренозные изменения. Внезапный запуск крови приводит к вымыванию из тканей продуктов незавершённого метаболизма, которые могут оказывать на организм токсическое действие. Чаще всего это проявляется изменением активности печёночных ферментов, почечных анализов. Может отмечаться повышение температуры тела, учащение дыхания и сердцебиения.
Недостаток кровообращения, который существовал в ногах длительное время, приводит к образованию тромбов в мелких и крупных венах ног. Восстановление кровообращения может вызвать активизацию кровотока в венах и привести к «вымыванию» мелких тромбов с переносом их в лёгкие с развитием тромбоэмболии. Для профилактики этого осложнения используется назначение гепарина и максимально быстрая активизация пациента.
Редкое осложнение, которое развивается при повреждении лимфатических узлов в паховых областях, когда образуются большие скопления лимфы в подкожной клетчатке. Осложнение неприятное, но при правильном ведении малоопасное. Необходимо настойчиво пунктировать скопления лимфы, не допуская их инфицирования. Постепенно накопление лимфы уменьшится, и проблема разрешится.
Осложнение, которое может развиваться при плохой хирургической технике, технических трудностях на фоне рубцовых процессов, нарушении правил асептики, наличии инфекционного процесса в паховых лимфатических узлах. Нагноение послеоперационных ран опасно возможностью нагноения сосудистых протезов. Если оно поверхностное,то должно быть немедленно дренировано. Если в гнойный процесс вовлечён сосудистый протез, то он должен быть максимально удалён и заменён другим, в обход гнойной раны. Вообще, нагноение сосудистых протезов является самым сложным осложнением в сосудистой хирургии и требует от хирургов большой смелости и находчивости в лечении.
Обычно развивается или в первые дни после операции или через несколько месяцев или лет. Основной причиной тромбозов после аортобедренного шунтирование является нарушение оттока крови из протеза. Это бывает при неадекватном подборе размера протеза к отводящей артерии, недооценке воспринимающего русла. В нашей клинике проводится обязательная ультразвуковая оценка потока крови по шунту и отводящей артерии. При выявлении несоответствия между притоком и оттоком выполняются дополнительные методы разгрузки шунта. Чаще всего это дополнительные шунты к артериям голени. Поздние тромбозы могут развиваться из-за развития рубцовой ткани в анастомозах сосудов с протезом. Для выявления таких сужений всем больным после АББШ необходимо дважды в год проходить ультразвуковое обследование сосудистой реконструкции. При выявлении признаков нарушения проходимости кровеносных сосудов необходима дополнительная сосудистая коррекция.
 Послеоперационный период
Послеоперационный период
После восстановления прямого тока крови к ногам явления недостаточности кровообращения полностью ликвидируются. При простом физикальном осмотре важно определить, что ноги становятся тёплыми и немного отёчными. В первые 2-3 суток бывает нестабильное артериальное давление, поэтому пациенты находятся под наблюдением реаниматолога. На второй день удаляются дренажи из живота и ног. Полноценное питание начинается со 2 суток послеоперационного периода. Обезболивание достигается перидуральной анестезией, а к 3 суткам обычно оно уже не требуется. Вставать обычно разрешается после 3 суток с момента операции. При гладком послеоперационном течении пациенты выписываются обычно на 7-9 сутки после аортобедренного шунтирования.
Прогноз
Шунты служат долго — 95 % проходимы в течение 5 лет и около 90% в течение 10 лет. Продолжительность работы шунта зависит от общего состояния сосудов и соблюдения пациентом предписаний врача. Необходимо периодическое наблюдение у оперировавшего хирурга и контрольные ультразвуковые исследования. Для профилактики прогрессирования атеросклероза проводится комплекс мер по снижению холестерина и нормализации обмена веществ.
Программа наблюдения
Повторные осмотры у сосудистого хирурга и УЗИ проводятся через 3 месяца после выписки, а затем ежегодно. При контрольных осмотрах оценивается функция шунта, достаточность кровотока в ногах и правильность приёма пациентом назначенной антитромботической терапии.
Основа успешной жизни после аорто бедренного шунтирования это физические нагрузки, приём антитромботических препаратов и регулярный осмотр у лечащего врача с выполнением УЗИ контроля за функцией шунта. Если выявляются сужения шунта, то необходимо выполнить эндоваскулярную коррекцию. При выполнении этих предписаний вы забудете о риске гангрены от атеросклероза.
Шунтирование сосудов нижних конечностей
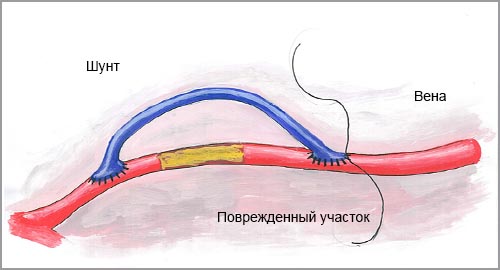
Ч тобы восстановить нормальный кровоток хирург-флеболог провод и т операцию по шунтированию сосудов. Шунт (часть сосуда) вводится в обход поврежденного участ ка вены, позволяет нормализовать кровоток в ткани и вернуть им необходимое питание.
С пособ введения шунта зависит от области повреждения сосуда. Области повреждения вен:
Ш унты бывают двух видов:
Когда применяют шунтирование сосудов
Операция « Ш унтировани е сосудов нижних конечностей» применяется строго по следующим показаниям:
Не проводят шунтирование сосудов нижних конечностей, когда:
Подготовка к операции по шунтированию вен нижних конечностей
Перед оперативным вмешательством пациенту следует пройти ряд подготовительных мер:
Как проводится операция по шунтированию сосудов нижних конечностей
Хирург-флеболог проводит разрез тканей кожи в двух местах: выше и ниже пораженного участка, не затрагивая вену. Врач оценивает состояние пораженного участка и накладывает зажимы по обе стороны вены для предотвращения кровотечения. Затем хирург-флеболог делает надрез вены с одной стороны и закрепляет на ней шунт. Далее шунт проводится между мышцами и сухожилиями к месту второго надреза и закрепляется. Снимаются зажимы и оценивается состояние кровотока. Если артерия начала пульсировать, значит операция прошла успешно. Конечный этап: ушивание глубоких тканей кожи и накладывание повязки.
В зависимости от индивидуальных показаний здоровья пациента операция проводится под местным и ли общим наркозом. Проводится операция от одного до трех часов в зависимости от размеров поражённой области и расположения сосуда.
Внедрённая искусственная вена сохраняет свою работоспособность на протяжении 10 лет, при условии точного соблюдения рекомендаций врача.
Реабилитация и восстановление после шунтирования сосудов на ногах
До и после операции на сосуды пациент получает от флеболога индивидуальные рекомендации по уходу за прооперированном участком. В первый день сразу после операции пациенту необходимо:
Ч ерез 2 дня после операции на сосуды пациенту рекомендуется:
Где проводится шунтирование сосудов
Шунтирование сосудов является эффективным способом восстановления кровотока после запущенных форм варикоза. Если у вас уже диагностирована тяжелая форма варикоза или вы хотите пройти диагностику вен, то запишитесь на приём в Флебологический центр Им. Пирогова. Наши врачи помогут вам восстановить кровообращение в венах ног.
Мы находимся по адресу: г. Москва, Гагаринский переулок, д. 37/8 (метро «Смоленская» Арбатско-Покровской линии, метро «Кропоткинская»).
Мы открыты для Вас с понедельника по пятницу с 8:00 до 21:00, в субботу и воскресенье с 9:00 до 18:00. Звоните +7 (499) 464-03-03.
Микрохирургическое шунтирование артерий голени и стопы
Кратко о методе лечения
Чаще всего для шунтирования артерий нижних конечностей используются собственные подкожные вены пациента, которые обрабатываются таким образом, чтобы нести кровь к ноге, а не обратно.
Преимущества лечения в ИСЦ
С 2011 года наша клиника является лидером в России по применению шунтирования артерий голени и стопы и имеет самые лучшие результаты по сохранению конечностей на фоне атеросклероза малых артерий.
Показания и противопоказания к методу лечения
На шунтирование отбираются пациенты, сохранные по общему состоянию. Поэтому проводится детальная оценка сопутствующих заболеваний, ожирения и других факторов риска для жизни. Только непосредственная угроза жизни является поводом для риска у больных с тяжелыми сопутствующими заболеваниями.
Необходимо детально оценить сосудистое русло с помощью УЗИ диагностики и ангиографии, чтобы сформулировать четкую концепцию для операции.
Необходима тщательная оценка подкожных вен, так как от их качества зависит успех шунтирования и продолжительность работы шунта. Использование в качестве шунтов искусственных протезов является операцией отчаяния, так как такие шунты закрываются в половине случаев в течение 2 лет.
Подготовка к лечению
Для определения показаний к операции бедренно-тибиального шунтирования пациента необходимо обследовать с точки зрения сосудистых поражений и общего состояния здоровья.
Для диагностики сосудистых поражений применяют следующие методы:
Общая диагностика пациента включает в себя:
Собственно подготовка к операции заключается в уменьшении отека больной ноги. Для этого пациенту предварительно устанавливают продленную перидуральную анестезию (чтобы он мог лежать). Перед операцией в мочевой пузырь устанавливают катетер, для контроля за выделением мочи. С целью введения лекарственных препаратов устанавливают внутривенный катетер в подключичную вену.
Накануне операции пациенту даются успокоительные препараты, которые дополняются премедикацией непосредственно перед подачей больного в операционную.
Обезболивание при лечении
Операции на артериях нижних конечностей в нашей клинике проводятся под эпидуральной анестезией. Последняя подразумевает введение анестезирующего препарата в область эпидурального пространства позвоночника. Такой вид обезболивания позволяет эффективно устранить болевые ощущения во время операции и в раннем послеоперационном периоде.
Для контроля за состоянием сердечно-сосудистой системы мы используем следящие мониторы, которые подключаются к грудной клетке для снятия ЭКГ и к плечу для контроля артериального давления. С целью улучшения насыщения крови кислородом пациенту дается кислородная маска.
Как проходит метод лечения
Пациент укладывается в операционной на спину. Под колено оперируемой ноги подкладывается специальный валик.
Начинается операция с ревизии (оценки) артерий голени, к которым должен подойти шунт. Для доступов к артериям голени используются разрезы длиной 4-6 см в паховой области и на голени (стопе). Затем проводится доступ к артерии на бедре, чтобы оценить ее пригодность в качестве донора для шунта.
После оценки артерий хирург приступает к подготовке венозного шунта. Через небольшие разрезы выделяется подкожная вена на голени, затем на бедре.
Первым выполняется соединение большой подкожной вены с бедренной артерией. После сшивания анастомоза запускается кровоток. Пульсация шунта возможна до первого венозного клапана.
Затем специальный инструмент вальвулотом проводится в венозный шунт и производится иссечение клапанов. Это необходимо, чтобы кровоток мог пойти по этой вены из бедренной артерии к артерии голени. Без рассечения клапанов кровоток по шунту не пойдет.
После удаления клапанов хирург оценивает вену на УЗИ и находит сбросы крови по шунту в боковые ветви. Перевязка этих ветвей производится через отдельные маленькие разрезы. Это необходимо для того, чтобы кровь по венозному шунту двигалась в направлении стопы, а не уходила в боковые ветви.
Когда будут перевязаны все сбросы по венозному шунту мы приступаем к сшиванию шунта и артерии на голени или стопе под микроскопом. Большое увеличение на этом этапе необходимо для успеха, так как любая ошибка в приведет к неудаче всей операции шунтирования.
Затем запускается кровоток и проверяется работа шунта по УЗИ. Если кровообращение восстановлено, то операция заканчивается ушиванием ран. Если есть сомнения, то выполняется контрольная ангиография и, при необходимости, ангиопластика измененной артерии ниже шунта.
Возможные осложнения при лечении
Бедренно-берцовое шунтирование in situ.
Шунтирование малоберцовой артерии
Многоэтажные «прыгающие» шунты
Часто пациентам отказывают в сохранении ноги по причине отсутствия хорошей длиной и проходимой артерии на голени, однако при этом, мы нередко видим отдельные участки и ветви артерий с сохраненным кровотоком. Нашим ведущим сосудистым хирургом Калитко И.М. для таких ситуаций разработана методика многоэтажного шунтирования артерий голени. Нередко выполняется несколько коротких шунтов к отдельным проходимым сегментам артерий. Важным условием для нормальной работы такой сложной реконструкции является достоверная оценка приходящего и распределяющегося объема крови. При перегрузке шунтов могут использоваться разгрузочные фистулы.
Прогноз после метода лечения
Общехирургические осложнения:
Специфические осложнения:
Программа наблюдения после метода лечения
Успех операции бедренно-дистального шунтирования зависит от очень большого количества факторов. Помимо ювелирной техники исполнения, грамотной интраоперационной оценки состояния артерий и знания причин послеоперационных тромбозов очень важным элементом успеха является тщательное послеоперационное наблюдение.
Перед выпиской больного из стационара мы обязательно проводим ультразвуковое исследование шунта. При выявлении оставшихся венозных сбросов мы немедленно их устраняем.
Через месяц, полгода и год после операции пациент приглашается на контрольные осмотры сосудистого хирурга с обязательным выполнением УЗИ. Если при УЗИ диагностике выявляются проблемы в функции шунта, то мы проводим пациенту мультиспиральную компьютерную томографию шунта и артерий ног.
При своевременном выявлении сужений мы можем устранить их с помощью ангиопластики и стентирования.
Заболевания
Пациенты с критической ишемией нижних конечностей имеют очень плохой прогноз. В течение 6 месяцев от начала заболевания большинству из них выполняется ампутация. Шунтирование предлагается таким пациентам, если невозможно провести эндоваскулярное лечение. Успешное шунтирование сосудов ног позволяет сохранить конечности 90% больных с критической ишемией.
Микрохирургическое шунтирование проводится только при критической ишемии и начинающейся гангрене! Если у пациента нет болей в покое или трофических язв на стопах, значит шунтирование ему не нужно.
Острая ишемия конечностей

Причины острой ишемии
Острая ишемия нижних конечностей развивается в результате внезапной закупорки артериального кровотока в конечности из-за эмболии(закупорка тромбом из сердца или аневризмы),тромбоза или травмы магистрального сосуда. Эмболия значительно опаснее тромбоза, так как прекращает кровоток в неизмененных сосудах, без развитого обходного кровообращения. Тромбоз развивается в сосудах с предыдущим, постепенным атеросклеротическим сужением, которое стимулировало развитие обходных (коллатеральных) путей кровоснабжение.
Эмболия артерий ног
В связи с уменьшением распространенности ревматизма с поражением сердечных клапанов и широкого использования антикоагулянтной терапии мерцательной аритмии количество случаев эмболии значительно уменьшилось. В настоящее время самой частой причиной острой закупоркой периферических артерий является тромбоз на фоне облитерирующего атеросклероза. Особой группой пациентов являются больные с тромбозами после хирургических операций на сосудах. Требуется внимательное наблюдение за функцией шунтов и стентированных артерий, чтобы предупредить возможность тромбоза и острой ишемии после операции.
Тромбоз артерии
Острое прекракращение кровотока вследствии закупорки сосуда тромбом. Острый тромбоз развивается из за замедления скорости кровотока вследствие сужения просвета атеросклеротической бляшкой, воспалением, расслоением или наружным сдавлением. Тромбоз может развиться из за наличия инородных тел в просвете артерии, либо при введении раздражающего препарата внутриартериально. При сепсисе и тяжелых инфекционных заболеваниях кожи и подкожно клетчатки возможен тромбоз мелких артерий.
Течение и классификация острой ишемии
Продолжительность симптомов имеет первостепенное значение в планировании лечения. После первичной окклюзии часто наступает продолженный тромбоз артерий выше и ниже места закупорки, что углубляет степень ишемии из-за перекрытия обходных путей тромбами. Степень ишемии играет большую роль в определении лечебной тактики:
Осложнения острой ишемии
Прогноз
Если кровообращение в конечности восстановлено в первые часы после развития острой ишемии, то прогноз для жизни и сохранения конечности хороший. При задержке с операцией прогноз ухудшается с каждым часом. При современном лечении острой ишемии удается сохранить ногу 70% пациентов. Летальность при данной патологии до сих пор остается высокой (около 10%).
Преимущества лечения в клинике
Диагностика
 Диагностика острой ишемии при осмотре сосудистым хирургом
Диагностика острой ишемии при осмотре сосудистым хирургом
Классическая картина острой ишемии определяется шестью симптомами:
Боль может быть постоянной или при пассивных движениях пораженной конечности. При эмболической закупорке боль, как правило, бывает внезапной и очень интенсивной. При тромбозе интенсивность боли значительно меньше, иногда происходит прогрессирующее усиление перемежающейся хромоты.
Ультразвуковое дуплексное сканирование
Ультразвуковое дуплексное сканирование позволяет определить проходимость артерий, локализовать место закупорки сосуда и состояние кровотока ниже места окклюзии. Нередко при острой ишемии этой диагностики бывает достаточно, чтобы определить лечебную тактику и отправить пациента на операционный стол. При эмболии или разрыве артерии ниже места закупорки обычно пустые или тромбированные, кровоток в них не определяется. Кровоток в венах резко замедлен. При тромбозе можно обнаружить кровоток ниже места закупорки, однако скорость его резко снижена, чаще всего по магистральным сосудам кровотока не определятся, а по коллатералям можно увидеть движение крови. Как правило, это связано с тем
Ангиография
Для решения вопроса хирургической тактике необходима информация о проходимости артерий пораженной конечности. Выбор методики восстановления кровообращения зависит от состояния путей притока к пораженной конечности и сосудистого русла ниже места закупорки. Кроме того, при ангиографии можно отличить эмболию от тромбоза на фоне атеросклеротических сужений. Во время ангиографического исследования можно предпринять эндоваскулярное лечение в объеме тромбэктомии и ангиопластики пораженных сегментов или провести локальную тромболитическую терапию.
Последствия острого прекращения кровотока
Стадии острой ишемии
1. Внезапная боль в ноге, ее похолодание, сокращение дистанции ходьбы. Если коллатеральные сосуды хорошие, ишемия может остановиться на этой стадии с развитием перемежающейся хромоты или критической ишемии. Чаще всего эта стадия наблюдается при тромбозе измененных артерий, если ранее просвет их был сужен и развилось коллатеральное кровообращение. На этой стадии операция проводится после необходимого дообследования и подготовки. Цвет ноги может быть бледным, либо приобрести синеватый оттенок (цианоз). Результат хирургического лечения отличный. Восстановление функции ноги чаще всего полное.
2. К вышеописанным симптомов присоединяется слабость в ноге, постепенно усугубляющаяся до паралича. Однако пассивные движения в пальцах и других суставах возможны. Такие явления связаны с отмиранием нервных окончаний и блокадой проведения нервного импульса по нервам. Эта стадия ишемии является абсолютным показанием к экстренной операции, так как самостоятельное восстановление кровотока невозможно, а отсрочка с вмешательством приведет к гангрене. Своевременная операция восстанавливает кровоток с минимальной потерей функции конечности. Остается онемение стопы и пальцев, длительно держится отек ноги.
3. Начинается гибель мышц, сначала возникают очаги мышечных некрозов, боль в мышцах, плотный отек голени. Затем наступает окоченение пальцев, голеностопного сустава, коленного сустава (мышечная контрактура). Мышцы гибнут полностью. При частичной гибели мышц после восстановления кровотока и длительного послеоперационного периода возможно сохранение ноги, но функция ходьбы будет затруднена. В случае мышечной контрактуры обязательно проводится ампутация, так как восстановление кровотока приводит к гибели человека от отравления продуктами распада.
Диагностика тромбоза или эмболии
Помимо клинической картины, для диагностики необходимо использовать специальные методы исследования.
Ультразвуковая диагностика позволяет уточнить характер окклюзии, выявить атеросклеротические бляшки при тромбозах. Тромбоз отличается от эмболии исходным поражением артерий, при эмболии артерии чаще всего не пораженные.
Ангиография проводится на операционном столе для уточнения воспринимающего сосудистого русла и позволяет определить характер хирургического вмешательства
Мультиспиральная компьютерная томография проводится при наличии времени для детальной диагностики и позволяет очень точно выявить характер поражений и определить лечебную тактику.
 Послеоперационный период
Послеоперационный период

 Диагностика острой ишемии при осмотре сосудистым хирургом
Диагностика острой ишемии при осмотре сосудистым хирургом