Чувство как будто в ухе что то есть
Экссудативный отит
Экссудативный отит — патология среднего уха, при которой в барабанной полости постепенно накапливается выпот (экссудативная жидкость). Поскольку экссудат содержит в своем составе белки, его вязкость со временем значительно увеличивается, что приводит к тугоухости. Заболевание нередко протекает без выраженного болевого синдрома, а нарушения слуха развиваются медленно, что не позволяет своевременно заподозрить проблему. Другие названия болезни — «клейкое ухо», секреторный или экссудативный средний отит.
Неослабевающий интерес к данной патологии объясняется многообразием клинических проявлений заболевания, длительностью течения, низкой чувствительностью к стандартной терапии среднего отита, частыми рецидивами, неуклонно приводящими к облитерирующему процессу в среднем ухе и, как следствие, к стойкому снижению слуха у пациентов.
Что это такое
Площадь барабанной полости — около 1 см³. В воздушной среде полости располагаются три слуховых косточки (наковальня, молоточек, стремечко), передающие звуковые колебания на внутреннее ухо. С одной стороны полость ограничена барабанной перепонкой, с другой закрыта основанием стремечка. При экссудативном среднем отите у выпотной жидкости есть только один путь эвакуации — через евстахиеву трубу в носоглотку.
Но диаметр слуховой трубы исчисляется миллиметрами, а ее перешеек составляет 0,8 мм. Вязкая, густая жидкость не может пройти через столь узкое пространство. Накопление этой жидкости и вызывает снижение слуха — из-за нее страдает проводимость звука, возникает эффект аутофонии.
Причины у взрослых
За вентиляцию и дренирование среднего уха отвечает евстахиева труба. В норме она открывается 3-4 раза в минуту, при глотательных движениях. Поступающий кислород абсорбируется сосудами слизистой барабанной полости. Однако при непроходимости евстахиевой трубы внутри полости возникает отрицательное давление, приводящее к постепенному накоплению выпотной жидкости и развитию заболевания. Выпот обычно стерилен, но также может содержать болезнетворные микроорганизмы.
Важным фактором развития как экссудативного среднего отита, так и острого сред него отита (ОСО) является острая респираторная вирусная инфекция. Различие в дальнейшем течении этих заболеваний во многом обусловлено особыми этиологическими и патогенетическими факторами, свойственными ЭСО.
Основные причины обструкции слуховой трубы:
В качестве предрасполагающих факторов выступают загрязненный воздух, вредные привычки (курение), беременность.
Симптомы
Протекает преимущественно бессимптомно. При длительном течении пациенты отмечают снижение слуха. Боль в ушах встречается в основном при острой форме, носит эпизодический характер.
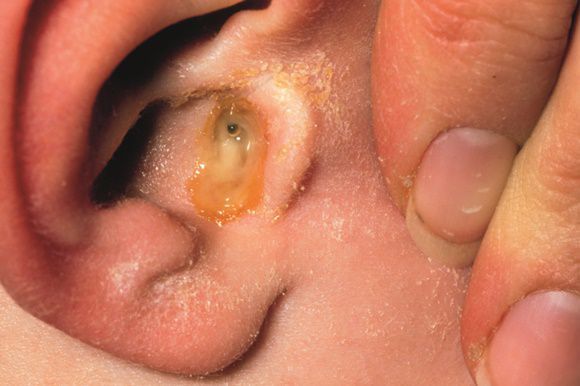
Внешне экссудативный отит у взрослых проявляется изменением цвета барабанной перепонки на сероватый или желтоватый. На осмотре у лор-врача обнаруживаются усиленные опознавательные знаки, смещение светового рефлекса, ретракция легкой или умеренной степени выраженности. Через перепонку могут быть видны воздушные пузырьки или газо-жидкостной уровень.
В течение заболевания выделяют 4 стадии:
Катаральная – (экссудат отсутствует, в полости барабанной перепонки определяется транссудат), продолжительность течения – до 1 мес.;
Секреторная – (серозного экссудата определяется в барабанной полости), продолжительность течения – от 1 до 12 мес.;
Мукозная – (наличие мукозного экссудата), продолжительность течения – от 12 до 14 мес.;
Фиброзная – (в слизистой барабанной полости преобладают дегенеративные процессы), продолжительность течения – более 14 месяцев.
Диагноз выставляется на основе клиники со слов больного, отоскопии, осмотра носоглотки. При необходимости оториноларинголог выполняет тимпанометрию (исследование эластичности перепонки и давления внутри полости среднего уха) для подтверждения наличия экссудата. При подозрении на опухоль рекомендовано КТ пораженной зоны.
По локализации выделяют:
По клинической форме существует:
Лечение
Суть терапии заключается в воздействии на причину. Врач убирает очаг инфекции или устраняет порок, провоцирующий отек.
Консервативная терапия
Если патология вызвана сторонним воспалением (обычно в носоглотке), назначаются противовоспалительные и антибактериальные средства. Необходимо также проводить терапию основного респираторного заболевания: сосудосуживающие капли, назальные спреи с кортикостероидами наподобие мометазона. При остром аллергическом экссудативном среднем отите нос промывают солевыми растворами, закапывают гидрохлорид азеластина. Внутрь при всех состояниях рекомендуют антигистаминные, для снятия отека (особенно при сопутствующей аллергии).
Для ускорения реабилитации при остром экссудативном отите в качестве лечения назначают:
Из современных методов — лазерное облучение. Лазер активизирует процессы регенерации, хорошо снимает воспаление.
Чехонина Элла Мстиславовна
Врач-отоларинголог, фониатр, кандидат медицинских наук, заслуженный врач РФ
Андрияшкин Дмитрий Вячеславович
Амутов Идрис Абдрахимович
Врач-отоларинголог, хирург, кандидат медицинских наук, врач высшей категории
Ефимова Софья Павловна
Кордоняну Татьяна Петровна
Врач-оториноларинголог, ведущий специалист по лазерной хирургии
Рожков Эдуард Алексеевич
Врач-оториноларинголог высшей квалификационной категории, ринохирург-эндоскопист
Габедава Виктория Александровна
Врач-отоларинголог высшей квалификации, кандидат медицинских наук
Хирургические методы
Если не лечить болезнь, в среднем ухе образуется опухолевидное образование — холестеатома. Другим осложнением является гнойный отит с перфорацией перепонки. Поэтому при отсутствии результатов от консервативных мер при экссудативном отите лечение меняют на радикальные методы.
Катетеризация евстахиевой трубы через носоглотку. В трубу вводят катетер — трубку с воронкообразным расширением. С ее помощью осуществляют введение лекарственных средств для разжижения выпота.
Миринготомия. В барабанной перепонке делают отверстие для выхода скопившейся жидкости. Для поддержки дренажа на 2-3 недели, иногда дольше, устанавливают трубку. Метод используется разово, для освобождения полости от выпота. Он позволяет быстро выровнять тимпанальное давление. Однако слишком густой экссудат таким образом удалить невозможно.
Тимпанопункция. Установка шунта, позволяющего непрерывно дренировать полость, вливать муколитики, стероидные препараты и откачивать жидкость.
После лечения экссудативного отита пациент должен продолжительное время наблюдаться у сурдолога и оториноларинголога, поскольку болезнь склонна рецидивировать. Для профилактики следует своевременно лечить ЛОР-патологии. При наличии предрасполагающих факторов рекомендуется избегать скачков давления в окружающей среде — мероприятий, связанных с воздушными путешествиями, подводным плаванием и пр.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Автор статьи: Андрияшкин Дмитрий Вячеславович
СПЕЦИАЛЬНОСТЬ: Врач-оториноларинголог, хирург
Заложенность и давление в ушах: как и избавиться от неприятных симптомов
Тугоухость уже сама по себе доставляет массу неприятностей в повседневной жизни. Но что если ситуацию осложняет еще и простуда с ее типичными симптомами в виде выделений из носа, заложенных ушей и давления в придаточных пазухах?
Ухо, горло и нос составляют единую систему, поэтому нарушение функций какого-то одного ее элемента в обязательном порядке затрагивает всё в целом
Как регулируется ушное давление
Эти патологические состояния, характеризующиеся обильным выделением слизи, которая может перекрывать евстахиеву трубу, что в свою очередь, и вызывает ощущение заложенности ушей
Дисфункцию евстахиевой трубы также может вызывать набор и снижение высоты при путешествиях на самолете.
Проблемы с околоносовыми синусами
Как уже отмечалось выше, околоносовые синусы, уши и носоглотка взаимосвязаны между собой, и если где-то в одном месте возникает проблема, то в патологический процесс вовлекается все остальное. Например, отечность околоносовых синусов, как правило, приводит к заложенности ушей и повышению давления в среднем ухе. Типичные причины отечности околоносовых синусов:
Для облегчения состояния можно использовать:
Скапливание жидкости в ушах
Жидкость может скапливаться за барабанной перепонкой в результате нарушения дренажной функции слухового канала. Это проявляется:
Причины – простуды, инфекции вирусной и бактериальной природы, аллергии, а также баротравма.
Очень важно точно установить причину нарушения дренажной функции: в противном случае жидкость продолжит скапливаться, что может вызвать сильную боль или даже разрыв барабанной перепонки
Вот несколько способов удалить жидкость из слухового канала:
Серная пробка
Образуется при избыточной выработке и скоплении ушной серы в области барабанной перепонки и проявляется:
Не используйте ватные палочки для очистки ушей: так вы можете усугубить ситуацию, протолкнув серу еще глубже
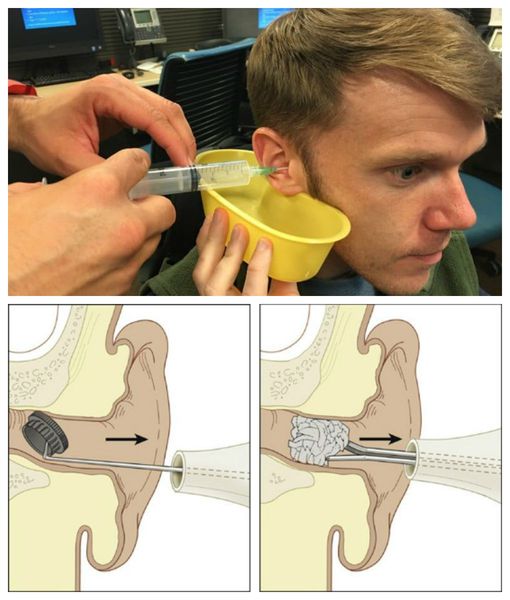
Наиболее безопасный путь избавления от скопления ушной серы – промывание ушного канала водой (обязательно теплой) или солевым раствором в течение нескольких минут. Жидкость размягчит ушную серу, и пробка выйдет сама собой. Лучше всего доверить этот процесс специалисту.
Аллергии
Аллергии также могут вызывать заложенность и давление в ушах. Антигистаминные препараты в форме таблеток, капсул, сиропов помогут снять симптомы, связанные с аллергией.
Обратите внимание, что некоторые антигистамины обладают седативным эффектом и реализуются из аптек по рецептам врача
Путешествия по воздуху
Во время взлета и приземления быстрое изменение атмосферного давления вызывает дисбаланс между давлением воздуха в окружающей среде и в среднем ухе. Как результат проявляется синдром заложенных ушей в самолете, знакомый каждому, кто когда-либо путешествовал по воздуху. Чтобы предупредить или смягчить его последствия, среди которых, помимо заложенности, необходимо отметить и боль в ушах, попробуйте воплотить в жизнь следующие рекомендации:
Инфекции среднего и наружного уха
Воспаление среднего уха (отит) вызывает целый ряд симптомов, среди которых:
Это заболевание, как правило, имеет вирусную природу
Воспаление наружного уха (его часто называют «ухо пловца») чаще всего развивается вследствие попадания воды в ушной канал, например, во время принятия ванны или посещения бассейна. Теплая, влажная среда является оптимальным условием для размножения различных бактерий, и, как следствие, воспалений.
В большинстве случаев ушные инфекции проходят сами собой и не требуют посещения врача: в аптеках на сегодняшний день имеется достаточный ассортимент безрецептурных ушных капель и обезболивающих препаратов, которые можно использовать в рамках самолечения.
Если ваше состояние не улучшается, немедленно обратитесь к врачу!
Как видно, вы можете чувствовать давление в ушах в силу различных причин, поэтому очень важно точно установить, в результате чего именно вы стали ощущать дискомфорт. В большинстве случаев проблема решается без посещения врача, но если симптомы сохраняются в течение двух и более недель – необходима медицинская помощь.
Что такое инородное тело уха? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сысоевой Александры Николаевны, ЛОРа со стажем в 7 лет.
Определение болезни. Причины заболевания
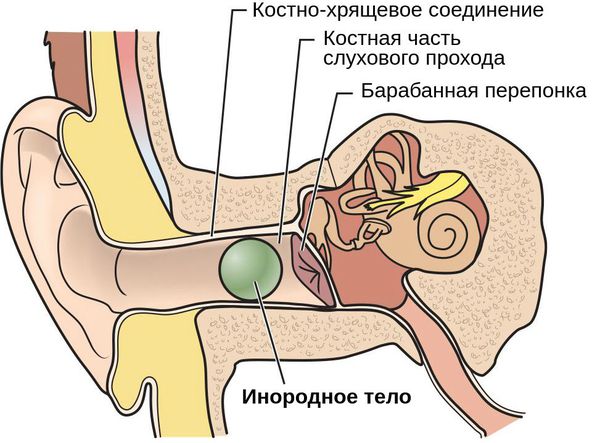
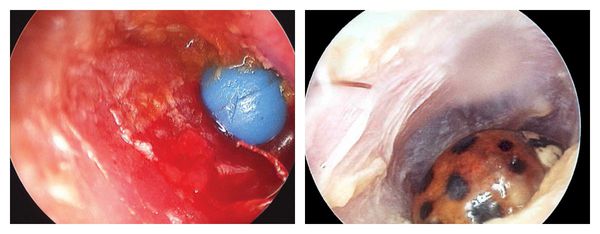
Инородные тела, попавшие в наружный слуховой проход, могут быть живыми и неживыми. К неживым относят строительную стружку, ворсинки одежды, камешки, песок, семена растений и предметы быта: пуговицы, бусины, микронаушники, детали слуховых аппаратов, батарейки, мелкие игрушки, детали конструктора, беруши, кусочки бумаги, пенопласта или ваты. К живым чужеродным предметам относят различных насекомых: мотыльков, мошек, комаров, тараканов, червей, жуков, мух, клещей и др.
Если насекомые попадают в слуховой проход случайно, например во время сна или лежания на траве, то неживые инородные тела могут вводить преднамеренно, например микронаушники, слуховые аппараты или беруши. Некоторые предметы попадают в ухо во время игры, другие — при лечении боли в ухе народными средствами, например листьями герани. Когда эти предметы проникают вглубь слухового прохода, самостоятельно достать их уже невозможно. В таких случаях приходится обращаться за помощью к врачу-оториноларингологу.
Иногда инородные предметы обнаруживаются случайно при профилактическом осмотре или при обращении к оториноларингологу совсем по другой причине. Например, из-за частого использования ватных палочек для чистки слуховых проходов в ухе может остаться кусочек ваты, который не приведёт к появлению каких-либо симптомов.
Симптомы инородного тела уха
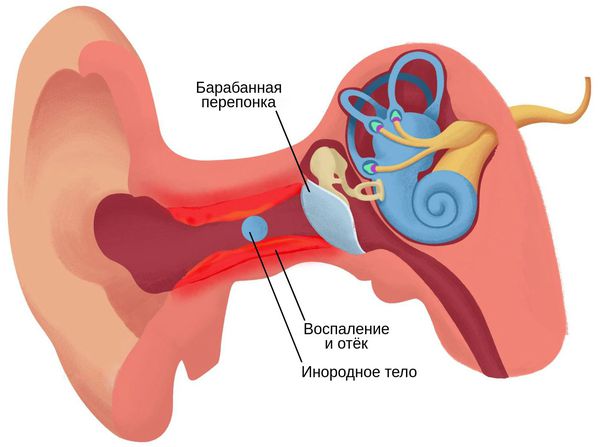
Самыми частыми симптомами являются нарушение слуха, чувство заложенности и шум в ухе, который приводит как к небольшому дискомфорту, так и к сильному болевому синдрому. Помимо прочего, в ухе с инородным предметом усиливается восприятие собственного голоса.
При попадании в наружный слуховой проход неживые инородные тела могут долгое время никак себя не проявлять. Только после наслаивания на них серы и отмерших частичек кожи чужеродные предметы могут закупорить слуховой проход и привести к появлению неприятных симптомов — заложенности уха, шуму, чувству распирания и др. [6]
Патогенез инородного тела уха
Наружный слуховой проход состоит из двух частей: хрящевой и костной. Самый узкий участок прохода — перешеек — находится на стыке хрящевой и костной части.
Кожа, выстилающая хрящевую часть наружного слухового канала, содержит волосяные луковицы, сальные и серные железы, которые вырабатывают ушную серу. Эти структуры защищают слуховой проход от проникновения бактерий, пыли и грязи.
Классификация и стадии развития инородного тела уха
Инородные тела наружного слухового канала подразделяют не только на живые и неживые, но и на экзо- и эндогенные.
Экзогенные инородные предметы попадают в ухо из внешней среды. К ним относят бусины, семечки, горошины и т. п. Чаще их обнаруживают у детей 1,5-3 лет.
Так, в наружном слуховом проходе могут паразитировать клещи различных видов. Это редкое заболевание называют ушным акариазом, или отоакариазом. Оно было выявлено в странах Южной Африки, Южной Америки, Восточной и Южной Азии, а также Среднего Востока.
Чаще в ушах обнаруживают иксодовых клещей, которых можно встретить в лесу, парке, на даче и в других озеленённых местах. Это временные паразиты, они не могут размножаться и долго оставаться в ушах. Находясь в слуховом проходе, они вызывают боль и зуд.
Осложнения инородного тела уха
Инородное тело с острыми выступами может ранить кожу слухового прохода. Рана и воспаление способствуют не только проникновению инфекции, но и врастанию инородного тела в ткани слухового прохода. Чтобы удалить такой предмет, потребуется операция.
Диагностика инородного тела уха
Постановка диагноза основывается на сборе анамнеза (истории болезни) и жалобах пациента на дискомфорт в ухе и возможное попадание чужеродного предмета.
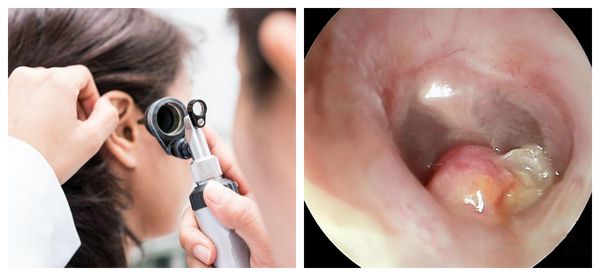
Во время отоскопии используются различные ушные воронки или отоскоп. Для лучшей визуализации перед воронкой врач устанавливает линзу.
Также можно воспользоваться специальным микроскопом. Он обеспечивает хороший обзор и освобождает обе руки врача, что помогает в извлечении инородного тела и предотвращает риск травматизации наружного слухового прохода. Такой прибор в основном используют врачи в городских больницах.
Лучевая диагностика проводится в том случае, если инородный предмет повредил барабанную перепонку и проник в полость среднего уха. Для визуализации инородного тела выполняется компьютерная томография височных костей. На полученных снимках хорошо виден инородный предмет, где он находится и какие структуры повреждены, если речь идёт о крупном инородном теле.
Бактериологическое исследование может потребоваться только в тех случаях, когда идёт длительный воспалительный процесс, не поддающийся лечению стандартными антибактериальными препаратами.
Лечение инородного тела уха
Как именно будет проводится удаление, решает врач исходя из свойств и характера предмета. Поэтому перед извлечением инородного тела важно установить, что это за предмет, какого размера, может ли он набухать.
Существует несколько способов извлечения инородного тела из уха:
Для извлечения предмета из уха маленького ребёнка приходится прибегать к помощи ассистента. Он фиксирует голову пациента, чтобы не травмировать ткани наружного слухового прохода. Если из-за гиперактивности ребёнка не получается зафиксировать голову, удаление инородного тела проводится в ЛОР-стационаре под общей анестезией.
Медикаментозная терапия при раннем обращении за медицинской помощью и отсутствии воспаления не требуется. В случае присоединения воспалительного процесса назначают местные антибактериальные ушные капли, в редких случаях — системные антибиотики, как правило, курсом на семь дней. После антибиотикотерапии проводят контрольный осмотр.
Перфорация барабанной перепонки, возникшая при попадании инородного тела, как правило, зарастает самостоятельно в течение месяца, но только при соблюдении режима: нужно избегать попадания влаги в ухо. В редких случаях, если перфорация не заживает самостоятельно, требуется хирургическое вмешательство в виде мирингопластики — закрытия дефекта барабанной перепонки. Обычно для этого используется собственный материал, взятый из слухового прохода или ушной раковины.
Другой причиной кровотечения может стать полип среднего уха, который ошибочно приняли за инородное тело. Однако такое случается крайне редко.
Прогноз. Профилактика
В большинстве случаев прогноз благоприятный.
Меры профилактики:
Болезнь Меньера
Болезнь Меньера – это заболевание, связанное с повышением количества жидкости (эндолимфы) во внутреннем ухе.
4.50 (Проголосовало: 4)
Болезнь Меньера – это болезнь, связанная с повышением количества жидкости (эндолимфы) во внутреннем ухе. Впервые комплекс симптомов, описанных в 1861 году французским врачом Проспером Меньером, в дальнейшем получил название болезни Меньера.
Анатомия внутреннего уха
Внутреннее ухо расположено внутри каналов и полостей височной кости, которые называются костным лабиринтом. Внутри костного лабиринта находится повторяющий его контуры и размеры перепончатый лабиринт.
Пространство между перепончатым и костным лабиринтом заполнено жидкостью – перилимфой, которая по своему составу близка к спинномозговой жидкости. Пространство внутри перепончатого лабиринта заполнено эндолимфой, и оно полностью изолировано его стенками.
С чем связано появление симптомов болезни Меньера
Появление симптомов связано с увеличением количества эндолимфы. Эндолимфа, увеличиваясь в объёме, растягивает стенки перепончатого лабиринта. Такое состояние называется эндолимфатический гидропс или водянка лабиринта. Поскольку перепончатый лабиринт имеет множество чувствительных рецепторных зон во всех трех отделах, то их раздражение приводит к появлению симптомов заболевания.
Болезнь Меньера в настоящее время не изучена полностью, поэтому есть несколько теорий, откуда берется избыточное количество эндолимфы:
Причины развития болезни Меньера
Патофизиология болезни Меньера изучена недостаточно хорошо и в настоящее время нет ни одной теории, которая полностью объясняла бы ее происхождение. Но клинически можно выделить факторы, способствующие развитию болезни или провоцирующие ее приступы. К таким факторам можно отнести: вирусные инфекции, аутоиммунные процессы, психо-эмоциональный стресс, аллергические реакции, травмы, эндокринные заболевания.
Симптомы
Для болезни Меньера характерно появление приступов со следующими симптомами:
Это обязательная триада. При отсутствии одного из симптомов нужна тщательная дифференциальная диагностика, так как и головокружение, и шум в ушах, и снижение слуха встречаются при множестве других заболеваний. В большинстве случаев шум в ушах и снижение слуха одностороннее, то есть патологический процесс происходит только в одном ухе.
Головокружение достаточно интенсивное, проявляется в виде вращения тела или окружающих предметов, такой вид головокружения называется системным. Часто в момент приступа бывает тошнота и рвота. Несистемное головокружение (пошатывание при ходьбе, потемнение в глазах, мелькание «мушек» перед глазами) не характерно для типичной картины болезни Меньера и может быть только в конечной ее стадии.
Также в момент приступа может быть ощущение полноты, распирания, заложенности в пораженном ухе.
Приступов может быть разное количество – от одного раза за несколько месяцев до ежедневных, что определяет тяжесть заболевания.
Клинически выделяют стадии болезни:
Диагностика
Рутинный осмотр наружного уха и барабанной перепонки не выявляет каких-либо изменений. Для установления диагноза болезни Меньера необходимо комплексное обследование внутреннего уха. Для этого проводят пробы с камертонами, исследование порогов слуха с помощью снятия аудиограммы, вестибулярные пробы, рентгенологическое исследование височных костей, КТ и МРТ головы, ультразвуковая доплерография магистральных сосудов головы и шеи. Необходимы консультации невролога, отоневролога, отохирурга, окулиста, терапевта, эндокринолога.
Но, как уже было сказано, на начальной стадии заболевания вне приступа все показатели могут быть в пределах нормы, а клинические симптомы напоминают таковые при других заболеваниях. Для установления точного диагноза необходимо выявить и подтвердить водянку лабиринта. В настоящее время существует два достоверных способа диагностики гидропса лабиринта – это электрокохлеография и дегидратационные пробы.
Методика дегидратационных проб. Первоначально проводят исследование слуха – аудиограмму. Затем пациент принимает внутрь раствор глицерола с лимонным соком. Количество глицерола высчитывается, исходя из массы тела пациента. Затем вновь снимают аудиограмму через 1, 2, 3, 24 и 48 часов после приема раствора. Пробу считают положительной, если через 2-3 часа слух улучшается на 5 дБ по всему диапазону частот или на 10 дБ на трех из исследуемых частот, и улучшается разборчивость речи не менее, чем на 12% от исходного. Проба считается отрицательной, если через 2-3 часа слух снижается и ухудшается разборчивость речи. Другие варианты расцениваются как сомнительные.
Методика электрокохлеографии. Электрокохлеография – это регистрация электрической активности улитки и слухового нерва после звукового раздражителя. В исследуемое ухо подается звук типа щелчков с заданным интервалом, датчик аппарата усиливает амплитуду электрического сигнала, возникающего в волосковых звуковоспринимающих клетках улитки, в результате появляется график, напоминающий ЭКГ. Водянка лабиринта имеет определенные признаки на этом графике.
Какие еще заболевания могут напоминать болезнь Меньера
Шум в ушах, головокружение и снижение слуха не являются исключительными симптомами болезни Меньера, поэтому необходимо именно комплексное обследование пациента с использованием вышеперечисленных методик для исключения других патологий с похожими проявлениями: острое нарушение мозгового кровообращения, вертебро-базиллярная недостаточность, доброкачественное пароксизмальное позиционное головокружение, опухоли головного мозга, травмы черепа, фистула лабиринта, воспаление вестибулярного нерва, рассеянный склероз, гнойные осложнения острого или хронического среднего отита, психогенное головокружение.
Консервативное лечение
Медикаментозное лечение болезни Меньера проводится как для купирования приступов, так и для их предупреждения. В момент приступа для облегчения головокружения применяют раствор атропина или платифиллина внутримышечно, вестибулярные блокаторы центрального действия и седативные средства. В межприступный период назначают мочегонные препараты, препараты, улучшающие микроциркуляцию внутреннего уха, бетагистин.
Хирургическое лечение
Существует методика дренирования эндолимфатического мешка, то есть создание искусственного оттока эндолимфы для уменьшения давления во внутреннем ухе.