дакриоцистит что это такое
Дакриоцистит
Дакриоцистит – воспалительный процесс в слезном мешке, развивающийся на фоне облитерации или стеноза носослезного канала. Дакриоцистит проявляется постоянным слезотечением, слизисто-гнойным отделяемым из глаз, гиперемией и отеком слезного мясца, конъюнктивы и полулунной складки, припухлостью слезного мешка, локальной болезненностью, сужением глазной щели. Диагностика дакриоцистита включает консультацию офтальмолога с осмотром и пальпацией области слезного мешка, проведение слезно-носовой пробы Веста, рентгенографии слезоотводящих путей, инстилляционной флюоресцеиновой пробы. Лечение дакриоцистита может заключаться в зондировании и промывании слезно-носового канала антисептическими растворами, применении антибактериальных капель и мазей, физиопроцедур; при неэффективности показано проведение дакриоцистопластики или дакриоцисториностомии.
Общие сведения
Дакриоцистит составляет 5-7% от всей патологии слезных органов, диагностируемой в офтальмологии. У женщин слезный мешок воспаляется в 6-8 раз чаще, чем у мужчин, что связано с более узким анатомическим строением каналов. Дакриоциститом преимущественно заболевают лица в возрасте 30-60 лет; в отдельную клиническую форму выделяется дакриоцистит новорожденных. Опасность дакриоцистита, особенно у детей, состоит в высокой вероятности развития гнойно-септических осложнений со стороны подкожной клетчатки век, щек, носа, мягких тканей глазницы, головного мозга (гнойного энцефалита, менингита, абсцесса мозга).
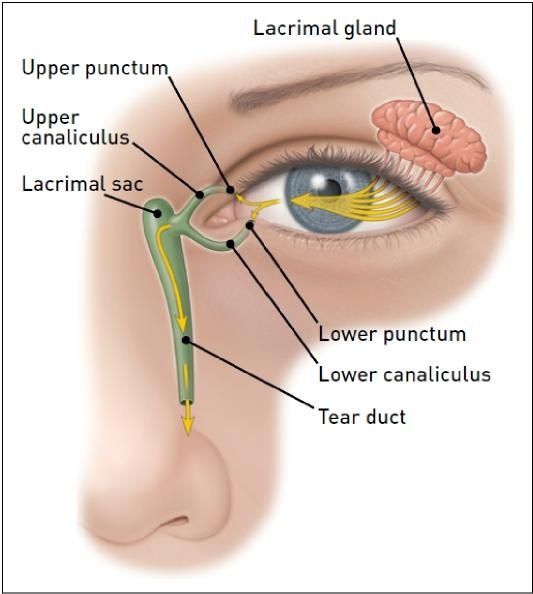
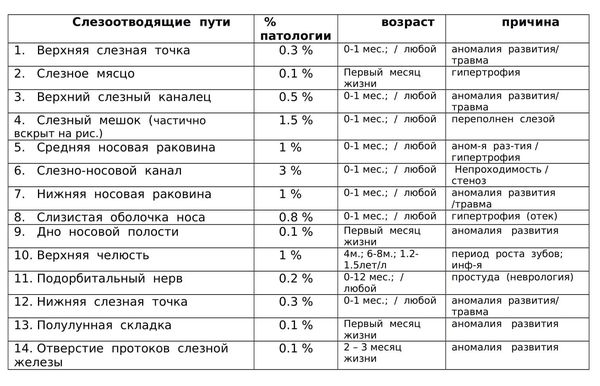
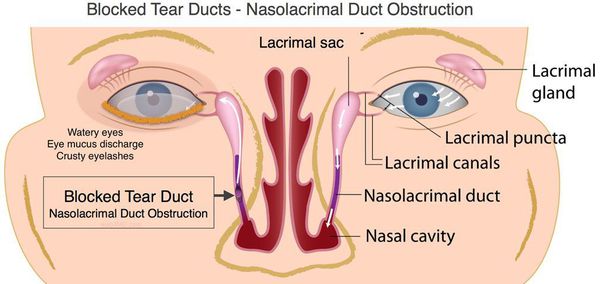
В норме продуцируемый слезными железами секрет (слезная жидкость) омывает глазное яблоко и оттекает к внутреннему углу глаза, где имеются, так называемые, слезные точки, ведущие в слезные канальцы. Через них слеза поступает сначала в слезный мешок, а затем через носослезный канал оттекает в полость носа. При дакриоцистите ввиду непроходимости носослезного канала нарушается процесс слезоотведения, что приводит к скоплению слезы в слезном мешке – цилиндрической полости, расположенной в верхней части носослезного канала. Застой слезы и инфицирование слезного мешка приводит к развитию в нем воспаления – дакриоцистита.
По клиническим формам различают хронический, острый дакриоцистит (абсцесс или флегмону слезного мешка) и дакриоцистит новорожденных. В зависимости от этиологии дакриоцистит может быть вирусным, бактериальным, хламидийным, паразитарным, посттравматическим.
Причины дакриоцистита
В основе патогенеза дакриоцистита любой формы лежит непроходимость носослезного канала. В случае дакриоцистита новорожденных это может быть связано с врожденной аномалией слезоотводящих путей (истинной атрезией носослезного канала), нерассосавшейся на момент рождения желатинозной пробкой или наличием плотной эпителиальной мембраны в дистальном отделе носослезного канала.
У взрослых приводящий к дакриоциститу стеноз или облитерация носослезного канала может возникать в результате отека окружающих тканей при ОРВИ, хроническом рините, синусите, полипах полости носа, аденоидах, переломах костей носа и орбиты, повреждениях слезных точек и канальцев в результате ранения век и др. причин.
Предрасполагающими факторами к развитию дакриоцистита служат сахарный диабет, снижение иммунитета, профессиональные вредности, резкие перепады температур.
Симптомы дакриоцистита
Клинические проявления дакриоцистита довольно специфичны. При хронической форме дакриоцистита наблюдается упорное слезотечение и припухлость в проекции слезного мешка. Надавливание на область припухлости приводит к выделению из слезных точек слизисто-гнойного или гнойного секрета. Отмечается гиперемия слезного мясца, конъюнктивы век и полулунной складки. Длительное течение хронического дакриоцистита приводит к эктазии (растяжению) слезного мешка – в этом случае кожа над эктазированной полостью мешка истончается и приобретает синеватый оттенок. При хроническом дакриоцистите высока вероятность инфицирования других оболочек глаза с развитием блефарита, конъюнктивита, кератита или гнойной язвы роговицы с последующим образованием бельма.
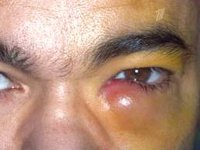
Острый дакриоцистит протекает с более яркой клинической симптоматикой: резким покраснением кожи и болезненной припухлостью в области воспаленного слезного мешка, отеком век, сужением или полным смыканием глазной щели. Гиперемия и отек могут распространяться на спинку носа, веки, щеку. По внешнему виду кожные изменения напоминают рожистое воспаление лица, однако при дакриоцистите отсутствует резкое отграничение очага воспаления. При остром дакриоцистите отмечаются дергающие боли в области орбиты, озноб, лихорадка, головная боль и другие признаки интоксикации.
Через несколько дней плотный инфильтрат над слезным мешком размягчается, появляется флюктуация, кожа над ним становится желтой, что свидетельствует о формировании абсцесса, который может самопроизвольно вскрыться. В дальнейшем на этом месте может образоваться наружная (в области кожи лица) или внутренняя (в полости носа) фистула, из которой периодически выделяется слеза или гной. При распространении гноя на окружающую клетчатку развивается флегмона глазницы. Острый дакриоцистит довольно часто принимает рецидивирующий характер течения.
У новорожденных дакриоцистит сопровождается припухлостью над слезным мешком; надавливание на эту область вызывает выделение слизи или гноя из слезных точек. Дакриоцистит новорожденных может осложняться развитием флегмоны.
Диагностика дакриоцистита
Распознавание дакриоцистита производится на основании типичной картины заболевания, характерных жалоб, данных наружного осмотра и пальпаторного обследования области слезного мешка. При осмотре пациента с дакриоциститом выявляется слезотечение и припухлость в области газа; при пальпации воспаленного участка определяется болезненность и выделение из слезных точек гнойного секрета.
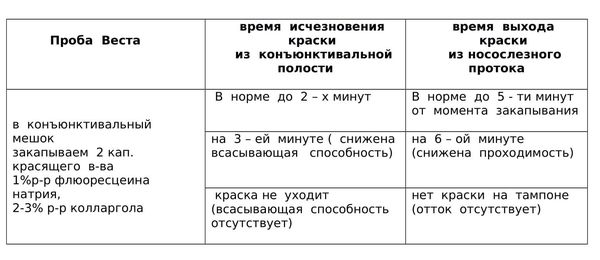
Исследование проходимости слезных путей при дакриоцистите проводится с помощью цветовой пробы Веста (канальцевой). Для этого в соответствующий носовой ход вводится тампон, а в глаз закапывают раствора колларгола. При проходимых слезных путях в течение 2-х минут на тампоне должны появиться следы красящего вещества. В случае более длительного времени прокрашивания тампона (5-10 мин.) в проходимости слезных путей можно усомниться; если колларгол не выделился в течение 10 мин. проба Веста расценивается как отрицательная, что свидетельствует о непроходимости слезных путей.
Для уточнения уровня и протяженности поражения проводится диагностическое зондирование слезных каналов. Проведение пассивной слезно-носовой пробы при дакриоцистите подтверждает непроходимость слезных путей: в этом случае при попытке промывания слезно-носового канала жидкость в нос не проходит, а струей вытекает через слезные точки.
В комплексе офтальмологической диагностики дакриоцистита используют флюоресцеиновую инстилляционную пробу, биомикроскопию глаза. Контрастная рентгенография слезоотводящих путей (дакриоцистография) с р-ром йодолипола необходима для четкого представления об архитектонике слезоотводящих путей, локализации зоны стриктуры или облитерации. Для идентификации микробных возбудителей дакриоцистита исследуют отделяемое из слезных точек путем бактериологического посева.
С целью уточняющей диагностики пациент с дакриоциститом должен быть осмотрен отоларингологом с проведением риноскопии; по показаниям назначаются консультации стоматолога или челюстно-лицевого хирурга, травматолога, невролога, нейрохирурга. Дифференциальная диагностика дакриоцистита проводится с каналикулитом, конъюнктивитом, рожей.
Лечение дакриоцистита
Острый дакриоцистит лечится стационарно. До размягчения инфильтрата проводят системную витаминотерапию, назначают УВЧ-терапию и сухое тепло на область слезного мешка. При появлении флюктуации абсцесс вскрывают. В дальнейшем проводят дренирование и промывание раны антисептиками (р-ром фурацилина, диоксидина, перекиси водорода). В конъюнктивальный мешок закапывают антибактериальные капли (левомицетин, гентамицин, сульфацетамид, мирамистин и др.), закладывают противомикробные мази (эритромициновую, тетрациклиновую, офлоксацин и т. д.). Одновременно при дакриоцистите проводится системная антибактериальная терапия препаратами широкого спектра действия (цефалоспоринами, аминогликозидами, пенициллинами). После купирования острого процесса в «холодном» периоде выполняется дакриоцисториностомия.
Лечение дакриоцистита у новорожденных проводится поэтапно и включает выполнение нисходящего массажа слезного мешка (в течение 2-3 нед.), промывание слезно-носового канала (в течение 1-2 нед.), проведение ретроградного зондирования слезного канала (2-3 нед.), зондирование носослезных путей через слезные точки (2-3 нед.). При неэффективности проводимого лечения по достижении ребенком возраста 2-3 лет проводится эндоназальная дакриоцисториностомия.
Во избежание образования гнойной язвы роговицы, пациентам с дакриоциститом запрещается использовать контактные линзы, накладывать повязки на глаза, проводить любые офтальмологические манипуляции, связанные с прикосновением к роговице (тонометрию, УЗИ глаза, гониоскопию и др.).
Прогноз и профилактика дакриоцистита
Обычно прогноз при неосложненном дакриоцистите благоприятный. Исходом язвы роговицы может являться бельмо, которое приводит не только к косметическому дефекту, но и стойкому снижению зрения; при перфорации язвы происходит развитие эндофтальмита и субатрофии глаза. Течение дакриоцистита может осложниться флегмоной орбиты, тромбофлебитом орбитальных вен, тромбозом кавернозного синуса, воспалением мозговых оболочек и ткани мозга, сепсисом. В этом случае высока вероятность инвалидизации и гибели пациента.
Профилактика дакриоцистита требует адекватного и своевременного лечения заболеваний ЛОР-органов, избегания травм глаз и лицевого скелета.
Дакриоцистит – воспаление слезного мешка – встречается, преимущественно, в детском возрасте. Он составляет, в среднем, 10% от всех глазных заболеваний. Обусловлена столь высокая распространенность особенностями эмбрионального развития слезоотводящих путей и еще некоторыми причинами. Чтобы вовремя распознать проблему у ребенка и ориентироваться в дальнейшей тактике, родители должны хорошо разбираться в основных вопросах, касающихся дакриоцистита.
Причины детского дакриоцистита
Понять механизм развития этой патологии будет легче после небольшого рассказа об анатомическом строении глаза и его слезных проток.
Анатомические особенности слезоотводящих путей
Глазное яблоко у человека омывается слезной жидкостью. Роль ее трудно переоценить:
Слезная жидкость вырабатывается слезной железой, омывает конъюнктиву и через слезные протоки (верхний и нижний) выводится в слезной мешок. После этого, в норме, посредством носослезногопротока попадает в носовую полость.
Во время внутриутробного периода выходные отверстия носослезных каналов плода закрыты тонкой желатинообразной перегородкой. Такой способ предусмотрен природой для того, чтобы обезопасить попадание околоплодных вод через слезоотводящие пути в дыхательную систему развивающегося малыша. После рождения эта пленка должна разорваться при крике и первых дыхательных движениях. Но у 3–5% новорожденных этого не происходит, и носослезный проток остается закрытым, иногда и с обеих сторон. Начинается застой отделяемого в слезном мешке, развивается воспалительный процесс (дакриоцистит) – сначала серозный, потом – гнойный.
Другие причины дакриоцистита
Кроме изложенной выше основной причины, приводящей к дакриоциститу у детей, есть еще факторы, способствующие его развитию:
Эти причины чаще всего провоцируют развитие дакриоцистита у старших деток.
Симптомы дакриоцистита
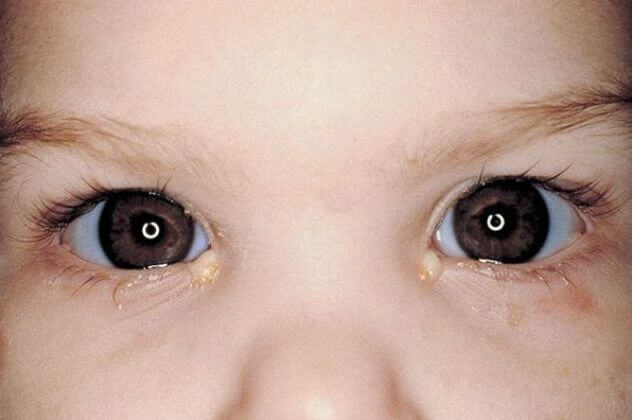
Воспаление слезного мешка у новорожденных имеет характерную клиническую картину, облегчающую диагностику болезни. Через несколько дней после рождения начинаются слизистые, потом гнойные выделения из одного или обеих (если имеет место двусторонняя патология) глаз. Слизистая оболочка краснеет, особенно с внутренней стороны. До трех месяцев глазное яблоко увлажняется лишь конъюнктивальным секретом, а слезная жидкость начинает вырабатываться в конце второго месяца. В связи с этим избыточное слезотечение при дакриоцистите у малышей после рождения не наблюдается.
Нередко врачи принимают первые проявления воспаления слезного мешка за конъюнктивит, назначают бактерицидные капли и мази. Только спустя время, при отсутствии результата от лечения, могут начаться поиски другой патологии. Правильную диагностику облегчит простой способ: на внутренний угол глаза (место расположения слезного мешка) нажимают легонько мизинцем или ватной палочкой, при дакриоцистите появится слизисто-гнойный секрет из слезной точки (чаще нижней). Но если ребенок в течение недели получал антибактериальную терапию, данный признак может быть неинформативным, поскольку отделяемое, скорее всего, будет скудным и чистым.
Если за помощью обращаются с ребенком после трех месяцев – появляется дополнительные симптомы в виде слезостояния (повышенная увлажненность глаза в спокойном состоянии) и слезотечения, усиливающихся при ветряной погоде. Иногда возможно выпячивание в зоне проекции слезного мешка (дакриоцеле).
Дакриоцистит может переходить в хронический процесс, тогда он характеризуется длительным (несколько месяцев), вялым течением с периодами обострений. Присутствует выделяемое (скудное или обильное) выраженное слезотечение.
Дакриоцистит может вызвать серьезные осложнения, несущие опасность как для самого органа зрения, так и для организма в целом. Речь идет о сращении слезных путей, гнойных язвах роговицы, распространении гнойного воспаления на соседние ткани с формированием абсцесса или флегмоны. Дальнейшее прогрессирование процесса чревато поражением мозговых оболочек (менингит, энцефалит).
Диагностика заболевания
Подтвердить или исключить диагноз дакриоцистита может лишь офтальмолог, применив специальные диагностические пробы.
Наиболее точные методы, после которого все сомнения рассеются – промывание и зондирование слезовыводящих путей. Делает их квалифицированный офтальмолог не только с диагностической, но и с лечебной целью.
Также проводят лабораторный анализ отделяемого – исследуют возбудителя и его чувствительность к антибиотикам.
Консервативное лечение
Детский дакриоцистит требует грамотного подхода к лечению, откладывать которое далеко не безопасно. Основные терапевтические мероприятия направлены на восстановление проходимости путей оттока слезной жидкости и снятие воспаления.
Массаж при дакриоцистите
В большинстве случаев лечение начинают с массажа. Впервые его должен сделать врач, объясняя маме ребенка все тонкости.
У новорожденных эта методика дает положительный результат всего в 30% случаев. И по мере взросления ребенка ее эффективность уменьшается. Если в течение двух недель желаемого эффекта достичь не удалось – следует подумать о более радикальных методах.
Применение медикаментозных препаратов – одно из важных направлений в лечении дакриоцистита. Используют для этого антисептические и антибактериальные средства.
С целью дезинфекции назначают обычный отвар ромашки, раствор фурацилина, капелькиофтальмодек. Выяснив с помощью лабораторных исследований чувствительность патогенной микрофлоры в слезной жидкости, используют антибактериальные препараты. Чаще всего при дакриоцистите высевают стафилококк (95% случаев), стрептококк и синегнойную палочку. Они положительно реагируют на лечение тобрексом, вигамоксом, флоксалом. Иногда назначают растворы левомицитина и гентамицина. Если лечение состоит из нескольких препаратов, то надо придерживаться интервала между каждым закапыванием (четверть часа). Все фармакологические посредники должен приписывать исключительно врач. Он также следит за динамикой состояния маленького пациента и принимает решения, касающиеся дальнейшей тактики. Отсутствие выздоровления после 10-14 дней консервативной терапии свидетельствует о необходимости хирургического вмешательства.
Хирургическое лечение дакриоцистита у детей
Оперативная методика – наиболее эффективная в лечении детского дакриоцистита. К сожалению, многие родители испытывают необоснованные страхи, касающиеся этого способа. В результате теряется драгоценное время, ведь основной процент выздоровлений дает операция, проведенная в возрасте 2–3 месяцев.
Вся операция длится около 5 минут, она не оставляет после себя никаких неприятных ощущений для малыша. Кроме того, результат видно сразу – выделения, беспокоящие всех, исчезают.
Раннее применение радикального способа не только дает лучший результат, но и легче переносится пациентами в психологическом и физическом плане.
У детей, достигших шестимесячного возраста, желатинообразная пленка утолщается, в ней появляются хрящевые элементы. Такую преграду тяжелее устранить с минимальными побочными эффектами.
После года может потребоваться более сложное оперативное вмешательство – дакриоцистопластика. В место закупорки вводят баллон, который с помощью давления жидкости, постепенно расширяют.
Детский дакриоцистит – диагноз достаточно неприятный. Он требует врачебного контроля и грамотного подхода к лечению. Тем не менее, это совсем не повод для родителей падать в панику, ведь существуют эффективные способы лечения, позволяющие полностью избавиться от проблемы. Самое результативное – зондирование слезного протока – малотравматическая процедура, при которой практически отсутствуют неприятные последствия.
Дакриоцистит
Дакриоцистит — это воспалительное или гнойно-воспалительное поражение слезного мешка. Слезный проток, который выводит секрет из слезного мешка на слизистую оболочку глаза достаточно тонок. Если по какой-либо причине возникает препятствие выведению секрета, в слезной железе возникают застойные явления.
Стеноз или закупорка (полная или частичная) протока ведет к развитию воспалительных процессов. В местах застоя возникает отек, покраснение и формируется благоприятная среда для размножения болезнетворных микроорганизмов.
Лечит это заболевание врач-офтальмолог, в некоторых случаях пациенту требуется консультация ЛОР-врача.
Виды дакриоцистита
По остроте протекания процесса дакриоцистит можно подразделить на 2 вида:
По механизмам возникновения дакриоцистит подразделяют на следующие разновидности:
Болезни более подвержены женщины. Это связано, во-первых, с более миниатюрным строением протоков. А во-вторых, с попаданием в них декоративной косметики, что вызывает закупорку и аллергические отёки.
Дакриоцистит у новорожденных детей
При внутриутробном развитии у плода носослезный канал закрыт специальной мембраной, которая прорывается при родах или незадолго до рождения рассасывается сама. У некоторых младенцев мембрана сохраняется с одной или обеих сторон после рождения, что приводит к затруднению слезоотделения и воспалению слезного мешка.
Причины заболевания
Для новорожденных и младенцев частыми факторами развития болезни являются:
У взрослых самыми частыми причинами даркиоцистита являются:
Воздействие некоторых факторов риска постоянно может привести к возникновению хронического дакриоцистита. Возможно влияние внешних факторов, таких как работа во вредных условиях. Особенности строения слезовыводящих путей также могут быть причиной частичной закупорки и возникновения хронического дакриоцистита.
Группа риска
Дакриоцистит достаточно распространенное заболевание, которое и может возникнуть у любого человека. Тем не менее для некоторых групп населения риск выше.
К ним относятся люди:
Симптомы дакриоцистита
Острая гнойная форма заболевания сопровождается следующими симптомами:
При острой форме симптоматика выражена, как визуально так и по ощущениям.
Хроническая форма заболевания имеет более смазанную симптоматику:
Несмотря на менее болезненное протекание хроническая форма даже более опасна своими последствиями для глаза. Хроническое нарушение здорового слезовыделения приводит к воспалительному поражению конъюнктивы (слизистой оболочки глаза). Симптоматика хронического дакриоцистита может быть похожа на конъюнктивит. Но дакриоцистит поражает обычно один глаз, а конъюнктивит сразу оба.
У новорожденных дакриоцистит проявляется как:
Для младенцев это очень опасно, так как могут возникнуть осложнения как для глаз и носоглотки, так и для мозга.
Осложнения
Игнорирование симптомов и откладывание лечения может привести к достаточно серьезным осложнениям:
Многие люди не любят обращаться к врачам. Но дакриоцистит, не та болезнь, которая «рассосется сама». Её последствия могут быть достаточно пагубными, пациентам следует быть осторожными и добросовестно выполнять рекомендации лечащего врача, чтобы избежать осложнений.
Диагностика
Для профильного специалиста (офтальмолога) постановка диагноза не является проблемой, так как большинство признаков заметны визуально. Но для уточнения диагноза, определения причин и подбора лечения проводятся дополнительные исследования:
Врач может назначить при необходимости один или несколько дополнительных методов исследования.
При диагностике важно не только установить факт заболевания, но также определить причины и подобрать максимально эффективные методы лечения.
Лечение дакриоцистита
Для устранения заболевания, а также профилактики осложнений проводится комплексное лечение, которое включает в себя:
В случае хронического дакриоцистита возможно применение хирургического метода – расширение протока и формирование носослезного канала. Если причиной возникновения хронической формы служит деформация новой полости в результате травмы, требуется помощь челюстно-лицевого хирурга.
Для лечения новорожденных и младенцев применяют следующие методы:
Если не помогли консервативные методы после трехмесячного возраста возможно хирургическое вмешательство для открытия носослезного канала.
Очень важно при дакриоцистите исключить механическое раздражение глазного яблока. Если пациент имеет проблемы со зрением и носит контактные линзы необходимо на время лечения от них отказаться и пользоваться очками. Контактные линзы раздражают и без того поврежденную слизистую оболочку глаза, что может привести к гнойному процессу на конъюнктиве и травмированию.
Профилактика
Для того, чтобы исключить из своей жизни вероятность дакриоцистита следует соблюдать следующие условия:
Для того, чтобы избежать развития заболевания, при обнаружении у себя одного или нескольких симптомов следует обязательно обратиться к врачу.
Что такое дакриоцистит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Иванова Н. В., детского офтальмолога со стажем в 22 года.
Определение болезни. Причины заболевания
Дакриоцистит (от греч. dakryon — слеза и kystis — пузырь) — это воспаление слезного мешка. Речь идет о патологии, при которой слезоотводящая система перестает функционировать по назначению, и полезные свойства слезы в ней не действуют. В моей практике чаще всего обращения детей первого года жизни.
До сих пор некоторые врачи употребляют термин «врожденный дакриоцистит». Это неверно, потому что ребенок рождается без дакриоцистита, но с аномалией развития, способной привести к возникновению заболевания. Дакриоцистит возникает не всегда и не у всех детей, имеющих такую аномалию. Поэтому правильнее ставить диагноз «дакриоцистит новорожденного». [3]
Как правило, после того, как ребенок начинает дышать самостоятельно, происходит самопроизвольное выталкивание пробки. Но если по каким-то причинам этого не произошло, то слеза вместо того, чтобы уходить в нос, застаивается внутри, в слёзном мешочке, и к этому застою очень часто присоединяется инфекция. Вот так и начинает развиваться острый дакриоцистит.
В 80% случаев заболевание у взрослых связано с индивидуальными анатомическими особенностями строения окончания носослезного протока и сопутствующими заболеваниями носа и околоносовых пазух. 20% случаев связаны с воздействием вредных профессиональных факторов — резкими колебаниями температуры окружающего воздуха, травмами, снижением иммунитета, вирулентностью микрофлоры, сахарным диабетом и др.
Классификация типа окончания носослезного протока по Л. И. Свержевскому (1910) [8]
Как можно заметить, 3 типа окончания протока из 4-х создают предпосылки для потенциальной обструкции слезоотведения в результате патологических процессов в полости носа, сопровождающихся отеком слизистой оболочки носа. К этому предрасполагает и наличие складки слизистой у выхода протока под нижнюю носовую раковину (клапан Hassner) — физиологического сужения вертикального колена слезоотводящих путей. [8] Поэтому очень важно убедить пациента пройти консультацию отоларинголога и в точности выполнить его назначения, для стойкого положительного результата, если имеется хронический дакриоцистит. Исследователи сходятся во мнении, что дакриоцистит возникает в основном из-за наличия патологических процессов в полости носа и околоносовых пазух (гипертрофического, атрофического, катарального и вазомоторного ринитов, деформации носовой перегородки, озены, синуситов, сифилиса, травматических повреждений костей и мягких тканей носа с нарушением носового дыхания, опухолей носа и его пазух и т. д.).
Симптомы дакриоцистита
Симптомы заболевания у взрослых
Основной симптом — это слезостояние, сопровождающееся слезотечением постоянно. Надо учитывать, что у детей после 6 месяцев и у взрослых при первичной жалобе на слезотечение слезные пути могут иметь нормальную проходимость.
Причины этого состояния:
Другой симптом острого и хронического дакриоцистита — это гноевидные выделения из носослёзного канала. Конъюнктива при этом краснеет, воспаляется и отекает, возникает припухлость слёзного мешка. Глазная щель сужается, прикосновения к глазу причиняют боль. Острый дакриоцистит может протекать в форме абсцесса или флегмоны: у больного ухудшается общее состояние, снижается аппетит, повышается температура тела, нарушается сон и болит голова.
Дакриоцистит у новорождённых
У маленьких детей своя особенность. Полноценные слезы у них начинаются со 2-го месяца жизни. Поэтому в первых жалобах отмечается:
Патогенез дакриоцистита
Во внутриутробном периоде слезно-носовой канал закрыт плёнкой у всех детей, чтобы защититься от околоплодных вод. Когда ребенок рождается и делает первый вдох и крик, происходит прорыв этой плёнки, слезно-носовой канал становится проходимым, и по нему уже слёзы вытекают наружу (в нос).
Признаком нарушения слезоотведения становится слезостояние и, как следствие, изменение структуры, снижение качества слезной пленки, ее локальное или полное разрушение. Вызванный этим аварийный выброс рефлекторной слезы дополняет возникший дисбаланс. [7]
Развитие хронического дакриоцистита всегда становится следствием сужения слезно-носового канала. В результате в слезном мешке задерживается слеза и патогенные микробы и возникает воспаление его слизистой оболочки. Особое место занимает дакриоцистит (риногенный) у взрослых на фоне болезней носа и околоносовых пазух. [8]
Развитие острого дакриоцистита (абсцесс или флегмона слезного мешка) зачастую происходит на почве хронического и представляет собой гнойное воспаление окружающей слезный мешок клетчатки. Дакриоцистит у новорожденных, как правило, возникает из-за сохранения зародышевой пленки, которая закрывает нижний отдел слезно-носового канала. [1] [2]
Классификация и стадии развития дакриоцистита
Классификация по Черкунову Б. Ю. (2001 г.).
I. По течению заболевания:
1. Острый дакриоцистит;
2. Хронический дакриоцистит:
3. Дакриоцистит новорожденных:
II. По этиологическим факторам:
Осложнения дакриоцистита
Если хронический дакриоцистит правильно не лечить, это может привести к растяжению слезного мешка. Воспалительный процесс может перейти в абсцесс или флегмону слезного мешка. В результате может произойти расплавление тканей и развиться септические осложнения в оболочках головного мозга, в том числе гнойный энцефалит или менингит. При этом наблюдается гиперемия кожи, припухлость в области слезного мешка, резкая болезненность. Нередко гиперемия кожи распространяется дальше по типу рожистого воспаления с повышением температуры тела и опуханием регионарных лимфатических узлов. Либо происходит самопроизвольное вскрытие мешка с выходом гноя и образованием фистулы. [1]
Также нелеченые дакриоциститы являются причиной упорного конъюнктивита, что провоцирует возникновение язвы роговицы при поверхностном ее повреждении. [4] Крайне редко острый дакриоцистит возникает не в результате длительного воспаления слезного мешка, а как осложнение острого воспаления придаточных пазух носа.
Диагностика дакриоцистита
Когда нарушены функции слезоотводящего аппарата, ухудшается или отсутствует отток слезы из конъюнктивальной полости. В этом случае очень важно убедиться в прохождении слезной жидкости в слезный мешок, а из него через носослезный проток под нижнюю носовую раковину. Для этого одной рукой нажимают на кожу нижнемедиальной части нижнего века (область расположения слезного мешка), одновременно с этим другой рукой оттягивают от глаза медиальные отделы обоих век так, чтобы стали доступными осмотру верхняя и нижняя слезные точки, и обращают внимание, выделяется ли из них жидкость. При данном заболевании вы увидите выделения различные по цвету и консистенции. [4]
Проба Веста
Для того, чтобы убедиться в том, что механизм слезоотведения изменен, можно осуществить пробу Веста. [4] Она подходит для взрослых.
На практике эта проба очень помогает. Все пациенты не любят, когда их лица касается чужой человек. Они соглашаются посидеть с краской и турундой, при этом охотно делятся своими ощущениями. Однако для малышей 0 – 1 – 2 мес.; 1 – 1.5 года эта диагностика не подходит, приходится ограничиваться только надавливанием на область слезного мешка и анамнезом.
Канальцевая проба
Некоторые коллеги применяют в качестве диагностики «канальцевую пробу» [6] для оценки присасывающей способности канальцев. Конъюнктиву очищают от слизи и гноя. Закапывают 3% р-р колларгола с интервалом в 1 минуту 3 – 4 раза, прося пациента мигать. Отсасывают с конъюнктивы остатки колларгола и надавливают на область слезного мешка. Если через слезные точки в конъюнктиву выступит колларгол, то всасывающая способность их не нарушена, а если колларгола не видно, то это показание к хирургическому лечению. Также пациента просят высморкаться в салфетку, при наличии окрашенной жидкости на ней слезно-носовой канал проходим. Если жидкость не окрашена, есть показания к хирургическому лечению дакриоцистита.
У взрослых, чаще у женщин, при жалобах на постоянное слезотечение часто используется промывание слезного мешка. Это одновременно диагностика и лечение. [1] При этом возможно:
Инстилляционная проба с флюоресцеином
Метод используют, но очень редко. Флюоресцеиновая проба позволяет оценить отток слезы из конъюнктивальной полости. Используют 1 % раствор флюоресцеина или 3 % раствор колларгола. Раствор закапывают в глаз и засекают время, через несколько минут конъюнктивальная полость должна очиститься. Если раствор не исчезает, это означает, что жидкость плохо проходит по слезоотводящим путям.
Рентгенография слезоотводящих каналов
В затруднительных случаях взрослым назначают рентгенографию, КТ, МРТ. В качестве ренгенконтрастного вещества используют жирорастворимые и водорастворимые препараты (Йодолипол и Омнипак).
Рентгенографию слёзных путей поводят в двух проекциях: носоподбородочной и боковой. Чтобы определить проходимость слёзных путей, её повторяют через 10 минут, давая возможность контрастному веществу заполнить слёзный мешок, проникнуть в щели и дивертикулы. Детям исследование проводят под наркозом.
Зондирование и биомикроскопия глаза
Зондирование позволяет определить проходимость слёзных протоков. Его проводят с помощью зонда Боумена.
Процедура болезненная, поэтому перед обследованием в глаза закапывают анестетик. С помощью биомикроскопии осматривают конъюнктивальную полость и область слёзного мешка.
Как отличить дакриоцистит от конъюнктивита
Конъюнктивит — это воспаление конъюнктивы, а при дакриоцистите поражается слёзный мешок. Подробнее о признаках и диагностике конъюнктивита можно почитать в статье.
Лечение дакриоцистита
3. экстирпация слезного мешка (удаление слезного мешка);
4. дакриоцисториностомия (образование соустья между слезным мешком и носом);
Массаж в области слёзного мешка
Массаж должен быть точечным и не содержать никаких трений кожи в области слезного мешка. Давление должно производиться на спайку век, за передний гребень слезной ямки, в глубину орбиты. Надавливаний (массаж) за один прием следует проводить 1-2-3. При правильном массаже ребенок непременно реагирует как на неприятные действия. Массаж желательно проводить перед каждым кормлением, 5-6 раз в день, в течение 1–2 недель. Если это малоэффективно, назначают зондирование. Эффективность массажа с полным излечением дакриоцистита у детей грудного возраста до 3-х месяцев достигает 60%, в возрасте 3–6 мес. она снижается до 10%, во второй половине первого года не превышает 2%. [3]
Промывание слезоотводящих путей
Игла вводится в расширенную коническим зондом слезную точку, пока она не упрется в спинку носа, отодвигается немного назад и мешок промывается физиологическим раствором. [6] Из опыта свой практики могу сказать, этот способ лечения дакриоцистита у детей малоэффективен. Лучше проводить зондирование с последующим промыванием.
Хирургическое лечение
При зондировании после расширения слезной точки используется зонд № 1-2 у детей и № 4-5 у взрослых. Движение зонда, начиная со слезной точки, должно быть вначале вертикальным на протяжении около 2 мм, затем зонд поворачивают на 90 градусов для прохождения горизонтальной части канальцев на протяжении около 10 мм. Затем, для прохождения слезно-носового канала, зонд необходимо повернуть опять в вертикальное положение и не спеша «нащупать» вход в слезно-носовой проток.
При правильном введении и положении зонда в слезно-носовом протоке подвижность его в боковых направлениях резко ограничивается, и он жестко упирается в нижний носовой ход. Погрешности могут выражаться в ложных ходах или «недозондировании». Повторное зондирование проводят через 5 – 7 дней. [1] [2] [3] [6]
Со второй половины ХХ века широкое применение имела наружная дакриоцисториностомия. У операции было много недостатков, основной — косметический дефект в виде рубца. Сейчас можно осуществлять эндоскопические операции с внутриносовым доступом:
Физиотерапевтическое лечение
Эффективность физиотерапевтического лечения при дакриоцистите не доказана.
Медикаментозное лечение
Эффективность консервативного метода лечения составляет 10–15 %, его проводят не более 14 дней. Новорождённым можно принимать препарат Витабакт. Он обладает антибактериальной активностью: уничтожает стафилококк, стрептококк, кишечную палочку и хламидии.
После хирургического лечения первые три дня применяют Тобрекс по одной капле три раза в день.
Лечение дакриоцистита у новорождённых
Для лечения младенцев применяют массаж слёзно-носового канала, глазной антисептик (Витабакт) и зондирование с промыванием носослёзного канала.
Народные средства
Экспериментировать с альтернативной терапией опасно: без своевременного и адекватного лечения дакриоцистита могут развиться серьёзные осложнения, например гнойный энцефалит или менингит.
Прогноз. Профилактика
Своевременное посещение врача, диагностирование болезни и правильный курс лечения дакриоцистита помогают достаточно успешно справиться с этим неприятным заболеванием.
Если массаж не помог, то выполняют зондирование — это основной метод лечения. Однако частота рецидивов после него составляет 12–26 %. При зондировании выздоравливают 99,4 % детей в возрасте 1–3 месяцев, старше одного года — 74 %. Полное выздоровление до 1 года возникает в 96,6 % случав, старше одного года — в 85 %.
Чтобы снизить риск дакриоцистита, следует:
За дополнение статьи благодарим Евгению Смотрич — офтальмолога, научного редактора портала «ПроБолезни».