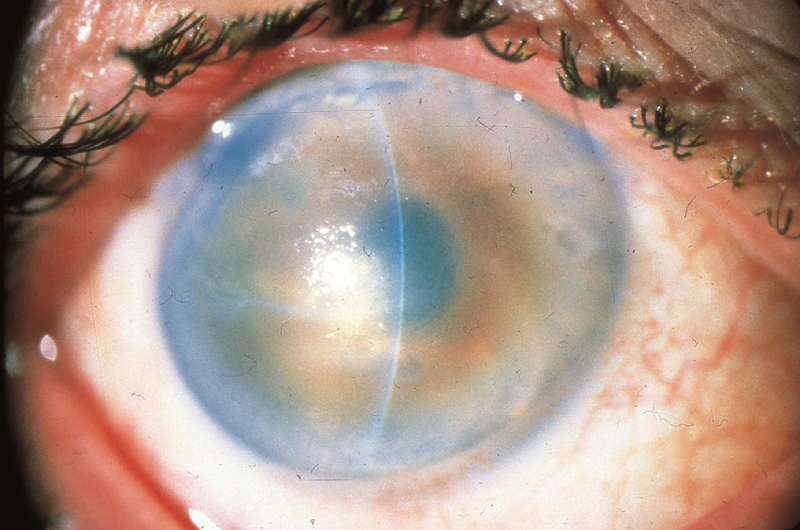
дегенерация роговицы что это
Дистрофия роговицы: причины и лечение
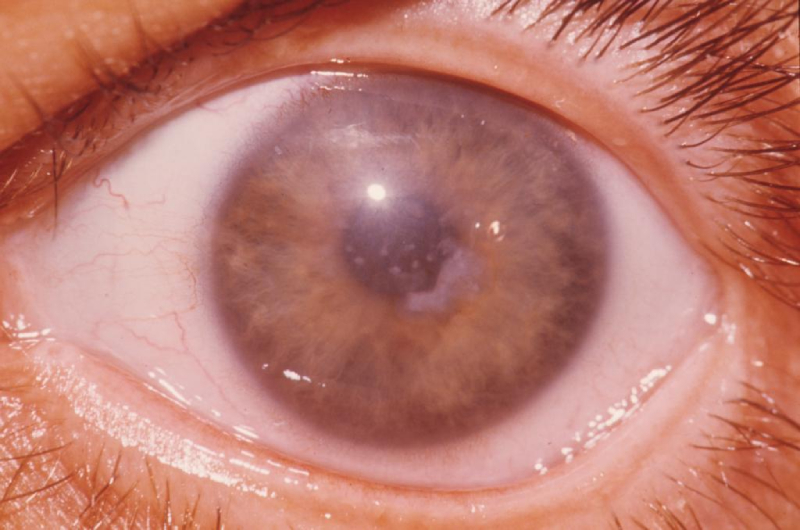
Дистрофия роговицы — прогрессирующее офтальмологическое заболевание, суть которого заключается в повреждении внешнего слоя оболочки глаза. Даже при незначительных размерах патологического очага появляются проблемы со зрением: изображение в поле видимости становится мутным и нечетким. Особенность аномалии состоит в том, что она обнаруживается на обоих глазах, и в ряде случаев врачам не удается установить первопричину деструктивного процесса. Если вовремя не обратить внимание на болезнь и не начать лечение дистрофии роговицы, существует риск утраты зрения.
Классификация заболевания
Официальная классификация выделяет несколько разновидностей дистрофии роговицы в зависимости от особенностей ее возникновения и развития. По причинам появления заболевание делят на первичное и вторичное. Первичные формы дистрофии имеют генетические корни и относятся к категории наследуемых аномалий.
Важно! Несмотря на то, что предрасположенность к ухудшению прозрачности роговицы имеется с рождения, манифестация происходит в зрелом возрасте. Большая часть пациентов с таким диагнозом — люди старше 40 лет.
Вторичные дистрофические заболевания роговицы являются следствием перенесенного ранее офтальмологического недуга: инфекции, воспаления, травмы глазного яблока. Они также могут иметь ятрогенную природу, то есть развиваться после перенесенного хирургического вмешательства на глазах.
В зависимости от локализации патологического очага офтальмологи выделяют следующие виды дистрофии роговицы:
Независимо от формы и природы клиника дистрофической аномалии роговой оболочки всегда одинакова за небольшими исключениями.
Основные симптомы
Дистрофия роговицы начинает достаточно быстро проявляться симптоматически: даже при незначительном размере очага пациент ощущает дискомфорт в глазах, напоминающий усталость от долгого чтения книги с мелким шрифтом, и постепенно нарастающий «туман» в поле зрения. По мере прогрессирования заболевания к этим симптомам присоединяются:
Описанные симптомы обнаруживаются в разных сочетаниях, а интенсивность зависит от индивидуальных особенностей и вида патологии. Так, наиболее тяжелой симптоматикой отличается эндотелиальная дистрофия роговицы, в то время как краевая клинически не проявляет себя до момента перфорации роговой оболочки.
Диагностика
По симптоматике дистрофия роговицы не отличается от других офтальмологических заболеваний. Внешне она похожа на конъюнктивит, кератит и прочие воспалительные процессы: они тоже сопровождаются физическим дискомфортом и снижением остроты зрения. Для более точной диагностики, помимо внешнего осмотра и сбора анамнеза, используются дополнительные методы:
Этих методов бывает достаточно, чтобы подтвердить диагноз, установить вид патологии и определить степень ее развития.
Лечение дистрофии роговицы
Для лечения дистрофии роговицы используются консервативные и хирургические методы. В первом случае терапия направлена на замедление прогрессирования болезни, а во втором возможно полное устранение дистрофии роговицы.
Важно! Дистрофические изменения в оболочке глаза часто имеют необратимый характер, а причины появления дефектов не поддаются ликвидации. Поэтому даже радикальные способы лечения патологии могут дать временный результат.
Медикаментозное лечение
При неосложненном течении и отсутствии признаков стремительного прогрессирования патологию лечат с помощью лекарств местного и системного действия. К местным препаратам относятся:
Для уменьшения проявлений и более качественной защиты поверхности глаз от дополнительного травмирования и проникновения инфекций используются мягкие контактные линзы в сочетании с мазями и гелями.
Наряду с ними применяются препараты системного действия: инъекции экстракта алоэ, лидазы и стекловидного тела, витаминно-минеральные комплексы в форме таблеток и капель, отдельные виды витаминов внутримышечно.
Хирургическая операции
Кератопластика — радикальный способ, с помощью которого дистрофия роговицы устраняется полностью. В процессе операции врач послойно удаляет поврежденные участки роговой оболочки, а затем устанавливает на обработанные места донорский или искусственный материал.
В случае если повреждения поверхностные, для лечения дистрофии роговицы используют лазер. Им врач послойно «выпаривает» патологические ткани, на месте которых образуются новые слои.
Прогноз и возможные осложнения
Прогнозы при дистрофических изменениях роговицы зависят от того, как рано будет обнаружен дефект. Современная медицина располагает средствами для сохранения зрения при таком недуге, однако гарантий 100% избавления от него не существует, особенно если у болезни генетическая природа.
Дистрофия роговицы глаза
Содержание:
Термин «дистрофия роговицы» охватывает гетерогенную группу приобретенных и двусторонних генетически обусловленных не воспалительных заболеваний внешней части глазного яблока. При этом в эпителиальном слое происходят разнообразные биохимические и структурные изменения, ведущие к прогрессивному снижению зрения вплоть до полной слепоты.
Роговица состоит из прозрачной, куполообразной ткани, что обеспечивает преломление световых лучей. В ее состав входят коллагеновые волокна, она состоит из пяти основных слоев, включая эпителий, слой Боумена, строму, мембрану Десцемета, и эндотелий. Ее толщина в норме примерно 500 мкм и она составляет две трети преломляющей силы.
Это одна из самых чувствительных областей человеческого организма, она сильно иннервирована, с большой плотностью нервных окончаний, примерно в 300-600 раз выше, чем у кожи.
На периферии присутствуют сенсорные нервные волокна, которые сверху покрыты миелиновой оболочкой. Центральная область, иннервируемая зрительным нервом, имеет тенденцию быть менее чувствительной вдоль вертикального меридиана и более восприимчивой вдоль горизонтального меридиана.
Передняя фиброзная капсула внешне выглядит как выпукло-вогнутая линза, при это выполняет двойную биологическую роль: защищает от пыли, микробов и других вредных или раздражающих веществ, и преломляя лучи, действует как внешний объектив. Она не содержит кровеносных сосудов. Проходящий через нее свет направляется на внутренний хрусталик, а затем на сетчатку. Ретина преобразует световые лучи в изображения, которые затем передаются в головной мозг. Внешняя пластинка должна всегда оставаться идеально прозрачной, чтобы правильно сфокусировать входящий свет.
Этиология
Дистрофия роговицы глаза характеризуется накоплением постороннего материала в одном или нескольких из слоев, например кристаллы липидов и холестерина, вызывающих помутнения.
Нейротрофические и гормональные перестройки;
Попадание бактериальных и вирусных агентов;
Установка ИОЛ после экстракции хрусталика.
Повышенная солнечная инсоляция;
Плохая экологическая обстановка;
Недостаточное поступление питательных веществ и витаминов.
Иногда офтальмологи не могут со 100% точностью установить пусковой механизм образования «бельма».
Классификация
Первичные (или семейно-наследственные);
Клинически кератопатии можно разделить на формы, основанные на единственном или преобладающем анатомическом положении аномалий:
Определение локализации (центральные или периферические) дегенеративных перерождений возможно только после проведения патоморфологических и генетических исследований.
Клиническая симптоматика
Первые признаки прогрессирующей болезни проявляются, как правило, в возрасте от 10 до 40 лет, иногда видны сразу после рождение ребенка (неонатальный период).
Несмотря на то, что в офтальмологии имеется огромное разнообразие кератопатий, их проявления между собой схожи.
В большинстве случаев проявляется роговичный синдром, при котором человек жалуется на ощущение инородного тела, отмечается болезненность и покраснение, слезотечение и светобоязнь. Чаще всего отмечается двухстороннее поражение.
Оболочка отечна, нарушается ее прозрачность и снижается острота визуального восприятия. Возможна непереносимость яркого света, рези.
Характерным симптомом при этом недуге считается ухудшение визуального восприятия утром (сразу после ночного сна), с постепенным «прояснением» в вечерние часы. Это явление объясняется тем, что ночью скапливается влага, которая постепенно испаряется.
Помутнения достаточно часто сопровождаются аметропией, например, близорукостью, дальнозоркостью или астигматизмом.
Диагностика
Наличие дегенеративных трансформаций можно найти случайно при обычном плановом медосмотре в поликлинике.
Оценка остроты зрения;
Оценка ошибки рефракции;
Осмотр с помощью щелевой лампы;
Измерение толщины с использованием пахиметрии;
Определение внутриглазного давления;
Для постановки правильного диагноза необходимо провести тщательное обследование. При этом недуге специалист выявляет отек и утолщение оболочки, а также снижение ее естественной прозрачности. Это выглядит как серовато-белые линии, круги или мелкие узелки.
Клинические характеристики и способ наследования кератопатии в настоящее время хорошо известны и подтверждаются в ряде случаев гистопатологически или с соответствующим анализом ответственного гена.
Лечение дистрофии роговицы
Консервативная терапия на современном уровне развития медицины эффективна только на первых стадиях недуга. Но к сожалению она дает только временный эффект и не полностью устраняет симптоматику, а также требует проведения повторного курса.
Применяются различные медикаменты, которые помогают сохранить целостность корнеальных клеток и защищают их от агрессивного воздействия повреждающих факторов (кератопротекторы). На первых этапах прогрессирования офтальмологической патологии помогает инсталляция глицерина и глюкозы, физиотерапевтические процедуры (электрофорез).
В виде капель и мазей применяются увлажняющие и противотечные средства. К ним относятся Тауфон, Ретинол, Корнерегель, Баларпан, Эмоксипин, Солкосерил, Тауфон и другие. Капли назначаются в течение светового дня, а мазь на ночь, так как она обладает более длительным фармакологическим действием. Анатомические и физиологические барьеры, которые имеет роговая оболочка против проникновения бактерий и других патогенов, способны также затруднять доступ и эффективность медикаментозных препаратов.
Для того, чтобы ускорить восстановительные реакции и уменьшить болевой синдром рекомендовано постоянное ношение мягких линз обладающих лечебным эффектом. Кроме того, это способствует восстановлению целостности поверхности при эрозиях.
У некоторых больных используется лазерная обработка расфокусированным лучом гелий-неонового лазера. Она предназначена для удаления дефектных очажков и стимуляции обмена веществ.
В таблетках и уколах назначаются поливитаминные комплексы и биогенные стимуляторы, такие как экстракт алоэ, лидаза, ФиБС, стекловидное тело. При присоединении инфекционного поражения и кератита в медикаментозную схему подключаются антибактериальные средства.
Мази, а также газопроницаемые специальные контактные линзы оказывают не только терапевтическое воздействие, но и выполняют своеобразную роль искусственного барьера, предохраняя нервные окончания органа от различных раздражений и повреждений.
Кросслинкинг – малоинвазивная манипуляция представляет собой фотополимеризацию соединительного белка коллагена.
Она не только способна приостановить процесс дегенерации, но и придать ему регрессирующий характер с последующим восстановлением физиологической функций поврежденных частей. Технология практически безболезненна, занимает нескольких минут, выполняется в амбулаторных условиях. Ее цель — создание плотного роговичного каркаса.
Операции
Хирургическое лечение заключается в удалении дефекта в оптической зоне. Постепенно на зону кератоэктомии нарастает эпителий с неповрежденных участков.
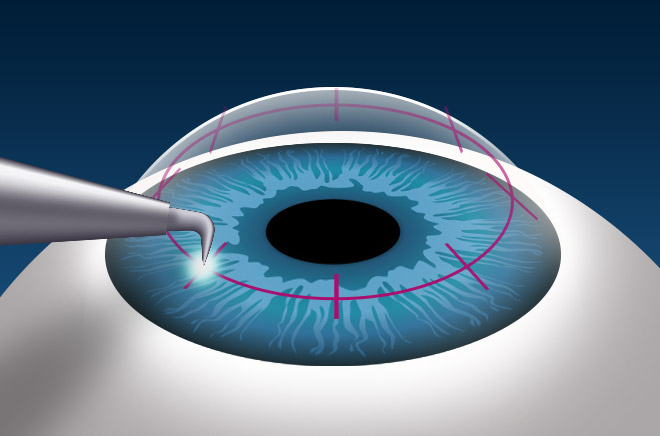
В медицинском центре имени Федорова в Москве применяются все современные способы лечения от лекарственных и физиотерапевтических до сквозной кератопластики.
Эта операция является одной из наиболее распространенных разновидностей пересадки твердой ткани. По статистике, ежегодно во всем мире проводится более 100 000 таких процедур. Критерии успеха включают улучшение зрительной функции, уменьшение боли и обеспечение наружной защиты. Во всем мире имеются глазные банки, в которых хранятся донорские органы.
Это достаточно безопасная и малоинвазивная процедура, которая выполняется офтальмологическим больным всех возрастов. Врачи рекомендуют предварительно пролечить активную или хроническую инфекцию или снять признаки воспаления. Круговой разрез делается не скальпелем, а с помощью микрохирургического инструмента, называемого трефином.
Однако, данная инновационная методика не гарантирует, что дистрофия глаз остановится, так как главная причина появления дефекта не устранена и продолжает действовать. Иногда требуется повторная пересадка.
Проникающая кератопластика – данный способ оперативного вмешательства имеет самый высокий уровень отторжения, интраоперационные и послеоперационные осложнения, и риск послеоперационного астигматизма по сравнению с другими.
Ламеллярная технология приобрела популярность в течение последнего десятилетия, и она включает сохранение здоровых частей и замену только дефектных. Эта тенденция привела к улучшению приживаемости, вероятно, из-за уменьшения нагрузки аллогенной структуры.
Реакция отторжения клинически характеризуется локальным отеком и воспалительными клетками, которые можно видеть циркулирующими в передней камере или прикрепляющимися как кератические осадки к имплантату.
Поскольку предназначение эндотелиальных клеток заключается в обеспечении ясности и прозрачности, их потеря является важным условием, которое следует оценивать после пластики.
| Уникальная анатомия роговицы и физиология передней камеры обеспечивает низкую иммуногенность и поддержание толерантности – иммунологическая привилегия. |
Распространенность отторжения варьирует от 5% до 40%, в зависимости от васкуляризации наружной пластинки реципиента и предшествующих эпизодов неудачной подсадки.
Традиционно для стимуляции приживаемости донорской ткани применяют иммуносупрессию, главным образом, путем использования местных и системных кортикостероидов либо в качестве монотерапии, либо в сочетании с другими иммунодепрессантами.
Гормональная терапия обладает агрессивным профилем побочных эффектов: повышение внутриглазного давления, образование катаракты, нарушение заживления ран и предрасположенность к оппортунистическим инфекциям, что требует тщательного мониторинга.
Прогноз течения болезни при своевременной диагностике и адекватной медикаментозной терапии обычно благоприятный, трудоспособность сохраняется.
Клиника имени Федорова в Москве укомплектована новейшим оборудованием, которое позволяет в самые короткие сроки и с большой точностью диагностировать малейшие дефекты. При обращении в нашу клинику вы можете быть уверены в высокопрофессиональной медицинской помощи, хорошем результате лечения роговицы.
Цены на услуги при дистрофии роговицы глаза:
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2014004 | Глубокая передняя послойная кератопластика ( 1 категория сложности) | 96000 | Записаться |
| 2014005 | Глубокая передняя послойная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 108000 | Записаться |
| 2014006 | Задняя послойная эндотелиальная кератопластика (1 категория сложности) | 72000 | Записаться |
| 2014008 | Задняя послойная эндотелиальная кератопластика+замена ИОЛ на артифакичном глазу или вторичная ИОЛ на афакичном глазу ( 3 категории сложности) | 96000 | Записаться |
| 2014007 | Задняя послойная эндотелиальная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ | 84000 | Записаться |
| 2014009 | Набор одноразовых расходных материалов и инструментов для проведения кератопластических операций | 120000 | Записаться |
| 2014000 | Сквозная кератопластика 1 категория сложности | 84000 | Записаться |
| 2014003 | Сквозная кератопластика+реконструкция передней камеры с пластикой радужки,факоэмульсификация или экстракция катаракты с имплонтацией ИОЛ | 120000 | Записаться |
| 2014001 | Сквозная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 96000 | Записаться |
Роговица – единственная прозрачная структура на поверхности глазного яблока, позволяющая отраженным от предметов и объектов окружающего мира лучам света проходить через все светопроводящие и светопреломляющие среды, а затем попадать на сетчатку.
Большое значение для визуального восприятия имеет ее прозрачность и форма. Эта уникальная прозрачность обусловлена высокоупорядоченной структурой коллагеновой стромы, которая составляет примерно 90% от всей толщины, так и активного контроля стромальной гидратации эндотелием, монослоем преимущественно гексагональных клеток
Офтальмология сегодня представляет собой комплекс лечебных мероприятий, которые лечат не только серьезные проблемы со зрением, но и избавляют.
Дистрофии роговицы глаза
Дистрофии роговицы представляют собой большую группу наследственных заболеваний роговой оболочки, которые приводят к снижению ее прозрачности (помутнению). Как правило, заболевание поражает оба глаза, оно неизменно прогрессирует, при этом признаки воспаления могут отсутствовать. Чаще всего дистрофия роговицы диагностируется у пациентов в возрасте от 9 до 40 лет.
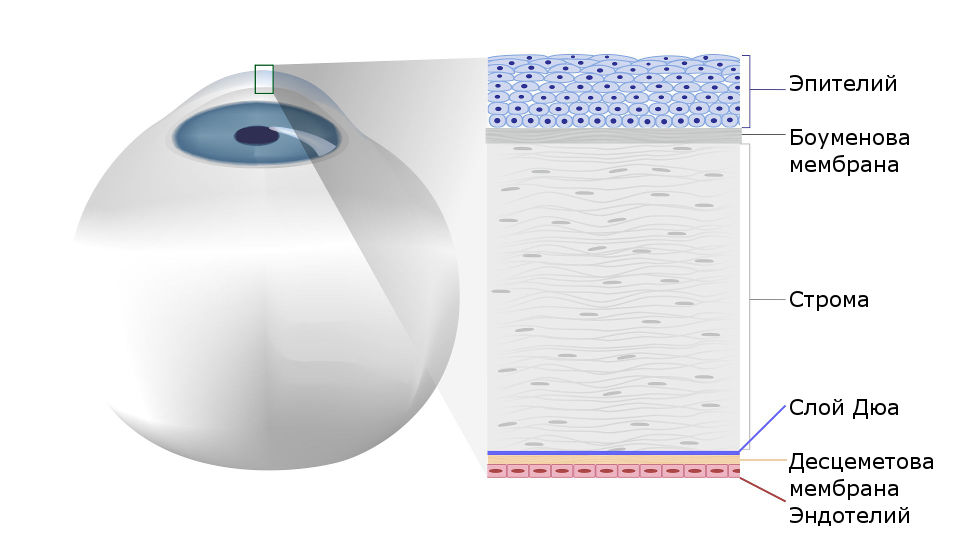
Строение роговицы
Рис.1 Строение роговицы глаза человека
Под боуменовой оболочкой находится строма (ее объем составляет до 95% объема всей роговицы). Строму составляют особые клетки – кератоциты, расположенные в строгом порядке, благодаря чему обеспечивается прозрачность роговой оболочки.
Самая прочная ткань роговой оболочки, прилегающая к строме – десцеметовая оболочка – представляет собой плотную мембрану, также выполняющую защитную функцию.
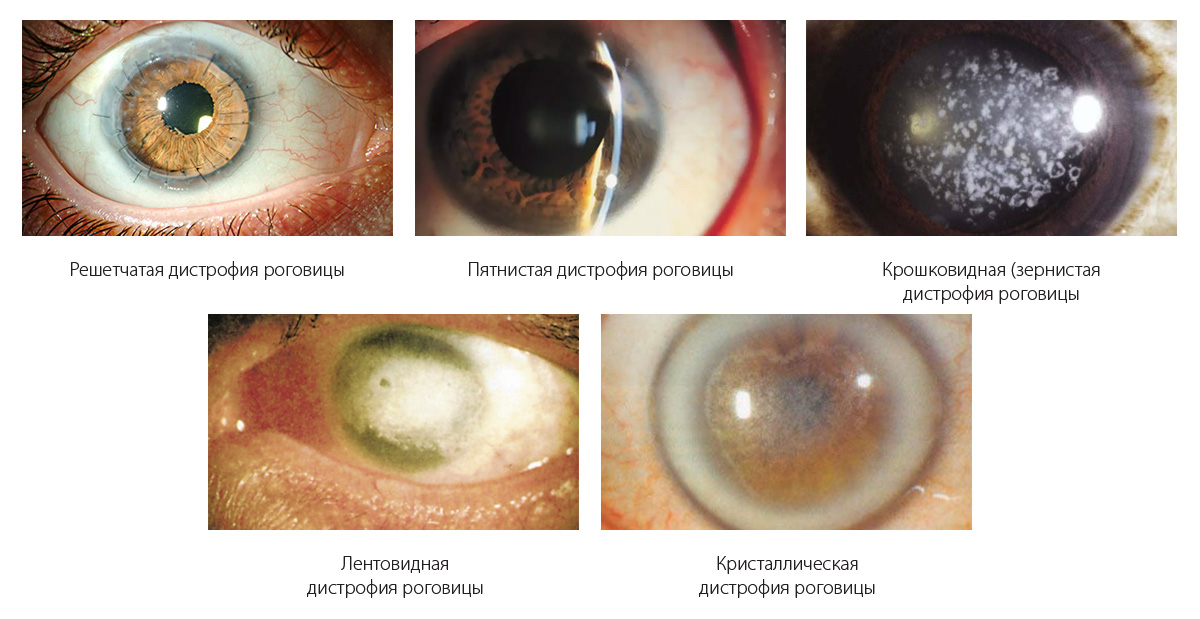
Виды дистрофий
В зависимости от расположения в структуре роговицы врожденного повреждения дистрофии роговицы могут быть следующими:
Несмотря на то, что дистрофии роговицы представлены множеством видов, все они имеют подобные симптомы и требуют подобных методов лечения. Основное их отличие заключается в закладке каждой конкретной дистрофии в определенном гене человека, что можно определить только путем проведения сложного генетического анализа. Некоторые отличия офтальмолог может определить с помощью микроскопа.
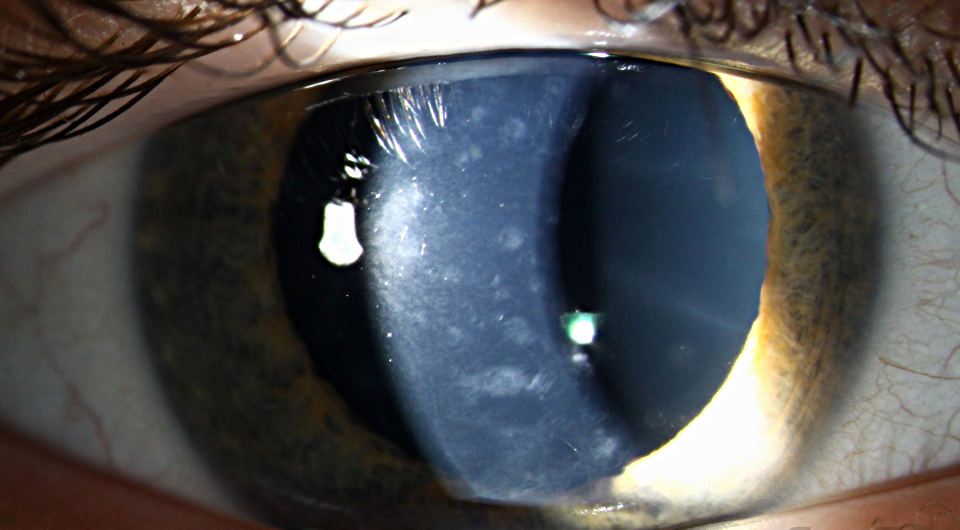
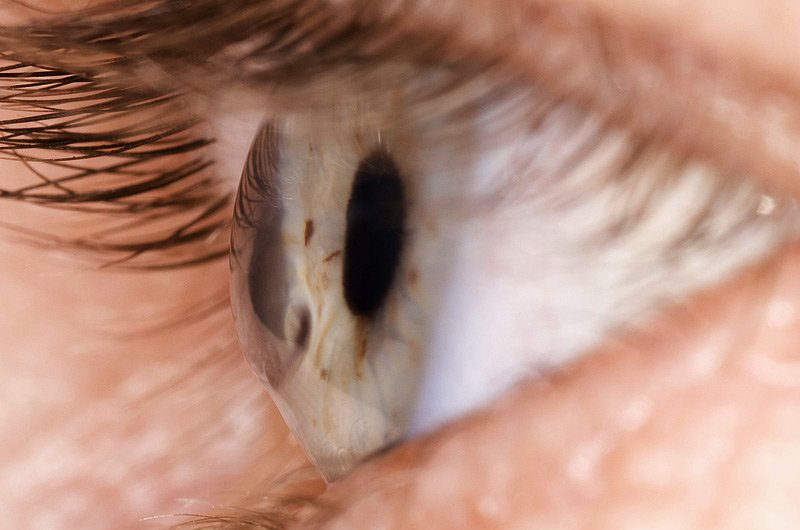
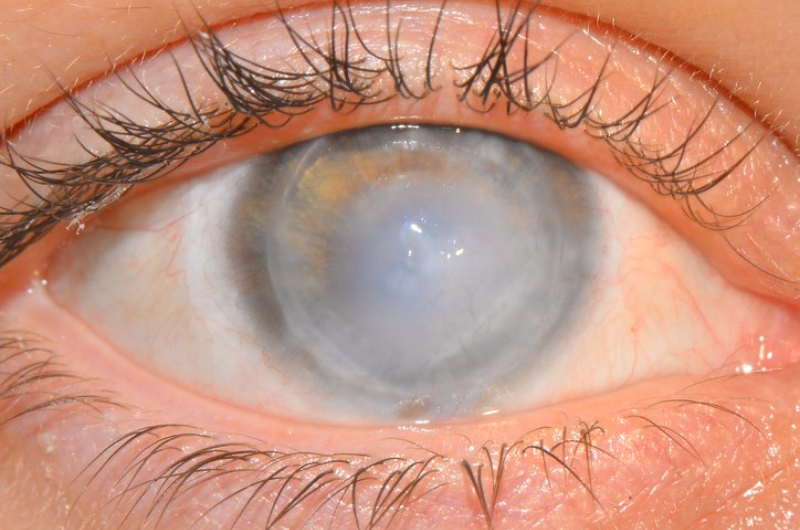
Симптомы (признаки)
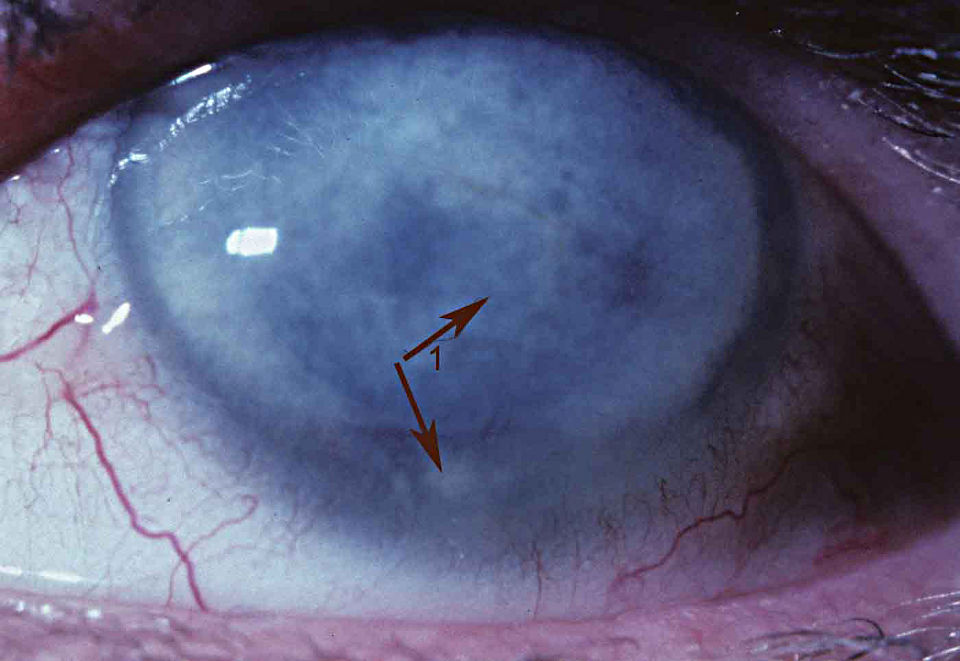
Рис.3 Эндотелиальная (задняя) дистрофия роговицы (вид в щелевой лампе)
Все виды дистрофий роговицы сопровождаются снижением зрения. Его ухудшение обусловлено отеком роговицы и ее помутнением, что связано с отложением различных продуктов клеточного метаболизма: холестерина, белковых и жировых соединений. Чем больше выражен отек и нарушена прозрачность ткани роговицы, тем сильнее снижается зрение.
Диагностика заболевания
Для установления диагноза «дистрофия роговицы» требуется тщательное обследование. Офтальмолог выясняет, когда возникли первые симптомы заболевания, существуют ли те или иные провоцирующие факторы, действие которых могло привести к возникновению патологии. Наиболее информативным исследованием для определения вида дистрофии роговицы является осмотр с помощью биомикроскопа.
Консервативное лечение дистрофии роговицы
При эрозиях роговицы, особенно при их частом повторении, пациентам назначается медикаментозное лечение: прием препаратов, действие которых направлено на восстановление эпителия роговицы – кератопротекторов: глазных мазей и капель, способствующих увлажнению поверхности роговицы. Применение глазных капель целесообразно в дневное время, глазных мазей – в ночное, т.к. они обладают наиболее пролонгированным действием.
В терапевтических целях пациентам может быть также рекомендовано ношение мягких лечебных контактных линз, снимающих болевой синдром, устраняющих ощущение инородного тела и создающих благоприятные условия, способствующие восстановлению эпителиального слоя роговицы.
Хирургическое лечение дистрофии роговицы
Наиболее эффективным методом лечения дистрофии роговицы считается хирургическая коррекция. При повреждении эпителиального слоя либо мембраны Боумена может использоваться лазерная хирургия, направленная на удаление участка дистрофии (ФТК – фототерапевтическая кератэктомия).
В профилактических целях, для «укрепления» структуры роговой оболочки, рекомендуют процедуру коллагенового кросслинкинга, если имеют место патологические процессы в строме.
При повреждении более глубоких слоев необходимо проведение операции – кератопластики с удалением поврежденного слоя ткани роговицы и пересадкой на его место донорской ткани.
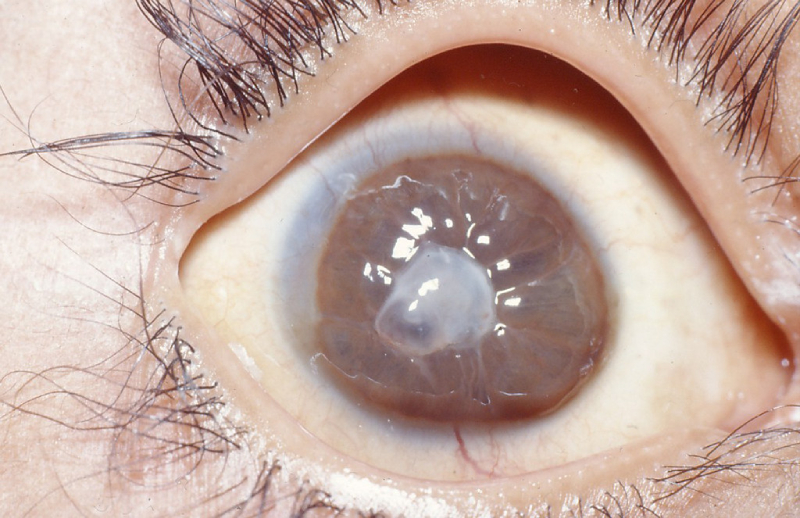
Проводят два вида хирургических вмешательств:
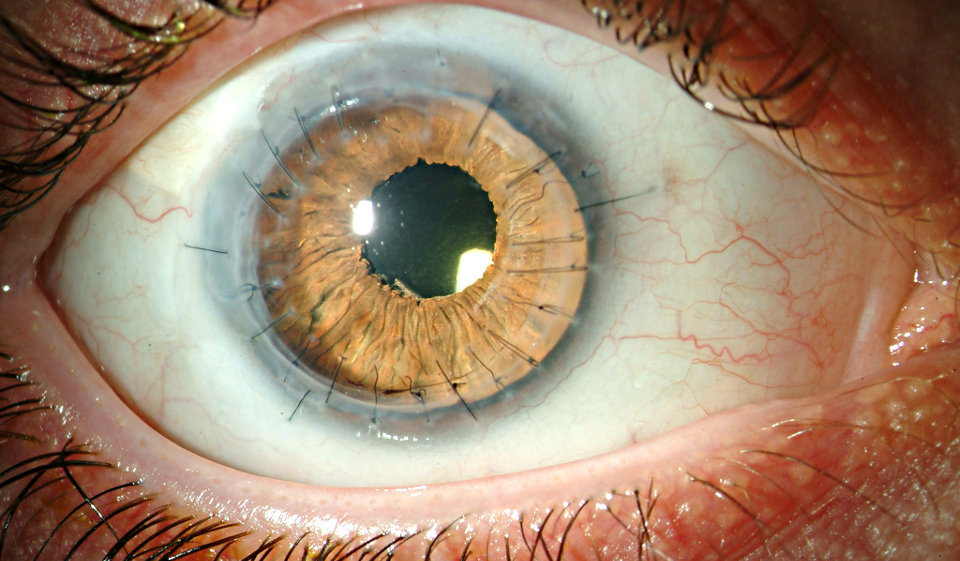
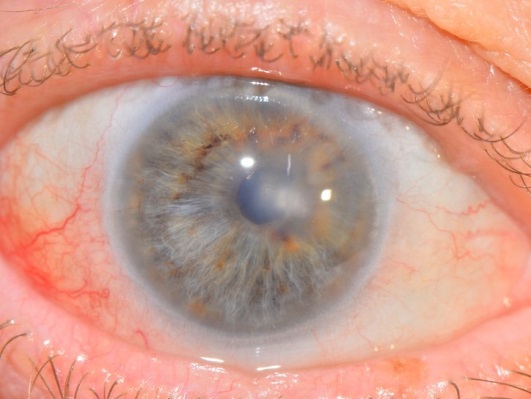
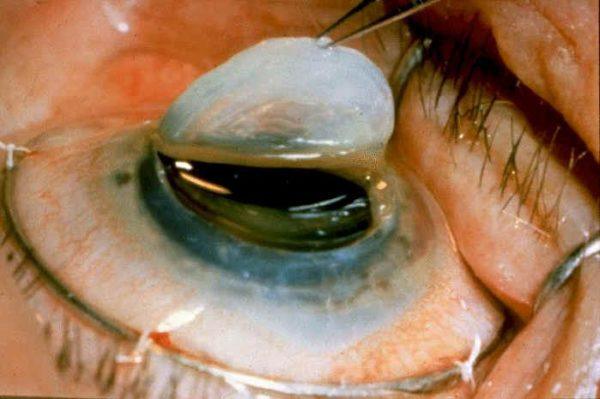
Рис.4 Глаз пациента через 6 мес. после операции сквозной кератопласстики
После пересадки донорской роговицы ее клетки начинают функционировать вместо собственных поврежденных, благодаря чему восстанавливается прозрачность роговицы и устраняются симптомы заболевания. В некоторых случаях при возникновении рецидива может потребоваться проведение повторной операции.
В нашем офтальмологическом центре у пациентов есть возможность получить высокотехнологичную офтальмологическую помощь мирового уровня: у врачей из Германии по 100% немецким технологиям!
Помимо сквозной кератопластики и фототерапевтической кератэктомии мы проводим уникальные операции послойной передней и задней пересадки роговицы, в том числе и с фемтосекундным сопровождением:
Стоимость операций
С расценками на различные виды хирургического лечения эпителиальных и эндотелиальных дистрофий роговой оболочки глаза Вы можете ознакомиться в нашем разделе ЦЕНЫ.
Заболевания роговицы глаза
Она является наружной частью глаза, нередко подвергается негативному воздействию внешней среды. Заболевания роговицы встречаются достаточно часто и всегда требуют своевременного лечения. Согласно медицинской статистике, на их долю приходится до 30% всех нарушений в области глаз.
Устройство и функции роговицы глаза
Роговица выглядит как вогнуто-выпуклая природная линза. Этот отдел глаза имеет до 10 мм в диаметре.
Структура роговицы представлена 5 слоями:
Роговица выполняет несколько важных функций – участвует в процессе преломления света, защищает глаз от травм, поддерживает нормальную форму глазного яблока. В случае ухудшения ее прозрачности происходит резкое ухудшение зрения, требующее незамедлительного лечения глаз.
Заболевания роговицы глаза
Существуют разные заболевания глаз, затрагивающие роговую оболочку. Основные патологии роговицы:
Кроме перечисленных патологий, роговица может подвергаться механическому, термическому воздействию, повреждаться от попадания в глаз инородных тел.
Кератит
Болезнь приводит к воспалению и помутнению роговицы, появлению язвочек и болезненных ощущений. Другие симптомы патологии глаз:
Кератиты бывают инфекционными (вирусными, бактериальными) или неинфекционными (возникающими после травм роговицы или всего глаза, на фоне аллергии, сахарного диабета). При отсутствии адекватного лечения заболевание неизбежно вызывает осложнения, среди которых наиболее опасны бельмо и слепота.
Ксерофтальмия
При ксерофтальмии происходит высыхание роговицы и конъюнктивы глаза. Болезнь протекает с неприятной симптоматикой:
Причин развития ксерофтальмии достаточно много. Это могут быть химические ожоги роговицы, поражение хламидией, климакс и менопауза, неправильное использование контактных линз для глаз, повышенные зрительные нагрузки. Лечение роговицы чаще всего проходит длительно и требует комплексного подхода.
Кератоконус
Нарушение имеет дегенеративный характер. При его развитии роговица глаза начинает истончаться и приобретает форму конуса. Патология сопровождается прогрессирующим ухудшением зрения, диплопией (двоением изображения). В тяжелых случаях происходит разрыв десцеметовой оболочки, отек роговицы глаза.
Такое заболевание способно возникнуть после повреждения глазного яблока. Другие причины развития кератоконуса глаз – нарушения в эндокринной системе, негативная наследственность. Во многих случаях патология сочетается с другими болезнями. Она способна поражать роговицу глаза на фоне экземы, астмы, поллиноза, поэтому пациент нуждается в особо тщательном лечении.
Кератомаляция
При такой аномалии на роговице появляются очаги некроза. Одновременно могут поражаться другие отделы глаза (конъюнктива, слезные железы). Кератомаляция протекает с отечностью роговицы, сильным слезотечением, повышенной чувствительностью глаз к свету, ухудшением зрительного восприятия.
Основные факторы развития болезни роговицы – белковое голодание, дефицит витамина А. Кератомаляция глаз способна сопровождать печеночные заболевания (вирусный гепатит, цирроз). Лечение патологии роговицы проводится комплексно.
Буллезная кератопатия
Если развивается буллезная кератопатия, в роговице глаза скапливается жидкость. Это приводит к формированию нарывов (булл). Они лопаются, вызывают болезненные ощущения, приводят к помутнению и отеку роговицы.
Основные причины возникновения патологии роговицы:
Данное заболевание роговицы считается опасным, поскольку способно вызвать необратимую потерю зрения. Схема лечения буллезной кератопатии подбирается с учетом стадии болезни, выраженности негативных изменений в глазу.
Дистрофические патологии роговицы
К дистрофиям роговицы относятся наследственные заболевания, поражающие оба глаза. Симптомы таких патологий:
Существуют разные формы дистрофии роговицы – стромальное помутнение, лентовидная, эндотелиальная, краевая дегенерация. Болезнь глаз стремительно приобретает тяжелую форму, поэтому нуждается в своевременном выявлении и эффективном лечении.
Способы лечения болезней роговицы
Лечение патологий роговицы глаз проводится разными методами, среди которых:
В случаях, когда патология роговицы протекает в легкой форме, лечение может проводиться в домашних условиях. При серьезном поражении глаз требуется обязательная госпитализация в стационар.