дерматология прием пациентов с новообразованиями кожи что это такое
К какому врачу обратиться при новообразованиях на коже?
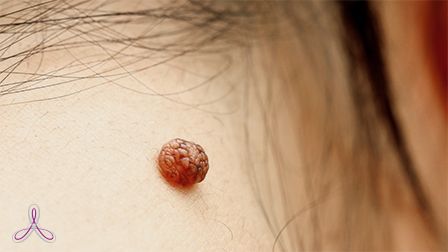
Вообще, любая новая «родинка» на коже должна вызвать по крайней мере беспокойство, а уж если она была травмирована или она при этом асиметричная, неровная, постепенно увеличивается либо кровоточит, больше 5-7 мм в диаметре, чувствительна, то впору бить тревогу. Но будем последовательны.
Какие виды новообразований можно встретить на коже:
Доброкачественные. Они не угрожают нашей жизни, но могут доставить хлопоты. И не только эстетические. Например, при «удачном» размещении, большом количестве или впечатляющих размерах способны нарушить работу органов в нашем организме. Кроме того, из-за внешних воздействий могут превратиться в злокачественные. К доброкачественным относят родинки (невусы), папилломы, фибромы, гемангиомы, липомы и т.д.
Пограничные. Они еще не злокачественные, но от них уже можно ожидать недоброго. Ткани этих новообразований имеют некоторый потенциал к перерождению в злокачественные опухоли. К пограничным относят кожный рог, пигментную ксеродерму, кератоакантому, пограничный пигментный невус и т.д.
Злокачественные. Отличаются не только опасным характером, но и быстрым агрессивным ростом, часто образуя при этом метастазы. Такие новообразования склонны к рецидивам, а потому избавиться от них нелегко. Прогнозы в этом случае, как правило, неблагоприятны, вплоть до летального исхода, если повреждены жизенноважные органы. К злокачественным относят меланому, саркому, плоскоклеточный рак кожи и т.д.
Обнаружив новообразование на коже, не стоит пробовать его пытаться удалить самостоятельно, прижигать или срезать. Самое первое, что нужно сделать, это записаться к специалисту. А к какому врачу обращаться при новообразовании на коже? С невусами принято знакомить дерматологов, дерматовенерологов, хирургов, онкодерматологов, онкологов и других медицинских специалистов, которые смогут определить характер новообразования и назначить грамотное лечение.
Если новообразование не доставляет хлопот и не выглядит опасным, то сперва будет достаточно обратиться к дерматологу. Этот специалист осмотрит новообразования на коже, к какому врачу обратиться он также сможет подсказать при необходимости. На приеме у специалиста можно получить всеобъемлющую консультацию и рекомендации по уходу за невусом.
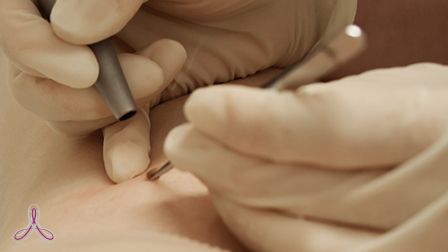
 Как удаляют кожные новообразования
Как удаляют кожные новообразования
Сразу же по окончании сеанса врач даст рекомендации по уходу ранкой, а также некоторые предписания. Например, отказ от посещения сауны, бани или солярия на первое время.
Куда отправиться за консультацией
В клинике «Лазерный Доктор» вы можете записаться на консультацию к дерматологу, дерматоонкологу или дерматовенерологу. Врач осмотрит кожные покровы и определит характер новообразования. Если будут подозрения на злокачественную опухоль, то дерматолог направит к более узкому специалисту — онкологу-хирургу. Если же новообразование не представляет опасности, но доставляет эстетические неудобства, то сразу после консультации можно записаться на процедуру лазерного удаления.
Виды новообразований на коже: что опасно, а что нет
Новообразования (неоплазии) – это медицинское название опухолей, т. е. избыточного разрастания какой-либо ткани в организме. Опухоли – результат бесконтрольного размножения клеток, которые еще не достигли зрелости и потому утратили свою способность полноценно выполнять свои функции.
Опухоли могут возникать во внутренних органах и на поверхности кожи. Многие, не зная, какие бывают новообразования на коже, при появлении любого новообразования на коже ошибочно полагают, что это рак. На самом деле это не всегда так.
По основной классификации новообразования кожи делятся на доброкачественные и злокачественные. Еще существуют предраковые образования – пограничные между двумя основными видами. У каждого типа есть свои подвиды и особенности, а для постановки точного диагноза нужна правильная диагностика.
Доброкачественные новообразования кожи
У доброкачественных новообразований обычно не нарушается способность к дифференцировке клеток. Т. е. они сохраняют свои первоначальные функции и по структуре схожи с нормальными клетками. Еще такие клетки медленно растут, могут давить на соседние ткани, но никогда в них не проникают.
Виды доброкачественных новообразований кожи:
В отдельную группу новообразований относят невусы (родинки). Это новообразования кожи разного цвета: коричневого, красного, черного, фиолетового и пр. В большинстве случаев невус – это врожденный порок развития кожи. Но родинки могут появляться и в течение жизни, чаще всего под действием солнечного света. Невусы не имеют склонности к злокачественному перерождению, но в отдельных случаях это может происходить вследствие повреждения или травмы кожи на родинке.
Несмотря на отсутствие прямой опасности, все доброкачественные виды новообразований на коже лица, рук, ног и других частей тела требуют постоянного контроля. Необходимо следить, чтобы опухоли не разрастались, не увеличивались в размерах, не меняли цвет. В противном случае нужно обратиться к врачу.
Предраковые новообразования (преканкрозы)
Предраковыми называют новообразования, которые под воздействием врожденных или текущих причин получили склонность к злокачественному перерождению. Как правило, это хронические состояния, которые наблюдаются у человека в течение длительного времени.
Таким образом, предраковые опухоли – опасные новообразования на коже, которые могут приводить к развитию онкологических процессов. К ним относятся:
Злокачественные новообразования кожи
Самые опасные виды новообразований на коже – злокачественные. От доброкачественных они отличаются тем, что быстро растут, проникают в окружающие ткани и дают метастазы в отдаленные от очага области. Организм не контролирует деление клеток в таких опухолях, а сами они теряют способность выполнять свои первоначальные функции.
Признаки перерождения доброкачественной опухоли в один из видов злокачественных новообразований на коже:
Основные виды злокачественных опухолей кожи:
Специалисты рекомендуют удалять как доброкачественные, так и злокачественные новообразования. Это оптимальный метод лечения, если к нему нет противопоказаний. В случае с доброкачественными новообразованиями и предраковыми состояниями при своевременном лечении прогноз благоприятный.
При злокачественных опухолях требуется больше усилий, и прогноз может быть не столь благоприятным, особенно если уже наблюдается метастазирование. Поэтому при подозрении на злокачественные процессы важно как можно раньше обратиться к врачу.
Новообразования кожи, дерматоонкология
Многие пациенты откладывают поход к врачу, надеясь, что можно обойтись без хирургического вмешательства. В итоге новообразование, которое зачастую является доброкачественным на ранней стадии, со временем без лечения перерождается в злокачественное. Чтобы избежать этого, необходимо регулярно проходить осмотр у дерматолога-онколога и своевременно лечить заболевания кожи.

Большая часть возникающих опухолей не опасна для здоровья и может вызывать лишь косметические неудобства. Но, к сожалению, существуют и злокачественные, которые необходимо вовремя обнаружить, иначе они могут стоить жизни человеку.
Факторы развития
Сложная структура кожи включает в себя клетки различных тканей, каждая из которых может подвергнуться трансформации в злокачественную форму. Этим объясняется большое количество различных типов опухолей, которые могут возникать в коже.
Ультрафиолетовое облучение является одним из факторов, провоцирующих развитие рака кожи. Такая роль солнечного излучения доказана изучением множества генетических дефектов, а также подтверждается тем, что некоторые типы опухолей чаще расположены на открытых участках тела и встречаются у людей, живущих в странах с солнечным климатом.
Также факторами развития рака кожи может быть травматизация существующих доброкачественных кожных новообразований, воздействие канцерогенных химических агентов, таких как мышьяк и ароматические углеводороды.
К сожалению, с годами количество злокачественных новообразований кожи растет и сохраняется высокая смертность заболевших. Поэтому вопрос о важности диагностики на ранних этапах развития заболевания не стоит. Сложность диагностики опухолей связана с тем, что более чем у 90% людей есть доброкачественные пигментные новообразования (невусы), которые в ряде случаев имеют внешние признаки, схожие с меланомой.
Основным методом скрининга злокачественных новообразований кожи является врачебный осмотр дерматоонкологом кожного покрова пациента. Также каждый человек должен проявлять внимание по отношению к самому себе. Любое подозрение на наличие рака кожи требует обязательной и немедленной консультации дерматоонколога. Анализ причин запущенных форм рака кожи показывает, что на первом месте стоит отсутствие онкологической настороженности пациентов и врачей других специальностей.
Что должно насторожить пациента (правило АВСDЕ)
Современная дерматоонкология придает большое значение профилактическим осмотрам. Широкое распространение получают неинвазивные методы диагностики (дерматоскопия или поверхностная эпилюминисцентная микроскопия кожи). Они позволяют в кратчайшие сроки и без оперативных вмешательств верифицировать диагноз или определить необходимость применения в дальнейшем инвазивных методов, а впоследствии наблюдать динамику. Эти методы позволяют не только обнаружить опухоль (в том числе на ранних стадиях развития), но и проводить мониторирование для исключения рецидива новообразования с созданием базы данных пациентов с помощью программного обеспечения.
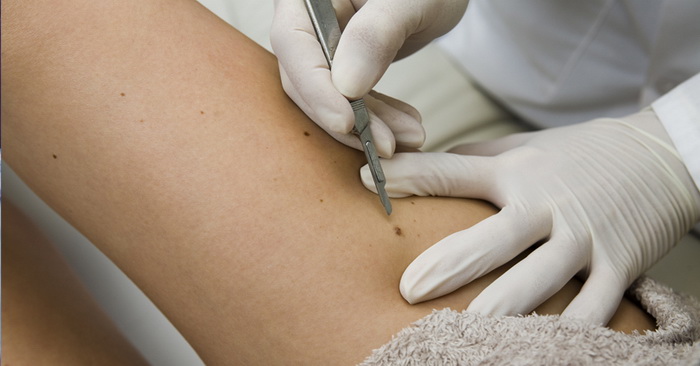
В некоторых ситуациях больного оставляют под наблюдением или проводят диагностическое удаление подозрительного образования кожи. Выполняется полная (эксцизионная) биопсия образования с последующим исследованием материала.
Таким образом, основной метод профилактики злокачественных новообразований кожи должен быть направлен на выявление предраковых изменений и фоновых состояний кожи, т.к. их своевременное лечение может полностью изменить патологический процесс и предотвратить злокачественную трансформацию.
К каким врачам обратиться при новообразованиях на коже?
Кожа — это не только самый большой орган человека, но и настоящий маркер нашего здоровья. Поэтому если на ее поверхности вдруг появились какие-либо новообразования, то это повод подумать о своем здоровье. В этой статье мы попробуем разобраться, какие виды новообразований бывают и к какому врачу обращаться при новообразовании на коже.
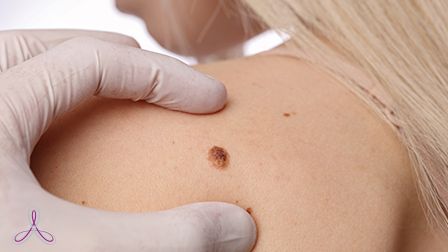
Доброкачественные. Не то чтобы они «добрые» и полезные. Но по крайней они мере не угрожают жизни человека. Вместе с тем такие новообразования также способны доставить хлопот. Например, если их много, они большие или расположились в неудачном месте, новообразования способны нарушить работу органов в организме. К тому же доброкачественные образования при некоторых внешних воздействиях могут трансформироваться в злокачественные. К доброкачественным относятся: невусы (родинки), липомы, папилломы, гемангиомы и фибромы.
Пограничные. Еще не злокачественные новообразования, но уже и не доброкачественные. Ткани пограничных новообразований имеют потенциальную способность переродиться в злокачественные. К этой группе относятся пограничный пигментный невус, кожный рог, кератоакантома, пигментная ксеродерма и т.д.
Злокачественные. Опасные новообразования — их появление не сулит ничего хорошего, особенно если повреждены жизенноважные органы. В этом случае прогноз неблагоприятный, вплоть до летального исхода. Злокачественные новообразования отличаются быстрым и агрессивным ростом, могут сопровождаться образованием метастаз. Избавиться от этих новообразований тоже не представляется простым делом из-за их склонности к рецидивам. К этому типу относятся: плоскоклеточный рак кожи, меланома, саркома и т.п.
При обнаружении новообразования нельзя его прижигать, вырезать или еще как-то пытаться удалить самостоятельно. Лучше всего обратиться к врачу. Например, к дерматологу, хирургу, дерматовенерологу, онкодерматологу и т.д. Если обнаруженное новообразование не выглядит опасным и не доставляет проблем, то для начала можно обратиться к дерматологу. На приеме врач проконсультирует по всем вопросам. В частности, расскажет, что собой представляют новообразования на коже, к какому врачу обратиться, если они выглядят опасными, с помощью каких процедур удаляют новообразования и т.д.
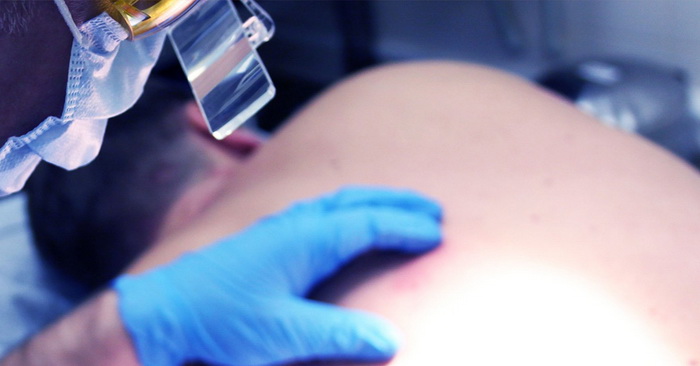
 Как лучше удалить новообразование на коже
Как лучше удалить новообразование на коже
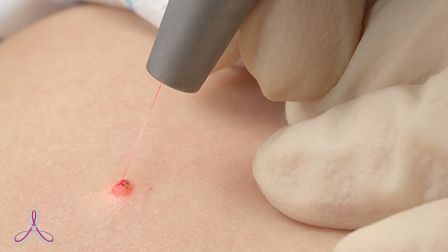
Процедура лазерного удаления сегодня считается оптимальным методом избавления от новообразований. Она не требует специально подготовки и жесткого восстановительного периода. Достаточно перед сеансом проконсультироваться со специалистом, а после — соблюдать его рекомендации. Процедура проходит в три этапа:
С помощью инъекции в область обработки вводится обезболивающее. В некоторых случаях можно обойтись и без обезболивания.
Когда обезболивающее начнет свое действие, врач-лазеротерапевт с помощью лазера либо выпаривает новообразование послойной, либо срезает его для передачи на гистологическое обследование.
После удаления новообразования врач обрабатывает ранку дезинфицирующим раствором.
Где записаться на лазерное удаление новообразований
В клинике «Лазерный Доктор» вы можете записаться не только на консультацию к квалифицированному специалисту, но и на процедуру лазерного удаления, если новообразование доставляет только эстетические неудобства. Если же оно представляет опасность, то дерматолог направит вас к более узкому специалисту — онкологу-хирургу.
Алгоритм обследования пациентов с новообразованиями кожи
В статье приведены современные данные о факторах риска злокачественных новообразований кожи. Представлен алгоритм опроса и осмотра, схема дерматоскопического заключения пациента с меланоцитарными новообразованиями кожи.
Results of the genetic typing and immunologic analysis in patients with atopic dermatitis are presented. Various genetic polymorphisms in genes of GST (M1, T1 and P1) were described in patients with atopic dermatitis. The whole set of the results obtained indicates the necessity to pay attention to the detoxication abnormalities in patient with atopic dermatitis while working out personalized treatment and preventive measures.
По данным современных эпидемиологических исследований установлен рост распространенности меланомы и других злокачественных новообразований кожи во многих странах мира, в том числе и в России [1, 2]. Высокий метастатический потенциал меланомы и низкая эффективность системной терапии при неоперабельной форме заболевания ведут к высокому уровню смертности [1], поэтому диагностика меланомы кожи на уровне in situ является основным условием эффективного и безрецидивного лечения. По данным статистического анализа с 2006 по 2016 г. в России распространенность меланомы кожи выросла с 39,7 до 59,3 на 100 тысяч населения, при этом удельный вес больных с меланомой I–II стадии также увеличился с 64,9 до 79,1 на 100 тыс. населения, а количество больных с меланомой кожи, выявленных активно, увеличилось с 9,5 до 25,8 человека на 100 тысяч населения. Эти данные, очевидно, свидетельствуют об усилении внимания врачей и пациентов к новообразованиям кожи, а также улучшении качества диагностики этой злокачественной опухоли кожи [2].
Затрудняют постановку диагноза и приводят к диагностическим ошибкам большое число клинико-морфологических форм пигментных и беспигментных новообразований кожи, недостаточные знания населения и врачей относительно факторов риска развития злокачественных новообразований кожи, особенностей осмотра и ведения пациентов с новообразованиями кожи, отсутствие у врачей практических навыков по дерматоскопии. Кроме этого, как среди населения и так врачей существует множество устаревших представлений о профилактике и клинических признаках злокачественных новообразований кожи. Например, неверным является мнение, что злокачественное новообразование обязательно должно проявляться кровоточивостью, изъязвлением, отсутствием волос в опухоли, крупным размером и темным цветом новообразования (такие клинические признаки не соответствует начальным признакам опухоли), а удаление невусов акральных локализаций, диспластических невусов и других новообразований кожи необходимо для профилактики злокачественного перерождения невусов в меланому (в 30–70% случаев меланома кожи возникает de novo, т. е. на здоровой коже вне невуса) [3, 4].
Таким образом, для своевременной диагностики злокачественных новообразований кожи врачам клинических специальностей необходимо знать факторы риска развития злокачественных новообразований кожи, уметь правильно собирать анамнез, осматривать пациента, давать адекватные рекомендации по периодичности осмотра в зависимости от степени риска развития злокачественных новообразований кожи у конкретного пациента или своевременно направить пациента на консультацию к онкологу.
По данным как российских, так и зарубежных клинических рекомендаций по диагностике и лечению больных меланомой кожи к высоким факторам риска развития меланомы кожи относят: генетическую мутацию CDKN2A, наличие 5 и более атипических (диспластических) невусов на коже пациента, рак кожи в анамнезе, семейные случаи меланомы, I и II фототип по Фитцпатрику, наличие более 100 простых невусов и др. Доказано, что при наличии нескольких факторов риск развития меланомы возрастает [3–6].
На основании исследований по выявлению факторов риска меланомы кожи и правил клинического и дерматоскопического осмотра нами предложен алгоритм сбора анамнеза, клинического осмотра пациентов с новообразованиями кожи, а также план дерматоскопического заключения для новообразований кожи (рис. 1, 2).
Классическое обследование больного основывается на субъективном (пациента) и объективном исследовании (осмотре, инструментальных методах исследования). Субъективное исследование ставит цель выяснить жалобы пациента по поводу заболевания, историю заболевания и жизни больного.
Хотя жалобы пациента с новообразованиями кожи носят субъективный характер, однако пренебрегать ими не стоит, так как информация о появлении нового новообразования или динамические изменения в существующем новообразовании могут послужить знаком для более тщательного осмотра и своевременного выявления злокачественного новообразования.
Для меланоцитарных новообразований характерны возрастные особенности. В младенческом возрасте пигментные новообразования отсутствуют (за исключением врожденных невусов), в юношеском и взрослом возрасте появляются простые пограничные невусы, а в пожилом характерна физиологическая инволюция невусов. Меланома кожи может встречаться в любом возрасте, однако пик заболеваемости приходится на возраст старше 75 лет, а в детском и подростковом возрасте эта опухоль кожи почти не встречается. В пожилом и старческом возрасте появление нового или рост существующего меланоформного новообразования должны вызывать онкологическую настороженность врача [7].
Из anamnesis morbi пациента с новообразованиями кожи важно выяснить:
В anamnesis vitae обращают внимание на привычки пациента, особенно в отношении естественной и искусственной инсоляции, которые повышают риск рака кожи:
Важен сбор анамнеза сопутствующих заболеваний, особенно злокачественных новообразований и других заболеваний, связанных с иммуносупрессией или иммуносупрессивной терапией.
Как было отмечено выше, риск повторной меланомы в 8–30 раз выше у пациентов с меланомой в анамнезе и риск возникновения меланомы выше в 3 раза у людей, имеющих анамнез по немеланомным ракам кожи [8, 10, 18].
Злокачественные заболевания молочной железы, почек, предстательной железы, щитовидной железы, яичников, поджелудочной железы, неходжкинская лимфома и лейкемия увеличивают риск развития меланомы в 2 и более раза [19–24]. Часто ассоциации меланомы и других злокачественных новообразований возникают при сочетании генетических или экологических факторов.
После трансплантации органов (печени и сердца) риск меланомы кожи в 2,7 раза, а немеланомного рака кожи в 29 раз выше, чем в популяции [25]. А риск развития меланомы кожи выше на 50% у пациентов с ВИЧ-инфекцией и СПИД, чем у здоровых людей [26, 27]. Установлен повышенный риск развития меланомы кожи при ревматоидном артрите — на 23%, при болезни Крона — на 80%, неспецифическом язвенном колите — на 23%. Причем доказано, что повышенный риск развития меланомы у пациентов с воспалительными заболеваниями кишечника не связан с типом лечения этих заболеваний [28, 29].
Наследственность и генетическая предрасположенность относятся к наиболее высоким факторам риска и обязательно должны учитываться при планировании наблюдения за новообразованиями пациента.
Генетическая предрасположенность характерна для пациентов с CDKN2A-мутацией, которая проявляется FAMMM-синдромом (familial atypical multi plemole melanoma). Считается, что у 6 из 10 человек с FAMMM-синдромом к восьмидесяти годам жизни развивается меланома. FAMMM-синдром — синдром семейных атипичных невусов и меланомы — характеризуется наличием одного и более семейных случаев меланомы у родственников первой или второй степени родства, наличием многочисленных (часто > 50) меланоцитарных невусов, некоторые из которых являются клинически диспластическими или атипичными невусами с характерной гистологической картиной.
При наличии у пациента семейной истории меланомы без атипических невусов риск меланомы увеличивается в 2 раза. Наиболее высокий риск меланомы у пациентов, родственники которых перенесли меланому в молодом возрасте до 30 лет, а также более одного случая меланомы кожи у родственников первой линии родства [30].
Риск развития плоскоклеточного рака и базальноклеточного рака также возрастает у пациентов с семейной историей этих заболеваний [31].
Оценивая факторы риска развития рака кожи, уточняем профессию пациента. Риску развития меланомы подвержены пилоты и члены экипажа самолетов (риск выше в 2,2 раза по сравнению с популяцией) [32].
У людей, которые вынуждены длительное время находиться на солнце (моряки, колхозники, спортсмены), чаще немеланомный рак кожи. У 7% мужчин и 1% женщин в Великобритании рак кожи обусловлен профессиональным облучением (в том числе солнечной радиацией) [33]. Риск базальноклеточного рака на 43% выше у людей, работающих на открытом воздухе [34].
Status localis
При осмотре кожи пациента с новообразованиями необходимо отмечать пигментный фенотип пациента (фототип), кожные признаки фотоповреждения, примерное количество простых невусов, выявлять клинически диспластические и врожденные невусы.
Фототип пациента по многочисленным исследованиям [3, 5, 29] относят к высоким факторам риска. Меланома кожи возникает в 2 раза чаще у людей с I фототипом по сравнению с IV фототипом [35]. Риск базальноклеточного рака на 70% выше у людей с I–II фототипом по сравнению с III–IV фототипом [36].
Признаки повреждения кожи ультрафиолетовыми лучами свидетельствуют о длительном и чрезмерном нахождении пациента на солнце. По данным исследований до 86% случаев меланомы и до 90% случаев базальноклеточного рака у людей со светлой кожей связаны с ультрафиолетовом излучением [37].
К признакам фотоповреждения кожи относятся: неравномерная пигментация кожи (пойкилодермия), солнечное лентиго, себорейный кератоз, лентиго на губах, ромбовидная кожа на задней поверхности шеи, актинический кератоз, каплевидный гипомеланоз, крапчатая пигментация, телеангиэктазии, множественные венозные ангиомы.
Осматривая пациента, необходимо приблизительно оценить количество невусов. Более 100 простых пограничных невусов увеличивают риск развития меланомы в 7 раз, по сравнению с наличием у пациента менее 15 простых невусов [36, 37]. Известно, что количество невусов генетически детерминировано, но из-за инсоляции может увеличиваться количество простых невусов, при этом доказано, что длительная и регулярная инсоляция оказывает большее влияние на формирование новых невусов, чем солнечные ожоги [38].
Наличие клинически атипичных (диспластические) невусов повышает риск развития меланомы у пациента. Доказано, что чем больше диспластических невусов у пациента, тем выше риск меланомы (1 диспластический невус повышает риск развития меланомы в 1,45 раза, 3 диспластических невуса повышают риск развития меланомы в 6 раз). Кроме этого, оценивая риск развития меланомы кожи у пациента с диспластическими невусами, важно учитывать личный и семейный анамнез, в том числе по наличию диспластических невусов у родственников и семейным случаям меланомы кожи [39].
По протоколу, принятому Международным агентством по изучению рака (International Agency for Researchon Cancer, IARS), клиническими признаками атипического невуса является невус с плоским и папулезным компонентом, а также должны присутствовать три из следующих признаков [36]:
Крупные врожденные невусы также относят к высоким факторам риска. Врожденные меланоцитарные невусы появляются в течение первого года жизни. Риск возникновения меланомы на мелких (размер менее 1,5 мм) и средних невусах (размер от 1,5 до 20 мм) менее 1%. В этих невусах возможно редкое развитие меланомы после пубертата, во взрослом возрасте. Чаще меланома локализуется на границе со здоровой кожей и исходит из эпидермиса у дермоэпидермального соединения. Данные исследования рисков развития меланомы в крупных и гигантских невусах (размер для взрослых более 20 см) значительно варьируют и составляют от 2% до 20%. Считается, что меланома на крупных невусах может возникать в детском и подростковом возрасте, сложнее диагностируется клинически, так как возникает ниже дермоэпидермального соединения. По современным данным считается, что чаще меланомы на крупных невусах могут возникать доброкачественные пролиферативные узлы, которые при гистологическом исследовании могут напоминать меланому, что может приводить к гипердиагностике и неправильной тактике ведения больных [40–42].
Клинические методы оценки, позволяющие заподозрить меланому кожи
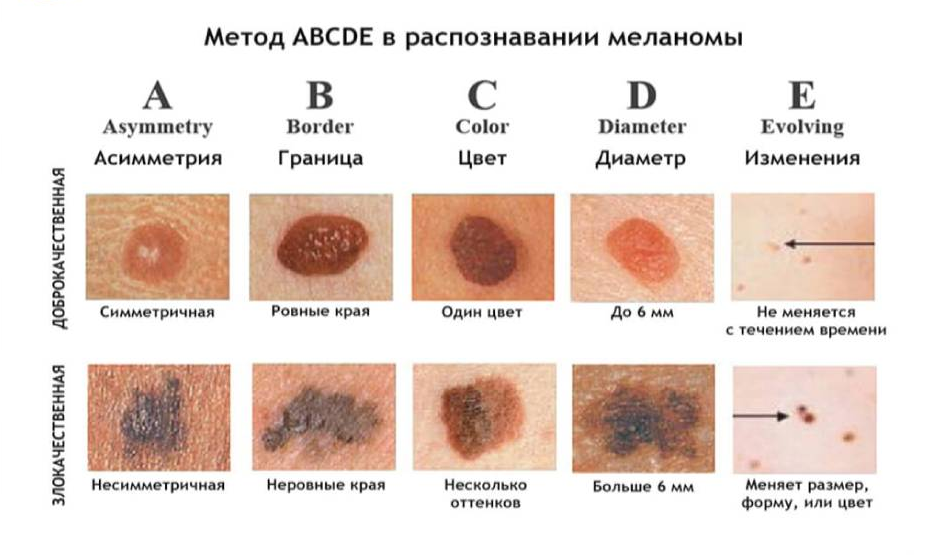
Классическим способом, позволяющим клинически заподозрить меланому, является метод ABCD и его более современный и точный аналог ABCDE: A (asymmetry) — асимметрия, B (border) — нечеткость границ, C (color) — вариабельность окраски, D (diameter) — диаметр более 6 мм, E (evolution) — эволюция (изменение) новообразования [43].
Однако клиницисты, диагностирующие новообразования кожи, сталкиваются с проблемой, связанной с попыткой отличить меланому от других клинически атипичных невусов, которые также часто соответствуют некоторым или всем критериям ABCDE. Кроме того, полагаться исключительно на подход ABCDE нельзя, так как меланома кожи может иметь диаметр менее 6 мм или не иметь критериев ABCDE (например, узловая меланома).
Другим клиническим признаком злокачественного новообразования кожи является симптом «гадкого утенка» и «красной шапочки». Симптом «гадкого утенка» впервые предложен в 1998 г. J. J. Grob и соавт. Этот симптом основан на морфологической оценке новообразований кожи и клиническом отличии злокачественного поражения кожи от множества доброкачественных пигментных новообразований. Другим вариантом симптома «гадкого утенка» является обнаружение единственного и изменяющегося с течением времени новообразования в определенной анатомической области [44].
Симптом «красной шапочки» характеризуется дерматоскопическими отличиями злокачественного новообразования от других невусов при клинически однотипной картине (по аналогии со сказкой Ш. Перро — когда волк издалека казался бабушкой, а вблизи были видны острые волчьи зубы) [45].
Дерматоскопическая диагностика входит в стандарт осмотра пациента с новообразованиями кожи и увеличивает правильность клинического диагноза от 5% до 30% в зависимости от квалификации врача [46]. По данным A. Blum повышение квалификации в области дерматоскопии влияет на точность дерматоскопической диагностики, а клиническая картина и анамнез пациентов помогают специалистам среднего уровня и начинающим дерматоскопистам в диагностике доброкачественных и злокачественных новообразований [47]. Для стандартизации описания дерматоскопических признаков нами предложена форма дерматоскопического заключения для меланоцитарных новообразований (рис. 2).
Кроме стандартной дерматоскопии для эффективного динамического наблюдения за новообразованиями и объективизации дерматоскопического исследования желательно использование фото- и видеодерматоскопии. Фотодерматоскопическое исследование входит в стандарт диагностики новообразований во многих странах мира, помогая оценить динамические изменения в новообразовании, произошедшие в течение нескольких месяцев или лет. У пациентов с большим количеством простых меланоцитарных, диспластических невусов у пациентов с очень высоким риском развития меланомы выявить меланому кожи на раннем этапе помогает автоматизированный мониторинг (автоматическое фотографирование новообразований на всей поверхности кожи и сравнение макроснимков и дерматоскопических фотографий во времени). В 2017 г. с помощью видеодерматоскопии и автоматизированного мониторинга зарегистрирована наименьшая по размеру меланома (размер менее 1 мм) у 32-летней женщины, имевшей в анамнезе три меланомы. Пациентка проходила автоматизированный мониторинг всего тела с интервалами 3 месяца (использовался видеодерматоскоп FotoFinderbodystudio ATBM) [48].
Таким образом, ведение пациентов с новообразованиями на современном, квалифицированном уровне не должно ограничиваться только осмотром и удалением «подозрительного на злокачественное» новообразования, является необходимой оценка факторов риска, на основании которых врач должен рекомендовать пациенту профилактические мероприятия, включающие регулярные осмотры пациентов каждые 3, 6 или 12 месяцев.
Литература
ФБОУ ДПО РМАНПО МЗ РФ, Москва
Алгоритм обследования пациентов с новообразованиями кожи/ А. А. Кубанов, Т. А. Сысоева, Ю. А. Галлямова, А. С. Бишарова, И. Б. Мерцалова
Для цитирования: Лечащий врач № 3/2018; Номера страниц в выпуске: 83-88
Теги: кожа, злокачественные новообразования, опухоли, невусы
 Как удаляют кожные новообразования
Как удаляют кожные новообразования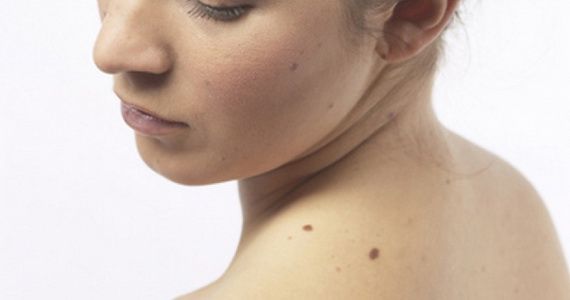
 Как лучше удалить новообразование на коже
Как лучше удалить новообразование на коже.gif)
_575.gif)