десенсибилизирующий препарат что это
ДЕСЕНСИБИЛИЗИРУЮЩИЕ СРЕДСТВА
ДЕСЕНСИБИЛИЗИРУЮЩИЕ СРЕДСТВА (лат. приставка de- извлечение, уничтожение + sensibilis чувствительный; син. противоаллергические средства) — лекарственные вещества, предупреждающие или ослабляющие клинические проявления повышенной чувствительности организма к различным чужеродным веществам, вызывая состояние гипосенсибилизации.
В соответствии с характером гипосенсибилизации (см.) Д. с. делят на специфические и неспецифические.
Специфические Д. с. содержат различные аллергены, выделенные, напр., из пыльцы растений, домашней пыли, шерсти животных, продуктов промышленного производства и т. п. Механизм действия таких препаратов неясен. Считается, что под влиянием содержащихся в них аллергенов в организме вырабатываются особые защитные (блокирующие) антитела, не обладающие сенсибилизирующими свойствами и отличающиеся большим сродством к аллергенам, чем реагины,— кожно-сенсибилизирующие антитела (см.). Благодаря этому попадающие в организм аллергены соединяются преимущественно с блокирующими антителами, а не с реагинами; в результате ткани организма не реагируют на аллергены и аллергические реакции не развиваются. Десенсибилизация дробными дозами препаратов, содержащих специфические аллергены, возможна и показана только в тех случаях, когда точно установлена повышенная чувствительность к определенному аллергену. Такой способ десенсибилизации может быть применен также при повышенной чувствительности к нек-рым лекарственным препаратам (пенициллину и др.).
Неспецифические Д. с. применяют в тех случаях, когда специфическая гипосенсибилизация по каким-либо причинам невозможна, а также при сенсибилизации к веществам невыясненной природы и при аллергических заболеваниях. К неспецифическим Д. с. относятся антигистаминные вещества (см.), препараты глюкокортикоидов (см. Кортикостероидные препараты), препараты адренокортикотропного гормона (см.), иммунодепрессивные вещества (см.), цитостатические средства (см.) и пр.
Механизмы гипосенсибилизирующего действия этих средств различны. Так, антигистаминные вещества предупреждают и устраняют реакции органов и тканей на выделяющийся при аллергических и анафилактических процессах свободный гистамин. Некоторые вещества (напр., динатрия хромогликат) вызывают гипосенсибилизацию, препятствуя освобождению гистамина из тучных клеток и базофилов.
Действие иммунодепрессивных (напр., имурана ) и цитостатических (циклофосфан, меркаптопурин и др.) веществ направлено гл. обр. на основные клеточные и гуморальные факторы иммунитета, участвующие в патогенезе сенсибилизации организма (см. Сенсибилизация). Эти вещества нарушают пролиферацию иммуноцитов, уменьшают концентрацию циркулирующих антител, тормозят реакцию антиген — антитело.
Препараты глюкокортикоидов (гидрокортизон, преднизолон и др.) оказывают гипосенсибилизирующее действие благодаря выраженным противовоспалительным и иммунодепрессивным свойствам. Кроме того, они препятствуют освобождению гистамина и других биологически активных веществ, участвующих в развитии аллергических и анафилактических реакций. Некоторые фармакол. средства при анафилактических реакциях действуют симптоматически, напр, адреналин, эфедрин, эуфиллин и др.
Для неспецифической гипосенсибилизации применяют также различные иммунные препараты (гистаглобулин, бактериальные моно- и поливакцины и др.), пирогенные вещества (см.), а также некоторые анти-сыворотки (антилимфоцитные, антимоноцитные, антимакрофагальные). Иногда для неспецифической гипосенсибилизации используют гистамин (см.), вначале малые дозы, затем в постепенно возрастающих дозах.
Среди неспецифических Д. с. различают средства, применяемые при аллергических реакциях немедленного типа, и средства, применяемые при аллергических реакциях замедленного типа.
При аллергических реакциях немедленного типа (крапивница, аллергический ринит, сенная лихорадка), а также при анафилактических реакциях (сывороточная болезнь, отек Квинке, анафилактический шок) используют препараты глюкокортикоидов, адренокортикотропный гормон, антигистаминные вещества; для купирования анафилактических реакций, кроме того, применяют симптоматические средства — адреналин, эфедрин, эуфилин. В дополнение к указанным средствам при аллергических и анафилактических реакциях, вызванных препаратами пенициллина, назначают пенициллиназу (см.).
При аллергических реакциях замедленного типа (аутоиммунные заболевания, тканевая несовместимость и т. п.) целесообразно применять неспецифические Д. с., обладающие выраженными иммунодепрессивными свойствами — препараты глюкокортикоидов, иммунодепрессивные и цитостатические средства, антисыворотки.
Библиография: Адо А. Д. Общая аллергология, с. 199, М., 1970; Адо В. А. К возможности избирательного неспецифического угнетения реакций иммунитета, Фарм, и токсикол., т. 39, №1, с. 67, 1976, библиогр.; Бейер В. А. Клиника, профилактика и лечение аллергических заболеваний, Воен.-мед. журн., № 8, с. 19, 1967; Вeршигоpа А. Е. Актуальные вопросы десенсибилизирующей терапии микробными аллергенами, Врач, дело, № 3, с. 5, 1970; Гуляев Е. А. Клиника и терапия медикаментозного анафилактического шока, Клин, мед., т. 50, № 1, с. 138, 1972; Кайрюкштис Т. И. Новая гипотеза механизма десенсибилизирующей терапии, Пат. физиол, и Эксперим, тер., т. 14, № 6, с. 83, 1970, библиогр.; N о u z а К. a. N e m e с М. Non-specific immunosuppressive therapy, в кн.: Present problems in haemat., ed. by J. Libansky a. L. Donner, p. 203, Amsterdam — Prague, 1974.
Что такое лекарственная десенсибилизация?
Реакция гиперчувствительности к лекарственным препаратам — это иммунно-опосредованная реакция на лекарственное средство. Реакции гиперчувствительности могут варьироваться по степени тяжести от легкой до угрожающей жизни. Реакции побуждают к прекращению действия возбудителя и замене его альтернативными препаратами, которые могут быть менее эффективными, более токсичными или более дорогими.
Пациенты, получающие лекарства от таких состояний, как ревматоидный артрит, рак или диабет, могут иметь аллергию на терапию первой линии после повторного воздействия возбудителя или из-за перекрестной реактивности с различными аллергенами. Избегание приема препарата-виновника может негативно сказаться на лечении заболеваний, качестве и продолжительности жизни.
Лекарственная десенсибилизация появилась как терапевтический метод, который позволяет пациентам с лекарственной аллергией безопасно получать сенсибилизирующий препарат.
Когда применяется медикаментозная десенсибилизация?
Нет лучших альтернативных лекарств для лечения конкретного заболевания.
Когда преимущества медикаментозной десенсибилизации перевешивают риски.
Лекарственная десенсибилизация используется для лечения как IgE-опосредованных, так и не IgE-опосредованных реакций гиперчувствительности к лекарственным препаратам.
Как осуществляется десенсибилизация препарата?
Медикаментозная десенсибилизация включает введение, обычно в течение нескольких часов или дней, временного состояния толерантности к лекарственному средству, на которое у пациента развилась реакция гиперчувствительности.
Различные протоколы десенсибилизации позволяют пациентам получать полную дозу лекарств, на которые у них ранее была реакция гиперчувствительности.
Прежде чем начать десенсибилизацию, нужно провести различные тесты, чтобы подтвердить наличие лекарственной аллергии.
Начальный этап включает введение чрезвычайно малого количества (1/10 000 от обычной дозы) лекарства. Постепенно дозу увеличивают и вводят с фиксированными интервалами (например, каждые 15 минут) до достижения полной дозы. Для поддержания временного неаллергического состояния препарат следует принимать регулярно. Как только прием препарата прерывается или прекращается, у пациента возвращается аллергия на него.
Общие пути десенсибилизации препарата включают в себя:
Каковы риски и преимущества десенсибилизации?
Повышенное использование новых противоопухолевых препаратов и моноклональных антител в последние годы было связано с увеличением реакций гиперчувствительности. Разработка протоколов десенсибилизации для этих жизненно важных лекарственных средств должна быть начата после тщательной оценки потенциальных рисков и преимуществ.
Хотя медикаментозная десенсибилизация является важной процедурой в лечении аллергических реакций на лекарственные препараты, ее следует полностью избегать при некоторых редких аллергических реакциях на медикаменты, таких как синдром Стивенса-Джонсона и токсический эпидермальный некролиз. В таких случаях виновного препарата следует избегать всю жизнь.
Протоколы десенсибилизации лекарств должны выполняться только специалистами, прошедшими соответствующую подготовку. Есть высококвалифицированные аллергологи и специализированные медсестры, которые имеют большой опыт в определении реакций, управляемых десенсибилизацией. Они могут выявлять пациентов высокого риска и лечить их соответствующим образом.
Следует предпринять усилия по повышению осведомленности о безопасности и эффективности медикаментозной десенсибилизации, особенно среди лиц, не страдающих аллергией. Для разработки программ десенсибилизации необходима скоординированная работа различных медицинских работников. Особое внимание следует уделить областям онкологии и ревматологии.
Десенсибилизирующий препарат что это
Десенсибилизация предполагает введение больному постепенно возрастающих доз аллергенов с целью ослабления или устранения клинических симптомов, возникающих при последующем естественном контакте с данными аллергенами. При правильном проведении десенсибилизация не только ослабляет или устраняет клинические симптомы, но и уменьшает продолжительность аллергического заболевания и препятствует его прогрессированию.
Десенсибилизация приводит к реципрокным изменениям в содержании аллергенспецифических IgE и IgG в крови. После первого введения аллергена концентрация специфического IgE в сыворотке возрастает, но в ходе лечения постепенно падает ниже исходного уровня. Уменьшается и степень обычного сезонного повышения концентрации IgE. Симптомы заболевания исчезают еще до снижения уровня этого иммуноглобулина. Уровень аллергенспецифического IgG в ходе такой терапии, напротив, увеличивается.
Эти IgG-антитела называют блокирующими, поскольку, взаимодействуя с аллергеном, они препятствуют его связыванию со специфическим IgE. После десенсибилизации чувствительность к ядам насекомых у сенсибилизированных лиц снижается параллельно возрастанию уровня специфического IgG. В большинстве исследований с другими аллергенами также обнаружена связь между повышением уровня специфического IgG и ослаблением клинических симптомов, хотя последнее иногда наблюдалось и без возрастания уровня специфического IgG, и наоборот, при повышении его уровня симптомы сохранялись.
Таким образом, снижение содержания специфического IgE и стимуляция продукции специфического IgG указывают на изменение иммунной реакции на аллергены, но не являются единственной причиной благоприятного эффекта десенсибилизации.
При десенсибилизации меняются и клеточные компоненты иммунной реакции. В тканях-мишенях снижается не только число тучных клеток и базофилов, но и их реакция (высвобождение медиаторов воспаления) на аллергены. И то, и другое приводит к уменьшению воспалительного инфильтрата и последующему угнетению поздней фазы аллергической реакции. Возрастает активность Т-супрессоров. Т-лимфоциты начинают продуцировать меньше ИЛ-4 и больше ИНФ-у, ИЛ-2 и ИЛ-12. Снижается и продукция гистаминвысвобождающих факторов множеством других клеток — лимфоцитами, альвеолярными макрофагами, тромбоцитами и сосудистым эндотелием.
Показания и противопоказания к десенсебилизации при аллергиях
Метод десенсибилизации эффективен при сезонном или постоянном аллергическом риноконъюнктивите, экзогенной бронхиальной астме и повышенной чувствительности к ядам насекомых. При диффузном нейродермите, пищевой аллергии, аллергии на латекс и острой или хронической крапивнице эффективность этого метода не доказана, в таких случаях десенсибилизацию не проводят. Предварительно с помощью кожных проб или определения in vitro уровня специфического IgE следует убедиться в чувствительности больного к данному аллергену.
Клиническая значимость аллергенов должна быть подтверждена данными анамнеза — возникновением симптомов при контактах с известными аллергенами или совпадением сроков появления симптомов с воздействием предполагаемых аллергенов (например, появление симптомов аллергического ринита или конъюнктивита поздним летом и осенью у ребенка с резко положительной кожной пробой на пыльцу амброзии). Проведение дорогостоящей, трудоемкой и небезопасной десенсибилизационной иммунотерапии может быть оправдано лишь продолжительностью и тяжестью аллергического заболевания. Прежде всего необходимо убедиться в неэффективности обычных средств и методов (в том числе устранения аллергенов).
При повышенной чувствительности к сезонным аллергенам до начала курса десенсибилизации за больными наблюдают на протяжении нескольких сезонов. Исключение делается лишь для больных с очень тяжелыми симптомами или побочными эффектами обычной терапии. Так, у ребенка с анафилактической реакцией на укус насекомых десенсибилизацию соответствующим аллергеном начинают сразу же после установления диагноза.
Необходимость десенсибилизации зависит также от показателей качества жизни больного, например количества пропущенных школьных уроков или обращений к врачу, возраста больного и т. п. За исключением укусов насекомых, имеется очень мало данных об эффективности иммунотерапии аллергических заболеваний у детей младше 5 лет. В настоящее время десенсибилизация не показана детям такого возраста из-за повышенного риска системных анафилактических реакций, лечение которых в этой возрастной группе требует особого опыта. Кроме того, дети не способны четко рассказать врачу о причине возникновения симптомов; у них может развиться эмоциональный стресс из-за частых уколов.
Не менее важны финансовые соображения, готовность больного соблюдать режим частых инъекций на протяжении нескольких лет и наличие условий для проведения десенсибилизации.
Десенсибилизация противопоказана детям, получающим b-адреноблокаторы, а также при некоторых аутоиммунных заболеваниях, аллергическом бронхолегочном аспергиллезе, экзогенном аллергическом пневмоните, тяжелых психических расстройствах и состояниях, повышающих чувствительность к аллергенам. Противопоказанием к началу десенсибилизации или увеличению доз аллергенов в ходе такого лечения является беременнность, хотя обычные поддерживающие дозы можно продолжать вводить. Десенсибилизация противопоказана при нестабильном течении бронхиальной астмы, поскольку у этих больных повышен риск смертельного анафилактического шока.
Иммунотерапия аллергенами не используется при аллергическом бронхолегочном аспергиллезе или экзогенном аллергическом пневмоните, так как ее эффективность при этих заболеваниях ни разу не удалось показать. Детей, получающих b-адреноблокаторы, перед началом десенсибилизации следует переводить на другие препараты, так как b-адреноблокаторы усиливают аллергические реакции и снижают эффективность традиционной терапии. Введение аллергенов при аутоиммунных заболеваниях не рекомендуется, так как они могут непредсказуемо стимулировать иммунную систему и приводить к обострению патологического процесса.
Десенсибилизирующие препараты: список, отзывы
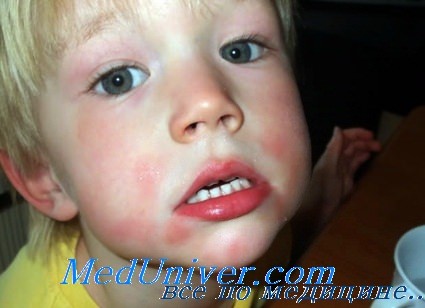
Различные аллергические реакции в наш век совсем не редкое явление. Причем возникают они с одинаковой частотой и у взрослых, и у детей.
Десенсибилизирующие препараты (противоаллергического и антигистаминного характера) представляют собой лекарственные препараты, которые широко применяются при терапии аллергических проявлений. Механизм действия подобных средств обуславливается блокированием Н1-гистаминовых рецепторов. Это значит, что препарат подавляет воздействие гистамина, являющегося веществом-медиатором и способствующего возникновению большинства проявлений аллергического характера. В данной статье будет приведен развернутый список десенсибилизирующих препаратов.
Гистамин впервые был выявлен у животных в начале 20-го века, и уже к середине тридцатых годов 20-го века учеными были изобретены первые лекарственные препараты, угнетавшие воздействие такого вещества. Многократные исследования подтверждают тот факт, что гистамины воздействуют на гистаминорецепторы кожи, дыхательной системы и глаз, чем и обуславливается возникновение типичных аллергических признаков. Именно такую реакцию способны подавить антигистаминные средства.
Десенсибилизирующие препараты классифицируются по механизму их воздействия на различные виды аллергий:
Противоаллергические средства немедленного типа
Эту категорию также можно классифицировать на:
Какие еще бывают десенсибилизирующие препараты?
Противоаллергические средства замедленного типа воздействия
Также классифицируются на категории:
Патогенез аллергической реакции
В патогенетическом формировании аллергической реакции решающую роль играет гистамин, который синтезируется из гистидина и откладывается в базофилах (так называемых тучных клетках), имеющихся в соединительной ткани организма (не исключая кровь), а также в эозинофилах, тромбоцитах, биожидкостях, лимфоцитах. В клетках гистамин присутствует в неактивной фазе и соединен с полисахаридами и белками. Его высвобождение происходит в результате механического дефекта клетки, иммунной реакции, воздействия лекарственный средств или химических веществ. Его инактивация возможна посредством гистаминазы из тканей слизистых. Гистамин активирует Н1-рецепторы, и в результате возбуждаются мембранные фосфолипиды. Из-за химических реакций возникают условия, способствующие тому, что в клетку проникает кальций. Именно он оказывает влияние на реакции сокращения гладкой мускулатуры. Десенсибилизирующие средства направлены на подавление воздействия гистамина.
Это вещество, воздействуя на Н2-гистаминорецепторы, активизирует аденилатциклазу, а также увеличивает выработку цАМФ в клетках. В результате повышается желудочная секреция. Соответственно, некоторые из десенсибилизирующих средств можно применять для снижения секреции HCI.
Гистамин вызывает расширение капилляров, усиливает проницаемость сосудистых стенок, провоцирует возникновение отека и уменьшает объем плазмы. В комплексе подобные нарушения приводят к тому, что сгущается кровь и снижается артериальное давление, сокращается гладкомышечный слой бронхов, усиливается высвобождение адреналина, происходит учащение сердцебиения.
В результате такого воздействия на Н1-рецепторы эндотелия капиллярных стенок высвобождается простациклин, что способствует процессу расширения просвета венул и мелких сосудов. В них происходит депонирование крови, объем циркулирующей жидкости падает. В результате через расширенные межэндотелиальные стеночные пространства высвобождается плазма, белки и кровяные клетки.
С середины двадцатого века и до настоящего момента препараты десенсибилизирующего характера постоянно изменялись. Ученым удавалось синтезировать все новые средства, которые имеют меньший список побочных действий и обладают большей результативностью. На данный момент специалисты различают три основных группы препаратов против аллергии: от первого до третьего поколения.
Первое поколение десенсибилизирующих препаратов
Препараты первого поколения обладают свойством легкой проходимости через гематоэнцефалический барьер и соединения с гестаминорецепторами, находящимися в коре головного мозга. В результате десенсибилизирующие средства оказывают седативное влияние, проявляющееся в виде небольшой сонливости или крепкого сна. Помимо прочего, оказывается влияние на такие реакции головного мозга, как психомоторные. Именно по этой причине ограничен прием таких средств для некоторых групп больных.
Еще один отрицательный момент – наличие конкурентного действия с ацетилхолином, возникающее в результате того, что подобные средства способны взаимодействовать с нервными окончаниями мускаринового типа, собственно, как и ацетилхолин. Итак, наравне с седативным действием, препараты вызывают сухость во рту, тахикардию и запоры.
Десенсибилизированные средства первого поколения следует с осторожностью назначать больным, страдающим глаукомой, язвами, сердечными заболеваниями, в комплексе с препаратами антидиабетического и психотропного действия. Данные препараты не рекомендовано принимать курсом более десяти дней, так как они могут вызвать привыкание.
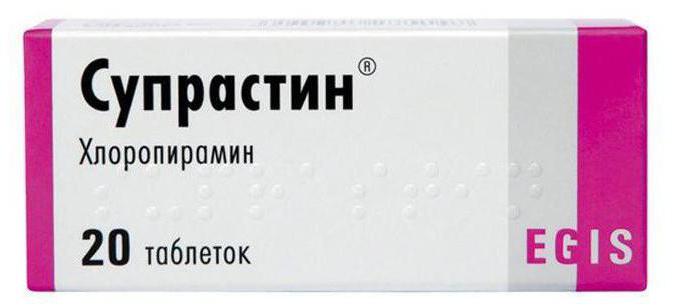
В эту группу входит «Димедрол», «Диазолин», «Супрастин», «Тавегил».
Второе поколение
Данные препараты для десенсибилизирующей терапии родственны гистаминовым рецепторам, имеют свойство селективности, но не оказывают воздействия на рецепторы мускаринового типа. Помимо этого, для них характерна низкая степень проникновения через ГЭБ, для них не свойственно привыкание и возникновение седативного эффекта.
Терапевтический эффект после окончания курса лечения десенсибилизирующими препаратами второго поколения может сохраняться еще семь дней.
Некоторые из них обладают также противовоспалительным действием и эффектом кардиотонического характера. Из-за их последнего недостатка во время курса лечения с помощью подобных препаратов необходимо контролироваться деятельность ССС. Сюда входят «Кларидол», «Кларисенс», «Кларотадин», «Кларитин».
Третье поколение
Для десенсибилизирующих веществ последнего поколения характерна высокая селективность к гистаминорецепторам. Они не оказывают седативного воздействия и не воздействуют на работу сосудов и сердца.
Применение таких препаратов оправдано при проведении длительной терапии аллергических реакций, например при лечении ринита, вызванного аллергенами, крапивницы, риноконъюнктивита, дерматитов. К третьему поколению средств относят «Гисманал», «Трексил», «Зиртек», «Телфаст».
Десенсибилизирующие препараты для детей
К сожалению, аллергические реакции возможны не только у взрослых, но и у малышей буквально с первых дней жизни. Средства против аллергии для детей, относящиеся к группе Н1-блокаторов, или, как их еще называют, десенсибилизирующие средства, представляют собой медикаменты, которые используются для терапии разнообразных аллергических проявлений у этой группы пациентов. Так же как и препараты для взрослых, они классифицируются на три поколения.
Первое поколение детских средств
Десенсибилизирующее лечение должен назначать только врач-педиатр.
Второе поколение детских средств
К самым распространенным препаратам данного поколения относятся:
Третье поколение
К препаратам этого поколения можно отнести:
Отзывы
Немногие знают, что антигистаминные и противоаллергические средства называют десенсибилизирующими. Но отзывы о них в основном положительные. Потребители отдают предпочтение медикаментам последнего поколения, считая их более эффективными. Они практически не вызывают сонливости и других побочных эффектов.
Следует запомнить, что перед тем, как начать прием подобных десенсибилизирующих препаратов, необходимо посоветоваться со специалистом и внимательно изучить приложенную инструкцию по применению. Это позволит избежать возможных побочных эффектов.
Антигистаминные препараты: назначение, принцип действия и эффект
Антигистаминные препараты известны как лекарства от аллергии. Однако с проявлениями повышенного иммунного ответа борется лишь одна их разновидность – H1-блокаторы. Существует еще две группы антигистаминов – H2- и H3-блокаторы. С их помощью лечат заболевания желудка и центральной нервной системы соответственно.
Мы подробнее остановимся на категории препаратов, используемых в лечение аллергии. Для понимания того, как они действуют, разберемся, что такое гистамин.
Роль гистамина в аллергической реакции
Гистамин – это биологически активное вещество, вырабатываемое организмом для регулирования жизненно важных функций (кровообращения, дыхания, пищеварения). Он концентрируется в мастоцитах – белых кровяных клетках, являющихся частью иммунной системы.
В нормальных условиях в теле человека гистамина немного, и он неактивен. Но при попадании в организм некоторых веществ начинается его активная выработка. Когда аллерген связывается с иммунноглобулином, происходит дегрануляция мастоцитов (выделение веществ, вызывающих воспалительную реакцию). Гистамин высвобождается, выходит за пределы клеток, и организм попадает под его воздействие. Это вызывает:
Первые три реакции являются аллергическими. Они являются ответом иммунной системы на контакт с раздражителем. Большинство аллергических реакций развиваются незамедлительно.
Что может спровоцировать повышение гистамина
Аллергенами называют вещества, провоцирующие усиленное высвобождение гистамина. Медициной изучено множество аллергенов, которые можно разделить на такие группы.
Экзогенные инфекционныеЭкзогенные неинфекционныеЭндогенныеВирусыПищевыеБелкосодержащие соединения, входящие в состав клеток организмаБактерииПыльцевыеГрибкиПромышленныеБытовыеЛекарственные
Эндогенные аллергены вырабатываются самим организмом. Они становятся причиной аутоиммунных заболеваний (атак иммунной системы на здоровые ткани).
Экзогенные попадают в организм из окружающей среды – через продукты питания, пыльцу растений, домашнюю пыль. К промышленным аллергенам относят разнообразные химические вещества (красители, чистящие средства, ароматизаторы).
Симптомы аллергической реакции
Известен широкий спектр симптомов, однако это не значит, что при контакте со всеми аллергенами имеет место одна и та же клиническая картина. В зависимости от типа гиперчувствительности, организм реагирует по-разному:
Существуют также реакции замедленного типа, которые не дают о себе знать сразу же при контакте с раздражителем. Через двое суток аллерген соединяется с лимфоцитами, что приводит к развитию инфекционно-аллергического заболевания, например, хронического нейродермита.
Как устранить проявления аллергии
Чем больше выделилось свободного гистамина, тем сильнее выражена аллергическая реакция. В одних случаях она доставляет неудобство (постоянное чихание, зуд в глазах), в других – представляет угрозу жизни (при бронхоспазме человек не может дышать). Остановить реакцию можно:
В случае развития анафилактического шока, сопровождающегося уменьшением кровотока и отеком гортани, важно оперативно устранить угрозу жизни. В комплекс мер входят введение адреналина и обеспечение поступления воздуха в легкие (интубация).
Виды антигистаминных препаратов
Препараты первого поколения могли заблокировать сигналы гистаминовых рецепторов только после проникновения за барьер между кровеносной и центральной нервной системами. В результате нельзя было избежать воздействия на ЦНС. Из-за этого антигистамины вызывали сонливость и потерю координации.
Фармакологи учли этот недостаток при создании препаратов второго поколения. Они за упомянутый барьер не проникают, действуют избирательно, седативного эффекта не оказывают.
Антигистамины третьего поколения являются метаболитами своих предшественников. Они дают тот же эффект при меньшей дозировке и не влияют на работу сердечно-сосудистой системы. Однако некоторые аллергологи и иммунологи не согласны с выделением их в отдельную группу и причисляют ко второму поколению.
В 2015 году рабочая группа Консенсуса по антигистаминным препаратам нового поколения под руководством профессора С.Т. Холгейта пришла к выводу, что ни один из существующих препаратов не может быть отнесен к третьему поколению.
Примеры АГП разных поколений
АГП 1 поколенияАГП 2 поколенияАГП 3 поколения*ДимедролЛоратадинЦетиризинТавегилКларитинЗиртекСупрастинКестинЦетринДрамаминВизин и Тизин АлерджиТелфастДиазолинАллергодилФексофенадинАтаркcФенистилАллерфекс
*по мнению сторонников их существования
Особенности действия антигистаминных препаратов
Антигистамины первого поколения не ограничиваются угнетением деятельности ЦНС. Они блокируют рецепторы разных нейромедиаторов, а не только гистамина, поэтому имеют ряд побочных эффектов:
При длительном приеме пациент может терять вес, впадать в состояние перевозбуждения, терять сознание. При передозировке возможны судороги.
АГП второго поколения действуют более избирательно, а потому их прием не вызывает нежелательных реакций со стороны других органов, кроме сердца. Пациентам следует учесть риск синусовой и рефлекторной тахикардии, а также аритмии.
Антигистамины и желудок
Сам по себе гистамин активизирует выработку желудочного сока. Поэтому есть мнение, будто его блокировка угнетает секрецию. Это не совсем так. Для устранения симптомов аллергической реакции используются H1-блокаторы. Выработку желудочного сока могут уменьшить H2-блокаторы:
Это другая группа антигистаминных препаратов, используемых для лечения гастрита, язвенной болезни желудка, рефлюкс-эзофагита. Аллергики ими не пользуются. Поэтому нарушить пищеварение в попытке борьбы с крапивницей или конъюнктивитом риска нет.
Другие фармакологические эффекты антигистаминов
АГП первого поколения в силу воздействия на центральную нервную систему способны снимать боль, облегчать тошноту и предотвращать рвоту. Также они усиливают действие других препаратов:
Если антигистаминный препарат применяется на протяжении длительного времени, эффективность его начинает падать. Поэтому периодически приходится менять медикаменты. Действие – у всех примерно одинаковое, но конкретному человеку могут не подходить некоторые лекарства в силу индивидуальной непереносимости.
Ковалёва Надежда Владимировна
врач-терапевт
Медицинский кабинет на ул. Садовая Кудринская д. 8
Расписание: пн-пт 17-20
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ