диагноз фсм у ребенка что
Диагноз фсм у ребенка что
В процессе внутриутробного развития длина спинного мозга соответствует длине позвоночника, однако вследствие разной скорости роста спинного мозга и позвоночника конус спинного мозга у ребенка занимает положение на уровне LI. При нормальной регрессии дистальных отделов эмбрионального спинного мозга образуется тонкая, нитеподобная терминальная нить (filum terminale), которая соединяется с копчиком.
Синдром фиксированного спинного мозга развивается в результате сохранения веревкообразного утолщения терминальной нити и фиксации конуса спинного мозга на уровне или ниже LII. Неврологические проявления могут развиваться в результате патологического напряжения спинного мозга, вызывающего нарушение кровоснабжения, особенно при сгибательных и разгибательных движениях. Диастематомиелия может сочетаться с синдромом фиксированного спинного мозга. При осмотре спины примерно в 70 % случаев видны кожные поражения по срединной линии, включая липому, кожную гемангиому, пучки волос, гиперпигментацию или кожные впадины.
Клинические проявления варьируют у разных пациентов; симптомы заболевания возможны уже при рождении, но могут отсутствовать до взросления.
У детей раннего возраста может наблюдаться асимметричный рост стоп или нижних конечностей в сочетании с деформацией стоп по типу косолапости и атрофией мышц вследствие длительной денервации. У детей наиболее часто встречаются такие симптомы, как нарушение функции мочевого пузыря с парадоксальной ишурией, прогрессирующий сколиоз и диффузная боль в нижних конечностях. На рентгенограмме пояснично-крестцового отдела позвоночника в большинстве случаев spina bifida (обычно незаращение дуги позвонка). МРТ позволяет точно определить уровень расположения конуса спинного мозга и терминальной нити.
Хирургическое рассечение утолщенной терминальной нити останавливает прогрессирование неврологических нарушений и предотвращает дисфункции, если симптомы отсутствуют.
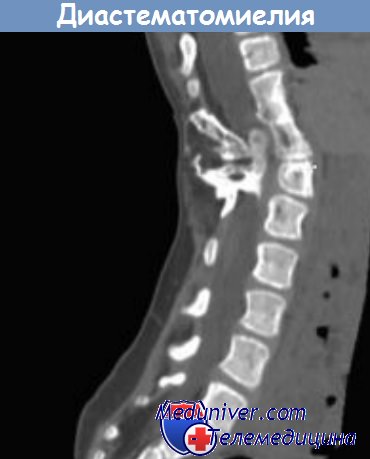
Диастематомиелия
Термин «диастематомиелия» означает разделение спинного мозга на две половины с помощью фиброзно-хрящевой или костной перегородки, начинающейся от задней части тел позвонков и распространяющейся в заднем направлении. Этот порок развития возникает в результате нарушения сращения нервной трубки с сохранением мезодермальной ткани из примитивного нервно-кишечного канала, играющей роль перегородки. Дефект локализуется на уровне поясничных позвонков (LI-LIII) примерно в 50 % случаев и, как правило, ассоциируется с аномалией тел позвонков, включая дефекты сращения, hemivertebra (сохранение половины позвонка), гипоплазию позвонков, кифосколиоз, spina bifida и миеломенингоцеле.
Наличие кожных аномалий по срединной линии, таких как кожные гемангиомы, позволяет предположить порок развития нервной трубки. Неврологические нарушения, вероятно, возникают в результате сгибательных и разгибательных движений, которые вызывают тракцию и дополнительное травматическое повреждение спинного мозга перегородкой. Клинические проявления диастематомиелии варьируют, у некоторых пациентов симптомы заболевания могут отсутствовать. Наиболее часто у ребенка дошкольного возраста отмечается односторонняя деформация стопы, включая косолапость, эквиноварусную деформацию, формирование «когтистой лапы», атрофия икроножной мышцы, а также потеря болевой и температурной чувствительности.
Возможно более прогрессирующее течение с билатеральной слабостью и атрофией мышц нижних конечностей, отсутствием сухожильных рефлексов, недержанием мочи и болью в нижней части спины. При рентгенографии позвоночника перегородка может не выявляться вследствие слабой кальцинации, поэтому методом выбора служит КТ или МРТ. Методом лечения пациентов с клиническими симптомами заболевания служат удаление костной части перегородки и лизис прилегающих сращений.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром фиксированного спинного мозга
Синдром фиксированного спинного мозга — это комплекс патологической симптоматики, вызванной натяжением спинного мозга вследствие фиксации его каудального отела. Состояние возникает в результате врожденных пороков развития, либо на протяжении жизни вследствие травм, новообразований. Синдром проявляется нарушениями чувствительности и двигательной функции нижних конечностей, дисфункцией органов таза, кожными симптомами в области поясницы. Для диагностики болезни назначается спинальное МР-сканирование, нейросонография с эхоспондилографией, ЭНМГ. Лечение оперативное: иссечение фиксирующих образований, шунтирование, краниовертебральная костнодуральная декомпрессия.
МКБ-10
Общие сведения
Впервые синдром фиксированного спинного мозга (СФСМ) предположил Фанкс в 1910 г., однако этот термин стал широко использоваться только с 1976 г. после публикации клинических наблюдений невролога Хоффмана, который описал типичные симптомы у 31 пациента. Частота встречаемости синдрома составляет в среднем 0,8-1,4 случай на 1000 живорожденных детей, по другим данным, распространенность патологии в популяции составляет 0,1%. У детей женского пола фиксация спинного мозга диагностируется чаще.
Причины
СФСМ бывает врожденным и приобретенным. В первом случае он обусловлен аномалиями спинномозгового канала, к которым относят spina bifida, пояснично-крестцовые миеломенингоцеле, терминальные липомы медуллярного конуса, мальформации. У детей и взрослых может развиваться приобретенный синдром фиксации, который провоцируют следующие причины:
Среди факторов риска врожденного синдрома фиксированного спинного мозга выделяют дефицит фолиевой кислоты во время первого триместра беременности, что чревато серьезными дефектами формирования нервной трубки. Другие предрасполагающие факторы синдрома включают воздействие тератогенных факторов на эмбрион, наследственную предрасположенность, отягощенный акушерский анамнез.
Патогенез
В норме при сгибании туловища позвоночный канал удлиняется на 7%, при этом не происходит поражение спинальных тканей за счет его растяжения. Физиологически за функцию амортизации отвечает конечная нить, которая состоит из эластиновых, коллагеновых, ретикулярных волокон. Патофизиологической основой синдрома является тракция каудальной части спинного мозга, ее стойкая фиксация на уровне пояснично-крестцовых позвонков.
В случае СФСМ при растяжении спинного мозга ухудшается кровоток в его дистальных отделах, угнетается электрическая активность клеток. На биохимическом уровне аномалия проявляется снижением интенсивности окислительного фосфорилирования в митохондриях нейронов. Исследования демонстрируют функциональный характер возникших дисциркуляторно-метаболических нарушений, о чем свидетельствует сохранность спинномозговых проводящих путей.
Симптомы
Манифестация синдрома происходит в возрасте от 1 года до 4 лет, когда дети учатся ходить, у них происходит заметный скачок роста. Второй пик выявления заболевания приходится на период активного удлинения тела у детей подросткового периода: в 11-15 лет у девочек, в 13-18 лет — у мальчиков. Диагностика фиксированного спинного мозга осложняется из-за распространенности скрытого или малосимптомного течения.
Основную группу симптомов составляют неврологические нарушения, вызванные поражением дистальных спинномозговых отделов. У детей ощущается слабость в ногах, беспокоят неуверенная походка, неуклюжесть движений. Зачастую присоединяются нарушения температурной, тактильной, болевой чувствительности нижних конечностей. Со временем становится заметной гипотрофия мышц, непропорциональность строения тела.
Вторым по частоте встречаемости является кожный синдром, представленный видимыми изменениями в зоне поясницы (подкожная липома, усиленная пигментация, локальный гипертрихоз). Реже определяются гемангиома, дермальный синус. Постепенно у детей появляются и нарастают ортопедические нарушения: деформация стоп, укорочение конечностей, искривление позвоночника (сколиоз, кифоз). Нередко присоединяется дисфункция тазовых органов.
Осложнения
При отсутствии лечения неврологический дефицит у детей прогрессирует, возникают параличи в нижних конечностях, утрачиваются моторные навыки. Тазовые расстройства усугубляются, что проявляется недержанием кала и мочи, императивными позывами к мочеиспусканию, у девушек возможно чувство инородного тела во влагалище. До 37% пациентов сталкиваются с сильными постоянными или приступообразными болями в ногах и пояснице.
Опасным последствием болезни является гидроцефально-гипертензионный синдром, который обусловлен критическими нарушениями циркуляции цереброспинальной жидкости. У детей СФСМ обычно дополняется аномалией Арнольда-Киари. Патология проявляется мозжечковыми расстройствами (нистагм, атаксия, дизартрия), множественными поражениями черепных нервов (бульбарный, псевдобульбарный синдромы), нарушениями функций мозгового ствола.
После нейрохирургической коррекции в 5-50% случаев возможны рецидивы СФСМ, которые сложнее поддаются лечению. При неполном устранении фиксированного спинномозгового участка частота рецидивов достигает 80%. К ранним послеоперационным осложнениям относятся ликворея, краевой некроз кожного лоскута, смещение костных структур. Они требуют ревизии операционной раны.
Диагностика
Прием детского невролога начинается со сбора жалоб и анамнеза заболевания, детального клинического осмотра, проверки мышечной силы, поверхностной и глубокой чувствительности. При синдроме фиксированного спинного мозга симптомы у детей неспецифичны, поэтому для верификации диагноза применяются следующие диагностические методы:
Лечение синдрома фиксированного спинного мозга
Основной метод лечения СФСМ — устранение фиксирующих компонентов, позволяющее высвободить спинной мозг, устранить его патологическое натяжение. Для повышения точности нейрохирургических операций используются системы интраоперационного нейрофизиологического мониторинга, в том числе регистрация ССВП, электростимуляционное картирование. Все хирургические методы объединяются в 2 группы:
При выраженном гидроцефально-гипертензионном синдроме (отек дисков зрительных нервов, нарушения сознания, индекс Эванса более 0,3) коррекция гидроцефалии производится до устранения фиксации спинного мозга. Проводятся ликворошунтирующие операции, эндоскопическая вентрикулоцистернотомия, вентрикулярный дренаж. При аномалии Арнольда-Киари детям показана костнодуральная краниовертебральная декомпрессия, пластика твердой мозговой оболочки.
Прогноз и профилактика
Вероятность излечения определяется степенью фиксации, причиной развития патологических изменений, наличием сопутствующих врожденных пороков или органических болезней ЦНС у ребенка. При радикальном нейрохирургическом устранении фиксирующих элементов прогноз благоприятный, удается достичь полной ликвидации неврологического дефицита. Менее оптимистичный прогноз для детей с осложненным течением заболевания, рецидивами после хирургического лечения.
Первичные превентивные меры: исключение тератогенных влияний на плод, всесторонняя акушерско-гинекологическая помощь беременным, предупреждение бытового и производственного травматизма. Вторичная профилактика заключается в диспансерном наблюдении пациентов у детского невролога с выполнением контрольных МРТ ежегодно в течение 3-х лет, а затем каждые 2-3 года.
Диагностика и лечение синдрома фиксированного спинного мозга у детей
Общая информация
Краткое описание
АССОЦИАЦИЯ НЕЙРОХИРУРГОВ РОССИИ
Диагностика и лечение синдрома фиксированного спинного мозга у детей (Санкт-Петербург, 2015)
Клинические рекомендации утверждены решением ХХХХ пленума Правления Ассоциации нейрохирургов России, г. Санкт-Петербург, 16.04.2015г
Диагностика
Стандарты и рекомендации по первичной диагностике и лечению СФСМ
Кадровое и материально-техническое оснащение
• Интенсивность операций по лечению пороков развития спинного мозга в стационаре: не менее 50 в год (стандарт).
Диагностика СФСМ основывается на сопоставлении клинических и нейровизуализационных признаков. К клиническим признакам относят местные изменения (грыжевые выпячивания, кожные втяжения, гипертрихоз, подкожные образования, пигментные пятна пояснично-крестцовой области), слабость нижних конечностей, снижение или отсутствие глубоких рефлексов, нарушение болевой и температурной чувствительности, скелетно-мышечные деформации (кифосколиоз, гиперлордоз, гипотрофия мышц, укорочение нижних конечностей, асимметрия и деформация стоп), трофические изменения нижних конечностей.
Лечение
Хирургическое лечение СФСМ предусматривает устранение фиксации (иссечение фиксирующих компонентов) спинного мозга. Безопасность манипуляций достигается за счет применения интраоперационного нейрофизиологического мониторинга, включающего электростимуляционное картирование(стандарт), регистрацию ССВП и МВП (рекомендация).
Неполное устранение фиксации возможно в случаях, когда фиксирующие компоненты интимно связаны с нервной тканью, и очевидно, что устранение фиксации приведет к стойкому неврологическому дефициту и снижению качества жизни. Речь идет о грубом вовлечении спинного мозга в опухолевый (липома) или рубцово-спаечный процесс, а также о фиксации спинного мозга регенеративными (электровозбудимыми) структурами.
Особенности первичного хирургического вмешательства
14. Биологический материал (жидкости, ткани), полученный при операции направляется на клинические, биохимические и гистологические исследования (стандарт), иммуногистохимический анализ (рекомендация), исследование потенциала роста – Ki67 (рекомендация).
Ранние послеоперационные осложнения – ликворея, краевой некроз кожного лоскута с расхождением операционной раны, смещение костного лоскута, как правило, требуют ревизии операционной раны (рекомендация).
Факторы влияющие на исходы хирургического лечения СФСМ
• Наличие активного воспалительного процесса.
Коррекция гидроцефалии и аномалии Арнольда-Киари
СФСМ при ряде случаев сочетается с гидроцефалией и аномалией Арнольда-Киари, а гидроцефально-гипертензионный синдром является доминирующим в клинической картине. Своевременная коррекция гидроцефалии обеспечивает благоприятные результаты лечения этих детей.
— наружный вентрикулярный дренаж.
• Болевой синдром, тетрапарез, нарушения чувствительности, депрессия АСВП (опция);
— костно-дуральная краниовертебральная декомпрессия, менингоэнцефалолиз с восстановлением циркуляции ЦСЖ за счет субпиальной резекции ткани мозжечка или рассечения нижнего червя (рекомендация).
• Стойкая раневая ликворея – наружный дренаж (опция).
• Хирург с опытом проведения эндоскопических вмешательств не менее 30 в год (стандарт), хирург с опытом проведения ликворошунтирующих операций не менее 30 в год (стандарт)
Контрольное МРТ исследование в трех проекциях и в режимах (T1, T2, Flair, Myelo) проводят через 3 месяца после операции (стандарт). При отсутствии признаков повторной фиксации спинного мозга МРТ следует проводить ежегодно до 3х-летнего периода, затем каждые 2-3 года (стандарт).
Стандарты и рекомендации по диагностике и лечению рецидива СФСМ
Диагностика рецидива СФСМ
• УЗИ почек и мочевого пузыря (рекомендация)
Целью повторной операции является стабилизация состояния и улучшение качества жизни больного. Выбор лечебной тактики основывается на детальном анализе данных клинического и инструментального обследования, с учетом особенностей первичного вмешательства, сопоставления динамики клинических проявлений и антропометрических данных (динамика роста). При стабильном состоянии ребенка, отсутствии клинических признаков прогрессирования заболевания, несмотря на нейровизуализационные данные повторной фиксации, при отсутствии дополнительных показаний целесообразно придерживаться выжидательной тактики с повторным комплексным обследованием через 6 месяцев (рекомендация).
• Инфекционно-воспалительный процесс в зоне первичного вмешательства
• Создание достаточных резервных спинальных пространств для профилактики повторной фиксации.
• Интенсивность операций по поводу пороков развития спинного мозга в подразделении не менее 50 в год (стандарт).
Наиболее частым осложнением повторных операций является формирование псевдоменингоцеле. При исключении дисфункции шунта, производится ревизия раны, пластика дефекта твердой мозговой оболочки (стандарт), при необходимости выполняется кистоперитонеостомия (опция).
Фиксированный спинной мозг со скрытой спина бифида или Occult tethered cord syndrome
Фиксированный спинной мозг со скрытой спина бифида или Occult tethered cord syndrome
Последнее редактирование: 17/01/2020, Доктор Мигель Б. Ройо Сальвадор, Номер в коллегии: 10389. Нейрохирурга и Невролога.
Определение
При норме спинной мозг должен быть относительно свободен в позвоночном канале, но когда его подвижность ограничена прикреплением к стенке канала при скрытой спина бифида, формируется синдром фиксированного спинного мозга.
Синдром фиксированного спинного мозга может быть врожденным или вторичным.
Фиксированный спинной мозг со скрытой спина бифида или “Occult Tethered Cord Syndrome” – это врожденная патология.
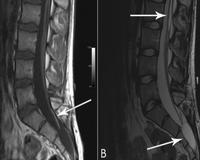
Фиксированный спинной мозг со скрытой спина бифида или “Occult Tethered Cord Syndrome” происходит из-за мальформации, которая образуется при неполном развитии спинного мозга (обычно в поясничном отделе) путем фиксации спинного мозга и провоцирует механическое натяжение и повреждения спинного мозга и позвоночного канала. (Рис.1).
Спина бифида называется скрытой, когда ее не видно внешне. Это наиболее распространенный и легкий вид данной мальформации, при котором возникает небольшое отверстие в одном или нескольких позвонках. Иногда вншне присутствуют небольшие признаки у новорожденного: например, ямочка или прядь темных волос в поясничной зоне.
Диагностика
Клиническая картина фиксированного спинного мозга со скрытой спина бифида может проявиться с рождения, но у большинства пациентов симптомы и признаки развиваются в первые двадцать лет жизни, особенно в подростковом возрасте. Иногда диагноз ставится, когда пациент проходит исследования по другим причинам.
Для диагностики необходимы такие исследования, как магнитно-резонансная томография (МРТ), компьютерная томография (КТ) или рентген позвоночника в зоне фиксации.
Симптомы
В связи с тем, что спинальные нервы при скрытом фиксированном спинном мозге со спина бифида обычно не затрагиваются, у больных в течение всей жизни может не появиться симптомов или они могут быть очень легкими.
Когда патология дает о себе знать, помимо внешних стигм, которые ужен упоминались, могут появиться следующие симптомы: нарушения чувствительности и подвижности в нижних конечностях, слабость в ногах, которая может повлиять на походку, нарушения сфинктера (например, нейрогенный мочевой пузырь, который проявляет себя через энурез или повторяющиеся инфекции мочеполовых путей) и болевые ощущения, особенно в пояснице, ишиас и т.п.
Как только появляются неврологические симптомы, большинство из них необратимы. Поэтому диагностика этой патологии должна быть своевременной, чтобы предотвратить появление и развитие симптомов.
Причины
Причины скрытой спина бифида и, соответственно, фиксированного спинного мозга – это сочетание группы генетических и метаболических факторов. Например, дефекты нервной трубки и недостаточность фолиевой кислоты.
Нервная трубка формируется, как правило, на первых этапах развития плода и закрывается на 28 день после зачатия. В случае со скрытой спина бифида, часть нервной трубки не развивается или не закрывается, что приводит к появлению дефектов в развитии нервной системы и/или позвоночника. Это нарушение может быть связано с низким уровнем фолиевой кислоты во время беременности.
Факторы риска
Существует несколько факторов, которые увеличивают риск развития скрытой спина бифида:
Осложнения
Осложнения при скрытой спина бифида связаны с фиксированным спинным мозгом и могут развиваться постепенно. Это может быть:
Лечение
Лечение скрытого фиксированного спинного мозга исключительно хирургическое: как только обнаруживается место закрепления, применяется наиболее подходящая хирургическая техника для удаления сращения спинного мозга.
Решение о том, когда оперировать, какую технику выбрать и на каком уровне позвоночника проводить операцию, зависит от медицинских показателей и оценки нейрохирурга. Есть специалисты, которые предпочитают дождаться симптомов у пациента или даже ухудшения состояния, и есть врачи, которые предпочитают провести превентивное лечение, до появления симптомов, чтобы избежать необратимых повреждений нервной системы.
Результаты
Наш Институт специализируется на диагностике заболевания концевой нити, которое часто путают с диагнозом Скрытого фиксированного спинного мозга.
Метод Filum System ® , который применяет БИКСС, включает в себя не только усовершенствованное и минимально инвазивное лечение в случаях с заболеванием концевой нити, но также освобождение спинного мозга при Скрытом фиксированном спинном мозге. В этом случае нейрохирургический метод лечения подбирается индивидуально.
Результаты лечения в нашем Институте, благодаря минимально инвазивной технике, подобранной для каждого пациента, отличные: с минимальным показателем осложнений, без случаев смертности и с нулевыми неврологическими осложнениями в 83 проведенных операциях.
Список литературы:
Для того, чтобы понять разницу между диагнозами Фиксированный спинной мозг со спина бифида, Фиксированный спинной мозг со скрытой спина бифида и Заболевание концевой нити, читайте статьи по ссылкам или смотрите видео).
Свяжитесь с нами
Меня зовут Нина, я буду ассистентом в Вашей консультации.
Все консультации, полученные через этот формуляр или по электронной почте Барселонского Института Киари & Сирингомиелии & Сколиоза, передаются медицинскому отделу, и ответы проверяются доктором М. Б. Ройо Сальвадор.
Шум в сердце у ребенка
Довольно часто случается, что после очередного осмотра ребенка педиатр говорит родителям: «У Вашего ребенка в сердце шум». Стоит ли беспокоиться или нет? Насколько это может быть опасно для Вашего ребенка? Надо ли обследоваться или можно подождать? Нужно ли какое-нибудь лечение? Что можно и чего нельзя?
Попробуем разобраться. Начнем по порядку
Беспокоиться? Нет уж, давайте вначале сходим к детскому кардиологу. Педиатр даст Вам направление, а в нем – ряд совершенно непонятных терминов и сокращений. Попытаемся их расшифровать.
Поглядит внимательно – нет ли цианоза (синюшности), одышки, деформации грудной клетки, кончиков пальцев и ногтей, отеков, патологической пульсации сосудов. Проперкутирует (постучит) – не расширены ли границы сердца. Пропальпирует (прощупает) периферические сосуды, область сердца, печень и селезенку. Внимательно выслушает сердце – как и где шумит, каковы при этом сердечные тоны, куда проводится шум, нет ли каких-то сопутствующих звуков, посчитает частоту дыхания и пульса. И, скорее всего, скажет, что у Вашего малыша нет признаков недостаточности кровообращения (или нарушений гемодинамики, или сердечной недостаточности, что, в общем, почти одно и то же). Это значит, что в данный момент сердечко ребенка справляется со своей работой хорошо. Ура? Ура. Но расставаться с доктором еще рано. Скорее всего, он порекомендует провести необходимые дополнительные исследования. Зачем? А чтобы определить, откуда взялся этот шум, как наблюдать за ребенком, чего опасаться и в каком случае начинать лечить.
Теперь путь наш лежит в кабинет функциональной диагностики
Электрокардиография (ЭКГ) – это метод графической регистрации электрических явлений, возникающих в сердце. Запись ЭКГ осуществляется с помощью специального аппарата – электрокардиографа. При этом электрические потенциалы усиливаются в 600-700 раз и регистрируются в виде кривой на движущейся ленте. Регистрация ЭКГ проводится с помощью электродов, накладываемых на различные участки тела. С помощью этого метода определяются различные нарушения ритма и проводимости сердца, а также перегрузки различных его отделов.
Звуковые характеристики шумов можно оценить не только путем простой аускультации, но и с помощью такого метода исследования как фонокардиография (ФКГ). Он основан на графической регистрации звуков, сопровождающих сердечные сокращения. Регистрируются в основном тоны и шумы сердца. Получаемое при этом изображение называют фонокардиограммой. Она существенно дополняет аускультацию и дает возможность объективно определить частоту, форму и продолжительность звуков, а также их изменение в процессе динамического наблюдения за больным. Используется этот метод для диагностики функциональных шумов и пороков развития сердца. Также он важен при нарушениях ритма, когда с помощью одной аускультации трудно решить, в какой фазе сердечного цикла возникли звуковые явления. Анализ фонокардиографии и диагностическое заключение по ней проводит только специалист. При этом учитываются аускультативные данные. Для правильной трактовки ФКГ применяют синхронную запись фонокардиограммы и электрокардиограммы. Метод хорош и абсолютно безопасен, но в настоящее время на смену ему приходит
И вот в руках у Вас результаты обследования. А там – снова термины
МАРС (или МАС) – малые аномалии развития сердца. Под малыми аномалиями развития сердца подразумеваются изменения в закладке и формировании структур сердца (произошедшие в эмбриональном периоде), не нарушающие нормального функционирования сердечно-сосудистой системы. К МАРС могут быть отнесены: открытое овальное окно (ООО), минимальные (до I степени) пролапсы клапанов, дополнительные хорды и трабекулы и т.д. Решение о том, отнести найденные аномалии анатомического строения сердца к МАРС или определить их самостоятельную патологию решает кардиолог. Так, например, открытое овальное окно без значимого сброса в раннем возрасте может быть отнесено к МАРС, тогда как открытое овальное окно со значительным сбросом, признаками перегрузки правого предсердия уже следует выделять как самостоятельную патологию, требующую тщательного наблюдения и коррекции.
ПМК – пролапс митрального клапана. «Пролапс» – в переводе с латинского языка означает «прогибание». Митральный клапан – двустворчатый клапан (состоит из двух створок), расположенный между левым предсердием и левым желудочком. Таким образом под пролапсом митрального клапана (ПМК) понимают прогибание створок митрального клапана в полость левого предсердия в момент сокращения желудочков сердца.
Пролапс митрального клапана может быть самостоятельным заболеванием или встречаться на фоне другой патологии (например, патологии соединительной ткани, при врожденных пороках сердца (ВПС), вегетососудистой дистонии (ВСД), эндокринной патологии и т.д.). Но при эхокардиографическом исследовании могут обнаружиться и некоторые врожденные пороки сердца, протекающие без недостаточности кровообращения. Чаще всего это небольшие дефекты межжелудочковой перегородки (ДМЖП), как правило расположенные в ее мышечной части, дефекты межпредсердной перегородки (ДМПП), незначительные стенозы легочной артерии и аорты и другие.
В любом случае, без повторного визита к кардиологу не обойтись. Только специалист в Вашей конкретной ситуации сможет определить, какого наблюдения требует именно Ваш ребенок, в каком случае без лечения можно обойтись, а когда оно уже необходимо, какие физические нагрузки можно разрешить, а от каких лучше воздержаться. Кстати, о физических нагрузках. Довольно часто родители считают, что найденные отклонения в строении и функции сердца – повод для ограничения ребенка в движении, освобождении от занятий физкультурой. И… ошибаются. Расти, правильно развиваться сердце будет, только выполняя дозированные, адекватные для данного организма нагрузки. И, наоборот, в условиях неумеренного щажения, гиподинамии ситуация может усугубиться, темп развития сердца, да и всего организма в целом замедлится. Главное для Вашего ребенка – сердечко нагрузить, но не перенапрячь. А работа врача в данном случае в том и состоит, чтобы подобрать желательный для ребенка режим занятий физкультурой, увеличить нагрузки постепенно и вовремя проконтролировать функции сердца. Кому-то для начала хороши занятия лечебной физкультурой, а кто-то может записаться в спортивную секцию. Решать же, кому что больше подойдет, будут родители и врач.
В случае, если обнаруженная патология требует хирургической коррекции, заниматься пациентом будет уже кардиохирург. И так же, как и кардиолог-терапевт, оценит состояние гемодинамики, примет решение о сроках и объеме необходимой операции. И опять же, хотя ситуация и куда более серьезна, поводов для отчаяния нет. Гигантскими шагами идет вперед кардиохирургия, в том числе и детская. Многие операции, считавшиеся уникальными еще десять лет тому назад, стали обычным явлением, а риск их проведения для пациента снизился в десятки раз. Стала возможной коррекция некоторых пороков без операции в условиях искусственного кровообращения – в этом заслуга молодой отрасли кардиохирургии – интервенционной кардиологии.
Теперь о том, где и как можно получить детскую кардиологическую помощь в г. Москве: