диагноз гцр печени что это
Гепатоцеллюлярный рак печени
Гепатоцеллюлярная карцинома — печеночно-клеточный рак, первичная опухоль печени. Этот диагноз устанавливается в более чем 80 % случаев новообразований данного органа. Опасность болезни в агрессивном развитии — чаще всего диагностируется оно уже на поздних стадиях.
К причинам возникновения гепатоцеллюлярного рака печени относятся гепатиты В и С, цирроз, алкоголизм, недостаток белка в рационе. Повышают риск генетическая предрасположенность, аутоиммунные заболевания, ожирение и жировая болезнь печени, заражение некоторыми паразитами, контакт с канцерогенами, курение и прием анаболических стероидов. Встречается гепатоцеллюлярный рак печени и у детей, хотя в целом онкология этой локализации редка в детском и подростковом возрасте. Чаще страдают мальчики и мужчины.
Нам доверяют 9500 пациентов ежегодно.
Симптомы и диагностика гепатоцеллюлярной карциномы печени
Болезнь развивается стремительно, и достаточно быстро проявляются:
Для установления диагноза делают анализы на альфа-фетопротеин, факторы свертываемости крови, электролитный баланс, печеночные пробы, используют УЗИ, КТ, МРТ. При выявлении опухолевого процесса делают биопсию печени — именно гистологическое и цитологическое исследования проб дают точный результат.
Медицинский директор, врач онколог-хирург, к.м.н
Первичный гепатоцеллюлярный рак печени: стадии и классификации
По международной классификации TNM выделяют 4 стадии:
I — одиночная опухоль в паренхиме, не затрагивающая кровеносные и лимфатические сосуды;
II — образование, одно или несколько, не более 5 см в наибольшем измерении, может прорастать в кровеносные сосуды;
III — хотя бы один из очагов превышает 5 см, затрагивает крупные вены или поражает фиброзную оболочку или близлежащие ткани;
IV — метастазы в лимфоузлы и отдаленные органы.
По морфологическому признаку выделяют узловую, диффузную, массивную и комбинированную формы гепатоцеллюлярной карциномы.
Гепатоцеллюлярный рак печени: лечение и прогноз
При определении лечебной тактики учитываются параметры как новообразований в печени, так и сопутствующие диагнозы, анамнез, состояние пациента. Каждая методика имеет свои ограничения.
Наиболее эффективным методом считается трансплантация печени, однако применение его ограничено из-за недостаточности донорского материала и сложности. Резекция довольно травматична и целесообразна в небольшом количестве случаев — даже после удаления части органа с опухолью печень зачастую не может нормально функционировать. Чаще всего применяют радиочастотную абляцию, при которой опухолевые ткани разрушаются под воздействием высоких температур.
Химиотерапия используется в таргетном формате, когда препарат воздействует на конкретные клетки, или локальном, при котором химпрепарат вводится непосредственно в злокачественное образование. К сожалению, прогноз при ГРП нельзя назвать оптимистичным — пятилетняя выживаемость на ранних стадиях составляет около 20 %, а при метастазировании — 2 %.
Отправьте документы на почту cc@nacpp.ru. Возможность проведения лечения рассмотрит главный врач клиники Антон Александрович Иванов, онколог-хирург, кмн
Результат лечения в значительной степени зависит от того, когда начато лечение. Чтобы приступить к нему как можно раньше, обратитесь в Клинику НАКФФ. Здесь можно быстро сделать диагностику, провести необходимые лечебные процедуры, пройти реабилитацию после оперативного вмешательства и химиотерапии, получить паллиативную помощь и поддержку. Для записи на первичную консультацию оставьте свои контактные данные в форме на сайте или позвоните нам по тел. +7 (495) 259-44-44.
Первичный рак печени
Печеночно–клеточный рак (первичный рак печени, гепатоцеллюлярная карцинома, гепатоцеллюлярный рак – ГЦР) – наиболее частая злокачественная опухоль, исходящая из клеток печени или реже из внутрипеченочных желчных протоков (холангиоцеллюлярный рак).
ГЦР развивается, как правило, на фоне хронического воспаления (вирусные гепатиты В и С, цирроз печени), аутоиммунного гепатита, вследствие экзогенных токсических повреждений печени (афлотоксины, винилхлорид), в том числе стероидными гормонами, а также при наследственных заболеваниях (дефицит альфа 1-антитрипсина, тирозинемия и гемохроматоз). Лишь менее 10% ГЦР развивается на фоне здоровой ткани печени. ГЦР в РФ является достаточно редкой злокачественной опухолью. В 2014 году в России зарегистрировано 7252 новых случаев ГЦР и рака внутрипеченочных желчных протоков, одновременно умерло по этой причине 9268 больных. Гепатоцеллюлярный рак в 5 раз чаще обнаруживается у мужчин, чем у женщин. Большинство пациентов относятся к возрастной категории от 50 до 60 лет.
Симптомы ГЦР
В начале заболевания клинические симптомы отсутствуют. Признаки появляются, когда опухоль достигает значительных размеров и проникает в сосуды. При начале роста метастаз больной отмечает неприятные распирающие ощущения в правом подреберье, которые усиливаются к вечеру, увеличение печени,орган приобретает неровную поверхность и его можно прощупать, тошнота, изжога, метеоризм, потеря аппетита и веса, длительное повышение температуры тела. На последних стадиях заболевания появляются желтушность кожи и склер, светлый кал, отеки, сосудистые звездочки на коже живота, скопление жидкости в брюшной полости, носовые кровотечения.
Классификация и стадии развития ГЦР
Барселонская система стадирования учитывает распространенность опухолевого процесса, функциональное состояния печени, объективное состояния больного и предполагаемую эффективность лечения.Пять стадий заболевания: от стадии 0 – очень ранней и А – ранней до стадии D – терминальной.
Диагностика ГЦР
Рекомендуется выполнять наиболее информативные методы диагностики: УЗИ органов брюшной полости и забрюшинного пространства с биопсией опухоли, динамическую МРТ с контрастированием, ПЭТ-КТ с холином при подозрении на отдаленные метастазы по данным КТ или МРТ в тех случаях, когда их выявление может принципиально менять тактику лечения.
Лечение
Хирургическое вмешательство — радикальный метод лечения больных ГЦР, однако его применение возможно на ранних стадиях заболевания. Хирургическое вмешательство названо «золотым стандартом» ввиду наибольшей эффективности. Операции различаются по объему операции и бывают в пределах: резекции (отсечения) 1-2 сегментов печени, лобэктомии (удаления целой доли), гемигепатэктомии (удаления половины печени).
1. При очень ранней стадии ГЦР (стадия 0)
2. При ранней стадии ГЦР (стадия A) и противопоказаниях к трансплантации печени
рекомендуется применение методов локальной термодеструкции опухоли (радиочастотная, микроволновая и другие методы аблации) при единичных опухолевых узлах, размеры которых менее 3-5 см.
3. При промежуточной стадии ГЦР (стадия В) при отсутствии декомпенсированного цирроза и тромбоза печеночных вен рекомендуется выполнение трансартериальной
химиоэмболизации (ТАХЭ) в комбинации с другими методами локального и системного воздействия, при которой цитостатический препарат вводят в печеночную артерию. Таким образом, происходит попадание химиопрепарата прямо в опухолевую ткань, и снижается системное побочное действие. При этом препарат выпускается в форме масляного раствора или геля, что приводит к нарушению тока крови к опухоли (эмболизации) и вызывает разрушение ракового образования.
4. При распространенном ГЦР (стадия C) рекомендуется назначение таргетного препарата сорафениба в первой линии и регорафениба во второй при прогрессировании процесса.
5. При терминальной стадии ГЦР и цирроза печени (стадия D) рекомендуется проведение симптоматической терапии, направленной на коррекцию осложнений цирроза печени, болевого синдрома.
Первичный рак печени – это тяжелое онкологическое заболевание, которое опасно быстрым прогрессированием. Для благоприятного исхода необходима ранняя диагностика, своевременное и эффективное лечение в специализированных центрах. Только при таких условиях пациенты могут прожить более 5 лет.
Гепатоцеллюлярный рак печени
Гепатоцеллюлярный рак (гепатоцеллюлярная карцинома, ГЦР) – это наиболее часто встречающаяся первичная злокачественная опухоль печени, которая исходит из гепатоцитов (клеток печени).
В современном мире существует огромное количество триггерных факторов, которые приводят к постоянному росту уровня заболеваемости раком печени. Лишь у 20% пациентов с верифицированным раком печени возможно проведение радикального хирургического вмешательства. Однако, современные методы лечения позволяют значительно увеличить продолжительность безрецидивного течения заболевания и выживаемости.
Первичное поражение печени занимает пятое место по распространенности среди всех онкологических заболеваний. Из всех первичных опухолей печени в 85-90% случаев это гепатоцеллюлярная карцинома.
Основными этиологическими факторам гепатоцеллюлярного рака являются:
Менее значимыми факторами являются жировая инфильтрация печени, сахарный диабет 2-го типа, наследственный гемахроматоз, курение.
Большинство случаев ГЦР развивается на фоне цирроза печени – каждое из заболеваний независимо определяет возможности лечения и прогноз жизни больного. Поэтому необходима оценка выраженности как фоновой патологии печени, особенно цирроза, так и оценка распространенности опухоли.
Патогенез заболевания
В результате постоянного повреждения клеток печени развивается хроническое воспаление при этом запускаются процессы регенерации, начинается фиброзирование ткани печени. Дальнейшее развитие процесса приводит к циррозу печени. Также в результате постоянного воспаления и повреждения клеток происходит накопление генетических нарушений и мутаций в них, что в дальнейшем приводит к их озлакачествлению и развитию рака печени.
На ранних стадиях какие-либо симптомы обычно отсутствуют. В дальнейшем могут появляться неспецифичные жалобы: тяжесть или боли в правом подреберье, слабость, утомляемость, снижение массы тела на фоне привычного питания, повышение температуры тела. На поздних стадиях может появиться желтуха, произойти увеличение живота в объеме за счет асцита (жидкости в брюшной полости).
Для постановки диагноза необходимо проведение ряда диагностических мероприятий:
Выявление опухоли на ранних стадиях позволяет провести радикальное лечение. В зависимости от локализации и распространенности опухолевого процесса могут выполняться следующие хирургические вмешательства:
— Резекция печени. Обширное хирургическое вмешательство, выполняется под общим наркозом и заключается в удалении пораженной части печени. Для данного метода требуется соблюдение нескольких условий: отсутствие отдаленных метастазов, сохранение не менее 30% здоровой ткани печени или 40% при циррозе печени. При заведомо недостаточном объеме здоровой ткани левой доли печени может применяться предоперационная эмболизация воротной вены, с целью уменьшения объема правой доли печени и как следствие компенсаторного увеличения левой.
Результаты крупных исследований при резекциях печени говорят о 5-летней выживаемости от 50% до 70% в зависимости от исходного состояния пациента. Однако, у 70% больных в течение 5 лет может развиться рецидив заболевания.
— Трансплантация печени. Может рассматриваться как одномоментное лечение и онкологического заболевания, и цирроза печени. Является методом лечения пациентов с ранней гепатоцеллюлярной карциномой и декомпенсированным циррозом печени. При ожидании донорского органа могут применятся различные миниинвазивные методики по стабилизации (задержке роста и распространения) опухоли: радиочастотная абляция или трансартериальная химиоэмболизация. Трансплантация печени позволяет достигать 4-летней выживаемости у 85% пациентов.
Методы локального воздействия на гепатоцеллюлярную карциному печени:
Радиочастотная аблация (РЧА) – наиболее широко используемый метод термической деструкции опухолевого очага. Методика заключается в ведении в опухоль электродов под контролем УЗИ или КТ, с последующим проведением термодеструкции ткани. Эта методика является предпочтительным вариантом лечения пациентов, страдающих ГЦР в ранней стадии, когда нельзя выполнить трансплантацию либо резекцию печени.
Микроволновая абляция – метод термодеструкции, подобный РЧА, но использующий более высокую частоту энергии.
Лечение эффективно, если удается добиться 100% некроза опухоли, что зависит от оперативной доступности опухоли, возможности воздействия методики на окружающую узел печеночную ткань, размеров узла.
Виды артериальной химиоэмболизации при ГЦР:
Лучшие результаты ТАХЭ достигаются у пациентов с функционально сохранной печенью и опухолевым процессом без инвазии в сосуды. При тромбозе воротной вены ТАХЭ не проводится, однако, в ряде случаев возможна суперселективная эмболизация с микросферами либо радиоэмболизация.
Комбинация различных методов, например, трансартериальной химиоэмболизации и радиочастотной абляции может давать лучшие результаты, особенно у больных с большими размерами гепатоцеллюлярной карциномы.
У пациентов с отдаленными метастазами, либо большим поражением печени применяются таргетные препараты. Это препараты, которые воздействуют на клетки опухоли на молекулярно-генетическом уровне и тормозят её развитие. Применение данных препаратов оправдано на поздних стадиях ГЦР и повышает продолжительность жизни до 10-11 месяцев.
Прогноз данного заболевания зависит от того, на какой стадии была выявлена опухоль, от общего состояния пациента и сопутствующей патологии.
Диагностика рака печени
Обследование печени в Санкт-Петербурге
Факторы развития ГЦР
Лечится ли рак печени
В настоящее время применяются несколько видов успешного лечения рака печени. При небольших узлах (до 2 см), выявленных с помощью КТ или МРТ, хирурги применяют радикальное удаление опухоли. При узлах больших размеров, а также при множественном поражении, применяется радиочастотная абляция — разрушение опухоли специальными высокочастотными волнами, а также трансплантация печени. Трансплантация печени при раке — это сложная операция, которая все более успешно применяется в России в крупных хирургических центрах. При опухолях крупных размеров применяют паллиативные методы лечения, такие как трансартериальная химиоэмболизация (ХЭПА), а также медикаментозные методы (нексавар, сорафениб).
Классификация ГЦР по системе TNM
Характеристики опухолевого узла на данной стадии
| Нет патологически измененных лимфатических узлов вблизи образования (в т.ч. в воротах печени, селезенки). |
| Выявлены регионарные и отдаленные (парааортальные, паховые и другие) лимфоузлы с признаками опухолевой инвазии. |
| Выявлены отделанные метастазы (хотя бы один). |
Методика компьютерной томографии при диагностике рака печени
Стандартом визуализации рака печени при КТ является выполнение исследования с контрастированием в артериальную и венозную фазу, т. к. опухоль зачастую трудно различима при обычных (нативных, без контраста) сканах. С этой целью используются неионные контрастные средства – ультравист, йодгексол, омнипак и др., вводимые в вену локтевого сгиба либо иную вену при помощи инжектора. Обычно для «прокрашивания» опухоли необходимо 1,0-1,2 мл контрастного средства, содержащего 300 мг йода на 1 мл в пересчете на 1 кг веса пациента, либо 0,8-1,0 мл средства, содержащего 370 мг йода на 1 мл (например, ультравист-370). Так, пациенту весом 60 кг в среднем необходимо ввести около 60 мл раствора. Скорость введения составляет 3-4 мл/сек, при условии, что введение происходит через катетер с широким просветом (с розовой либо зеленой маркировкой канюли). Использование узких катетеров с желтой маркировкой недопустимо, т. к. можно повредить вену и спровоцировать экстравазацию контраста – инфильтрацию подкожной клетчатки и возникновение болезненного уплотнения вместе введения.
Вначале выполняется обычное спиральное сканирование без контраста, оценивается размеры, структура, локализация опухолевого узла. Затем вводится контрастное вещество и через 10-20 секунд выполняется вторая серия сканов в спиральном режиме – в артериальную фазу. Еще через 30-40 секунд сканирование вновь повторяется – это венозная фаза. В некоторых случаях полезно также бывает выполнить отсроченное сканирование через 5-10 минут – с целью проследить «вымывание» контраста из ткани новообразования. Существует также специальный протокол исследования, позволяющий оценить параметры кровотока в образовании – КТ-перфузия. Хорошо себя зарекомендовала КТ с липиодолом, однако ввиду своей сложности и инвазивности (контраст нужно вводить непосредственно в лимфатический сосуд), а также возможности множественных побочных действий, в т. ч. жировой эмболии сосудов, это исследование не используется широко. Рак печени успешно диагностируется также с помощью МРТ.
Сделать КТ и МРТ печени в Санкт-Петербурге
Рак печени – симптомы и проявление
При компьютерной томографии рак печени имеет крайне вариабельные проявления и симптомы. КТ признаки рака печени следующие. До контрастирования можно выявить одно либо несколько очагов в печени, которые могут быть изоденсными (одинаковой плотности с паренхимой печени), гиподенсными (низкой плотности). В очагах могут обнаруживаться плотные кальцинаты, а также локальные включения жировой ткани, некрозы, участки фиброза, «клубки» сосудов.
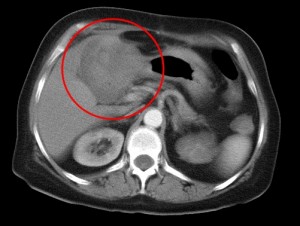
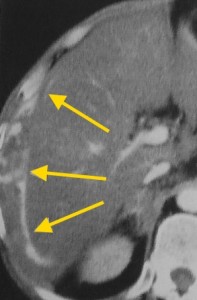
КТ позволяет достоверно диагностировать рак печени: как видно на скане в артериально-паренхиматозную фазу, опухолевый узел, обладающий инвазивным ростом, прорастает в правую и левую долю печени, а также в стенку желчного пузыря в области дна и тела.
Часто ГЦР, особенно маленькие узлы, на фоне жировой инволюции не обнаруживается при нативной КТ. Маленькие узлы, которые можно выявить, имеют размер 5-15 мм в поперечнике. Они четко очерчены, отделены от окружающих тканей. Иногда удается выявить более плотную часть опухоли по периферии, в центре обычно находится зона некроза и распада.
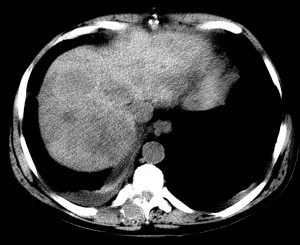
Пример первично-множественного рака печени, изображение с искусственной высокой контрастностью (нативное исследование). Виден центральный узел большего размера, вокруг которого сгруппированные меньшие узлы — внутрипеченочные метастазы. В данном случае крайне затруднительна дифференциальная диагностика с метастазами рака другой локализации, например, кишечника. По системе TNM – T 4, операцией такой ра к печени не лечится , показана ли шь химиотерапия с целью временной стабилизации процесса.
Большие узлы ГЦР имеют типичную структуру, обусловленную чередованием солидного компонента, кист, кальцинатов, зон некроза, а также наличием артериальных сосудов. В большинстве случаев такие узлы имеют капсулу. Рак печени можно обладать экспансивным ростом (отодвигая и сдавливая рядом расположенные ткани) или инфильтративным ростом (прорастая в ткани и разрушая их). Часто большие опухолевые узлы прорастают в какую-либо ветвь печеночной вены либо воротной вены. Для них также характерно наличие небольших вторичных очагов в ткани печени, которые представляют собой гематогенные отсевы.
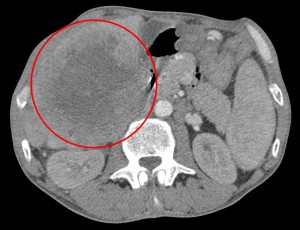
Большой опухолевый узел. Пример рака печени на КТ у ликвидатора аварии на ЧАЭС.
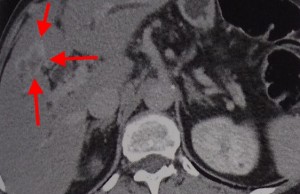
Гиперденсные (гиперваскулярные) раки выглядят в виде плотного образования неоднородной структуры, в артериальную фазу в значительной мере усиливаются, становятся хорошо видимыми питающие их артерии. Дифференциальную диагностику таких опухолей нужно проводить с аденомами, гемангиомами, а также ФНГ (фиброзной нодулярной гиперплазией). Такие раки имеют тенденцию разрываться, в результате возникшего кровотечения пациент может погибнуть.
На изображениях: пример гиперваскулярного рака печени (слева), отмечен красными стрелками; справа желтыми стрелками отмечена кровь по краю печени в результате разрыва ГЦР.
Дифференциальная диагностика рака печени
При анализе данных КТ всегда нужно иметь в виду, что некоторые очаговые образования печени могут быть похожими на рак печени. Неопытный врач может спутать разные состояния и поставить неверный диагноз. Патология, с которой необходимо дифференцировать ГЦР, это:
1) Гемангиома печени. Для уточнения заключения помогает отсроченное сканирование (через 10-20 минут после введения контраста), визуализация сосудистых лакун.
2) Гепатоцеллюлярная аденома. Большие аденомы могут иметь такую же структуру, что и ГЦР, содержат включения жира, некрозы, кистозные полости, кальцинаты. Однако для аденом характерен медленный рост экспансивного типа (без инвазии), отсутствие внутрипеченочных метастазов.
3) ФНГ. При фокальной нодулярной гиперплазии КТ-картина может быть схожей с таковой при раке печени. Иногда отличить эти заболевания только по данным КТ-исследования невозможно – необходима биопсия.
4) Метастазы. В некоторых случаях на мысль о вторичных опухолях может навести множественность поражения органа и выявление первичного очага. Однако опытный рентгенолог, обладающим большим опытом в диагностике болезней печени, как правило, достоверно различает первичный рак и вторичные метастатические очаги.
Другие злокачественные новообразования печени
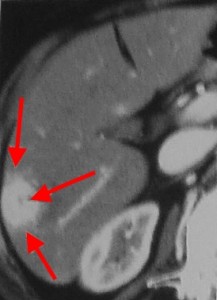
Холангиокарцинома (ХАГ) – злокачественное новообразование из эпителия желчных протоков. При КТ можно увидеть неравномерное утолщение стенки протока на фоне существенного его расширения. Образование накапливает контраст и долго остается гиперденсным – это отличительный признак холангиокарциномы.
Пример холангиокарциномы при компьютерной томографии. Стрелками выделены участки опухоли, накапливающие контрастное вещество в отсроченную фазу.
Гепатобластома чаще всего выявляется в детском возрасте (3-5 лет). При КТ-исследовании выглядит как гиподенсный очаг большого размера, занимающий большую часть площади среза. Примерно 1/5 часть всех гепатобластом характеризуются наличием множественных очагов. Структура гепатобластомы неоднородна — она может включать в себя зоны некроза, кальцинаты, соединительную ткань. Дифференциальная диагностика проводится с ГЦР, ФЛР, метастазами.
Ангиосаркома печени — редко встречающаяся опухоль из стенок печеночных сосудов. Потенциал ее злокачественности крайне низкий. Встречается чаще у молодых женщин до 40 лет, при КТ проявляется в виде множественных кистозных очагов, имеющих четкие границы, склонных к слиянию и образованию полиморфных псевдокист. Проявляется симптомом «мишени» за счет неравномерного накопления контраста при наличии по периферии зоны, лишенной сосудов.
Лимфома печени крайне редко встречается в качестве первичной опухоли, обычно выявляется при системных заболеваниях – например, лимфогранулематозе. КТ-картина в целом неспецифична – могут быть выявлены гиподенсные либо изоденсные узлы различного размера, а также определяется увеличение ближайших лимфатических узлов.
Недифференцированная эмбримонально-клеточная саркома печени – злокачественное новообразование из саркоматозных клеток. Выглядит как киста большого размера, в некоторых случаях содержащая перегородки. Однако, несмотря на свою низкую плотность, в действительности является солидной, мягкотканной. Резко усиливается при контрастировании (по периферии), дифференциальная диагностика с кистозным вариантом ГЦР крайне затруднительна.
Второе мнение рентгенолога в выявлении опухолей печени
В ряде случаев при выявлении какого-либо образования в печени бывает очень трудно достоверно судить, чем же оно является на самом деле – раком, аденомой, гемангиомой, регенераторным узлом либо иным образованием. Определиться с заключением об опухоли печени позволяет внимательный анализ данных КТ, МРТ или УЗИ в совокупности с клиническими симптомами и данными других анализов (биохимический анализ крови, онкомаркеры и т.п.).
Если у вас или ваших лечащих врачей есть сомнения в характере образования печени, всегда можно получить Второе мнение опытного рентгенолога, работающего в специализированном хирургическом центре. Такое мнение всегда необходимо, ведь оно помогает не только подтвердить или опровергнуть диагноз рак печени, но и дает более подробное описание снимков КТ или МРТ. Заключение, выполненное по передовым европейским стандартам ECR, будет более понятно специализированному хирургу.
Подобную экспертную расшифровку КТ и МРТ печени можно получить в Национальной телерадиологической сети — Всероссийской системе дистанционных консультаций врачей-радиологов. Достаточно загрузить файлы с диска через собственный компьютер, и в течение 24 часов будет выполнен независимый анализ результатов исследования. Второе мнение по КТ печени— это способ удостовериться в правильности диагноза, или решить спорные диагностические случаи.
Василий Вишняков, врач-радиолог