диагноз лимфогранулематоз что это
Болезнь ходжкина (лимфогранулематоз) у взрослых
Болезнь Ходжкина (БХ) также называется лимфомой Ходжкина или лимфогранулематозом- вид злокачественной опухоли, которая развивается из лимфатической ткани, включающей лимфатические узлы и другие органы, составляющие часть защитной системы организма ( селезенку, вилочковую железу, костный мозг).
Болезнь Ходжкина была названа в честь Томаса Ходжкина, который первый описал ее в 1832 году. Так как лимфатическая ткань имеется во многих частях тела, то и БХ может возникнуть почти везде. Заболевание приводит к увеличению лимфатических узлов и сдавливанию близлежащих тканей и органов. Опухолевые клетки могут распространяться по лимфатическим или кровеносным сосудам в любую часть тела.
Как часто встречается болезнь ходжкина?
В 2002 году в России было диагностировано 3377 случаев БХ у взрослых. Предполагается, что в 2004 году в США может заболеть БХ около 7600 человек и умереть около 1320 больных. В связи с успехами лечения смертность от БХ снизилась более чем вдвое по сравнению с началом 70-х годов.
БХ может возникнуть как у детей, так и у взрослых, но чаще всего она выявляется в двух возрастных группах: в молодом возрасте (от 15 до 40 лет) и более старшем (после 55 лет).
Что вызывает болезнь ходжкина и можно ли ее предупредить?
Определены некоторые факторы риска, которые могут способствовать возникновению Болезни Ходжкина :
В настоящее время ведутся исследования для уточнения причин возникновения этого заболевания.
Как выявляется болезнь ходжкина?
СИМПТОМЫ БОЛЕЗНИ ХОДЖКИНА:
2.Увеличение лимфатических узлов в грудной полости может вызвать сдавление трахеи, что может сопровождаться кашлем и одышкой.
3.Повышение температуры, изнуряющие ночные поты и похудение.
4.Кроме того, возможно появление зуда кожи, утомляемости, ухудшение аппетита.
При появлении таких симптомов Вы должны срочно обратиться к врачу и провести обследование. Хотя эти симптомы могут быть и при других заболеваниях.
МЕТОДЫ ДИАГНОСТИКИ БОЛЕЗНИ ХОДЖКИНА.
Первым шагом является полный медицинский осмотр и тщательное обследование для исключения инфекции. При обследовании врач обратит особое внимание на состояние лимфатических узлов. Учитывая тот факт, что у большинства людей, особенно у детей, увеличение лимфатических узлов связано с инфекцией, врач может назначить антибиотики с целью уменьшения размеров этих узлов. Если такого эффекта не отмечается, то необходимо дальнейшее обследование.
Единственным методом подтверждения диагноза БХ является биопсия, т.е. взятие кусочка ткани опухоли для исследования. В некоторых случаях приходится удалять лимфатический узел целиком или небольшую часть его. Специалист исследует полученный материал под микроскопом. В некоторых случаях первичная биопсия не позволяет подтвердить диагноз и возникает необходимость выполнения повторной биопсии.
Определение стадии заболевания (степени распространения процесса) является очень важным моментом, т.к. от этого во многом зависит выбор лечения и прогноз заболевания.
Различают четыре стадии заболевания (с I по IV). После подтверждения диагноза БХ уточняется стадия заболевания с помощью рентгенологического обследования, УЗИ, компьютерной томографии, магнитно-резонансной томографии и других методов. Они помогают выявить другие опухолевые очаги.
Лечение болезни ходжкина
За последние годы достигнуты значительные результаты в лечении болезни Ходжкина. Целью лечения является полное излечение. Приблизительно 90% больных излечивается с помощью химиотерапии и облучения.
После уточнения стадии заболевания обсуждается оптимальное лечение. Необходимо подумать обо всех возможных вариантах. Учитывается возраст, общее состояние, тип опухоли и стадия болезни. Важно знать о риске и осложнениях лечения..
Высокодозная химиотерапия с трансплантацией костного мозга используется в исключительных случаях при неэффективности других методов лечения. Хирургический метод имеет вспомогательную роль в лечении больных БХ.
Химиотерапия
Под химиотерапией подразумевается применение противоопухолевых препаратов, уничтожающих опухолевые клетки. Обычно такие препараты назначаются внутрь или в вену. Нередко несколько препаратов применяются одновременно.
Противоопухолевые препараты уничтожают опухолевые клетки и также повреждают нормальные клетки организма и могут вызывать осложнения. Эти осложнения зависят от вида и дозы препаратов, а также длительности лечения. К ним относятся : облысение, язвы в полости рта, увеличение частоты инфекционных заболеваний, повышенная кровоточивость, кровотечения, утомляемость, потеря аппетита, тошнота и рвота. Эти осложнения временные и проходят после прекращения лечения. Существуют препараты для предупреждения тошноты и рвоты.
Кроме того, некоторые препараты могут приводить к побочным эффектам после прекращения лечения спустя длительное время. Они могут касаться сердца, легких, роста, деторождения. Имеется также вероятность возникновения второй опухоли. Эти проблемы необходимо обсуждать с врачом до начала лечения БХ.
Лучевая терапия
Под лучевой терапией подразумевается использование рентгеновских лучей высоких энергий с целью разрушения опухолевых клеток.
Лучевая терапия обычно назначается после проведения 3-6 курсов химиотерапии. Облучение может вызывать серьезные осложнения в виде повреждения окружающих здоровых тканей в виде покраснения кожи, утомляемости, жидкого стула. У больных могут отмечаться и поздние осложнения.
Высокодозная химиотерапия с трансплантацией костного мозга.
Другим видом трансплантации является так называемая трансплантация периферических стволовых клеток. В этом случае специальный аппарат отбирает из крови больного только стволовые (незрелые) клетки. Остальная часть крови возвращается обратно пациенту. Эта процедура занимает обычно несколько часов. Стволовые клетки затем замораживаются и возвращаются больному после завершения лечения.
Полагают, что проведение вышеуказанных процедур лучше проводить в более ранний период болезни, а не тогда, когда опухоль распространилась слишком далеко. Если при первичном лечении не удалось полностью избавиться от опухоли, то врачи могут рекомендовать трансплантацию.
Выживаемость больных в зависимости от стадии заболевания
Болезнь Ходжкина у детей
Что происходит после лечения болезни ходжкина?
Каждый вид лечения БХ сопровождается осложнениями. Такие из них как потеря способности к оплодотворению, могут быть постоянными. Можно ускорить процесс восстановления и уменьшения их выраженности, если заранее знать о возможных осложнениях до начала лечения.
Нужно помнить о том, что каждый организм уникален, включая неодинаковые реакции на лечение и эмоции. Так, одинаковые опухолевые заболевания отличаются у разных больных. Никто не может предвидеть, как конкретный больной отреагирует на тот или иной вид лечения. Пациент может иметь сохранную иммунную систему, здоровую культуру питания, отличную поддержку со стороны членов семьи и сильную веру в себя.
Наблюдение за больным с БХ после окончания лечения является очень важным моментом. Врач объяснит, какие исследования и как часто необходимо проводить, включая анализы крови, рентгеновское исследование грудной клетки, компьютерную томографию и другие методы с целью выявления отдаленных побочных эффектов и осложнений, а также раннего выявления рецидива (возврата) болезни.
Хорошим фактом является то, что большинство пациентов с БХ полностью излечиваются. Однако, спустя много лет после завершения терапии у больных могут возникать серьезные побочные эффекты и осложнения, Наиболее серьезным осложнением ранее проведенного лечения может быть возникновение второй опухоли. Некоторые химиопрепараты или их сочетание с облучением повышают риск развития острого лейкоза после лечения БХ. Применение одной лучевой терапии не повышает риск возникновения острого лейкоза.
Могут возникать и другие виды опухолей, связанных с лучевой терапией. Молодые женщины (до 30 лет), получавшие лучевую терапию на область грудной клетки, имеют довольно высокий риск развития рака молочной железы через несколько лет после завершения облучения. Эта группа женщин должна тщательно наблюдаться и обследоваться на предмет раннего выявления рака молочной железы. Им рекомендуют маммографию, клиническое обследование молочных желез и самообследование молочных желез. Как мужчины, так и женщины, получавшие лучевую терапию на область грудной клетки, имеют повышенный риск развития рака легкого и щитовидной железы. И хотя не существует принятых программ скрининга рака легкого и щитовидной железы, эта категория больных подлежит частому осмотру и обследованию. Нужно также помнить, что риск развития злокачественных опухолей указанных локализаций выше у курящих больных, которые лечились по поводу БХ.
Менее серьезной, но важной проблемой, связанной с побочными эффектами химиотерапии и облучения, является бесплодие. Мужчины, лечившиеся эмбихином, теряют способность вырабатывать сперму. Обычно это процесс восстанавливается, но не всегда. В процессе химиотерапии у женщин можно прекратиться процесс овуляции и менструации. После прекращения лечения эти процессы могут восстановиться, но могут и не придти к норме. Лучевая терапия на область яичников вызывает стойкую стерилизацию, если яичники не были хирургическим путем выведены из зоны облучения. Иммунная система пациентов с БХ не функционирует нормально, поэтому больным должны проводиться вакцинации, включая вакцинации против гриппа. Кроме того, по поводу любой инфекции они должны получать соответствующее лечение.
В процессе противоопухолевого лечения может повреждаться щитовидная железа и сердце. У многих людей, перенесших облучение на область щитовидной железы, возникает недостаточная выработка гормонов щитовидной железы. Поэтому такие больные нуждаются в заместительной терапии. Функция щитовидной железы должна исследоваться, по меньшей мере, ежегодно. Облучение области сердца может повредить артерии, снабжающие кислородом сердечную мышцу. У людей, получавших лучевую терапию на грудную клетку, повышен риск возникновения проблем с сердцем. Этим больным не рекомендуется курить и следует соблюдать диету, направленную на снижение риска сердечных проблем.
Лица, перенесшие лечение по поводу БХ, должны в течение многих лет и десятилетий находиться под тщательным наблюдением врачей, выполнять их рекомендации и немедленно сообщать о появившихся симптомах.
Резистентные( устойчивые к лечению) или рецидивные (возврат болезни) случаи Болезни Ходжкина.
Лечение БХ направлено на уничтожение всех признаков опухоли. Однако если достигнут лишь частичный эффект, необходимо рассмотреть вопрос о применении другого вида терапии, например, трансплантации костного мозга.
Если рецидив (возврат) БХ возник через длительный период времени, то последующее лечение будет зависеть от той терапии, которую больной получил ранее. В том случае, если пациенту была применена химиотерапия, то можно попытаться назначить другие химиопрепараты. Обычно, если применялась лучевая терапия на определенную область, повторное облучение на ту же область не назначается. Например, если больному облучалась грудная клетка по поводу БХ, то в период рецидива повторная лучевая терапия не рекомендуется и это решение не зависит от того, сколько прошло времени с момента первичного лечения.
Лимфома Ходжкина
Информация для родителей
Лимфома Ходжкина (болезнь Ходжкина или лимфогранулематоз) – злокачественное заболевание лимфатической системы.
Причины развития
Лимфома Ходжкина (ЛХ) возникает из-за злокачественного изменения (мутации) В-лимфоцитов. В-лимфоциты — это белые кровяные клетки крови, которые находятся в основном в лимфатической ткани. Поэтому лимфома Ходжкина может развиваться везде, где есть лимфатическая ткань, также она может поражать и другие органы (печень, костный мозг, лёгкие и/или селезёнку).
Распространенность
Формы
Морфологическим субстратом опухоли являются клетки Березовского-Штенберга-Рид, однако, их количество в опухолевой ткани редко превышает 10%. Второй вариант клеток – клетки Ходжкина, которые являются провариантом клетки Березовского-Штенберга-Рид. В зависимости от того, как выглядит ткань опухоли под микроскопом, выделяют пять форм лимфомы Ходжкина.
Клинические стадии
Клиническая стадия определяется согласно классификации Ann Arbor (1971), дополненной рекомендациями, принятыми в Котсвольде (1989):
I стадия — поражение одной или двух группы лимфатических узлов (I) или одного нелимфатического органа (или ткани) — (IE);
II стадия — поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или вовлечение одного нелимфатического органа (или ткани) и одной (или более) лимфатических областей по одну сторону диафрагмы (IIE), поражение селезенки (IIS);
III стадия — поражение лимфатической системы по обе стороны диафрагмы (III), которое может сочетаться с локализованным вовлечением одного нелимфатического органа или ткани (IIIE), или с вовлечением селезенки (IIIS), или поражением того и другого (IIIES);
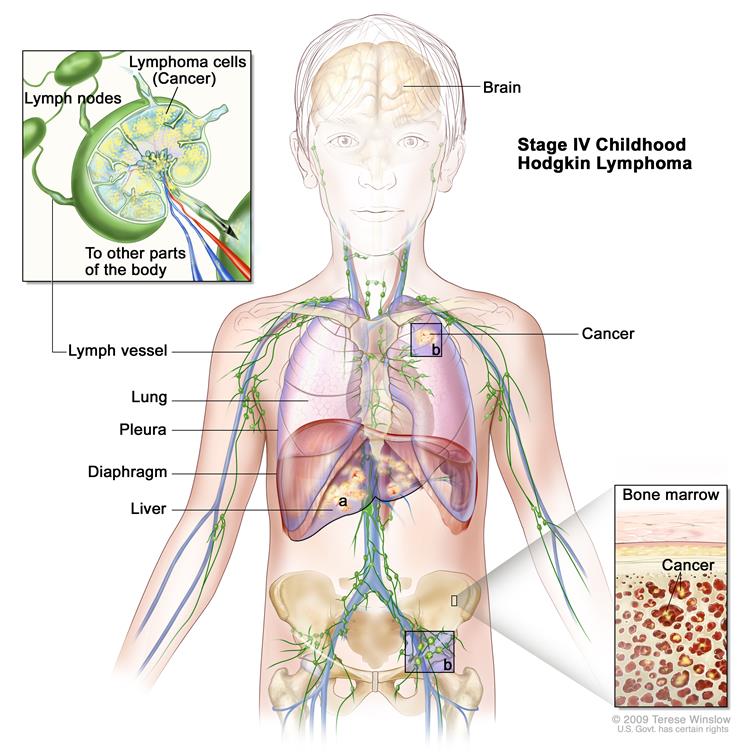
IV стадия — распространенное поражение одного и более нелимфатических органов (легких, плевры, перикарда, костного мозга, костей и проч.) в сочетании или без вовлечения лимфатических узлов.
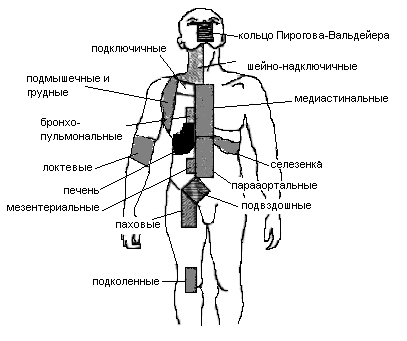
На рис. 1 представлены зоны поражения при лимфоме Ходжкина.
Рис. 1. Зоны поражения при болезни Ходжкина
Симптомы
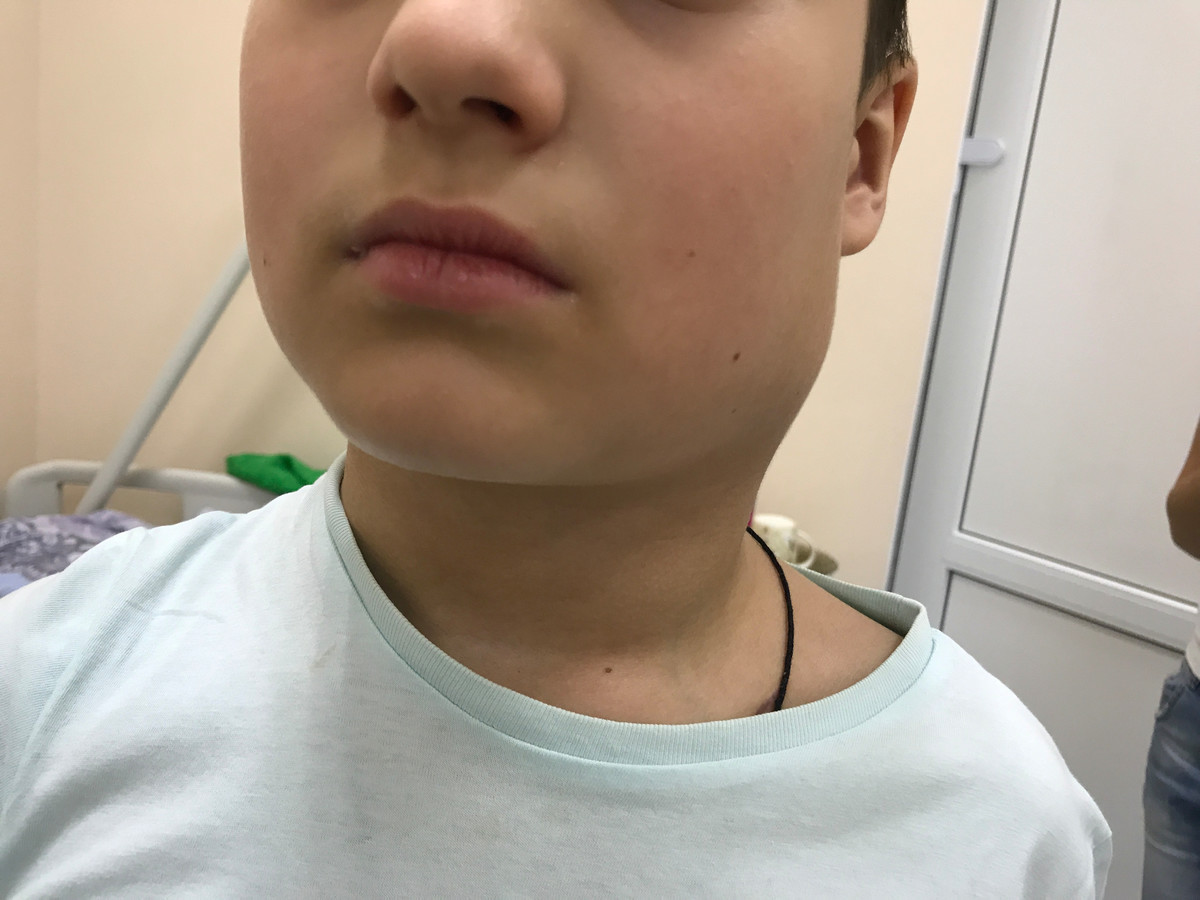
Первым и наиболее характерным симптомом при лимфоме Ходжкина является увеличение лимфатических узлов. Лимфатические узлы, как правило, безболезненные, плотные, подвижные, часто в виде конгломератов (напоминают «мешок с картошкой»). Наиболее часто увеличенные лимфоузлы можно заметить на шее (рис. 2), в области подмышек, рядом с ключицей, в паху или одновременно в нескольких местах. Лимфатические узлы могут увеличиваться и там, где их нельзя прощупать, например, в грудной клетке, животе, в области таза.
Рис. 2. Поражение шейных лимфатических узлов при лимфоме Ходжкина.
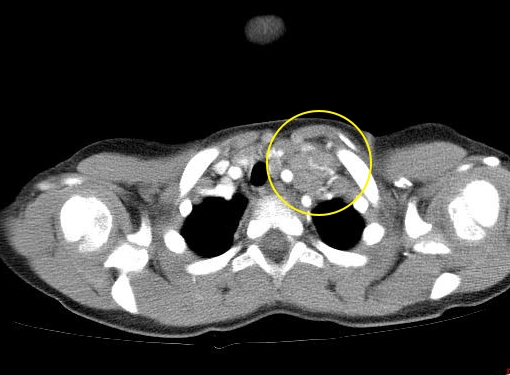
Если увеличенные лимфоузлы находятся в грудной клетке (средостении) (рис. 3), могут появляться приступы кашля или одышка.
Иногда увеличиваются печень и селезенка (в медицинской практике это называется гепатомегалия и спленомегалия).
Поражение ЦНС может развиться в далеко зашедших случаях лимфомы Ходжкина.
Поражение костей: чаще поражаются позвонки, тазобедренные суставы.
Вовлечение костного мозга встречается в 5-10% случаев болезни Ходжкина.
У детей могут появляться общие симптомы заболевания: повышение температуры тела выше 38°С в течение трех дней без признаков инфекционных заболеваний, сильные ночные поты, потеря веса более, чем на 10% за последние 6 месяцев без видимой причины, утомляемость, слабость, кожный зуд по всему телу. Эти симптомы в медицинской практике называют В-симптомами и обозначают буквой «В», их используют в определении стадии заболевания.
Для стадирования необходимо учитывать биологическую активность заболевания. Определяется она на основании двух и более следующих показателей: СОЭ ≥ 30 мм/час; фибриноген ≥ 4 г/л; альбумин ≤ 40 %; СРБ (++ и более); число лейкоцитов ≥ 12х10 /л; альфа-2-глобулин ≥ 12%
Диагностика
Если после тщательного осмотра педиатр находит признаки лимфомы Ходжкина, то он дает направление в специализированный стационар (клинику детской онкологии и гематологии).
В стационаре проводятся:
Рис. 3. Поражение внутригрудных лимфатических узлов при лимфоме Ходжкина
Современные подходы к лечению
Основное место в лечении лимфомы Ходжкина занимает химиотерапия.
Химиотерапия – это лечение лекарственными препаратами (цитостатиками), которые блокируют деление или убивают опухолевые клетки. Максимального эффекта можно добиться используя комбинации цитостатиков (полихимиотерапия — ПХТ), которые по-разному действуют на клетки.
Полихимиотерапия проводится в соответствии с группой риска, в которую отнесен больной при первичном стадировании, в специализированном стационаре.
Первый цикл ПХТ начинается сразу же после подтверждения диагноза и установления стадии, в случае проведения оперативного лечения полихимиотерапия начинается через 5 дней после операции.
После химиотерапии проводится лучевая терапия (облучение) пораженных зон. Лучевая терапия должна начинаться в течение 14 дней от окончания химиотерапии при нормальных показателях крови.
В России сегодня используются две основные программы лечения лимфомы Ходжкина: DAL-HD и СПбЛХ. Оба протокола включают в себя полихимиотерпию и завершающую лучевую терапию. Количество циклов ПХТ зависит от стадии болезни и от выбора терапевтической группы, по которой лечат пациента. Больные обычно получают следующую программу: при благоприятных вариантах (1-я группа риска) – 2 цикла химиотерапии, при промежуточном прогнозе (2-я группа риска) – 4 цикла химиотерапии, при неблагоприятных вариантах (3-я группа риска) – 6 циклов химиотерапии. Разделение больных на группы риска имеет некоторые отличия в зависимости от применяемого протокола.
В программе DAL-HD используются схемы OPPA/OEPA и COPP. В протоколе СПбЛХ – схемы VBVP и ABVD.
Лучевая терапия
Завершающим этапом лечения лимфомы Ходжкина является облучение всех пораженных зон лимфатических узлов. Как правило, лучевую терапию начинают через 2 недели после окончания лекарственной терапии при нормализации показателей крови.
Доза облучения зависит от полноты ремиссии после лекарственной терапии: при достижении полной ремиссии (исчезновение всех клинических и радиологических признаков заболевания) в лимфатической зоне по данным ПЭТ-КТ доза облучения составляет 20 Гр. Если размер опухоли после полихимиотерапии уменьшился на 75% и более от первоначальной опухоли и/или отмечается снижение гиперфиксации РФП по ПЭТ-КТ до 2-3 по Deauville, то доза облучения составляет 25 Гр. При уменьшении опухолевых образований менее чем на 75% и/или сохранении гиперфиксации РФП по ПЭТ-КТ 4-5 по Deauville, то дозу облучения увеличивают до 30 Гр.
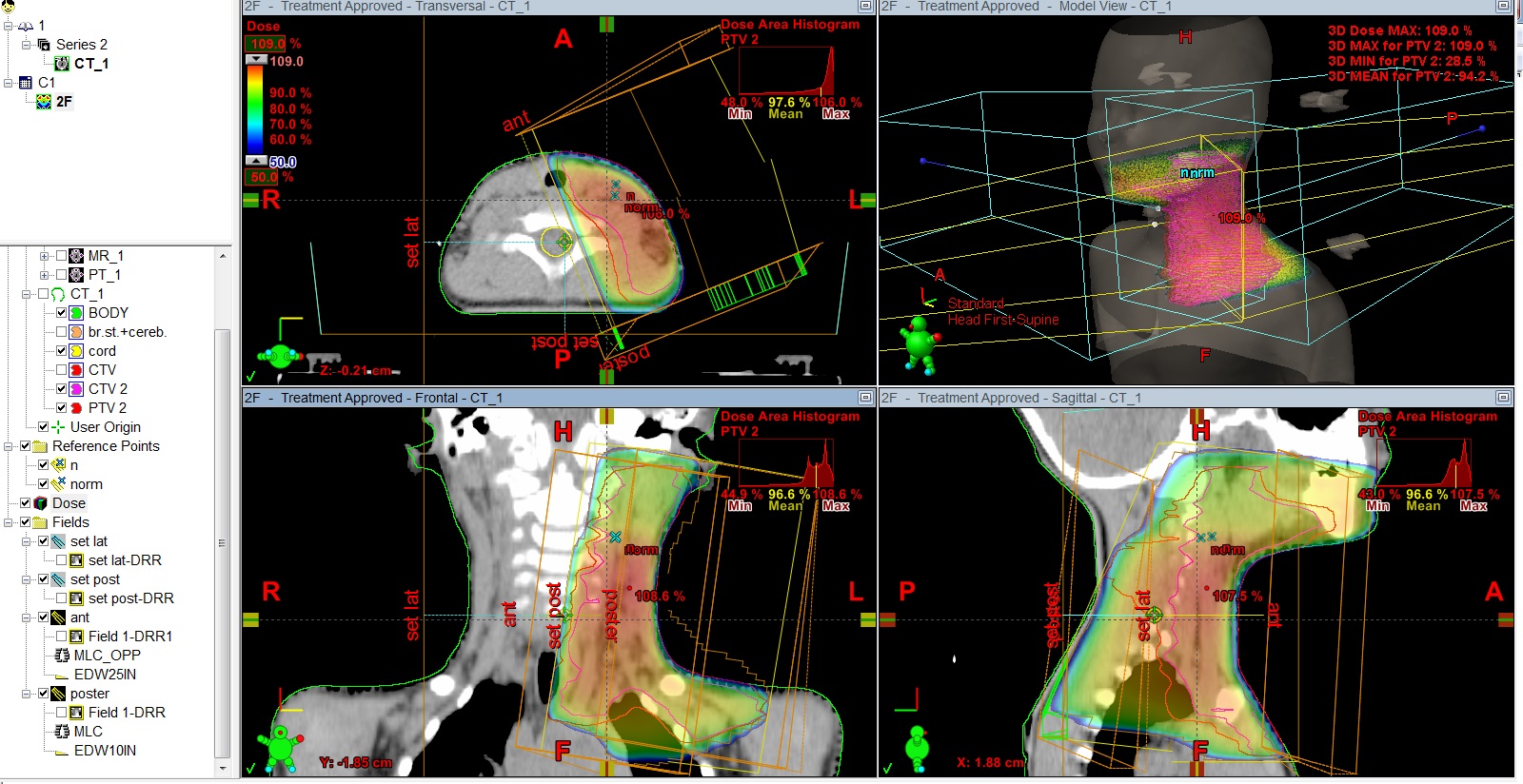
Рис.5 План лучевого лечения. Пациент И., 4 года 6 мес. Лимфома Ходжкина IIст. с поражением шейных, надключичных, подключичных л/у слева, вилочковой железы, носоглотки. Состояние после 4 курсов курсов ПХТ, ремиссия. Облучение шейно-над-подключичных л/у слева с консолидирующей целью, СОД 20 Гр.
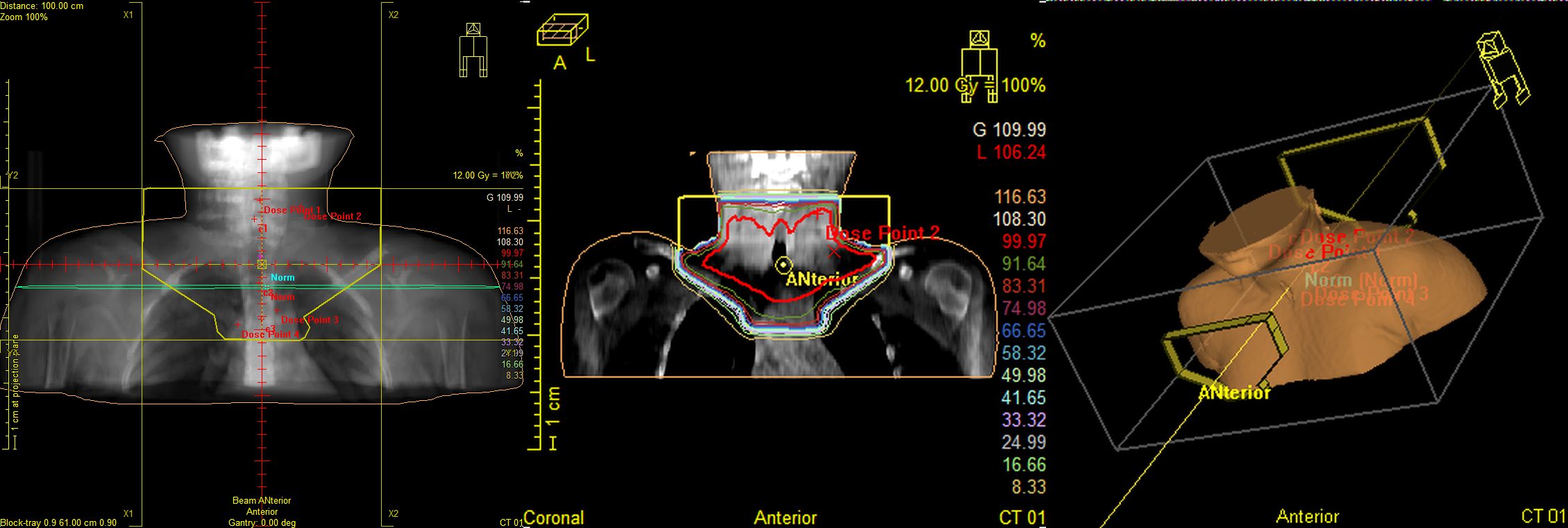
Рис.6 Пациентка М., 11лет. Лимфома Ходжкина II ст. с поражением мягких тканей шеи, лимфатических узлов шеи. Состояние после 2 курсов ПХТ. По данным контрольного ПЭТ/КТ метаболически значимых очагов не выявлено, ремиссия. Проведение лучевой терапии первично вовлеченных зон в суммарной очаговой дозе 20,0Гр с целью консолидации.
Критерии оценки полноты ремиссии
Критерии оценки ремиссии нужны врачу для определения необходимости продолжения лечения или интенсификации программ терапии, либо перевода пациента под динамическое наблюдение.
Диспансерное наблюдение
Наблюдение детей и подростков с лимфомой Ходжкина проводится в течение не менее 3-х лет после завершения лечебной программы.
В первом квартале пациент обследуется каждый месяц, в последующие 9 месяцев – каждый квартал и в последующие годы – раз в полгода.
Лимфома Ходжкина относится к числу наиболее излечиваемых онкологических заболеваний и около 80% пациентов живут более 10 лет после окончания лечения.
Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА
заведующая отделением химиотерапии и комбинированного лечения злокачественных опухолей у детей, доктор медицинских наук
Лимфогранулематоз
Общие сведения
Лимфогранулематоз (ЛГМ) – лимфопролиферативное заболевание, протекающее с образованием специфических полиморфно-клеточных гранулем в пораженных органах (лимфоузлах, селезенке и др.). По имени автора, впервые описавшего признаки заболевания и предложившего выделить его в самостоятельную форму, лимфогранулематоз также называют болезнью Ходжкина, или ходжкинской лимфомой. Средний показатель заболеваемости лимфогранулематозом составляет 2,2 случая на 100 тыс. населения. Среди заболевших преобладают молодые люди в возрасте 20-30 лет; второй пик заболеваемости приходится на возраст старше 60 лет. У мужчин болезнь Ходжкина развивается в 1,5-2 раза чаще, чем у женщин. В структуре гемобластозов лимфогранулематозу отводится втрое место по частоте возникновения после лейкемии.
Причины лимфогранулематоза
Этиология лимфогранулематоза до настоящего времени не выяснена. На сегодняшний день в числе основных рассматриваются вирусная, наследственная и иммунная теории генеза болезни Ходжкина, однако ни одна из них не может считаться исчерпывающей и общепризнанной. В пользу возможного вирусного происхождения лимфогранулематоза свидетельствует его частая корреляция с перенесенным инфекционным мононуклеозом и наличием антител к вирусу Эпштейна-Барр. По меньшей мере, в 20% исследуемых клеток Березовского-Штернберга обнаруживается генетический материал вируса Эпштейна-Барр, обладающего иммуносупрессивными свойствами. Также не исключается этиологическое влияние ретровирусов, в т. ч. ВИЧ.
Классификация лимфогранулематоза
В гематологии различают изолированную (локальную) форму лимфогранулематоза, при которой поражается одна группа лимфоузлов, и генерализованную – со злокачественной пролиферацией в селезенке, печени, желудке, легких, коже. По локализационному признаку выделяется периферическая, медиастинальная, легочная, абдоминальная, желудочно-кишечная, кожная, костная, нервная формы болезни Ходжкина.
В зависимости от скорости развития патологического процесса лимфогранулематоз может иметь острое течение (несколько месяцев от начальной до терминальной стадии) и хроническое течение (затяжное, многолетнее с чередованием циклов обострений и ремиссий).
На основании морфологического исследования опухоли и количественного соотношения различных клеточных элементов выделяют 4 гистологические формы лимфогранулематоза:
В основу клинической классификации лимфогранулематоза положен критерий распространенности опухолевого процесса; в соответствии с ним развитие болезни Ходжкина проходит 4 стадии:
I стадия (локальная) – поражена одна группа лимфоузлов (I) либо один экстралимфатический орган (IE).
III стадия (генерализованная) – пораженные лимфоузлы расположены с обеих сторон диафрагмы (III). Дополнительно может поражаться один экстралимфатический орган (IIIE), селезенка (IIIS) либо они вместе (IIIE + IIIS).
IV стадия (диссеминированная) – поражение затрагивает один или несколько экстралимфатических органов (легкие, плевру, костный мозг, печень, почки, ЖКТ и др.) с одновременным поражением лимфоузлов или без него.
Для обозначения наличия или отсутствия общих симптомов лимфогранулематоза на протяжении последних 6 месяцев (лихорадки, ночной потливости, похудания) к цифре, обозначающей стадию болезни, добавляются буквы А или В соответственно.
Симптомы лимфогранулематоза
К числу характерных для лимфогранулематоза симптомокомплексов относятся интоксикация, увеличение лимфатических узлов и возникновение экстранодальных очагов. Часто заболевание начинается с неспецифических симптомов – периодической лихорадки с температурными пиками до 39°С, ночной потливости, слабости, похудания, кожного зуда.
У 15-20% пациентов лимфогранулематоз дебютирует с увеличения лимфоузлов средостения. При поражении медиастинальных лимфоузлов первыми клиническими признаками болезни Ходжкина могут служить дисфагия, сухой кашель, одышка, синдром ВПВ. Если опухолевый процесс затрагивает забрюшинные и мезентериальные лимфоузлы, возникают абдоминальные боли, отеки нижних конечностей.