диастематомиелия 2 типа что это
Диастематомиелия 2 типа что это
Диастематомиелия представляет собой сагиттальную щель, разделяющую спинной мозг на две «половинки», каждая из которых окружена собственной мягкой мозговой оболочкой. Расщелина может распространяться на всю толщину мозга или только частично через заднюю половину (частичная сирингомиелия) (Hilal.et al., 1974, Schijman, 2003). Щель обычно располагается между T9 и S1, но имеются сообщения о случаях с шейной локализацией (Simpson и Rose, 1987). Примерно в половине случаев можно обнаружить костные шпоры (James и Lassman, 1981). Шпоры могут быть единичными, исключительно хрящевыми или фиброзными.
Они пронизывают спинной мозг или конский хвост, таким образом, что конус фиксируется в низком положении из-за разницы в росте позвоночника и спинного мозга. В 90% случаев эти два мозга воссоединяются ниже уровня расщелины (Hilal.et al., 1974).
Приблизительно в 40% случаев арахноидальная и твердая мозговая оболочка по отдельности окружают каждую половину мозга в некоторых сегментах. Между половинками получается два слоя твердой мозговой оболочки. При этой форме имеется фиброзная или костная шпора, которая находится в самом нижнем конце расщелины. В остальных случаях две половины, покрытые мягкой мозговой оболочкой, располагаются рядом в единственной арахноидальной оболочке, окруженные неразделенной твердой мозговой оболочкой.
Перегородка обычно отсутствует, и течение бессимптомное (James и Lassman, 1981). Натянутая концевая нить представлена примерно у половины пациентов и 5% имеют множественные шпоры.
Позвоночный столб имеет выраженные патологические изменения у более 90% пациентов, страдающих диастематомиелией. Спинной канал расширен, нарушение сегментации тел позвонков присутствует в 85% случаев, часто обнаруживают spina bifida, а сколиоз встречается в более половине случаев. По опыту Hilal.et al. (1974), из 392 случаев сколиоза 4,9% были обусловлены диастематомиелией. Возможна пренатальная диагностика (Pierre-Kahn et al., 2003).
У 75% пациентов имеется патологические изменения кожи. Как правило, над дефектом обнаруживают пучок волос или углубление, но также встречаются липома, ангиома или дермальный синус.
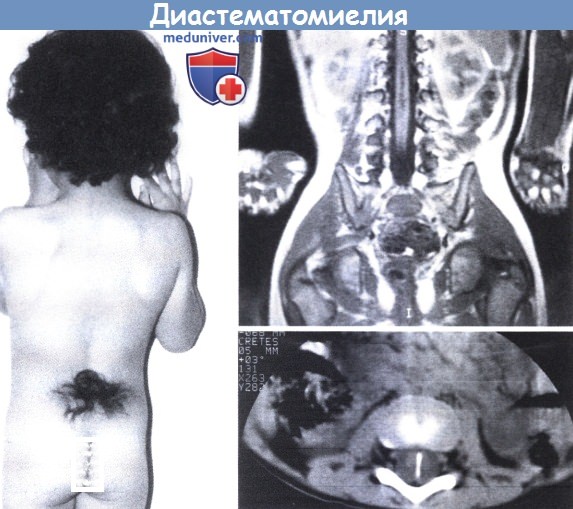
Обратите внимание на пучок волос по средней линии в поясничной области.
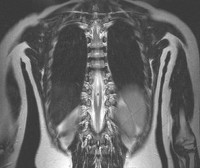
(вверху справа) МРТ (Т1-взвешенная последовательность, фронтальный срез).
Спинной мозг разделен на две половины, которые воссоединяются ниже срединной перегородки.
Отмечается низкое прикрепление мозга на уровне L4-L5.
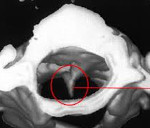
(внизу справа) Аксиальный срез демонстрирует сагиттально ориентированную костную перегородку.
Диастематомиелия и синдром фиксированного спинного мозга имеют общие неврологические проявления. Встречаются два варианта клинической неврологической картины. Первый представлен врожденной атрофией, слабостью и деформацией одной из нижних конечностей или обеих с заметным односторонним преобладанием. Рефлексы в пораженной области понижены или отсутствуют, и появляются нарушения сфинктерной функции по типу, который имеется при низкой spina bifida, особенно при липомиеломенингоцеле.
Асимметрия вызывает сильные подозрения на спинальный дисрафизм, особенно при патологических изменениях кожи, пальпируемом костном дефекте или кифосколиозе. Необходимо рентгенологическое исследование и миелография, КТ и МРТ спинномозгового канала.
Второе проявление определяется прогрессирующим неврологическим дефицитом, способным возникать в любом возрасте и накладываться на ранее наблюдавшуюся картину. Характерна смесь периферических и центральных симптомов и кожная патология. Этот синдром может возникнуть в результате травмы или спонтанно вследствие всплеска в росте или быстрого прибавления в весе. Иногда тяжелый неврологический синдром развивается внезапно со значительной или массивной параплегией или тетраплегией. После такого эпизода выздоровление неполное, даже после операции (Albright et al, 1989).
Лечение синдрома фиксированного спинного мозга связано с различными проблемами. Цель заключается в освобождении спинного мозга от нижнего и заднего прикрепления без повреждения невральной плакоды или корешков, это достаточно легко выполняется при неосложненной диастоматомиелии, когда обычно достаточно освободить шпору. Труднее разделить натянутую концевую нить, поскольку корешки сложно отличить от фиброзных нитей, и обязательна электростимуляция.
Освобождение спинного мозга определяют по присутствию недавних двигательных, чувствительных или сфинктерных дисфункций, оно будет эффективно, если не присоединилось повреждение нервной ткани (Haberl et al., 2004, Wehby et al., 2004, Royo-Salvador et al., 2005). Урологические осложнения являются главной проблемой во многих случаях spina bifida occulta. При этом требуется систематическое наблюдение, поскольку раннее обращение важно для предотвращения проблем с верхними отделами мочевыделительной системы.
Редактор: Искандер Милевски. Дата публикации: 28.11.2018
Диастематомиелия. Причины, симптомы и лечение
1. Общие сведения
Диастематомиелия – один из редких врожденных пороков развития структур позвоночного столба и спинного мозга. В переводе с древнегреческого термин означает нечто вроде «спинномозговое расщепление на две части» или «расщелина в спинном мозге».
В данном случае на ранних этапах внутриутробного развития в позвоночнике формируются избыточные, не предусмотренные нормальной анатомией костно-хрящевые пластинки. Подобно волнорезу, который направлен по течению реки и обтекается потоком, такая перегородка разделяет растущий спинной мозг на два относительно автономных продольных сегмента, – каждый из которых покрыт собственной оболочкой.
В виде самостоятельной патологии диастематомиелия встречается редко; обычно это один из элементов спинальной дизрафии – врожденного порока, заключающегося в неполном заращении средней линии позвоночника (различные сочетания расщеплений Spina bifida, спинномозговых грыж, кист и пр.). Более чем в 80% случаев диастематомиелия обнаруживается в поясничном или грудном отделах.
2. Причины
На сегодняшний день принято считать, что в формировании диастематомиелии играют роль три основные причины.
Во-первых, это тератогенные вредности, воздействующие на ранних сроках беременности, начиная с третьей недели (перечень таких вредоносных факторов хорошо известен – саморазрушительные привычки, интоксикации, вирусные инфекции, прием некоторых медикаментов, лучевые нагрузки, неблагоприятная экология и т.д.).
Во-вторых, спонтанные генетические мутации, причины которых, в свою очередь, остаются недостаточно изученными. В-третьих, наследственный фактор, значение и механизм действия которого также нуждается в дальнейшем изучении и прояснении.
Известно, что одним из факторов риска является женский пол плода (что имеет место, по разным оценкам, в 75-85% всех случаев).
3. Симптомы и диагностика
Как показано выше, в большинстве случаев диастематомиелия наблюдается не автономно, а в комплексе грубых врожденных аномалий анатомического развития позвоночного столба. Так, свыше 60% детей с диастематомиелией уже в раннем детском возрасте обнаруживают сколиотическую, кифозную или сочетанную деформацию позвоночника. Нередко выявляются спинномозговые грыжи, доброкачественные опухоли (липомы, дермоиды, тератомы, гемангиомы), нарушения сегментации позвонков, дисплазии конечностей, пигментация и гипертрихоз над проблемной зоной. По меньшей мере, в половине случаев имеют место те или иные неврологические симптомокомплексы различной выраженности. Очевидно, что в совокупности все эти факторы практически неизбежно сказываются на психофизическом развитии ребенка. Сочетание диастематомиелии с гидроцефалией и Spina bifida является крайне неблагоприятным прогностическим признаком.
Диагностика диастематомиелии составляет отдельную сложную проблему. Первые методики достоверной внутриутробной УЗ-диагностики стали появляться лишь с середины 80-х годов двадцатого века, и до сих пор эта сфера разработана слабо (в отечественной литературе публикаций по данной тематике практически нет). Отсюда большой процент «пропущенной» (не диагностированной прижизненно) диастематомиелии, отсутствие достоверных статистических данных, методов раннего вмешательства и пр. В тех случаях, когда на ранних стадиях внутриутробного развития удается обнаружить выраженную сочетанную аномалию такого рода, почти всегда ставится вопрос об искусственном прерывании беременности по медицинским показаниям.
4. Лечение
Несмотря на то, что методология лечения диастематомиелии и комплексных спинальных аномалий находится на этапе активной разработки и клинической верификации, уже сегодня сообщается о достаточно успешных и результативных вмешательствах. Лечение всегда хирургическое. В зависимости от анатомических и клинических нюансов конкретного случая, прибегают к различным оперативным тактикам (мобилизация спинного мозга, мобилизация со стабилизирующей коррекцией и т.п.), которые включают нейрохирургический этап или позволяют его избежать. Период восстановления и нормализации дальнейшего развития может оказаться достаточно продолжительным, однако современные хирургические и реабилитационные технологии доказывают свою эффективность.
Диастематомиелия ( Дипломиелия )
Диастематомиелия – это частичное или полное расщепление спинного мозга продольной перегородкой на две половины, каждая из которых содержит центральный канал. Врожденная аномалия обычно затрагивает пояснично-грудной отдел позвоночника, характеризуется кожными проявлениями, неврологическими и ортопедическими нарушениями, сопровождается другими дефектами нервной трубки. Патологию диагностируют при физикальном обследовании, подтвержденном методами нейровизуализации (ультрасонографией, рентгенографией, КТ, МРТ позвоночника и спинного мозга). Лечение манифестных форм только хирургическое.
МКБ-10
Общие сведения
Диастематомиелия (от греч. diastematos – промежуток, myelos – мозг) является редкой патологией позвоночного канала. Точной информации о распространенности аномалии в популяции нет, известно лишь, что на ее долю приходится около 5% всех врожденных дефектов позвоночника. По некоторым данным, патология присутствует у 73% детей со скрытыми формами спинальной дизрафии. Большинство случаев диагностируют до 7 лет, реже болезнь впервые выявляется у пожилых людей. Женщины страдают в 1,5-9 раз чаще мужчин. Значимые этногеографические различия статистических показателей отсутствуют, хотя сообщается о несколько более высокой встречаемости дефекта у жителей Средиземноморья, Индии.
Причины диастематомиелии
Точные причины патологии остаются неизвестными. Многими исследователями признается ее полиэтиологическая природа, обусловленная сочетанием генетической предрасположенности и факторов окружающей среды. Несколько семейных случаев по женской линии позволяют предположить Х-сцепленное доминантное наследование. Симптомы спинального дизрафизма втрое чаще встречаются среди родственников, у монозиготных близнецов. Экзогенными факторами, потенциально влияющими на формирование диастематомиелии, считаются:
Среди других причин необходимо отметить влияние травм, повышенной температуры тела женщины при лихорадочных состояниях, посещении сауны, приеме горячих ванн. На развитие диастематомиелии влияет возраст беременной – дети, рожденные от матерей старше 30 лет, имеют в 3-4 раза более высокий риск. Иногда, несмотря на тщательное обследование и изучение анамнеза, установить этиологию процесса не удается.
Патогенез
Дефект считают результатом неправильного развития эмбриональной хорды и нервной трубки с 15 по 18 дни беременности, когда происходит закладка основных зародышевых структур на этапе нейруляции. Аномальное сообщение между зачатком спинного мозга и примитивным нейрокишечным каналом или амниотическим мешком формируется путем создания эндомезенхимального тракта. Последний образуется из мезодермальных элементов, заполняющих патологический свищевой канал.
Разделение каудального мозга в продольном направлении сопровождается образованием костной, хрящевой либо фиброзной срединной перегородки или шпоры. Она исходит из тела или дужки позвонка, может распространяться на всю ширину спинального канала, прикрепляясь к вентральной части твердой мозговой оболочки. Спинной мозг на протяжении нескольких сегментов расщепляется на два обычно неравных рукава, снабженных собственным центральным каналом, что является основной патоморфологической особенностью диастематомиелии.
Общие эмбриогенетические механизмы обуславливают частую связь патологии с другими миелодиспластическими состояниями. Заболевание может сочетаться с миеломенингоцеле, спинальными липомами и кистами, дермальным синусом. Выявляют ассоциацию с врожденными дефектами позвоночника – гемивертеброй, бабочковидными позвонками, сколиозом. При множественных признаках дизрафии встречаются висцеральные пороки с поражением почек, прямой кишки и половых органов.
Классификация
Единой общепризнанной классификации диастематомиелии не существует. Во многих случаях заболевание является частью более обширного синдрома спинального дизрафизма (формой spina bifida occulta), протекает в комплексе с другими пороками развития. Изолированные формы встречаются реже. Учитывая морфологические особенности дефекта, выделяют два типа диастематомиелии:
Обычно аномалия носит единичный характер с вовлечением пояснично-крестцового, грудопоясничного отделов, очень редко встречается цервикальная локализация. У 5-10% пациентов одновременно существует несколько расщелин на различных уровнях. Структурные нарушения бывают локальными, затрагивающими 1-2 сегмента, либо распространенными. По строению перегородки выделяют следующие формы: костную, хрящевую, соединительнотканную и смешанную, содержащую элементы различных тканей.
Симптомы диастематомиелии
Клиническая картина определяется вариантом, локализацией дефекта, наличием ассоциированных аномалий и сопутствующих заболеваний. У ряда пациентов заболевание протекает бессимптомно, особенно до двухлетнего возраста. Дети с изолированной диастематомиелией могут быть совершенно нормальными при рождении, по мере роста ребенка часто возникают структурно-функциональные нарушения. Иногда в неонатальном периоде обнаруживается лишь гипоплазия стопы. Остальные случаи проявляются заметной симптоматикой.
Кожные признаки не являются специфичными, поскольку сопровождают многие виды спинального дизрафизма. При осмотре спины вдоль срединной линии тела можно заметить втяжения, рубцы, дермальный синус. Обнаруживаются пигментные пятна, капиллярные гемангиомы, подкожные липомы. Наиболее типичен локальный гипертрихоз – аномальный рост густых грубых волос на ограниченном участке поясничного отдела (так называемый хвост фавна), особенно характерный для диастематомиелии I типа. При втором варианте болезни чаще описывают очаги пушковых волос.
Распространенным признаком спинальной аномалии являются ортопедические нарушения. Изменение походки часто становится первым симптомом, привлекающим внимание родителей. Весьма значимы деформации позвоночного столба, которые у детей раннего возраста могут оцениваться как нарушения осанки. Типичен тяжелый прогрессирующий сколиоз, реже – кифоз, диспропорциональное развитие позвоночника с укорочением одного из отделов. У пациентов выявляют деформации грудной клетки с гипоплазией некоторых ребер, стойкие перекосы таза, разную длину нижних конечностей.
Неврологические расстройства считаются признаком тяжелой диастематомиелии и определяются уровнем поражения. Они бывают первичными, связанными с недоразвитием спинного мозга, либо вторичными, обусловленными его фиксацией и сдавлением перегородкой. Выявляют вялые парезы нижних конечностей, сопровождающиеся асимметрией рефлексов, мышечной слабостью, сенсорным дефицитом. Отмечается болевой синдром в спине и ногах, атрофия мускулатуры, дисфункция тазовых органов по периферическому типу с недержанием мочи, кала.
Картина патологии имеет широкую вариабельность – у пациентов может встречаться как полный, так и ограниченный набор дизрафических признаков. Учитывая преобладающую симптоматику, некоторые исследователи предлагают выделять несколько клинических групп синдрома диастематомиелии: нейроортопедическую, дерматологическую, ассоциированную с открытой спинальной дизрафией. Наиболее распространен смешанный вариант заболевания, но определение ведущих симптомов имеет большое значение для дальнейшей коррекции.
Осложнения
У многих пациентов с диастематомиелией возникает синдром фиксированного спинного мозга, вызывающий прогрессирующий стойкий неврологический дефицит. Более половины случаев сопровождаются спинальной расщелиной ниже перегородки, выявляют связь с гидромиелией одного или обоих рукавов, миелодисплазией. Увеличение размеров липом и дермоидных кист (интрамедуллярных, дуральных) характеризуется сдавлением нервной ткани. Все это приводит к усугублению функциональных расстройств.
Выраженный сколиоз нарушает работу внутренних органов – пищеварительного тракта, легких, сердца. Нейрогенная дисфункция мочевого пузыря повышает риск развития инфекций верхних отделов урологического тракта. Глубокий эмоционально-психологический стресс, возникающий из-за изменения внешнего вида и снижения функциональных возможностей, становится источником проблем в обучении, профессиональной, общественной, личной сферах. Некоторые осложнения могут сохраняться после проведенной коррекции.
Диагностика
Чаще всего диастематомиелию диагностируют еще в раннем детстве. Из-за полиморфизма симптоматики пациенты могут наблюдаться у врачей различных специальностей – невролога, ортопеда и пр. Даже бессимптомное течение требует активного диагностического поиска, направленного на выявление скрытых аномалий. Поэтому особое значение приобретают методы нейровизуализации:
Отрицательные результаты нейровизуализационных исследований не являются основанием для окончательного исключения диастематомиелии. В сложных случаях при наличии клинических признаков дизрафизма уточнить характер патологии позволяет интраоперационная диагностика. Нейрофизиологические методы (электронейромиография, соматосенсорные вызванные потенциалы) выявляют снижение проведения нервного импульса в области конуса, эпиконуса, конского хвоста. Дифференциальную диагностику проводят со спинальными опухолями, атаксией Фридрейха, сирингомиелией.
Лечение диастематомиелии
Консервативная терапия
Тактика лечения при бессимптомных аномалиях четко не определена, особенно у взрослых. Некоторые авторы предпочитают консервативный подход – динамическое наблюдение и консультирование, направленное на раннее выявление признаков прогрессирования болезни. Такая тактика наиболее востребована в пожилом возрасте на фоне полиморбидности и противопоказаний к хирургической коррекции, при обширных костных перегородках с высоким риском послеоперационного ухудшения неврологической функции, диастематомиелии II типа, шейной и верхнегрудной локализации процесса.
Хирургическое лечение
Абсолютное большинство исследователей считает полезной профилактическую операцию у детей первых двух лет жизни с бессимптомным течением аномалии. При развитии и прогрессировании неврологических расстройств, нарастании деформаций позвоночника важность хирургического лечения диастематомиелии не вызывает сомнений – оно должно производиться как можно раньше. Удаление диастемы может выполняться и в качестве первого этапа перед планируемой коррекцией сколиоза.
Крайне важно устранить фиксацию и сдавление спинного мозга. Операция предполагает проведение ламинэктомии, резекцию костной перегородки с иссечением спаек, удаление или восстановление дублирующего дурального мешка. Параллельно осуществляют коррекцию сопутствующих аномалий, ухудшающих неврологическую функцию – короткой терминальной нити, кист, липом. В зависимости от сложности вмешательства возможно одномоментное или многоэтапное лечение.
Прогноз и профилактика
Изолированная диастематомиелия имеет более благоприятный прогноз, чем сочетанная с другими признаками дизрафии. Бессимптомные формы не нарушают привычной активности, но со временем могут прогрессировать. Выраженный неврологический дефицит сопровождается инвалидизацией, снижением качества жизни. Ранняя хирургическая коррекция способна предотвратить прогрессирование неврологических нарушений, улучшить функциональные возможности пациентов. Антенатальная профилактика включает проведение скрининга, устранение значимых факторов риска, прием препаратов фолиевой кислоты.
Диастематомиелия (разновидность синдрома фиксированного спинного мозга)
Скрытая мальформация развития позвоночника и спинного мозга характеризующаяся формированием костной, хрящевой или фиброзной перегородки или тяжа, исходящего из дужек, тела позвонка и разделяющий спинной мозг полностью или частично на две половины(гемихорды). Причина данной аномалии является нарушение процесса гаструляции (закладка экто,- мезо,- эндодермы) с 13 по 16 день после овуляции, что приводит к формированию диастематомиелии или дипломиелии. Данная патология часто встречается женщин, чем у мужчин (5:3). Согласно классификации по Pang в настоящее вермя выделяют две формы: I тип – два гемихорда находятся в собственных дуральных мешках, разделённых экстрадуральным костным шипом или хрящевой перемычкой; II тип – обе половины спинного мозга располагаются в едином дуральном мешке, разделённые интрадуральным фиброзным тяжом. Оба типа раздвоения спинного мозга включают дорзальные и редко вентральные, с парамедианным расположением, нефункциональные абберантные нервы, отходящие от медиальной поверхности гемихордов и пенетрирующие перегородку. Особенность аномальности прегородки является включение аномальных сосудов и рудиментарных нервов. В подавляющем большинстве диастематомиелия располагается на нижнегрудном – поясничном отделе позвоночника. Диастематомиелия в 40 – 50% случаев сочетается с миеломенингоцеле, дермальным синусом, утолщенной конечной нитью. В 85 % отмечено сочетание с пороками позвоночника (сегментация позвонков, гипоплазия тел позвонков).
Клиническая картина диастематомиелии
Диагностика диастематомиелии
Методом визуализации диастематомиелии является МСКТ и МРТ позвоночника. Данные методы дополняют и уточняют взаимоотношение костных и невральных структур в позвоночном канале, выявляя сопутствующие и косвенные признаки спинального дизрафизма. По данным МРТ диастематомиелия в 70% случаев сочетается с утолщенной конечной нитью, развитие сирингомиелии выявлено в 30-40%, не редко сочетание с дермальным синусом. МСКТ применяется для визуализации оссобенностей костного шипа в позвоночном канале, сопутствующей костной патологии с возможностью 3D реконструкции. Комплексная визуализация и анализ изображений позволяется выработать оптимальную и безопасную тактику хирургического лечения.
Хирургическое лечение диастематомиелии
Диагностированный костный шип, разделяющий спинной мозг и позвоночный канал на две половины, является прямым показанием к оперативному лечению как у асимптомных, так и у пациентов с невыраженными неврологическими и ортопедическими проблемами. Использование операционного микроскопа, микроинструментария, ультразвукового костного скальпеля с нейрофизиологическиим контролем, позволяет с полной безопасность выполнить резекцию костной перегородки. Операция выполняется из экономных кожных разрезов, с минимальной травмой мягких тканей. При необходимости восстановления нормальных анатомических параметров позвоночного канала, используются современные пластические материалы. Своевременная коррекция профилактирует развитие неврологического дефицита и создает условия для восстановления утраченных функций.
Разновидности синдрома фиксированного спинного мозга
Диастематомиелия 2 типа что это
а) Терминология:
1. Синонимы:
• Синонимы: расщепление спинного мозга (РСМ), «диастема»
2. Определения:
• Разделение спинного мозга в сагиттальной плоскости на два «полумозга», каждый из которых имеет центральный канал, задний и передний рога
2. Рентгенологические данные:
• Рентгенография:
о Количественные характеристики кифосколиотической деформации, «подсчет» уровней аномалий сегментации позвонков
о Позволяет обнаружить костную перемычку менее, чем в 50% случаев
3. КТ признаки расщепления спинного мозга (диастематомиелии):
• Бесконтрастная КТ:
о Зачастую удается увидеть костную перемычку, фиброзные перемычки нередко остаются невидимыми
о Аномалии сегментации позвонков
4. МРТ:
• Т1-ВИ:
о Два «полумозга»±сирингогидромиелия (50%)
о ± изоинтенсивная (фиброзная) или гиперинтенсивная (костная) перемычка
• Т2-ВИ:
о Два «полумозга» ±сирингогидромиелия (50%) одной или обеих половин спинного мозга, окруженных яркой СМЖ
о Гипоинтенсивная (фиброзная или костная) перемычка; фиброзная перемычка лучше всего видна на аксиальных или фронтальных изображениях
• T2*GRE:
о «Миелографический» эффект делает СМЖ очень яркой на фоне темной костной ткани и позволяет увидеть гипоинтенсивную перемычку
5. Ультразвуковые данные расщепления спинного мозга (диастематомиелии):
• Монохромное УЗИ:
о Акушерское УЗИ → «дополнительный» задний эхогенный очаг, воронкообразное расширение задних элементов позвоночника плода
о Постнатальное исследование → перемычка, фиксированный спинной мозг
6. Несосудистые рентгенологические исследования:
• Миелография:
о Расщепленный спинной мозг, один или два дуральных мешка
о Хорошо различимые перемычка и «несостоявшееся» менингоцеле (если таковое имеется); наиболее информативно в сочетании с КТ
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ
• Протокол исследования:
о УЗ-скрининг новорожденных и младенцев с кожными втяжениями или другими кожными маркерами о МРТ как подтверждающий метод:
— Фронтальные и аксиальные изображения позволяют наиболее эффективно визуализировать расщепленный спинной мозг и перемычку
— Т1-ВИ для оценки изменений терминальной нити спинного мозга (например, фибролипоматозных), диагностики аномалий позвоночника
— Т2-ВИ для определения числа дуральных мешков, ±сирингогидромиелия
— T2*GRE для обнаружения перемычки
• В качестве дополнительного исследования — КТ± миелография для оценки анатомии костной перемычки при предоперационном планировании:
о Сагиттальные и фронтальные реконструкции наиболее информативны для оценки костной анатомии и протяженности перемычки
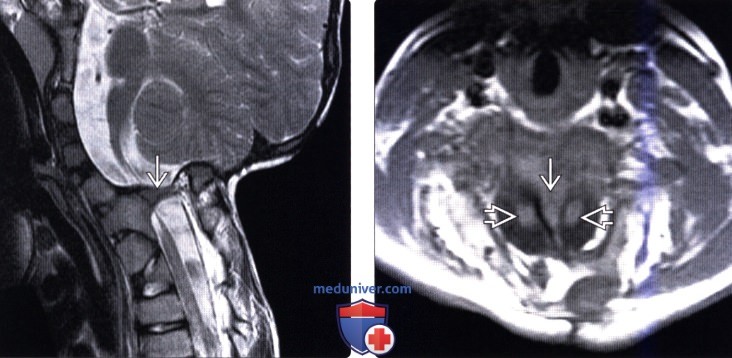
(Справа) На аксиальном Т1-ВИ (тип I РСМ) видна массивная костная перемычка на шейном уровне спинномозгового канала, проходящая через дуральный мешок и разделяющая спинной мозг на две половины.
в) Дифференциальная диагностика:
1. Удвоение спинного мозга (дипломиелия):
• Два полностью сформированных спинных мозга, каждый из которых имеет два передних и два задних рога и соответствующие корешки:
о Встречается исключительно редко и только при удвоении спинномозгового канала; многие авторы продолжают спор о том, возможно ли такое вообще, считая, что подобная аномалия представляет собой тяжелую форму диастематомиелии
2. Стадирование, степени и классификация диастематомиелии:
• I тип PCM по Pang:
о Каждая половина спинного мозга окружена собственным дуральный мешком и паутинной оболочкой
о Костная/фиброзная перемычка
о Чаще проявляет себя клинически по сравнению с типом II
• II тип PCM по Pang:
о Единый дуральный мешок и паутинная оболочка
о Отсутствие костной перемычки, ± фиброзные пучки, фиксирующие спинной мозг
о При отсутствии фиксированного спинного мозга и гидромиелии редко проявляется клинически
3. Макроскопические и хирургические особенности диастематомиелии:
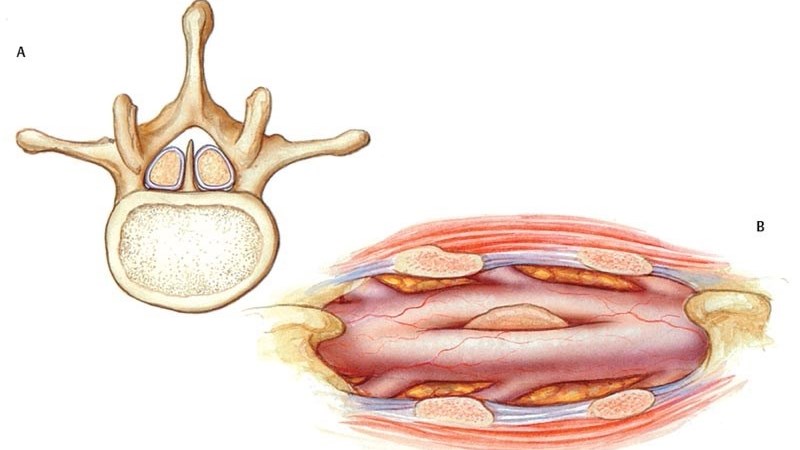
• Сагиттальное расщепление спинного мозга на две симметричные или асимметричные половинки, занимающие один или два дуральных мешка:
о Симметричное расщепление: каждая половина спинного мозга имеет один центральный канал, один задний рог/корешок, один передний рог/корешок и окружена мягкой мозговой оболочкой
о Асимметричное расщепление: отделение передней или задней половины спинного мозга («частичная диастематомиелия»)
• Два дуральных мешка, каждый из которых имеет собственную мягкую, паутинную и твердую мозговую оболочки на протяжении нескольких позвоночных сегментов (50%):
о Костная или хрящевая перемычка на уровне нижней границы расщепления, берущая начало от пластинки дуги или тела позвонка
о Аномалии позвонков выражены в большей степени (блокированные или «позвонки-бабочки», полупозвонки, spina bifida)
о Часто встречается гидромиелия
• Единый дуральный мешок и субарахноидальное пространство (50%):
о Отсутствие костной перемычки, практически всегда имеется фиброзный пучок, расположенный в нижней части расщепления спинного мозга и вплетающийся в твердую мозговую оболочку → фиксирует спинной мозг
о Аномалии развития позвонков выражены в меньшей степени (обычно это «позвонки-бабочки»)
о Корешки спинного мозга могут быть спаяны с твердой мозговой оболочкой и фиксировать спинной мозг → «несостоявшееся менингоцеле»
4. Микроскопия:
• Единственный выстланный эпендимой центральный канал, передний рог/корешок и задний рог/корешок на каждую половину спинного мозга
• Перемычка может практически полностью состоять из кортикальной кости (чаще всего), в основном из губчатой кости или костной + мягких тканей
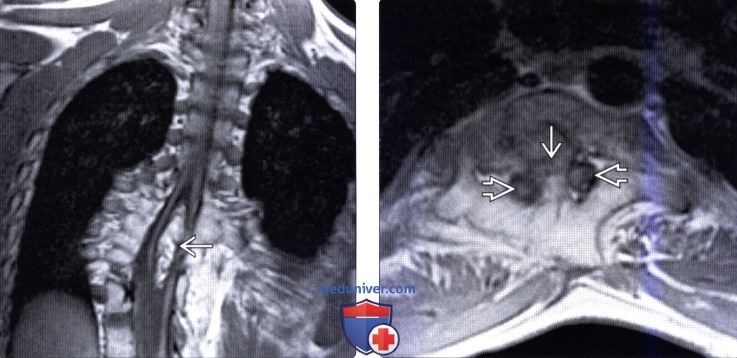
(Справа) Аксиальное Т1-ВИ (тяжелая форма РСМ I типа) подтверждает наличие массивной срединной костной перемычки, которая разделяет спинной мозг на две половины, каждая из которых располагается в собственном дуральном мешке.
д) Клинические особенности:
1. Клиническая картина расщепления спинного мозга (диастематомиелии):
• Наиболее распространенные симптомы/признаки:
о Клинически невозможно отличить от других состояний, являющихся причиной фиксированного спинного мозга
о Кожные стигмы на спине указывают на уровень диастематомиелии (>50%), чаще всего из таких стигм встречается «олений хвост»
о Другие симптомы/признаки:
— Прогрессирующая кифосколиотическая деформация у детей старшего возраста и взрослых
— Ортопедические деформации стоп (50%), в частности косолапость
— Урологические нарушения
• Внешний вид пациента:
о В легких случаях никаких отклонений нет, ± кожные стигмы
о Тяжелые случаи → кифосколиоз, неврологические нарушения, аномалии костно-мышечной системы
2. Демография:
• Возраст:
о Диагноз обычно ставится в детстве, манифестация во взрослом возрасте встречается редко
• Пол:
о Дети: Ж>>М
о Взрослые: М 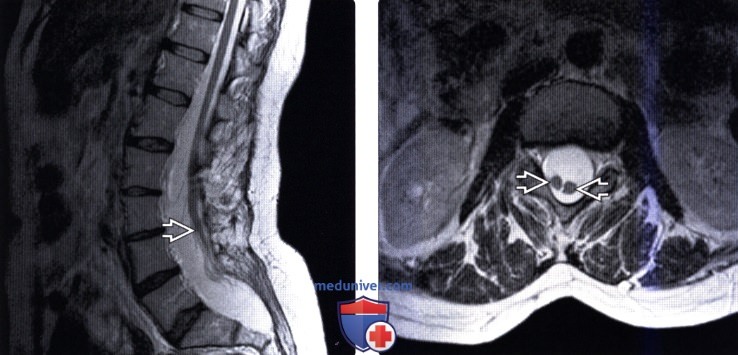
(Справа) На аксиальном Т2-ВИ (тип II РСМ, миеломенингоцеле) визуализируется расщепленный на две половины грудной отдел спинного мозга, при этом разделяющая их костная или фиброзная перемычка отсутствует.
е) Диагностическая памятка:
1. Следует учесть:
• Внимательно изучайте изображения на предмет наличия перемычки спинномозгового канала: I тип РСМ обычно характеризуется более выраженной клинической симптоматикой и более тяжелыми аномалиями, имеет более пессимистичный прогноз
• Прицельно ищите РСМ у пациентов с кожными стигмами, межсегментарными сращениями задних элементов позвонков, клиникой фиксированного спинного мозга
2. Советы по интерпретации изображений:
• Аномалии сегментации с межсегментарными сращениями дуг позвонков фактически являются патогномоничным признаком диастематомиелии
ж) Список использованной литературы:
1. Alzhrani GA et al: Multi-level Split Cord Malformation: Do We Need a New Classification? J Clin Imaging Sci. 4:32, 2014
2. Burnei G et al: L3-L5 Teratological Spondylolysis with Diastematomyelia and L4 Radicular Syndrome followed by Spondyloschisis without Myelomeningocele due to Somato-arcuate Shifting. Spine J. ePub, 2014
3. Muroi A et al: Split medulla in association with multiple closed neural tube defects. Childs Nerv Syst. Epub ahead of print, 2010
4. Ayvaz M et al: Is it necessary to operate all split cord malformations before corrective surgery for patients with congenital spina! deformities? Spine (Phila Pa 1976). 34(221:2413-8, 2009
5. Liu W et al: Characteristics of osseous septum of split cord malformation in patients presenting with scoliosis: a retrospective study of 48 cases. Pediatr Neurosurg. 2009;45(5):350-3. Epub 2009 Nov 11. Erratum in: Pediatr Neurosurg. 45(5):406, 2009
6. Rowley VB et al: Lumbar split cord malformation with lateral hemimyelomeningocele and associated Chiari II malformation and other visceral and osseous anomalies: a case report. J Comput Assist Tomogr. 33(6):923—6, 2009
7. Ozturk E et al: Split-cord malformation and accompanying anomalies. J Neurora-diol. 35(3)450-6, 2008
Редактор: Искандер Милевски. Дата публикации: 21.7.2019