дифференцировать с кистой что означает
Что такое киста параовариальная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьевой Т. С., гинеколога со стажем в 8 лет.
Определение болезни. Причины заболевания
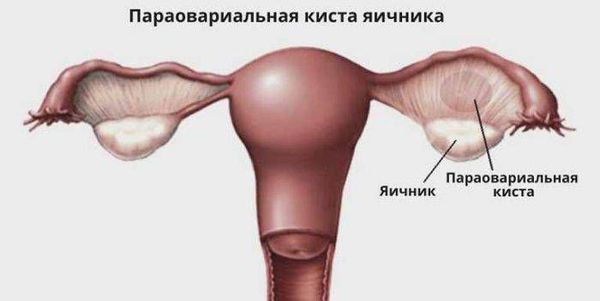
Параовариальная киста (paraovarian cyst) — это доброкачественное полостное образование рядом с яичником, заполненное жидкостью.
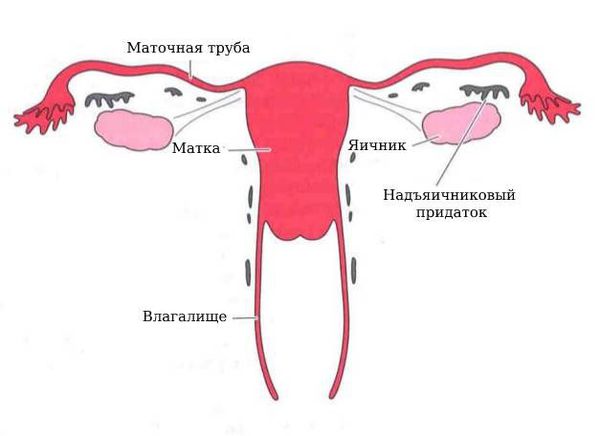
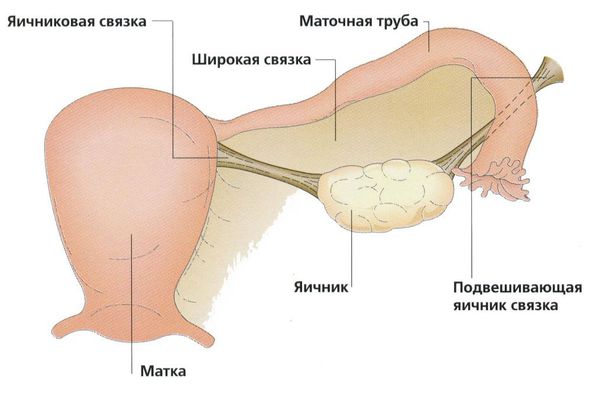
Параовариальная киста образуется из надъяичникового придатка, который расположен между яичником и трубой в широкой маточной связке. А натомически он не связан с яичником.
Параовариальная киста — это тугоэластическое гладкостенное округлое однокамерное образование. Стенки кисты тонкие, в среднем 1 мм. Внутри киста выстлана однорядным эпителием: плоским, кубическим или цилиндрическим. Полость заполнена серозной (прозрачной) жидкостью, которая содержит большое количеством белка и немного муцина.
Такое образование малоподвижно, растёт медленно за счёт накопления жидкости, которая вырабатывается стенками кисты.
Распространённость
Причины параовариальных кист
Причины возникновения этих кист неизвестны. Они формируются на этапе эмбриогенеза, т. е. внутриутробно. В течение жизни в них постепенно накапливается жидкость и они медленно растут.
Другие факторы, при которых киста может увеличиваться:
Симптомы параовариальной кисты
Большинство параовариальных кист небольшие и бессимптомные. Жалобы появляются, когда киста увеличивается до 4–5 см в диаметре и больше. Она начинает давить на соседние органы и менять их нормальное анатомическое соотношение.
Большая киста может вызывать периодические ноющие или распирающие боли внизу живота, в боку, крестце или пояснице. Такая боль не связана с менструацией или переовуляторным периодом в середине цикла (2 – 3 дня до и после овуляции). Она иногда усиливается при физической активности и нагрузке, проходит самостоятельно.
Патогенез параовариальной кисты
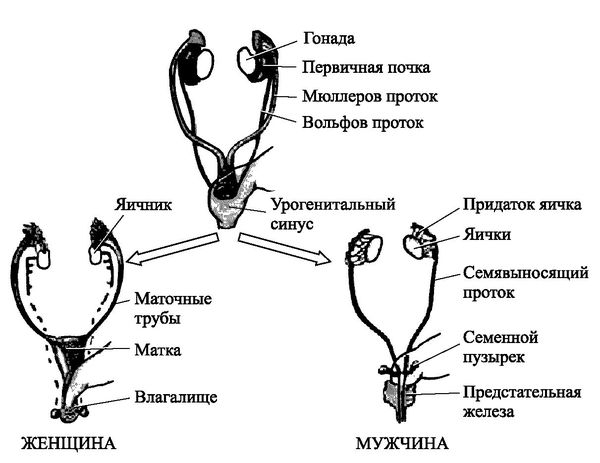
Закладка параовариальных кист происходит внутриутробно. При нормальном развитии эмбриона на втором месяце внутриутробной жизни в тазовой его части образуется Вольфов проток (эмбриональный орган — проток первичной почки). У мужчин он преобразуется в каналец придатка яичка и семявыносящий проток. У женщин редуцируется и остаётся в виде надъяичникового придатка, который состоит из сети поперечных канальцев и продольного протока придатка.
Классификация и стадии развития параовариальной кисты
По локализации:
В зависимости от размеров:
По степени подвижности:
По течению:
Осложнения параовариальной кисты
При интенсивной физической нагрузке, подъёмах тяжестей, резких изменениях положения тела параовариальная киста может осложняться перекрутом ножки или разрывом капсулы.
Перекрут ножки кисты. При этом осложнении пережимаются сосуды, питающие ткани кисты и маточной трубы, которая находится рядом. Нарушается кровообращение, ткани не получают достаточно кислорода и питательных веществ и начинают отмирать.
Состояние женщины резко ухудшается, появляется симптоматика «острого живота»: резкие схваткообразные боли внизу живота, которые не проходят после приёма спазмолитических препаратов; напряжение передней брюшной стенки; учащённое сердцебиение; бледность кожи; липкий холодный пот; иногда учащённый стул.
Когда ножка кисты не выражена, возможен перекрут параовариальной кисты вместе с маточной трубой и яичником. В этом случае также нарушается приток крови, что грозит некрозом (омертвением) этих органов.
Разрыв капсулы. Проявляется симптоматикой «острого живота» и признаками внутреннего кровотечения: нарастающей слабостью, вялостью и бледностью кожи.
Все эти осложнения требуют экстренной госпитализации и оперативного лечения в объёмах, диктуемых клинической ситуацией.
Диагностика параовариальной кисты
Чаще всего параовариальные кисты выявляются случайно при плановых УЗИ, во время операций, в том числе диагностической лапароскопии, или на осмотре у гинеколога, если киста большая.
Осмотр
При бимануальном исследовании на гинекологическом кресле врач может обнаружить над маткой или сбоку от неё округлое безболезненное образование с гладкими контурами, эластической консистенцией и ограниченной подвижностью. Так выявляются кисты размером около 5 см и более.
Инструментальная диагностика
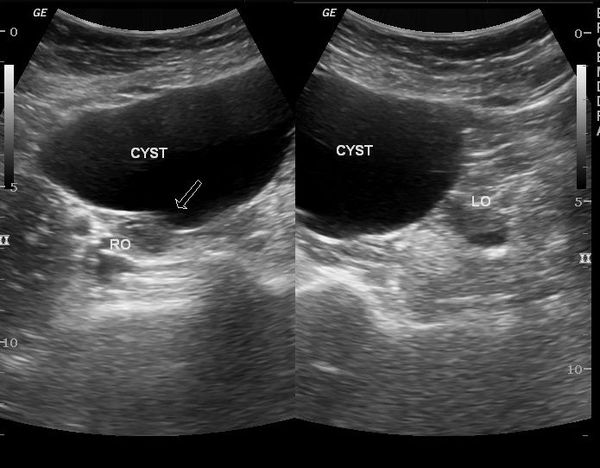
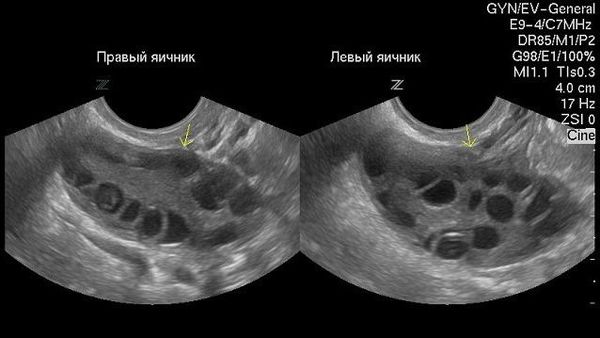
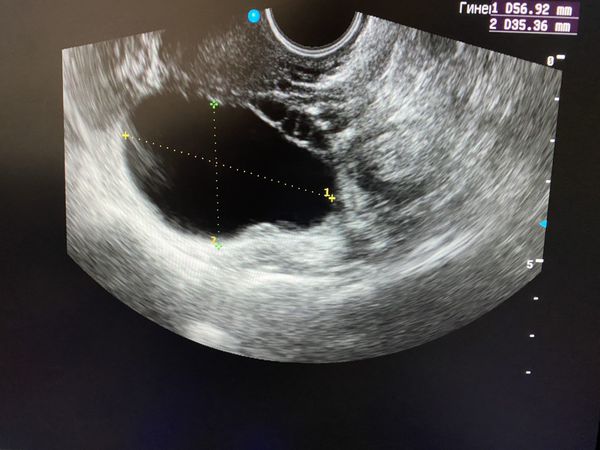
При ультразвуковом исследовании влагалищным или абдоминальным датчиком определяется округлое тонкостенное образование с однородным содержимым, которое выглядит тёмным пятном. Иногда внутри определяется мелкодисперсная взвесь.
Важным критерием, указывающим на параовариальную кисту, является незатронутый яичник, который видно при УЗИ.
Перегородки в кисте, сосочкообразные выросты и пристеночные включения — неблагоприятные признаки, которые могут указывать на неоплазию (онкопатологию).
Как правило, ультразвукового исследования, проведённого грамотным специалистом, достаточно, чтобы поставить правильный диагноз.
Если по результатам УЗИ не получается точно определить патологию, целесообразно провести магнитно-резонансную томографию (МРТ) малого таза.
Дифференциальная диагностика
Параовариальную кисту нужно отличить от яичниковых образований (истинных опухолей и кист). Они отличаются по биологическому происхождению, клиническому течению и прогнозу.
Лечение параовариальной кисты
В отличие от функциональных ретенционных кист яичника (фолликулярной кисты или кисты жёлтого тела) параовариальные кисты не исчезают самостоятельно. Поэтому их не лечат терапевтическими методами, т. е. лекарственными препаратами.
Бессимптомные кисты размером до 4 см можно оставить под динамическим наблюдением с УЗИ контролем через 3 месяца, затем через полгода.
Крупные образования, быстро увеличивающиеся или симптомные кисты, а также образования с признаками неоплазии (перегородками, папиллярными выростами, чередованием жидкого и плотного компонента) удаляют хирургическим путём.
Также плановое удаление параовариальной кисты требуется перед планированием беременности путём ЭКО. Это необходимо, чтобы во время беременности избежать таких осложнений, как перекрут ножки кисты, надрыв капсулы и др. При беременности параовариальные кисты могут увеличиваться. К тому же, в циклах ЭКО используется массивная гормональная поддержка, что тоже может повлиять на рост кисты.
Хирургическое лечение подразумевает энуклиацию (вылущивание) кисты, т. е. киста удаляется с сохранением окружающих тканей. Операцию можно провести двумя способами:
При неосложнённой параовариальной кисте в ходе плановой операции рассекается передний листок широкой маточной связки и киста вылущивается из межсвязочного пространства. При этом яичник и маточную трубу не затрагивают.
После удаления кисты деформированная маточная труба сокращается и принимает прежнюю форму, если она ещё не атрофировалась.
Иссечённые ткани кисты обязательно направляются на гистологическое исследование. Это необходимо, чтобы подтвердить поставленный диагноз и исключить онкопатологию.
Прогноз. Профилактика
В большинстве случаев при своевременном лечении целостность яичников и маточных труб сохраняется и репродуктивная функция не нарушается.
После хирургического лечения параовариальной кисты рецидивов не отмечается, так как рудиментные ткани, из которых формируется киста, полностью удаляются.
В зависимости от объёма операции и размера кисты период восстановления организма может быть разным, но в большинстве случаев почти сразу можно планировать беременность.
Параовариальная киста и беременность
Небольшая неосложнённая параовариальная киста обычно не препятствует беременности. На ранних сроках такая киста тоже не несёт дополнительных рисков. Но по мере роста плода, кровоснабжение матки усиливается, и киста может увеличиться. Когда матка выходит за пределы малого раза, возрастает риск перекрута ножки кисты. Поэтому ведение беременных пациенток с параовариальной кистой требует динамического контроля за образованием.
Если во время беременности нет экстренных показаний для операции, кисту удаляют после родов.
Профилактика
Доказанных причин формирования параовариальной кисты пока не выявлено, поэтому для профилактики рекомендуется вести здоровый образ жизни и исключать или сводить к минимуму воздействие вредных факторов.
Так как киста развивается бессимптомно и незаметно для женщины, необходимо проходить профилактические обследования у гинеколога один раз в год. При возникновении болезненных ощущений внизу живота — обращаться к специалисту внепланово.
Предотвратить рост уже существующей кисты сложно. Чтобы уменьшить риск осложнений, следует:
Что такое киста яичника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Климанов А. Ю., гинеколога со стажем в 19 лет.
Определение болезни. Причины заболевания
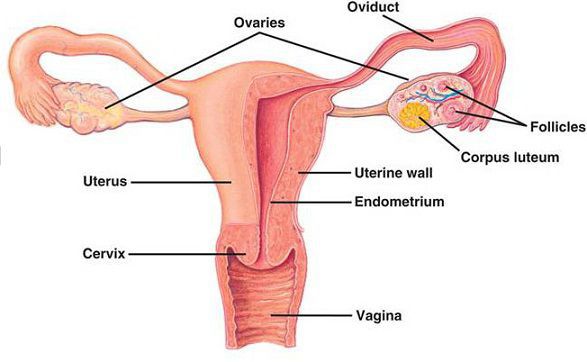
Киста яичника (греч. «kystis» — мешок, пузырь) — одно из наиболее распространенных доброкачественных гормонозависимых непролиферирующих образований, представляющих собой полость с жидкостным содержимым. Кистозные образования различны по этиологии, морфологии, клинической картине заболевания, а также тактике их лечения.
Киста может возникать в левом и правом яичниках, локализация на течение заболевания не влияет.
По данным различных авторов, каждая третья женщина репродуктивного возраста сталкивалась с подобной проблемой. Часто встречаются кисты яичников и у девочек в возрасте 12-15 лет (55,8% случаев). [1]
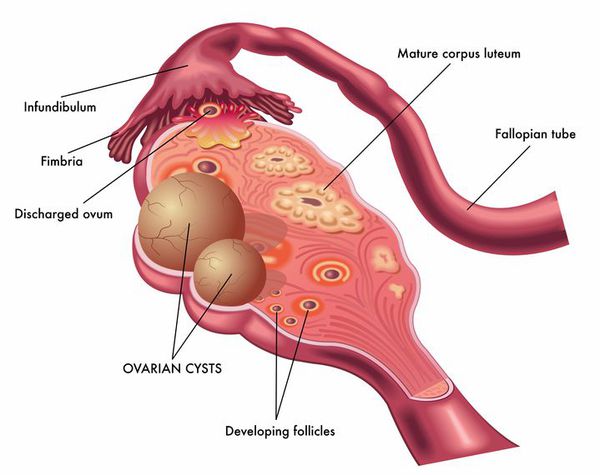
Условно можно выделить две группы: функциональные кисты (фолликулярные, текалютеиновые, кисты желтого тела) и истинные (кистомы — серозные, муцинозные, эндометриодные, тератомы и редкие).
Чем отличается киста от кистомы
Кистома — устаревший термин. Сейчас применяют термин цистаденома — доброкачественная опухоль яичника кистозного строения. Рост кист яичника обусловлен увеличением и накоплением жидкостного содержимого в полости, что и отличает их от кистом.
Причины кисты яичника
Факторы риска:
Также к факторам риска возникновения кист яичников можно отнести наследственную предрасположенность, тяжелые и вредные условия труда, психоэмоциональное перенапряжение, нарушение питания (строгие монодиеты). Однако в большинстве случаев причины появления кист яичников неизвестны.
Симптомы кисты яичника
Зачастую пациентки даже не догадываются о наличии кист из-за их слабой симптоматики. Нередко женщины узнают о своем диагнозе на плановом профилактическом осмотре или при обследовании по поводу другого заболевания. Но все же можно выделить ряд симптомов, указывающих на развитие кисты яичника:
Тошнота, увеличение окружности живота, боли при мочеиспускании для кисты яичника не характерны.
Фолликулярные кисты носят, как правило, односторонний характер появления и имеют бессимптомное течение. В размерах такие кисты могут быть от трёх до восьми см, хорошо пальпируются при влагалищном исследовании. В большинстве случаев через два месяца наступает спонтанное разрешение кисты.
Симтоматика лютеиновых кист также выражена недостаточно, часто их развитие протекает в течение 2-3 месяцев, после чего происходит их самостоятельный регресс. Однако они могут вызывать задержку менструации, иногда пациентки отмечают появление болей внизу живота тянущего характера, чувство дискомфорта. Выявление кисты желтого тела во время беременности не представляет опасности для пациентки, к 18-20 неделям, как правило, такие кисты подвергаются инволюции.
Несмотря на достаточно благополучное течение заболевания, могут наблюдаться осложнения, сопровождающиеся картиной острого живота: сильной и резкой болью, симптомами раздражения брюшины, повышением температуры, тошнотой.
Патогенез кисты яичника
На данный момент патогенетические аспекты кист яичников вызывают много споров. Функциональные кисты яичника — это гормонозависимые образования, которые развиваются из граафовых пузырьков под воздействием на яичники стимуляции гонадотропина (также при ранней активации гипоталамо-гипофизарной системы) или на фоне воспалительных заболеваний, в кистозно-атрезирующем фолликуле происходит накопление жидкости.
Механизм появления лютеиновых кист сопряжен и с увеличением выработки гонадотропного гормона, однако это не является основным фактором; воспалительные процессы в яичниках затрудняют отток жидкости в связи с тем, что нарушаются функции лимфатической и кровеносной систем. Помимо этого, наличие у пациенток в анамнезе заболеваний, передаваемых половым путем, также увеличивает вероятность возникновения кист яичников. [3] [4]
Классификация и стадии развития кисты яичника
Функциональные кисты
Геморрагические кисты
Геморрагические кисты образуются вследствие разрыва фолликулярной кисты или кисты жёлтого тела и кровоизлиянием внутрь их.
Геморрагические кисты подразделяют на следующие виды:
Истинные кисты
Истинные кисты — эпителиальные опухоли, развивающиеся из эпителиальных компонентов яичника. Встречаются доброкачественные, пограничные и злокачественные
Классификация на гормональные и не гормональные кисты яичника не используется.
Поликистоз яичников
Поликистоз яичников — это генетически детерминированное заболевание, не имеющее отношения к теме кист и цистаденом.
Осложнения кисты яичника
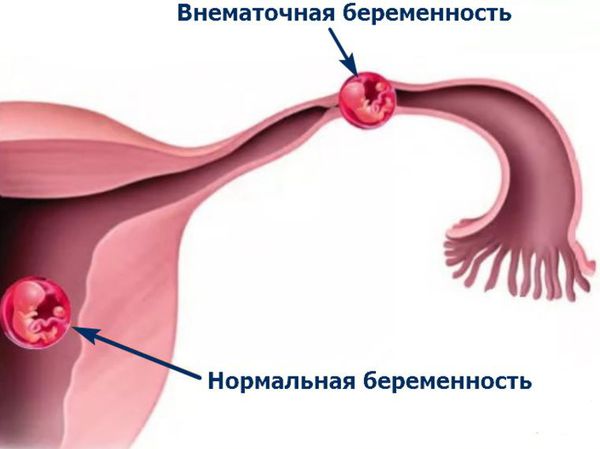
Наиболее частыми последствиями заболевания являются разрывы кист яичников, апоплексия, перекруты ножки кисты, кровоизлияния в полость кисты, а также их предперфорация. [7] Все осложнения кисты яичников необходимо дифференцировать с патологиями, имеющими картину острого живота: острый аппендицит, перфорация полого органа, внематочная беременность.
Чем опасна киста яичника
Апоплексия яичника — состояние, сопровождающееся нарушением целостности тканей яичника, в результате которого происходит кровоизлияние жидкости в брюшную полость. Причинами может послужить интенсивная физическая нагрузка, половой акт, беременность. [8] При апоплексии яичника основными жалобами пациенток являются боли внизу живота, иногда с иррадиацией в прямую кишку, кровянистые выделения из половых путей, общая слабость, повышение температуры, сухость во рту, тошнота, учащенное мочеиспускание. [9] В зависимости от формы апоплексии проводят консервативное или оперативное лечение. При развитии данного состояния необходима консультация специалиста.
Ножка, на которой располагается киста, соединяет её с тканью яичника. Если ножка несколько удлиненная, может случится ее перекрут, вследствие чего развиваются ишемические явления, обусловленные сдавлением сосудов и нервов. Пропустить такое состояние сложно, так как оно сопровождается продолжительной острой болью и требует незамедлительной госпитализации в стационар для хирургического вмешательства, иначе может развиться перитонит.
Если лопнула киста
Развитие воспаления в брюшной полости в результате разрыва кисты может привести к сепсису и нарушению нормального функционирования внутренних органов. Иногда разрывы кист больших размеров приводят к удалению яичника. Это последствие кисты яичника требует незамедлительного оперативного вмешательства, так как помимо опасности возникновения перитонита существует риск развития кровотечения.
Диагностика кисты яичника
Ультразвуковое исследование органов малого таза является наиболее простым и высокоинформативным методом диагностики различных кист яичников.
Как выглядят при ультразвуковом обследовании нормальные яичники:
Как выглядят яичники при наличии кист:
При диагностике кист яичников не стоит полагаться только на инструментальные методы исследования, необходимо провести подробный сбор анамнестических данных, жалоб, особенностей менструального цикла пациентки, установление дня цикла, а также проведения теста на беременность в случае задержки, для исключения внематочной локализации плодного яйца. При бимануальном исследовании стоит обратить внимание на наличие, а также подвижность и болезненность патологических образований в проекции яичников.
Диагностическая лапароскопия позволяет не только провести визуальную оценку состояния органов малого таза, но и при необходимости расширить объем операции и удалить кисту, отправив ее содержимое на дальнейшее гистологическое исследование.
Дифференциальная диагностика
Анализы
Методы лабораторной диагностики для выявления кист не требуются. При подозрении на злокачественный процесс может быть назначен анализ крови на онкомаркеры СА125 и НЕ-4.
Лечение кисты яичника
Что делать при обнаружении кисты в яичнике
Консервативное лечение. В большом проценте случаев в отношении пациенток с функциональными кистами яичников стоит использовать выжидательную тактику, учитывая при этом размер кисты, ее локализацию, возможные осложнения, а также возраст пациентки и необходимость сохранения репродуктивной способности. Пациентам рекомендуется диетотерапия, лечебная гимнастика, рефлексотерапия. [15]
Медикаментозное лечение. При неосложнённом характере кист препаратами выбора являются двухфазные контрацептивы, витамины группы В и аскорбиновая кислота. [14]
Оперативное вмешательство. Абсолютными показаниями к оперативному лечению функциональных кист яичников являются их осложнения: разрывы кисты и перекрут ножки кисты яичника, относительным — апоплексия яичника (геморрагическая форма). В целях предупреждения развития онкопатологии истинные кисты всегда подвергаются хирургическому лечению.
Как лечить кисту яичника — это во многом будут предопределяться возрастом пациентки, репродуктивным статусом, а также типом кисты, ее размерами и локализацией. Передовые лапароскопические технологии позволяют провести операции с минимальной травматизацией даже пациенткам с кистами яичников больших размеров, а также во время беременности на различных сроках. [16]
У пациенток репродуктивного возраста предпочтение отдается органосохраняющим операциям, основным методом остается энуклеация кисты яичника, то есть рассечение тканей яичника без повреждения самого органа. Капсула кисты удаляется без ее вскрытия, что предотвращает обсеменение брюшной полости содержимым кисты. В случае, если технически данную процедуру провести не представляется возможным, проводится иссечение кисты яичника в пределах здоровых тканей. У пациенток в постменопаузальном периоде одинаково часто встречаются как доброкачественные, так и злокачественные образования яичников, поэтому рационально проведение аднексэктомии — радикального удаления яичника вместе с трубой. После проведенной операции все полученные материалы обязательно отправляются на исследование для установления гистотипа образования яичника.
Лечение лапароскопией. Основным методом лечения цистаденом является лапароскопия при которой через проколы передней брюшной стенки под контролем видеокамеры выполняется удаление образований в яичниках.
Киста яичника при беременности
Если киста во время беременности не вызывает болевых ощущений, то её не лечат.
Удаление кисты яичника при беременности
При быстром росте, подозрении на злокачественный процесс или не устраняемом болевом синдроме выполняется хирургическое лечение с сохранением беременности. На ранних сроках беременности возможно применение лапароскопии.
Реабилитация
После удаления цистаденом реабилитация не требуется. При лапароскопии пациентку выписывают на следующий день после операции.
Можно ли забеременеть при кисте яичника
Функциональна киста может стать препятствием для половой жизни. При цистаденоме трудности с зачатием возможны за счёт смещения и механического сдавления ткани яичника и нарушения анатомии малого таза.
Лечение народными методами
Эффективность и безопасность популярных народных средств для лечения кисты яичника, например корня лопуха, мумие, сока алоэ и прочих, не доказана.
Прогноз. Профилактика
Раз в год каждая женщина должна проходить профилактический осмотр у врача-гинеколога, ведь многие заболевания зачастую имеют бессимптомное течение или же сопровождаются незначительными клиническими проявлениями. Именно к таким патологиям относится киста яичника.
При функциональных кистах яичника достаточно благоприятный прогноз при их своевременном выявлении, динамическом наблюдении и правильно подобранной терапии. В ряде случаев кисты имеют склонность к рецидивам. [17]
Надежных профилактических мероприятий не существует, однако имеется ряд исследований, доказывающих снижение развития функциональных кист на фоне непрерывного приема монофазных комбинированных оральных контрацептивов. [18]
Диагностика и лечение пресакральных кист у взрослых пациентов
Общая информация
Краткое описание
Общероссийская Общественная Организация «Ассоциация колопроктологов России»
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ПРЕСАКРАЛЬНЫХ КИСТ У ВЗРОСЛЫХ ПАЦИЕНТОВ (Москва, 2013)
ВВЕДЕНИЕ
На протяжении многих лет в центре внимания отечественных и зарубежных колопроктологов остается проблема лечения больных с пресакральными кистами (ПК). Актуальность этой проблемы связана с совершенствованием диагностических мероприятий, и, следовательно, увеличением числа верифицированных диагнозов ПК как в нашей стране, так и за рубежом [62, 75]. Существующие методики лечения этой группы пациентов предполагают длительные сроки стационарного и амбулаторного лечения, что не удовлетворяет ни врача, ни пациента. Среди колоректальных хирургов не существует единого мнения в отношении тактики лечения больных с каудальными кистами [74, 78]. Каудальные кисты являются одним из врожденных пороков развития аноректальной области.
Все врожденные патологические процессы в крестцово-копчиковой области являются результатом неправильного развития на разных стадиях эмбриогенеза зародышевых зачатков и сложные, порой, химероподобные образования могут сформироваться из менее дифференцированных частей, подвергнувшихся аномалиям. Особую опасность для пациента и врача представляют тератомы больших размеров, а так же их осложнения (малигнизация, нагноение, образование тазовых абсцессов, свищевых ходов) [11, 25, 71, 79].
ОПРЕДЕЛЕНИЕ
Пресакральные (параректальные) кисты – врожденные аномальные структуры, локализующиеся в параректальной клетчатке, от простых дермоидных кист до сложных опухолей, содержащих целые органы или их зачатки, т.н. «гистологическое попурри», и даже неполные паразитарные плоды [1, 8, 9, 18, 71, 86].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Существуют различные классификации пресакральных кист, с помощью которых можно оценить сферу поражения параректальной области, объем и характер оперативного вмешательства.
В настоящее время в клинической практике используется классификация, подразделяющая пресакральные (параректальные) кисты по размеру, по этиологии (характеру зародышевых листков из которых они образованы) и по локализации. Классификация применяется в основном для определения тактики оперативного лечения [1, 8, 9, 65, 86].
Классификация пресакральных кист [49, 63].
I. По гистогенетическому признаку:
1. Однолистковые (эктодермальные) образования:
— эпидермальные кисты;
— дермоидные кисты.
2. Собственно тератомы:
— двухлистковые тератоидные образования;
— трехлистковые тератоидные образования.
II. По макроструктуре:
А. Тератоидные образования кистозного строения
— однокамерная;
— многокамерная;
— лентовидная.
Б. Тератоидные образования солидного строения.
III. По локализации:
а) внутритазовые:
— в пресакральном пространстве;
— у боковых стенок прямой кишки;
— в ректовагинальной перегородке.
б) Внетазовая (подкожная клетчатка промежности, ягодиц).
IV. По клиническому течению:
а) неосложненное;
б) осложненное.
ФОРМУЛИРОВКА ДИАГНОЗА
При формулировании диагноза следует отразить гистогенетическую характеристику (о характере которой можно судить лишь при проведении пункционной биопсии или микроскопическом исследовании удаленного препарата), макроструктуру, локализацию и клиническое течение заболевания (см. раздел «Диагностика»). Ниже приведены примеры формулировок диагноза:
1. Неосложненная однокамерная пресакральная дермоидная киста.
2. Неосложненная лентовидная эпидермальная киста ректовагинальной перегородки.
3. Пресакральная многокамерная тератома, осложненная формированием инфралеваторного (или иного) свища.
Диагностика
ДИАГНОСТИКА ПАРАРЕКТАЛЬНЫХ ТЕРАТОИДНЫХ КИСТ
Диагностика пресакральных кист основана на жалобах больного, степени их выраженности, длительности заболевания, анализе результатов клинического и инструментального обследования пациента (УД 3b, СР C [1, 3, 8, 9, 16, 41, 64, 82, 83]).
Выявляют жалобы больного, время их появления и интенсивность, акушерский анамнез, историю предыдущих аноректальных или промежностных оперативных вмешательств, а так же травм области промежности и прямой кишки (УД 3b, СР C [26, 37, 64, 78]). Тератоидные образования длительное время могут не иметь клинических проявлений и не вызывать жалоб. Первые симптомы проявляются по мере роста этих образований – боли в области крестца и копчика, внизу живота, иногда появление опухолевидных образований в области промежности; выделение слизи, гноя из прямой кишки; частые позывы на дефекацию, мочеиспускание; лентовидный кал. Но наиболее частые жалобы пациентов при обращении к специалистам – это нагноение тератом, их злокачественное перерождение, образование наружных и внутренних свищей, нарушение кишечной проходимости.
· Пальцевое исследование прямой кишки
Определяют тонус и волевые усилия анального сфинктера, наличие и выраженность рубцовых изменений в анальном канале, отмечают участки, подозрительные в отношении наличия внутреннего свищевого отверстия. Далее проводят пальпацию стенок прямой кишки. При этом обращают внимание на наличие выбухания стенки прямой кишки, консистенцию образования, локализацию нижнего и достижимость верхнего полюсов, распространенность образования, подвижность или фиксацию слизистой прямой кишки в проекции выявляемого образования. Особое внимание обращают на целостность слизистой прямой кишки в проекции тератоидного образования, наличие рубцов и рубцово-воспалительных изменений в тканях параректальной клетчатки, о которых косвенно может свидетельствовать консистенция образования. При обнаружении внутреннего отверстия свища пациента просят напрячь мышцы анального жома, для точного определения отношения расположения внутреннего дренирующего отверстия к волокнам анального сфинктера и пуборектальной мышцы [1, 8, 9, 26, 35]
Таким образом, при пальцевом исследовании прямой кишки у пациентов с подозрением на наличие пресакральной кисты выявляют:
1. локализацию образования;
2. его размеры и консистенцию;
3. наличие и локализацию внутреннего свищевого отверстия и его отношение к волокнам анального сфинктера и пуборектальной мышцы;
4. диаметр внутреннего отверстия и наличие рубцовых изменений в его краях;
5. наличие рубцовых изменений в анальном канале;
6. функциональное состояние запирательного аппарата прямой кишки и лонно-прямокишечной мышцы (УД 3a, СР C [1, 8, 9, 26, 35]).
· Компьютерная рентгеновская и магниторезонансная томография
Методика: исследования выполняют в положении больного на спине. Делают серию снимков срезов малого таза. Толщина среза – 0,4-0,6 см, ход (расстояние между срезами) составляет 10-20% от толщины среза. Выполняют снимки в сагиттальной, аксиальной и фронтальной проекции. (УД 2b, СР B [28, 44, 82, 84, 85]).
При этих исследованиях получают максимально полную и точную информацию о размерах, структуре образования, взаимоотношении массы опухоли с органами малого таза и стенкой кишки, рубцовых и воспалительных изменениях в полости малого таза (УД 2b, СР B [28, 44, 82, 84, 85]).
· Эндоректальное и трансвагинальное ультрасонографическое исследование.
Методика: исследование выполняют в коленно-локтевом положении или положении больного на боку. Ректальный датчик диаметром 10 мм, частотой 7,5 МГГц, на который предварительно герметично надет резиновый резервуар, вводят ректально на глубину 8-10 см. Затем производят заполнение резинового резервуара по окружности датчика физиологическим раствором до плотного соприкосновения стенок резервуара со стенками прямой кишки [44, 48, 77].
При исследовании оценивают органическое состояние внутреннего и наружного сфинктеров прямой кишки, толщину мышечного слоя, наличие рубцовых и воспалительных изменений в его массе, длину анального сфинктера. Затем оценивают стенку прямой кишки, толщину слизистого и мышечного слоев прямой кишки, наличие рубцов, воспалительных изменений. Последним этапом производят оценку структуры кистозного образования, его размеров, наличия или отсутствия дополнительных камер, гнойных ходов и полостей (УД 3a, СР C [35, 44, 48, 76]).
Дифференциальный диагноз
Пресакральные кисты дифференцируют с острым или хроническим парапроктитами, эпителиальным копчиковым ходом, крестцово-копчиковыми хордомами, мезенхимомами, остеомиелитом крестца и копчика, менингоцеле, раком прямой кишки, однако при проведении всего комплекса указанных выше диагностических мероприятий удается достаточно точно установить верный диагноз.
Лечение
Все выявленные опухолевые образования параректальной клетчатки, независимо от их размеров, локализации, наличия или отсутствия осложнений, подлежат обязательному хирургическому удалению (УД 2b, СР B [3, 21, 27, 38, 63, 75, 78]).
Цель – радикальное удаление пресакральной (параректальной) кисты.
Показания к госпитализации – планируемое оперативное вмешательство.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПРЕСАКРАЛЬНЫХ КИСТ
Оперативные вмешательства по удалению тератом технически сложны и должны выполняться в специализированных колопроктологических стационарах хирургами, имеющими опыт подобных операций. Вид хирургического вмешательства, а так же выбор оперативного доступа зависит от величины и локализации пресакральной (параректальной) кисты. Выбор способа завершения оперативного лечения зависит от наличия свищевых ходов и супралеваторного или инфралеваторного расположения внутреннего свищевого отверстия. Современная тактика хирургического лечения направлена на радикальное иссечение ПК вместе со всеми свищевыми ходами, атеками и ликвидацию внутреннего свищевого отверстия. В настоящее время применяются следующие оперативные доступы: парасакральный, промежностный, трансвагинальный, абдоминальный и комбинированный (УД 2b, СР B [2, 4, 12, 13, 21, 49, 50, 66, 72, 81]).
Абсолютными противопоказаниями к оперативному лечению является наличие у пациентов тяжелых соматических и эндокринных заболеваний в стадии декомпенсации.
Хорошие отдаленные результаты, подразумевающие отсутствие рецидива кисты, наблюдаются у 96% пациентов (УД 2a, СР B [2, 24, 29, 40, 53, 71]).
2. УДАЛЕНИЕ КИСТЫ ПРОМЕЖНОСТНЫМ ДОСТУПОМ
Показания: Выполняется пациентам с локализацией кисты у боковых стенок прямой кишки в параректальной клетчатке (УД 3a, СР B [6, 67, 72, 80]).
Методика: операция выполняется под перидуральной анестезией в положение больного на спине, как для литотомии или геморроидэктомии. Выполняют полуовальный разрез кожи в проекции прощупываемой опухоли. Под контролем зрения и пальца, введенного в прямую кишку, киста иссекается без повреждения ее стенки и стенки прямой кишки в пределах здоровых тканей [7, 67, 68].
Если киста дренируется в прямую кишку, целесообразно использование трансанального доступа. Хорошие отдаленные результаты сохраняются у 96% пациентов (УД 2a, СР B [1, 8, 9, 67]).
3. УДАЛЕНИЕ КИСТЫ РЕКТОВАГИНАЛЬНОЙ ПЕРЕГОРОДКИ ПЕРИНЕАЛЬНЫМ (ПРОМЕЖНОСТНЫМ) ДОСТУПОМ
Показания: Выполняется пациенткам с локализацией кисты в ректовагинальной перегородке в области преддверия влагалища, размером не более 3-4 см (УД 2a, СР B [36, 48, 52, 73, 77, 80]).
Методика: в положении больной, как для литотомии, под перидуральной анестезией производят полулунный разрез перианальной кожи по передней полуокружности, отступя от анального канала 1,5-2 см. Под контролем пальца, введенного во влагалище или в просвет прямой кишки, определяют нижний полюс кисты ректовагинальной перегородки, который фиксируют зажимом Алиса и в дальнейшем выделяют острым путем из окружающей клетчатки, стараясь избежать как повреждения передней стенки прямой кишки, так и влагалища. Образовавшуюся рану дренируют выпускником и ушивают отдельными швами.
4. УДАЛЕНИЕ КИСТЫ РЕКТОВАГИНАЛЬНОЙ ПЕРЕГОРОДКИ ТРАНСВАГИНАЛЬНЫМ ДОСТУПОМ.
Показания: Выполняется пациенткам с локализацией кисты в области средней трети влагалища, размеры которой превышают 5-7 см.
Методика: в положении больной, как для литотомии, под перидуральной анестезией, производят продольный разрез задней стенки влагалища в проекции локализации кисты. После гидравлической препаровки ректовагинальной перегородки острым путем выделяют кистозное образование из окружающих тканей. При необходимости, в случае пересечения передних порций леваторов последние ушиваются, а над ними ушивается отдельными швами задняя стенка влагалища.
Хорошие отдаленные результаты сохраняются у 80-93% пациентов (УД 2a, СР B [20, 23, 52, 56, 87]).
6. УДАЛЕНИЕ ПРЕСАКРАЛЬНОЙ КИСТЫ КОМБИНИРОВАННЫМ ДОСТУПОМ
Показания: При удалении тератом больших размеров, с локализацией верхнего полюса под
тазовой брюшиной на уровне мыса крестца, а нижнего полюса на уровне 3 крестцового позвонка, используют комбинированный абдоминальный и парасакральный доступы (УД 2a, СР B [14, 51, 52, 54, 60, 73, 76]).
Методика: Техника операции заключается в том, что под эндотрахеальным наркозом выполняется нижнесрединная лапаротомия, производят лирообразный разрез тазовой брюшины, при котором становится доступным для визуализции верхний полюс пресакральной кисты. Последовательно острым путем под контролем зрения производят выделение кисты из окружаюших тканей, стараясь не повредить как заднюю стенку прямой кишки, так и собственную фасцию крестца. В случае невозможности выделения нижнего полюса кисты со стороны брюшной полости, больного, после наложения поддерживающих швов на лапаротомную рану, переводят в положение на правом боку с приведенными к животу ногами, выполняют парасакральный разрез, через который мобилизуют нижний полюс кисты. Операцию завершают восстановлением целостности тазовой брюшины, ушиванием лапаратомной раны и раны промежности с дренированием последней через контрапертуры.
7. УДАЛЕНИЕ ПРЕСАКРАЛЬНОЙ КИСТЫ АБДОМИНАЛЬНЫМ ДОСТУПОМ
Показания: При удалении тератом больших размеров, с локализацией верхнего полюса под
тазовой брюшиной на уровне мыса крестца, а нижнего полюса на уровне 4 крестцового позвонка, используют комбинированный абдоминальный доступ.
Методика: Техника операции заключается в том, что под эндотрахеальным наркозом выполняется нижнесрединная лапаротомия, производят лирообразный разрез тазовой брюшины, при котором становится доступным для визуализции верхний полюс пресакральной кисты. Последовательно острым путем под контролем зрения производят выделение кисты из окружаюших тканей. После удаления кисты восстанавливают целостность тазовой брюшины, ушивают лапаротомную рану.
8. МЕТОДЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С КАУДАЛЬНЫМИ ТЕРАТОМАМИ, ДРЕНИРУЮЩИМИСЯ В ПРОСВЕТ КИШКИ ИНФРАЛЕВАТОРНЫМИ СВИЩАМИ
8.1. ХИРУРГИЧЕСКАЯ ТАКТИКА У ПАЦИЕНТОВ С АУДАЛЬНЫМИ ТЕРАТОМАМИ, ОСЛОЖНЕННЫМИ ИНФРАЛЕВАТОРНЫМИ СВИЩАМИ С ИНТРАСФИНКТЕРНЫМ СВИЩЕВЫМ ХОДОМ
8.1.1. ПРОМЕЖНОСТНЫЙ ДОСТУП:
Показания: параректальная (внетазовая) локализация кистозного образования, расположенного ниже уровня леваторов в ишиоректальной клетчатке, осложненная интрасфинктерным свищом (УД 3b, СР C [5, 18, 39, 50, 59, 63]).
Методика: в положении больного для геморроидэктомии выполняют полуовальный разрез кожи в области промежности. Выделение образования из окружающих тканей выполняют острым путем под контролем зрения. Ликвидацию внутреннего свищевого отверстия выполняют методом трансанального иссечения свища в просвет кишки с тщательным удалением всех рубцов по ходу свища. Вмешательство завершают подшиванием краев раны ко дну, либо тщательным послойным ушиванием раны. Ушивание раны выполняют в случае наличия минимальных воспалительных изменений в тканях параректальной клетчатки и удалении образования без вскрытия его просвета, при этом осуществляют дренирование латексным выпускником либо микроирригатором (УД 3b, СР C [5, 7]).
8.2.2. ПАРАСАКРАЛЬНЫЙ ДОСТУП:
Показания: транссфинктерное расположение свищевого хода и пресакральная локализация тератоидного образования. (УД 3b, СР C [5, 45, 50, 58].
Методика: выполняют иссечение кисты парасакральным доступом (см. пункт 5.1), с удалением копчика, иссечение свищевого хода в просвет кишки с ушиванием сфинктера. (УД 3b, СР C [6, 7]).
8.2.4. ТРАНСПЕРИНЕАЛЬНЫЙ ДОСТУП В СОЧЕТАНИИ СО СФИНКТЕРОЛЕВАТОРОПЛАСТИКОЙ:
Показания: транссфинктерное расположение свищевого хода и локализация кистозного образования в ректовагинальной перегородке (УД 3b, СР C [45]).
Методика: выполняют иссечение кисты трансперинеальным доступом с иссечением свища и выполнением передней сфинктеролеваторопластики (УД 3b, СР C [6, 7]).
Хорошие результаты отмечаются в 91.3% случаев (УД 3b, СР C [5, 6, 7]). Однако в 8.7% случаев возможно развитие недостаточности анального сфинктера [55, 70].
Таким образом, формируется рана, сверху представленная дистальным отделом стенки прямой кишки, в то время как мобилизованный лоскут стенки прямой кишки с внутренним свищевым отверстием, после отсечения его выше уровня внутреннего сфинктера, находится за пределами перианальной кожи. После тщательного гемостаза на мобилизованный сегмент кишки накладывают узловые кетгутовые швы-держалки, после чего его низводят до края перианальной кожи поверх скелетизированной порции внутреннего сфинктера, где и фиксируют узловыми кетгутовыми швами.
Хорошие результаты отмечаются в 95% наблюдений (УД 4, СР D [5, 70]).
9. МЕТОДЫ ЛЕЧЕНИЯ ПРЕСАКРАЛЬНЫХ КИСТ, ОСЛОЖНЕННЫХ СУПРАЛЕВАТОРНЫМИ СВИЩАМИ ПРЯМОЙ КИШКИ.
Хирургическое лечение больных с супралеваторными свищами включает в себя 2 основных этапа (УД 3b, СР C [21, 31]):
1. Удаление тератоидного образования;
2. Ликвидация внутреннего свищевого отверстия с последующим ушиванием дефекта стенки прямой кишки и дренированием раны.
9.1. МЕТОДИКИ УШИВАНИЯ ВНУТРЕННЕГО СВИЩЕВОГО ОТВЕРСТИЯ.
Показания: каудальные тератомы, осложненных супралеваторными свищами прямой
кишки (УД 4, СР D [5, 15, 59]).
Методика: иссечение пресакральной тератомы выполняют в положении пациента на правом боку парасакральным доступом с удалением копчика После удаления образования производят максимально возможную мобилизацию задней и боковых стенок прямой кишки, таким образом, чтобы ушивание можно было выполнить без натяжения стенок кишки. Затем производят иссечение рубцов в краях отверстия. По боковым углам внутреннего отверстия накладывают швы – держалки. Производят ушивание дефекта кишечной стенки в поперечном направлении по типу формирования кишечного анастомоза в ¾. Первый ряд – узловые швы через все слои с погружением краев внутреннего отверстия в просвет кишки, второй ряд – узловые мышечно-мышечные швы. Послеоперационную рану дренируют одним или двумя дренажами (в зависимости от объема), после чего производят тщательное послойное её ушивание, при сохраненных леваторах, выполняют сшивание их задних порций с укрытием анастомоза (УД 4, СР C [7, 15]). В случае наличия выраженного рубцового или воспалительного процесса в области ушитого свищевого отверстия, операцию дополняют формированием разгрузочной сигмостомы, которая, в случае состоятельности швов на стенке прямой кишки, может быть закрыта через 1-2 месяца.
Данный метод способствует полному излечению и заживлению свища примерно у 93,7% пациентов, в то время как рецидив наблюдается лишь у 6,3 % пациентов (УД 4, СР C [5, 7,15, 55, 70]).
ПРОГНОЗ
При радикальном хирургическом лечении неосложненных ПК прогноз в целом благоприятный, наступает полное выздоровление (УД 2b, СР B [30, 34, 43, 57, 58]). Прогностически неблагоприятными факторами хирургического лечения ПК являются выраженные воспалительные изменения, наличие высоких супралеваторных свищей (УД 3b, СР C [8, 9, 57]).
ПРОФИЛАКТИКА
Параректальные тератоидные кисты являются врожденными аномальными структурами, поэтому профилактики их возникновения и роста в течении жизни человека не существует (УД 3b, СР C [10, 30, 33]).
Информация
Источники и литература
Информация
| 1 | Шелыгин Юрий Анатольевич | Москва |
| 2 | Васильев Сергей Васильевич | Санкт-Петербург |
| 3 | Григорьев Евгений Георгиевич | Иркутск |
| 4 | Есин Владимир Иванович | Астрахань |
| 5 | Жуков Борис Николаевич | Самара |
| 6 | Зитта Дмитрий Валерьевич | Пермь |
| 7 | Кузьминов Александр Михайлович | Москва |
| 8 | Куликовский Владимир Федорович | Белгород |
| 9 | Муравьев Александр Васильевич | Ставрополь |
| 10 | Орлова Лариса Петровна | Москва |
| 11 | Пак Владислав Евгеньевич | Иркутск |
| 12 | Плотников Валерий Васильевич | Курган |
| 13 | Темников Александр Иванович | Саратов |
| 14 | Тимербулатов Виль Мамилович | Уфа |
| 15 | Титов Александр Юрьевич | Москва |
| 16 | Фролов Сергей Алексеевич | Москва |
| 17 | Тихонов Андрей Александрович | Москва |
| 18 | Хубезов Дмитрий Анатольевич | Рязань |
| 19 | Чибисов Геннадий Иванович | Калуга |
| 20 | Яновой Валерий Владимирович | Благовещенск |
Рекомендации по диагностике и лечению пациентов с пресакральными кистами служат руководством для практических врачей, осуществляющих ведение и лечение таких больных и подлежат регулярному пересмотру в соответствие с новыми данными научных исследований в этой области.
Рекомендации включают в себя следующие разделы: определение заболевания, классификацию, профилактику, диагностику, консервативное и хирургическое лечение, правила ведения периоперационного периода, а так же прогноз у больных с пресакральными кистами после предпринятого лечения.
Для отдельных положений рекомендаций приведены уровни доказательности согласно общепринятой классификации Оксфордского центра доказательной медицины [61] (Таблица 1).
Таблица 1. Уровни доказательности и степени рекомендаций на основании руководства Оксфордского центра доказательной медицины
| Уровень | Исследования методовдиагностики | Исследования методовлечения |
| 1а | Систематический обзор гомогенных диагностических исследований 1 уровня | Систематический обзор гомогенных РКИ |
| 1b | Валидизирующее когортное исследование с качественным «золотым» стандартом | Отдельное РКИ (с узким ДИ) |
| 1с | Специфичность или чувствительность столь высоки, что положительный или отрицательный результата позволяет исключить/установить диагноз | Исследование «Все или ничего» |
| 2а | Систематический обзор гомогенных диагностических исследований >2 уровня | Систематический обзор (гомогенных) когортных исследований |
| 2b | Разведочное когортное исследование с качественным «золотым» стандартом | Отдельное когортное исследование (включая РКИ низкого качества; т.е. с |
| 2с | нет | Исследование «исходов»; экологические исследования |
| 3а | Систематический обзор гомогенных исследований уровня 3b и выше | Систематический обзор гомогенных исследований «случай-контроль» |
| 3b | Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых | Отдельное исследование «случай-контроль» |
| 4 | Исследование случай-контроль или исследование с некачественным или независимым «золотым» стандартом | Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) |
| 5 | Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторных исследованиях на животных или разработка «первых принципов» | Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» |
| Степени рекомендаций А Согласующиеся между собой исследования 1 уровня В Согласующиеся между собой исследования 2 или 3 уровня или экстраполяция на основе исследований 1 уровня С Исследования 4 уровня или экстраполяция на основе уровня 2 или 3 D Доказательства 5 уровня или затруднительные для обобщения или некачественные исследования любого уровня | ||
ВАЛИДИЗАЦИЯ РЕКОМЕНДАЦИИ
Настоящие методические рекомендации составлены Общероссийской Общественной Организацией «Ассоциация колопроктологов России». Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать прежде всего то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания. Получены комментарии со стороны врачей амбулаторного звена, комментарии тщательно систематизировались и обсуждались на совещаниях экспертной группы.
Последние изменения в настоящих рекомендациях были представлены для дискуссии на заседании Профильной комиссии «Колопроктология» Экспертного Совета Минздрава России 12 сентября 2013г. Проект рекомендаций был повторно рецензирован независимыми экспертами и врачами амбулаторного звена. Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами экспертной группы, которые пришли к заключению, что все замечания и комментарии приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
ОБЛАСТЬ ПРИМЕНЕНИЯ РЕКОМЕНДАЦИЙ
Данные методические рекомендации применимы при осуществлении медицинской деятельности в рамках Порядка оказания медицинской помощи взрослому населению с заболеваниями толстой кишки, анального канала и промежности колопроктологического профиля.