диффузная гиперплазия надпочечников у взрослых что это такое
Дисфункция надпочечников. Человек Уставший, продолжение.
Дисфункция – это как предболезнь. Заболевание еще не развилось, а жалобы есть, но они стертые, поэтому человеку плохо, но он не может понять, что с ним и с каким органом это состояние связать.
В современном обществе формируется неправильная тенденция социального поведения. Тебя постоянно подгоняют «еще, еще. больше работай, будь успешным, делай карьеру, но не забудь про семью, роди 2-3 детей (надо поднимать демографию страны), имей хобби, выучи языки, имей 2 образования, занимайся спортом, путешествуй, не забывай посещать театр (для кого-то ночной клуб, дискотеку), води машину и т.д.»
И как, скажите мне, человеку выдержать такой прессинг? Ни малейшего времени на передышку, на созерцание. Резервы организма ИМЕЮТ ПРЕДЕЛ, и у каждого свой срок «до срыва». И этим пределом часто является истощение функции надпочечников, одного из важнейших эндокринных органов.
Какими же симптомами дисфункция надпочечников может выражаться: (симптомы могут быть разной степени выраженности от минимальных до максимальных)
Как проверить работу надпочечников?
До 2015 года основным способом были: анализ крови на кортизол, АКТГ по часам 8:00- 24:00 (или еще промежуточно 13:00) и сбор суточной мочи на кортизол, кровь на ДГА-С. Это было крайне неудобно. Ни одна лаборатория, кроме расположенных в стационаре, кортизол в 24:00 не брала. А без этого показателя оценить функцию надпочечников правильно не возможно. Собирать суточную мочу не все соглашались, очень трудоемко и может быть не так достоверно.
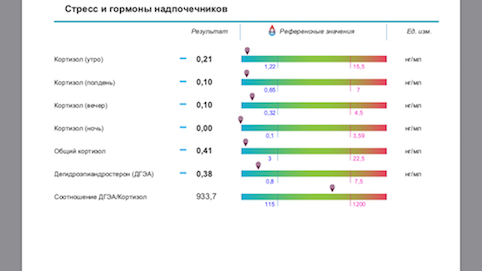
С 2015-2016 года появился метод оценки кортизола слюны.
Собирается суточный профиль слюны на кортизол по 4 точкам 8:00- 13:00 и 17:00- 24:00.
Ниже привожу материал лаборатории «CHROMOLAB» по исследованию состояния надпочечников и его интерпретации.
«Организм человека постоянно подвергается воздействию различных факторов внешней и внутренней среды. Это могут быть абиотические факторы, такие как холод, жара, атмосферное давление, влажность, недостаток кислорода. Избыток или дефицит поступающих в организм веществ (белков, углеводов, липидов), недостаток витаминов и микроэлементов, вирусная или микробная инфекция, токсины также оказывают определенное влияние. Негативные последствия имеют вредные привычки, физическая перегрузка, переедание, гиподинамия, нарушение ритма сна и бодрствования. Кроме того, к серьезным стрессорам относят техногенные и психологические воздействия: переизбыток компьютерной и телевизионной информации, монотонный труд, конфликты, чрезмерную рабочую нагрузку, эмоциональное истощение, завышенный уровень ответственности, общую неудовлетворенность и прочее. Все эти и многие другие причины ведут к постоянному напряжению физиологических резервов организма, который вынужден приспосабливаться (адаптироваться) к этим факторам или защищаться. Если воздействия носят интенсивный, внезапный или незнакомый («новый») характер, то организм отвечает на них универсальной (в формате «скорой помощи») физиологической реакцией, называемой СТРЕССОМ (стрессорной реакцией). Стрессорная реакция не связана с положительным или отрицательным восприятием внешних раздражителей, с которыми сталкивается человек. Она необходима для скорейшей адаптации организма с целью его защиты от гибели. Стресс – это защитная реакция организма. Однако длительная стрессорная реакция приводит к избыточному нерегулируемому ответу организма на повреждающий фактор и обратному эффекту. Вместо защитных процессов активируются деструктивные, что может стать пусковым механизмом для развития патологических состояний: сахарного диабета, тромбозов, инсультов, инфарктов, аритмии, бесплодия, эректильной дисфункции, аллергии, онкологических заболеваний, иммунодефицитов, ранней менопаузы, остеопороза, гипотиреоза, бессонницы, депрессии, ожирения, анорексии и многого другого. Стресс инициирует различные патологические состояния, и это зависит от провоцирующих факторов внешней и внутренней среды.»
Стадийность стрессорных реакций. Выделяют три стадии стресса (согласно Г. Селье):
Глубокое понимание механизмов регуляции стресса стало возможным благодаря исследованию процессов синтеза, обмена и метаболизма стероидных гормонов коры надпочечников: кортизола и дегидроэпиандростерона (ДГЭА), которые регулируют реализацию стрессорной реакции.
Согласно современным исследованиям, физиологический смысл этого феномена заключается в том, что ДГЭА – это мощный естественный антиглюкокортикоид, противостоящий кортизолу, уровень которого резко повышается при любом стрессе. Известно, что отношение ДГЭА к кортизолу следует рассматривать как ключевой маркер устойчивости организма к любому стрессу, для обеспечения которой в целях адекватной защиты в организме всегда должен превалировать уровень ДГЭА.
Оценку суточного ритма секреции кортизола по его концентрации в слюне (4-кратное определение в течение дня в разных порциях слюны) применяют для отличия стрессорной реакции от иных патологических состояний, связанных с дисфункцией секреции стероидных гормонов.
Оценка проводится только врачом.
Известно, что уровень кортизола – величина непостоянная, и он подвержен колебаниям в течение суток.
С 7 до 9 часов утра концентрация кортизола максимальна, в связи с чем утренний уровень этого гормона считается хорошим индикатором для определения функционального состояния надпочечников.
С 11 часов утра до 13 часов дня концентрация кортизола возвращается к среднему значению, что служит показателем адаптивной функции надпочечников.
С 15 до 17 часов дня уровень кортизола постепенно опускается.
С 22 часов вечера до полуночи концентрация гормона находится на самом низком уровне, что отражает нормальную надпочечниковую функцию.
Такое развернутое исследование надпочечников поможет определиться с диагнозом, нет ли здесь дебюта надпочечниковой недостаточности или это просто дисфункция и определиться с лечебной тактикой. Ведь кому-то надо будет отдохнуть и правильно питаться. А кому-то понадобится подобрать препараты гормонов надпочечников сроком от 1,5-3-х месяцев до пожизненной терапии при выявленной надпочечниковой недостаточности. Радует то, что надпочечниковая недостаточность встречается очень редко.
НО очень часто встречается дисфункция.
Особенную благодарность в идее составления этой статьи выражаю своему учителю Гострому Андрею Владимировичу.
Опухоль надпочечника
Вести-Кузбасс: видеорепортаж о мастер-классе: «Эндоскопические операции в хирургии, урологии и гинекологии»
Инциденталома надпочечника ( случайно найденная опухоль) – опухоль выявленная при ультразвуковом, Ямрт или Кт обследовании, которое проводилось в отсутствии жалоб и клинической картины со стороны надпочечников. Эти опухоли обнаруживаются приблизительно у 4% людей, из них двухстороннее поражение составляет около 15%. Выявленное образование может оказаться как гормонально-неактивным, так и активно производящим различные гормоны, может исходить из различных зон надпочечника или иметь неспецифичную органную принадлежность, может быть как злокачественной, так и доброкачественной.
Диагностика опухоли надпочечника
Для хирургов наиболее интересным вопросом является статистическая вероятность различных нозологических форм (кортизол- и альдостерон-продуцирующие аденомы, феохромоцитома, адренокортикальный рак, метастаз в надпочечник рака) в рамках инциденталом ( выявленных опухолей надпочечников). Оценка вероятности важна с точки зрения наиболее актуальных проблем: злокачественного потенциала и гормональной активности опухолей.
Пр размере опухоли более 4 см частота злокачественной природы опухоли составляет более 25%. Если при динамическом наблюдении отмечается рост опухоли на 1 см в год или 0,5 см за 6 месяцев, необходимо безотлагательное выполнение оперативного вмешательства, так как для доброкачественных аденом характерен рост всего 2-3 мм в год.
При обнаружении опухоли необходимо провести КТ-семиотику опухоли. При исследовании КТ-плотности на разных фазах выведения контраста (wash-out), аденомы коры надпочечника быстро снижают показатели плотности, в то время как другие образования надпочечников имеют тенденцию к задержке контрастного вещества. Снижение КТ-плотности через 10 мин. после введения контраста более чем на 50% от разности значений плотности в доконтрастную и контрастную фазу свидетельствует о доброкачественной аденоме коры надпочечника. Измерение этого показателя имеет близкую к абсолютным значениям чувствительность при дифференциальном диагнозе аденом от феохромоцитомы, адренокортикального рака и метастатической карциномы.
Повторное КТ обычно рекомендуется через 6, 12, и 24 месяца после первичного выявления. При подозрительных данных КТ (высокая плотность и накопление контраста) и небольшом размере опухоли (до 3 см) оптимальным считают интервал первичного наблюдения 3 месяца. При больших размерах, также показано оперативное вмешательство, без дальнейшего наблюдения.
Лечебная тактика при опухоли надпочечника
При выявлении опухоли надпочечника размером более 1 см в первую очередь необходимо исключить или подтвердить гормональную активность образования, которая может проявляться гиперкатехоламинемией, АКТГ-независимым гиперкортицизмом, первичным гиперальдостеронизмом.
На втором этапе для диагностики злокачественного потенциала опухоли рекомендована оценка количественных денситометрических показателей при трехфазной мультиспиральной КТ:
При получении высокоплотных КТ-значений в нативную фазу, задержки контраста в отсроченной фазе – злокачественный потенциал опухоли должен оцениваться, как высокий.
В дифференциальном диагнозе опухолей надпочечника пункционная биопсия не имеет доказанных преимуществ, ассоциируется с низкой чувствительностью, специфичностью и высокой вероятностью осложнений. Тоже самое кажется и такого метода диагностики, как ПЭТ КТ, выявлено что не все нейроэндокринные злокачественные опухоли надпочечника накапливают контрастное вещество, таким образом данный метод не являются специфическим и достоверным, и может дать ложно –отрицательный результат.
Показания к оперативному хирургическому лечению опухоли надпочечника
Абсолютным показанием к операции при наличии образований надпочечников являются:
Посмотреть видео операций при опухолях надпочечника в исполнении профессора Вы можете на сайте «Видео операций лучших хирургов мира».
Анализы на гормоны надпочечников
Надпочечники — это пара эндокринных желез, которые сверху прилегают к почкам на уровне 6—7 грудного позвонка. Они имеют сложное зональное строение, в котором разграничивают мозговой слой, клубничковую, пучковую, сетчатую зону коры. Клетки зон производят гормоны с разными функциями:
адреналини норадреналин— принимают участие в регулировании деятельности сердечно-сосудистой системы;
альдостерон— принимает участие в регулировании водносолевого обмена;
кортизол— регулирует жировой, белковый, углеводный обмен;
андрогены— влияют на половое развитие и половую идентификацию.
Нормальная работа надпочечников может быть нарушена инфекциями, опухолями, аутоиммунными заболеваниями, генетическими нарушениями, медикаментозным лечением. Это приводит к недостатку или избытку гормонов надпочечников, что, в свою очередь, — причина локальных сбоев в работе организма, которые постепенно переходят в системные и угрожают не только здоровью, но и жизни человека.
Роль гормонов надпочечников настолько важна, что учёные, раскрывшие их роль в организме, — Э. Кендалл, Ф. Хенч, Т. Райхштайн — были удостоены Нобелевской премии по медицине и физиологии.
Главные исследуемые гормоны: функции, норма, на что указывают отклонения от нормы
Кортизол
Кортизол, или соединение F, производит пучковая зона коры надпочечников. Его синтез — цепь превращений из холестерола в прегненолон, далее — в прогестерон, кортикостерон, который развивается в кортизол.
Кортизол — активный участник белкового, липидного, углеводного обмена. Он формирует в печени запасы гликогена — «энергии про запас», влияет на синтез клеточных ферментов, водно-солевой баланс. Почти каждая клетка имеет рецепторы для кортизола, потому его действие на организм обширно и выраженно.
Кортизол называют гормоном стресса, потому что он формирует защитную реакцию на внешнюю угрозу и ответственен за:
повышение артериального давления;
работу мышц (снижает в мышцах расход глюкозы и заимствует её у других органов).
Все эти реакции направлены на физическую работу — бег, борьбу и подобные, т. е. остались на уровне древнего человека. Однако современный человек не может спастись от стресса бегством, потому глюкоза накапливается в мышцах, что грозит развитием сахарного диабета. В то же время органы, отдавшие глюкозу, «голодают» — и человек начинает больше есть сладкого, мучного, что ведёт к ожирению.
Кортизол понижает число лейкоцитов в крови. Это приводит к ослаблению иммунного ответа, что хорошо при аллергических реакциях, но плохо при заживлении ран и воспалительных процессах.
Учёными выявлена связь между уровнем гормона и целой группой нестабильных психических состояний, например — депрессией и тревожными состояниями. Высокий уровень гормона в течение долгого времени приводит к угасанию полового влечения, а у женщин — к нарушению менструаций и даже полному их прекращению.
Причины отклонения от нормы уровня кортизола
Понижение или повышение уровня кортизола вызывают множество причин. Так, низкий уровень — причина проблем с гипофизом или самими надпочечниками, щитовидной железой, при гепатите и циррозе печени.
Высокий могут провоцировать опухоли, продуцирующие адренокортикотропный гормон, патологии щитовидной железы, лекарства определённого типа, цирроз печени. Повышение уровня происходит при депрессии, некомпенсированном сахарном диабете.
Последствия, симптомы стабильно повышенного, высокого уровня кортизола:
центральное ожирение при тонких руках и ногах;
тонкая кожа со склонностью к гематомам;
мышечная слабость, особенно в области плеч и бёдер;
высокое кровяное давление;
сахарный диабет или непереносимость глюкозы;
покрасневшее, округлившееся лицо;
немотивированные или слабо мотивированные перепады настроения;
повышенная жажда и частое мочеиспускание.
Последствия, симптомы пониженного, низкого уровня кортизола (нарастают постепенно):
усталость и головокружение;
изменение цвета на отдельных участках кожи (потемнение).
Важно! Низкий уровень кортизола (болезнь Аддисона) потенциально опасен для жизни и требует срочного обследования у эндокринолога.
Норма кортизола в спокойном состоянии, отклонения:
утром — 101,2–535,7 нмоль/л;
вечером — 79,0–477,8 нмоль/л;
у беременных в 3-м триместре — в 2—5 раз выше обычной нормы;
в стрессовых и критических ситуациях — до 10 раз выше нормы.
Как сдать биоматериал и подготовиться к исследованию
Уровень гормона определяют по общему/биохимическому анализу крови, анализу мочи. Сдавать кровь на кортизол для исследования нужно утром (до 10 часов), натощак — последний приём пищи должен происходить за 8 и более часов до забора крови. В день, предшествующий сдаче крови, нужно избегать психо-эмоционального, физического напряжения, употребления алкоголя.
Достоверность диагноза требует нескольких проб, чтобы исключить случайное, вызванное внешними факторами повышение/понижение. При потенциально высоком уровне гормона кровь сдают и вечером, после 17 часов, соблюдая те же рекомендации, что и утром.
Анализ мочи на уровень кортизола обычно делают, чтобы диагностировать функциональность надпочечников. Для исследования берут до 120 мл объёма, собранного в течение суток.
Результат исследования крови предоставляется через 24 часа, при срочной необходимости — через 2—3 часа; исследования мочи — через 3—5 дней. Скорость исследования зависит от загруженности и оборудования лаборатории. Точность результатов — высокая.
Альдостерон
Альдостерон — стероидный гормон. Его главная функция — регулировать содержание соли и воды в организме, чей уровень напрямую влияет на кровяное давление.
Гормон воздействует на почки и толстую кишку, увеличивает количество натрия, реабсорбированного в кровоток, и натрия, выделяемого с мочой. Альдостерон вызывает реабсорбцию (обратное всасывание) воды вместе с натрием, что увеличивает объём крови, а с ним — кровяное давление.
Альдостерон входит в группу связанных гормонов ренин-ангиотензин-альдостерон. Система активируется, если снижается приток крови к почкам. Альдостерон увеличивает реасорбцию соли и воды из почек в кровоток, тем самым увеличивая объём крови, восстанавливая уровень соли и кровяное давление.
Причины изменения уровня альдостерона
Самая частая причина высокого уровня гормона — избыточное производство, вызванное первичным гиперальдостеронизмом (синдромом Конна). Синдром развивается на фоне диффузного отёка, гиперплазии надпочечников или небольшой, всегда доброкачественной опухоли в железе (аденома надпочечников). Иногда гиперальдостеронизм — наследственное заболевание.
Последствия, симптомы повышенного уровня альдостерона:
увеличение объёма крови сверх нормы;
низкий уровень калия в крови (около 1/3 обследуемых с гиперальдостеронизмом);
высокое кровяное давление — в этом случае оно не реагирует на несколько препаратов для регуляции давления;
в отдельных случаях — судороги, сильная жажда, слабость.
Последствия, симптомы низкого уровня альдостерона:
снижение артериального давления;
повышение уровня калия в крови.
Нормы альдостерона для людей после 15 лет (для детей и подростков не установлены):
22,1 – 353 пг/мл в вертикальном положении;
2,8 – 39,9 мкМЕ/мл в горизонтальном положении;
менее 12 пг/мкМЕ — альдостерон-рениновое соотношение (АРС).
Российская ассоциация эндокринологов рекомендует диагностировать первичный гиперальдостеронизм при АРС ≥ 50; в международной практике — при АРС ≥ 30.
Для подтверждения диагноза требуется повторное исследование, т. к. есть множество факторов, которые приводят к ложноположительному и ложноотрицательному результатам. Среди них — гиперкалиемия, влияние лекарств, почечная недостаточность, гипокалиемия, беременность и другие.
Как сдать биоматериал и подготовиться к исследованию
За неделю до исследования прекращают приём ингибиторов ренина. За 3 дня — исключают физическое, психо=эмоциональное перенапряжение. А за 3 часа до сдачи крови нужно воздержаться от курения.
Дегидроэпиандростерон
Дегидроэпиандростерон (ДГЭА) — гормон-предшественник тестостерону и эстрадиолу. Он вырабатывается из холестерина во внешнем слое надпочечников, циркулирует в крови, присоединяясь к сере в виде сульфата дегидроэпиандростерона, чтобы предотвратить расщепление гормона.
У женщин дегидроэпиандростерон является важным источником эстрогенов в организме: он обеспечивает около 75 % эстрогенов до менопаузы и 100 % эстрогенов в организме после менопаузы.
Последние научные исследования показывают, что ДГЭА улучшает чувствительность к инсулину, повышает клеточный иммунитет, костный метаболизм, сексуальную функцию, физическую силу, обеспечивает нейропротекцию, улучшает когнитивные функции и память. Нормальная секреция гормона — это ещё и молодой, здоровый, привлекательный внешний вид мужчины и женщины, их сексуальная привлекательность и активность.
С возрастом уровень гормона снижается — это учитывается при исследовании.
Причины изменения уровня дегидроэпиандростерона:
доброкачественные и злокачественные опухоли надпочечников;
поликистоз и другие патологии яичников.
Последствия, симптомы повышенного уровня дегидроэпиандростерона:
оволосение по мужскому типу у женщин;
проблемы с зачатием и вынашиванием детей;
у мужчин — облысение;
у женщин — аномально маленькая грудь, увеличение адамова яблока;
у детей — раннее половое развитие, в том числе чрезвычайно раннее появление вторичных половых признаков (волос) в лобковой зоне и под мышками.
Последствия, симптомы низкого уровня дегидроэпиандростерона:
низкое сексуальное влечение или полное его отсутствие;
остеопороз, ослабленные кости;
синдром хронической усталости;
патологическое снижение иммунитета.
Как сдать биоматериал и подготовиться к исследованию
Для исследования сдают венозную кровь. За 2 часа до забора крови не курить, не есть, при необходимости можно пить чистую воду без газа.
За 2 суток — после консультации с врачом! — не принимать стероидные, тиреоидные гормоны, по возможности исключить физические и психо-эмоциональные перегрузки.
Стоимость услуг в СЗДЦМ
Цена на исследование уровня гормона в организме зависит от сложности анализа, скорости исследования — при срочности результата стоимость повышается.
Все отделения Северо-Западного Центра доказательной медицины предлагают доступные и экономически обоснованные цены на исследование гормонов. Вы заплатите за точные результаты, не требующие перепроверки и корректировки.
Где сдать анализы
Сеть медицинских центров и лабораторных терминалов АО «СЗЦДМ» охватывает Петербург, Новгород, Ленинградскую область, Калининград, Псков.
Чтобы найти ближайшее к вам отделение, воспользуйтесь выпадающим меню на верхней панели, интерактивной картой или таблицей. В меню и на карте можно кликнуть на выбранный объект — и вы получите полную информацию о местонахождении, часах и днях приёма. Карту можно открыть в ЯндексКартах, чтобы удобно рассчитать маршрут.
В любом отделении вас встретят квалифицированные и внимательные сотрудники, стерильная чистота, вам будет предоставлен современный уровень обслуживания и диагностики.
Мы приглашаем вас пройти исследования на уровень гормонов надпочечников в СЗЦДМ!
Помните, что раннее обнаружение проблемы — залог полного и скорого успеха в её определении. Будьте здоровы!
Лаборатория АО «СЗЦДМ» предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО «СЗЦДМ» проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Диагностика и лечение заболеваний надпочечников
Надпочечники — это парный эндокринный орган, который представляет собой две железы, расположенные у верхнего полюса каждой из почек. Они состоят из двух структур: наружное корковое и внутреннее мозговое вещество.
Несмотря на то, что мозговое и корковое вещество анатомически объединены в один орган, каждое из них работает как самостоятельная железа. Нарушение функционирования надпочечников приводит к сбоям в работе организма и может стать причиной развития целого ряда тяжелых заболеваний.
В корковом веществе вырабатываются стероидные гормоны, которые управляют обменом энергии и метаболизмом. Есть три зоны коркового вещества, в каждой из которых синтезируются разные гормоны:
В мозговом веществе надпочечников синтезируются катехоламины (адреналин, дофамин, норадреналин). Они оказывают влияние на работу сердечно-сосудистой системы (меняют частоту сердечных сокращений, повышают артериальное давление), стимулируют расщепление жиров, повышают уровень глюкозы в крови.
Для здоровья всего организма крайне важно, чтобы надпочечники работали правильно. Любые нарушения их функции отрицательно сказываются на общем состоянии пациента.
Основные причины болезней надпочечников:
Наиболее распространенные заболевания
Это патология, при которой в корковом веществе синтезируется слишком много гормона альдостерона. Причиной первичного гиперальдостеронизма являются новообразования в самих надпочечниках. Вторичный гиперальдостеронизм возникает как осложнение других болезней (цирроз печени, сердечная недостаточность, хронический нефрит).
Недостаточность коры надпочечников
Проявляется пониженной секрецией гормонов коры надпочечников. Развивается либо вследствие аутоиммунного поражения органа, либо как осложнение других заболеваний (туберкулез, метастаз в надпочечник), а также при длительном приеме препаратов глюкокортикостероидов, при котором необратимо подавляется собственная секреция гормона кортизола. Симптомы:
Заболевание, при котором происходит автономная повышенная секреция гормона кортизола корой надпочечников.
Чаще всего заболевание диагностируют у женщин в возрасте 25-40 лет. Как правило, причиной является гормонпродуцирующая аденома, либо узелковая гиперплазия надпочечников.
Это опухоль, которая развивается из мозгового вещества надпочечников и приводит к увеличению синтеза катехоламинов. Основным симптомом данного заболевания является повышенное артериальное давление, трудно поддающееся медикаментозной коррекции.
На фоне артериальной гипертензии могут появиться такие симптомы, как головная боль, повышенная потливость, бледность кожи, судороги, тошнота, рвота, приступы беспричинного страха и ряд других.
Острая надпочечниковая недостаточность
Причинами развития данного патологического состояния организма являются хроническая надпочечниковая недостаточность, инфекционные заболевания, травмы, тяжелые физические нагрузки, сильный психологический стресс, резкая смена климата, сепсис, менингит, ожоговая болезнь, сильная потеря крови и ряд других.
Данное состояние требует срочной госпитализации пациента и оказания ему квалифицированной медицинской помощи в реанимации.
Диагностика
Основными методами диагностики заболеваний надпочечников являются:
Общий анализ крови. Дает общую информацию о здоровье и состоянии пациента.
Биохимический анализ крови. Наиболее важным здесь представляется исследование уровня электролитов крови (калий, натрий), а также оценка функции почек и печени.
Методы лечения болезней надпочечников
Терапию назначает лечащий врач в зависимости от конкретного заболевания и наличия сопутствующих заболеваний, а также индивидуальных особенностей организма пациента.
Чаще всего при выявлении гормональной гиперпродукции речь будет идти об оперативном лечении. Но прежде должен быть произведен большой диагностический поиск и тщательная подготовка пациента.
При надпочечниковой недостаточности:
Для нормализации гормонального баланса может проводиться заместительная гормональная терапия. При установлении инфекционных причин либо злокачественном поражении специалистами смежных специальностей проводится этиотропное лечение первопричины.
Операция может быть эндоскопической или полостной. В первом случае оперативный доступ осуществляется через небольшие разрезы или проколы. Это позволяет сделать процедуру менее травматичной, и период реабилитации, соответственно, будет более коротким.
При проведении полостной операции производится вскрытие всей брюшной полости пациента. Такая процедура переносится тяжелее, период восстановления после нее будет довольно продолжительным. Если во время операции были удалены оба органа, пациенту назначается пожизненная гормональная терапия.