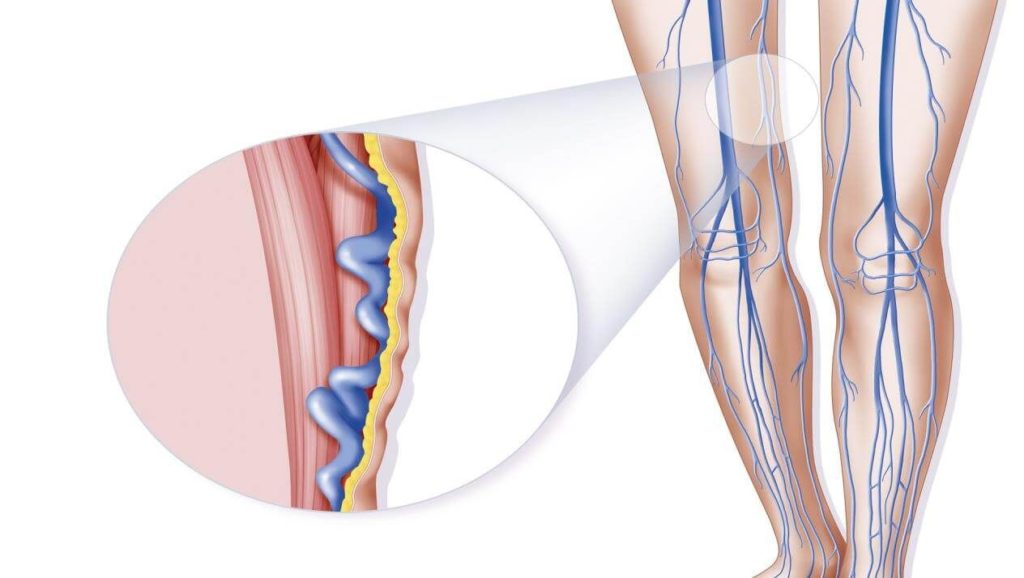
диосмин и рутин что это
Диосмин-ЛФ : инструкция по применению
Описание
Продолговатые таблетки, покрытые оболочкой розового цвета, двояковыпуклой формы, с риской.
Риска на таблетках предназначена исключительно для облегчения приема одной таблетки (путем разламывания таблетки на две половинки), а не для деления таблетки на две дозы.
Состав
Вспомогательные вещества: тальк, магния стеарат, натрия крахмалгликолят (тип А), повидон (К-30), целлюлоза микрокристаллическая.
Состав оболочки: опадрай II розовый (спирт поливиниловый частично гидролизованный, титана диоксид Е171, макрогол/ПЭГ, тальк, железа оксид желтый Е172, железа оксид красный Е172, железа закись-окись/железа оксид черный Е172).
Фармакотерапевтическая группа
Средства, снижающие проницаемость капилляров. Биофлаваноиды.
Фармакологическое действие
Препарат обладает флеботонизирующим действием (уменьшает растяжимость вен, повышает тонус вен (дозозависимый эффект), уменьшает венозный застой), улучшает лимфатический дренаж (повышает частоту и тонус сокращения лимфатических капилляров, увеличивает их функциональную плотность, снижает лимфатическое давление), улучшает микроциркуляцию (повышает резистентность капилляров (дозозависимый эффект), уменьшает их проницаемость), уменьшает адгезию лейкоцитов к венозной стенке и их миграцию в паравенозные ткани, улучшает диффузию кислорода и перфузию в кожные ткани, обладает противовоспалительным действием. Усиливает сосудосуживающее действие адреналина, норадреналина, блокирует выработку свободных радикалов, синтез простагландинов и тромбоксана.
Показания к применению
В составе комплексной терапии:
• для уменьшения симптомов лимфовенозной недостаточности нижних конечностей: ощущение тяжести и усталости в ногах, боль;
• дополнительное лечение при нарушении микроциркуляции;
• симптоматическая терапия острого геморроя.
Способ применения и дозы
Перед применением препарата следует проконсультироваться с врачом.
Препарат предназначен для приема внутрь.
При варикозном расширении вен нижних конечностей и хронической лимфовенозной недостаточности (отеки, боли, судороги) назначают по 1 таблетке в сутки утром натощак. При обострении геморроя препарат назначают по 2-3 таблетки в сутки во время еды. Если пропущен один или несколько приемов препарата, необходимо продолжать применение препарата в обычном режиме и в обычной дозе.
Продолжительность приема определяется врачом с учетом особенностей заболевания, достигнутого эффекта и переносимости лекарственного средства.
Побочное действие
В редких случаях повышенная чувствительность к компонентам препарата, требующая перерыва в лечении:
Если любые из указанных в инструкции побочных эффектов усугубляются или вы заметили любые другие побочные эффекты, не указанные в инструкции, сообщите об этом врачу.
Противопоказания
Повышенная чувствительность к компонентам препарата, период грудного вскармливания, детский возраст до 18 лет, беременность (I триместр) (опыт применения ограничен).
Медикаментозная терапия при варикозной болезни вен нижних конечностей
На сегодня в арсенале флеболога имеется широкий ассортимент разнообразных препаратов, применяющихся при варикозной болезни. Главным показанием к назначению медикаментозной терапии является наличие явлений хронической венозной недостаточности или профилактика в группах риска.
Флебопротекторы — это основная группа лекарственных средств, влияющих на венозный тонус и предохраняющие ее стенку и клапаны от разрушения. Основным флебопротектором, рекомендованным мировыми ассоциациями флебологов, является микронизированный диосмин («Детралекс»), который улучшает микроциркуляцию, снижает сосудистую проницаемость и защищает венозную стенку и клапаны вены от разрушения. Помимо основного лекарственного препарата при лечении варикозной болезни флебологи назначают вспомогательные препараты, которые помогают бороться с явлениями венозной недостаточности на ногах (противовоспалительные средства, дезаггреганты, антикоагулянты, антигистаминные средства, глюкокортикоиды, в том числе в виде мазей и гелей). Медикаментозная терапия назначается курсами. Так же курсовой прием препаратов рекомендован до и после оперативного лечения (ЭВЛК, склеротерапия, минифлебэктомия) для профилактики рецидива.
Современная классификация препаратов для лечения варикозного расширения вен:
1. Венотонические препараты:
2. Препараты, улучшающие кровоток в сосудах:
3. Антикоагулянты:
Венотонические препараты
Детралекс (Detralex)
Детралекс — венопротектор и венотоник. Эффективен при лечении всех видов хронической венозной недостаточности. Уменьшает выраженность симптомов ХВН нижних конечностей (ощущение тяжести, боли в ногах, ночные судороги, нарушение трофики тканей ног). Так же Детралекс применяется для купирования острых геморроидальных приступов (острые приступы геморроя).
«Детралекс» воздействует на венозную сосудистую систему: уменьшает растяжимость вен, повышает их тонус и снижает венозный застой. На уровне микроциркуляции «Детралекс» уменьшает проницаемость капилляров и увеличивает их резистентность. «Детралекс» улучшает лимфатический отток.
Рутозид (Rutoside)
«Рутозид» относится к группе биофлавоноидов (флавонолов). Содержится в листьях мяты пахучей (Ruta graveolens L.) и других растений.
Обладает Р-витаминной активностью. Нормализует проницаемость капилляров, укрепляет сосудистую стенку, обладает противовоспалительным эффектом. У больных с ХВН приводит к уменьшению отечного и болевого синдромов, исчезновению онемения и судорог.
Троксерутин (Troxerutin)
Троксерутин: Флавоноид (полусинтетическое производное рутина) — венотонизирующее, ангиопротективное, противовоспалительное, противоотечное, антиоксидантное действие.
Нормализует проницаемость стенок капилляров, повышает их тонус. Увеличивает плотность сосудистой стенки. Снижает воспаление в сосудистой стенке.
Так же применяется при ХВН. Рекомендуется применение как в начальных, так и в поздних стадиях заболевания. В результате лечения исчезает чувство тяжести в ногах, уменьшается отечность нижних конечностей, улучшается трофика.
Эсцин (Escin)
Тритерпеновый гликозид (сапонин) из плодов (семян) конского каштана.
Синонимы: Аэсцин, Венастат, Венитан, Концентрин, Репарил, Цикловен форте, Aescin, Concentrin, Cycloven forte, Reparil, Venastat, Venitan.
Галеновые препараты из конского каштана (Aesculus hippocastanum L.): настои и отвары коры, листьев, плодов — с давних пор используются в народной медицине в качестве вяжущих, желчегонных, кровоостанавливающих (при маточных и геморроидальных кровотечениях) средств. Особо важным фармакологически активным веществом является эсцин — он в значительной степени обусловливает эффективность лекарственных препаратов, получаемых из конского каштана (эскузан, эсфлазид и др.).
Эсцин обладает выраженной капилляропротекторной активностью и оказывает противовоспалительное действие.
Будьте здоровы!
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
© ООО «Клиника в Северном», 2021
имеются противопоказания, необходима консультация специалиста
Флеботоники в терапии хронической венозной недостаточности нижних конечностей
В настоящее время практикующие врачи становятся свидетелями бурного развития фармацевтического рынка в нашей стране. Новые препараты как зарубежного, так и отечественного производства появляются достаточно регулярно. Арсенал фармакологических средств,
В настоящее время практикующие врачи становятся свидетелями бурного развития фармацевтического рынка в нашей стране. Новые препараты как зарубежного, так и отечественного производства появляются достаточно регулярно. Арсенал фармакологических средств, применяемых для лечения того или иного заболевания, постоянно растет, что создает определенные трудности в их выборе. Ситуация еще более осложняется тем, что различные фирмы-производители, как правило, дают свои наименования препаратам, в основе которых лежит одно и то же действующее вещество. В этом обилии информации первостепенно важным является знание и выделение основных звеньев патогенеза заболевания, на основе чего вырабатываются принципы и тактика лечения.
Сегодня все шире распространяется ошибочное мнение о всемогуществе лекарств. Причин для этого много, и не будет преувеличением в качестве основной из них назвать активную рекламу того или иного фармакологического препарата со стороны фирмы-производителя. Вследствие этого многие пациенты, особенно пожилого возраста, принимают с десяток различных препаратов, периодически путаясь в дозировках и частоте их применения, а с каждым посещением врача меняют этот «набор таблеток» и при этом несут весьма ощутимые денежные потери.
Проблема неадекватного назначения лекарственных препаратов не обошла стороной и сферу лечения хронической венозной недостаточности (ХВН) нижних конечностей. Если всего несколько десятилетий назад хирургический метод лечения был ведущим и даже более того считался единственным заслуживающим серьезного внимания, то сейчас нередко наблюдается другая крайность — попытки преподнести фармакотерапию как основу лечения, а остальные методы лечебного воздействия считать дополнением к «фармакотерапевтическому базису».
Учитывая вышесказанное, считаем необходимым определить тактику применения современных флеботропных препаратов у пациентов с ХВН нижних конечностей. Флеботропные препараты являются базисными в лечении ХВН. Безусловно, тяжелые нарушения оттока из нижних конечностей обусловливают необходимость применения препаратов других фармакологических групп — дезагрегантов, нестероидных противовоспалительных средств, антибиотиков, энзимов и др. Однако к их назначению следует подходить с осторожностью, а период их использования должен быть четко ограничен реализацией той или иной задачи лечения.
Основными целями медикаментозного лечения при ХВН нижних конечностей являются: купирование симптомов ХВН, предотвращение осложнений, профилактика в группах риска, предоперационная подготовка, послеоперационная реабилитация.
Исходя из патогенеза ХВН нижних конечностей, задачи консервативной терапии можно представить следующим образом: повышение тонуса венозной стенки, улучшение лимфооттока, воздействие на микроциркуляторные изменения, коррекция гемореологических нарушений, купирование воспалительных проявлений.
Как уже говорилось выше, флеботропные препараты являются основой медикаментозного лечения больных с ХВН. Это достаточно большая группа фармакологических препаратов, обладающих способностью увеличивать венозный отток из нижних конечностей. Данный эффект флеботропных препаратов достигается путем суммирования воздействий на различные звенья микроциркуляторного русла, а у многих из них — прямым действием на сократимость венозной стенки. Безусловно, флеботоническое воздействие следует признать основным эффектом флебопротективных препаратов. Однако все они обладают поливалентным механизмом действия: стимулируют лимфоотток, обладают противовоспалительной активностью, улучшают гемореологию. Именно эта особенность, позволяющая воздействовать на основные звенья патогенеза ХВН, объединила многие препараты в группу флебопротекторов и сделала их базовыми в консервативном лечении пациентов с ХВН нижних конечностей.
Когда следует назначать флеботропные препараты? Показанием к применению флебопротективных средств является наличие симптомов ХВН нижних конечностей. Необходимо сразу предостеречь врачей от весьма распространенной ошибки. Развитие острого нарушения оттока крови при тромбозе вен нижних конечностей не требует применения этой группы фармакологических средств. Более того, использование флеботоников следует считать противопоказанным у пациентов с острым венозным тромбозом. Венозная стенка при остром тромботическом процессе маловосприимчива к флеботоническому воздействию, а его реализация только усугубит остро возникшие нарушения оттока крови.
В дальнейшем, в случае развития посттромботической болезни, когда процессы посттромботической окклюзии и реканализации в различных венозных сегментах уравновесятся, когда сформируются патологические венозные рефлюксы крови и, следовательно, будет иметь место та или иная степень ХВН, показания к назначению флебоактивных препаратов следует считать оправданными.
Безусловным показанием к применению флебопротекторов являются так называемые функциональные (ортостатические и гормонпродуцируемые) флебопатии. В этих случаях изменение образа жизни с исключением продуцирующего фактора, прием флеботоников и эластическая компрессия дают отчетливый положительный эффект.
И наконец, использование флебопротективных препаратов, безусловно, показано при варикозной болезни вен нижних конечностей — заболевании, являющемся наиболее частой причиной развития ХВН.
У пациентов с ранними стадиями варикозной болезни, когда симптомов декомпенсации оттока крови еще нет, а превалируют жалобы эстетического характера, основной целью применения флебопротекторов является главным образом профилактика прогрессирования заболевания. Флеботоники таким пациентам целесообразно назначать короткими (1–1,5 мес) курсами. Интервал между курсами фармакотерапии должен составлять 3–4 нед.
Появление отеков нижних конечностей — достоверный признак декомпенсации оттока крови. У больных с отечным синдромом задачами фармакотерапии являются: купирование проявлений ХВН (отеков, тяжести в нижних конечностях), улучшение лимфооттока, коррекция микроциркуляторных расстройств, профилактика прогрессирования заболевания. Больным с декомпенсацией оттока крови флеботоники назначают более длительными курсами (2–2,5 мес). Временной интервал между курсами не должен превышать 1 мес.
У пациентов с трофическими расстройствами мягких тканей нижних конечностей следует особо тщательно подходить к выбору программы консервативной терапии. Выраженность трофических изменений кожи диктует необходимость назначения препаратов, относящихся к различным фармакологическим группам, а стадийность раневого процесса и склонность больных к аллергическим реакциям — тщательного индивидуального подбора лекарственных средств. Показания к применению различных групп препаратов зависят от многих факторов, в том числе от стадии и тяжести течения заболевания, риска развития осложнений. Средства медикаментозного лечения должны назначаться в зависимости от фазы раневого процесса.
На первом этапе, когда преобладают проявления острого воспаления и деструкции мягких тканей, основными целями применения фармакологических препаратов являются быстрое устранение симптомов воспаления, борьба с инфекцией. В этот период проводят терапию нестероидными противовоспалительными средствами (диклофенак, индометацин, кетопрофен, мелоксикам и др.), дезагрегантами (ацетилсалициловая кислота, дипиридамол, клопидогрель), антигистаминными препаратами (кетотифен, клемастин, прометазин), антиоксидантами (витамин Е, эмоксипин, милдронат). Длительное время считалось, что для применения антибиотиков абсолютным показанием служит наличие трофической язвы нижних конечностей. В настоящее время взгляды на эту проблему несколько изменились. Показания к проведению антибактериальной терапии: обширные трофические нарушения, протекающие с выраженным перифокальным воспалением, наличие гнойного отделяемого из трофической язвы. Местное применение антибиотиков в настоящее время признано неэффективным. С учетом микробного пейзажа наиболее эффективными антибактериальными средствами являются полусинтетические пенициллины, цефалоспорины II, III поколений, фторхинолоны. Применение флеботропных препаратов в этот период считаем нецелесообразным.
Таким образом, основные цели фармакотерапии ХВН нижних конечностей в стадии трофических расстройств на первом этапе — это купирование воспаления в зоне трофических расстройств, лечение осложнений, остановка процесса деструкции тканей. Основные средства: антиагреганты, антибиотики, антигипоксанты, нестероидные противовоспалительные средства, антигистаминные препараты.
На втором этапе, когда остановлен процесс деструкции тканей и купированы явления острого воспаления, основной задачей фармакотерапии является коррекция микроциркуляторных расстройств. На данном этапе необходимо создать условия для «старта» регенерации тканей, перехода от катаболической фазы в фазу анаболизма. В этот период назначают поливалентные флеботропные препараты, а также продолжают применение дезагрегантов и антиоксидантную терапию.
Итак, основными целями фармакотерапии при ХВН нижних конечностей в стадии трофических расстройств на втором этапе являются: инициирование процессов репарации тканей, уменьшение симптомов венозной недостаточности. Основные средства: флеботропные препараты, антиагреганты, антиоксиданты.
Полное купирование воспалительных проявлений, начало активной эпителизации язвенного дефекта свидетельствуют об успешности проводимого лечения, и на этом, третьем этапе основная цель — это закрепление достигнутых эффектов, а основное средство — флеботропные препараты.
Необходимо отметить, что эффективное лечение ХВН нижних конечностей возможно лишь при использовании комплексного лечебного подхода с применением хирургических методов, эластической компрессии и современных фармакологических средств. Поэтому флеботропные препараты целесообразно использовать как до операции, так и в комплексе послеоперационного реабилитационного лечения.
Ниже мы более подробно остановимся на некоторых современных флебопротекторных препаратах, собственный опыт использования которых позволяет нам рекомендовать их для применения в лечении больных ХВН нижних конечностей.
В состав препарата детралекса входят 450 мг диосмина и 50 мг гесперидина.Основными механизмами действия данного препарата при ХВН являются: повышение тонуса вен, купирование воспалительных реакций, стимуляция лимфооттока, устранение микроциркуляторных расстройств.
По нашим данным, применение детралекса у более чем 250 пациентов с начальными формами ХВН в большинстве случаев (83%) вызывает существенное клиническое улучшение, а также оказывает положительное влияние на гемодинамику вен и эффективность икроножного насоса. Необходимо отметить также высокую безопасность данного флеботропного препарата. Даже при длительном (12 мес) приеме детралекса побочные проявления возникали крайне редко, переносимость лечения оценивали как умеренную и высокую 93% больных.
При исследовании микроциркуляторного кровотока с помощью лазерной допплеровской флоуметрии удалось выявить, что к окончанию курса консервативного лечения у пациентов с варикозной болезнью отмечается достоверное повышение исследуемого показателя, свидетельствующее об усилении перфузии мягких тканей (рис.).
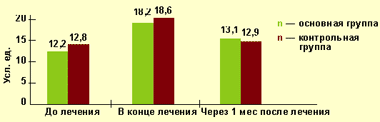 |
| Рисунок. Динамика индекса микроциркуляции в основной и контрольной группах в различные сроки лечения |
Препарат гинкор форт содержит 14 мг экстракта гингко билоба, 300 мг троксерутина и 300 мг гептаминола гидрохлорида. Экстракт гингко билоба обладает антиоксидантным, антигипоксическим действием, реализующимся за счет подавления синтеза и высвобождения медиаторов воспаления и реакций окисления с участием свободных радикалов кислорода. Антиагрегационный и ангиопротекторный эффект препарата обусловлен подавлением выработки фосфодиэстеразы, что приводит к накоплению в гладких клетках циклогуанидинаминофосфорной кислоты и снижению тонуса артериол. Троксерутин относится к группе рутозидов. Его ангиопротективный эффект реализуется за счет блокирования гиалуронидазы и достигающейся тем самым стабилизации гиалуроновой кислоты — одной из основных составляющих клеточных мембран и межуточного вещества. Гептаминол, помимо воздействия на основной фактор венозного возврата — «мышечно-венозную помпу», повышает сократительную активность правых камер сердца, способствует адекватной оксигенации крови и защищает эндотелий сосудов от гипоксии.
Важной особенностью препарата гинкор форт является возможность его применения во II и III триместрах беременности. Проведенные исследования подтвердили эффективность этого препарата, применяющегося для купирования симптомов ХВН во время беременности.
В последнее время на отечественном рынке появился новый флеботропный препарат — антистакс. Действующим веществом данного лекарственного средства является экстракт красных листьев винограда, содержащий фармакологически активные биофлавоноиды, основными из которых являются кверцетин-глюкоронид и изокверцетин. Препарат оказывает защитное действие на эпителий сосудов, стабилизируя мембраны, увеличивает эластичность сосудов, нормализуя сосудистую проницаемость. Снижение проницаемости сосудистой стенки для плазмы, белков и воды из сосудов в окружающую ткань замедляет образование отеков и уменьшает уже существующие отеки.
Препарат выпускается в виде капсул, содержащих 180 мг действующего вещества. Показанием к применению являются начальные формы ХВН, проявляющиеся синдромом «тяжелых ног«, отеками, снижением толерантности к статическим нагрузкам. Препарат принимают по 1 капсуле 2 раза в сутки.
В зарубежной литературе опубликованы результаты нескольких крупных клинических исследований, посвященных эффективности препарата антистакса, применяющегося в лечении больных ХВН. Показано его положительное влияние на купирование отечного синдрома (по данным волюметрии) и других проявлений ХВН (боль, усталость, тяжесть в ногах).
Начальный опыт использования антистакса в отечественной клинической практике можно признать обнадеживающим. Следует отметить хорошую переносимость этого препарата и отсутствие значимых побочных эффектов.
Таким образом, современные флеботропные препараты благодаря поливалентному механизму действия, высокой биодоступности, незначительно выраженным побочным эффектам являются эффективным средством фармакологической коррекции ХВН. Их использование в комплексе с хирургическим лечением, эластической компрессией, склеротерапией, физиотерапией позволяет достичь хороших результатов в лечении пациентов с хроническим нарушением оттока крови из нижних конечностей.
Ю. М. Стойко, доктор медицинских наук, профессор
Н. А. Ермаков, кандидат медицинских наук
НМХЦ им. Н. И. Пирогова, Москва
Диосмин и рутин что это
Кафедра терапии, клинической фармакологии и скорой медицинской помощи Московского государственного медико-стоматологического университета им. А.И. Евдокимова, Москва, Россия
Фармакология препаратов, применяющихся при хронических заболеваниях вен
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2019;(2): 106-109
Талибов О. Б. Фармакология препаратов, применяющихся при хронических заболеваниях вен. Хирургия. Журнал им. Н.И. Пирогова. 2019;(2):106-109.
Talibov O B. Pharmacology of the drugs prescribed for chronic venous diseases (in Russian only). Khirurgiya. 2019;(2):106-109.
https://doi.org/10.17116/hirurgia2019021106
Кафедра терапии, клинической фармакологии и скорой медицинской помощи Московского государственного медико-стоматологического университета им. А.И. Евдокимова, Москва, Россия
Рассмотрены основные группы лекарственных препаратов, применяющихся для фармакотерапии хронического заболевания вен. Описаны основные терапевтические мишени лекарств, приведены данные об их влиянии на тонус венозной стенки, проницаемость и воспаление.
Кафедра терапии, клинической фармакологии и скорой медицинской помощи Московского государственного медико-стоматологического университета им. А.И. Евдокимова, Москва, Россия
Хронические заболевания вен (ХЗВ) нижних конечностей характеризуются симптомами венозной гипертензии, возникшей в результате структурных или функциональных нарушений венозной стенки и клапанов. Вторичные изменения могут проявляться рефлюксом и/или обструкцией.
Цель фармакотерапии — уменьшение выраженности или устранение субъективных и некоторых объективных (отеки) симптомов ХЗВ, а также профилактика и снижение выраженности нежелательных явлений после проведения хирургических вмешательств [1].
Потенциальными точками приложения фармакотерапии являются подавление воспаления, включая адгезию лейкоцитов к эндотелию, в первую очередь в подклапанных областях и участках тромбообразования; уменьшение выброса в кровь сигнальных молекул; регулирование тонуса и проницаемости венозной стенки; эндотелийпротективный эффект, включая регуляцию обмена и оксигенации тканей венозной стенки; подавление свободнорадикального повреждения клеточных структур; уменьшение активности матриксных металлопротеиназ; подавление локальной агрегации тромбоцитов, активация фибринолиза; улучшение лимфатического дренажа [2].
Лекарственные препараты, применяемые для лечения ХЗВ и оказывающие воздействие на вены, традиционно носят название флеботропные препараты. Несмотря на то что это и некоторые другие названия (веноактивные препараты, флебопротекторы, венотоники) нельзя признать однозначно корректными, так как они отражают только один из аспектов действия препаратов, употребление этих терминов стало привычным и узаконено в ряде клинических рекомендаций.
В анатомо-терапевтическо-химической классификации эта группа лекарств отнесена к капилляростабилизирующим средствам (C05C) и представлена следующими категориями:
— C05CX — прочие капилляростабилизирующие средства [3].
На сегодняшний день большинство лекарств, применяемых для лечения ХЗВ имеет растительное происхождение. В таблице 
Биофлавоноиды
Биофлавоноиды представляют собой полифенольные соединения, в основе которых находится флавоновая структура (рис. 1). 
Диосмин и его комбинации с другими флавоноидами 1
Диосмин является одним из наиболее часто применяемых препаратов в группе флавоноидов. Диосмин применяется как самостоятельно («очищенный» диосмин), так и в виде фракции с гесперидином (последний отличается от диосмина отсутствием одной двойной связи между C2 и С3) в соотношении 9:1.
Лекарственная форма, при получении которой использован процесс микронизации получила название микронизированной очищенной флавоноидной фракции (МОФФ). Кроме стандартизованного количества диосмина и гесперидина, в состав МОФФ входят другие биофлавоноиды (изороифолин, линарин), однако их количество не имеет самостоятельного фармакологического значения [4].
Основные молекулы (диосмин и гесперидин), входящие в состав препаратов, представляют собой пролекарства, т. е. они не активны и не оказывают эффекты в тропных органах и тканях. Только после гидролиза ферментами кишечной флоры от диосмина и гесперидина отделяется дисахаридная структура (рутиноза), обусловливающая хорошую растворимость в воде, но недостаточное проникновение через биологические мембраны. После чего метаболиты, обладающие лучшей жирорастворимостью, диосметин и гесперитин, соответственно, всасываются в системный кровоток и оказывают основные эффекты.
Следует также отметить, что в результате метаболизма первой фазы в организме человека возможно превращение флавонов в флаваноны, в частности в эксперименте после приема только очищенного диосмина в плазме начинали обнаруживаться не только диосметин, но и гесперитин [5].
Под влиянием диосметина увеличиваются тонус венозной стенки и скорость лимфотока. Кроме того, диосметин уменьшает проницаемость капилляров. За счет этого действия уменьшается степень периферических отеков. Предположительно механизм этого эффекта связан со способностью диосметина ингибировать фермент катехоламин-О-метилтрансферазу, ответственный за деградацию норадреналина. Таким образом, локальное накопление норадреналина способствует поддержанию относительно высокого тонуса венозной стенки.
Еще одним механизмом, ответственным за увеличение тонуса гладкой мускулатуры под влиянием диосметина является повышение чувствительности миоцитов к ионам кальция [6].
Отдельным механизмом воздействия диосметина на течение ХЗВ является его противовоспалительный эффект. Он обусловлен способностью диосметина модулировать взаимодействие лейкоцитов и моноцитов с эндотелием, уменьшать способность иммунокомпетентных клеток крови к адгезии к венозной стенке, что в итоге тормозит тромбоцит- и комплементзависимые механизмы высвобождения гистамина и сигнальных молекул. В итоге это приводит к уменьшению степени проницаемости сосудов [7].
Кроме того, флавоноиды способствуют уменьшению экспрессии L-селектина и интегринов на мембране лейкоцитов, что также снижает воспалительный ответ.
Еще одним возможным механизмом действия диосмина является его влияние на концентрацию в крови молекул адгезии сосудистой стенки. У пациентов с ХЗВ повышены уровни ICAM-1 (inter-cellular adhesion molecule — молекула клеточной адгезии) и VCAM-1 (vascular cell adhesion molecule — сосудистая молекула клеточной адгезии). Любопытно, что такое же повышение уровня VCAM-1 и ICAM-1 наблюдается у практически здоровых людей после многочасового стояния, т. е., скорее всего, является проявлением застоя крови в нижних конечностях. Снижение под влиянием диосмина экспрессии этих молекул приводит к тому, что клетки крови «не зацепляются» за сосудистые стенки, несмотря на способствующий этому застой крови [8].
Как препараты «очищенного» диосмина, так и комбинация диосмина с гесперидином удовлетворительно переносятся пациентами. Кроме того, несмотря на теоретическую возможность активации цитохромальной системы печени (CYP1A2 в первую очередь) через арил-гидрокарбоновый рецептор, для этой группы не описано важных негативных лекарственных взаимодействий [9].
Гидросмин
Гидросмин так же относится к группе биофлавоноидов. Имеет сходную с диосмином структуру – химически представляет собой 5,3-моно-О-(β-гидроксиэтил)-диосмин и 5,3-ди-О-(β-гидроксиэтил)-диосмин.
Будучи связанным с рутинозидом, является пролекарством, из которого с участием кишечной флоры высвобождается и попадает в системный кровоток действующее вещество гидросметин. Обладает венотонизирующим и противоотечным эффектом, сходным с препаратами диосмина. Предположительный механизм действия — замедление деградации норадреналина посредством ингибирования фермента катехоламин-О-метилтрансферазы с последующим повышением венозного тонуса и уменьшением проницаемости сосудистой стенки [10].
Рутин и рутозиды
Оксерутин представляет собой стандартизованную смесь моно-, ди-, три- и тетрагидроксиэтилрутозидов — производных рутина (кверцетина) [11].
Механизм действия основан на уменьшении проницаемости сосудистого эндотелия и подавлении адгезии нейтрофилов и тромбоцитов к стенке сосуда. Кроме того, для препаратов этой группы описана способность модулировать текучесть мембран эритроцитов [12, 13].
Для кверцетина описана ингибирующая активность в отношении кальмодулин-зависимых ферментов, что приводит к торможению процесса дегрануляции тучных клеток. Возможно, противовоспалительная активность кверцетина реализуется через еще один механизм — подавление образования фактора некроза опухоли-альфа (TNF-a) [14, 15].
Имеются данные, что в отличие от препаратов группы диосмина, рутозиды не повышают сосудистый тонус, а напротив, уменьшают сосудосуживающий ответ на воздействие адреналином и хлоридом калия в эксперименте [16].
К этой группе препаратов также относятся троксерутин и моноксерутин, имеющие сходные фармакологические свойства.
Переносимость рутиновых производных удовлетворительная и мало отличается от переносимости группы диосмина.
Сапонины
Сапонины — гликозидные органические соединения, разделяющиеся по наличию или отсутствию поверхностно-активной и гемолитической активности. Как и флавоноиды, состоят из агликона и углеводной части. Стероидные сапонины синтезируются из холестерина, а тритерпеновые — напрямую из сквалена. Тритерпеновые сапонины делятся в зависимости от количества в структуре агликона углеводных колец на тетра- и пентациклические.
Аэсцин
Кроме того, аэсцин может увеличивать чувствительность 5-HT (5-гидрокситриптамин) рецепторов к серотонину — один из механизмов, за счет которого осуществляется передача сигнала для повышения венозного тонуса [18].
Экстракт рускуса
Препарат, представляющий собой экстракт иглицы шиповатой, содержащий группу пентациклических сапонинов, в первую очередь рускозид и рускогенин. Помимо этого, в состав экстракта входят флавоноиды (производные рутина). Несмотря на то что для алкалоидов этой группы так же как и для других, описано благоприятное воздействие на тонус венозной стенки, экстракт хуже стандартизован по основным действующим веществам.
Кроме того, для препарата описано гипертензивное действие, в частности он применялся для лечения ортостатической гипотензии [19].
Прочие растительные препараты
Водорастворимая фракция флавоноидов из красных виноградных листьев
Комплекс флавоноидов, представленный в основном изокверцетином, кверцетин-глюкуронидом, кверцетин-глюкозидом и кемпфлеролом (стандартизация содержания осуществляется по двум первым компонентам). В отличие от рассмотренных ранее препаратов биофлавоноидов, кверцетин-глюкуронид для всасывания не требует этапа предварительного бактериального метаболизма в кишечнике.
Теоретически ожидаемые эффекты сводятся к эффектам других биофлавоноидных препаратов. Особенности фармакокинетики не имеют клинического значения. В связи с отсутствием опыта соответствующего применения препарат противопоказан беременным [20].
Гинкго билоба
Экстракт листьев гинкго двулопастного содержит два вида алкалоидов: флавоноиды, включая геспередин и кверцетин, и имеющие терпеновую структуру гинкголиды и билобалиды. Основным механизмом, оправдывающим применение гинкго при ХЗВ, является комплексное воздействие биофлавоноидов.
Для гинкголидов влияние на венозный тонус убедительно не описано, однако воздействие терпеновых алкалоидов на ГАМК-рецепторы головного мозга и их свойство индуцировать систему цитохромов p450 (возможные лекарственные взаимодействия) ограничивают применение препаратов этой группы при лечении патологии вен [21].
Синтетические препараты
Добезилат кальция
В отличие от перечисленных выше растительных средств (за исключением очищенного диосмина), добезилат кальция (2,5 дигидрокси-бензен-сульфонат) имеет точно описанный химический состав (рис. 3). 
К недостаткам длительного применения препарата относится риск развития агранулоцитоза, с которым, несмотря на редкость развития, необходимо считаться [23].
Заключение
Как видно из сказанного выше, все применяемые при ХЗВ препараты обладают плейотропным действием, основными механизмами которого являются норадреналин-опосредованное увеличение сосудистого тонуса, подавление локальной воспалительной реакции в первую очередь за счет торможения адгезии иммунокомпетентных клеток крови к сосудистой стенке и уменьшение локальной свертывающей активности за счет подавления адгезии и агрегации тромбоцитов и активации фибринолитических механизмов эндотелия.
Недостатком большинства лекарств, кроме препаратов диосмина (в том числе диосмина-гесперидина) и добезилата кальция является невозможность точного определения количества действующего вещества, что затрудняет дальнейшее изучение как их фармакокинетических свойств, так и зависимостей «доза—эффект».
Отсутствие данных о четкой зависимости «доза—эффект» диктует возможность применения препаратов в широком дозовом спектре. При этом широкое терапевтическое окно, удовлетворительная переносимость и отсутствие выраженных лекарственных взаимодействий позволяют обходиться без тщательного мониторинга безопасности и терапевтического ответа во время курса лечения.
Необходимо отметить, что имеющиеся фармакотерапевтические опции не могут восстановить нормальную структуру венозной стенки и повлиять на причину заболевания, они предназначены для уменьшения выраженности симптомов болезни: отеков, неприятных ощущений в конечностях, чувства распирания, ночных судорог, боли. Назначение лекарств не исключает применения хирургических методов лечения и ношения компрессионного трикотажа.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Талибов О.Б. Фармакология препаратов, применяющихся при хронических заболеваниях вен. Хирургия. Журнал им. Н.И. Пирогова. 2019;2:106-109. https://doi.org/0.17116/hirurgia2019021106
1 Закрепленное в АТХ название группы препаратов.