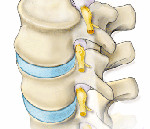
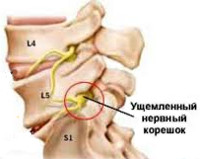
дискорадикулярный конфликт что это такое
Что такое дискодуральный конфликт?
Дискодуральный конфликт. Что это?
Дискодуральный конфликт – это конфликт между диском (межпозвонковый диск) и дурой (по-латински это твердая мозговая оболочка) – диск прикрепляется к твердой мозговой оболочке.
Разберем сегодня следующие вопросы:
что такое дискодуральный конфликт
Почему возникает боль?
3) Профилактика образования грыж
Твердая мозговая оболочка (ТМО) – это некий чулок, в котором находится наш головной и спинной мозг. Эта оболочка в норме вольно движется относительно
Боль, которая расходится по нервам и может отдавать до кончиков пальцев! А может болеть локально – плечо, бедро, колено. Однако нервы иннервируют не только руки и ноги, они иннервируют все, включая внутренние органы, и если нервы раздражаются прилипшей твердой мозговой оболочкой, то к органам приходят, так сказать, неправильные импульсы, и органы начинают работать не так как необходимо или, например, соответствующие мышцы становятся слабее, но до какого-то момента человек этого может и не замечать. Нередко болезнь начинается в месте залипания в спине (где-то на уровне одного из позвонков), и отдает дальше по ходу нервов в верхнюю или нижнюю конечность.
Если ТМО прилипает на уровне шеи, то как правило дает о себе знать плечо, лопатка, рука. Не считая боли или слабости часто бывает онемение части предплечья или пальцев. Если на уровне поясницы, то все то же самое происходит с ногами.
В процессе работы с дискодуральным конфликтом прилипшие места освобождаются, болевые ощущения исчезают, нормальная иннервация восстанавливается. Время от времени сопровождается недолгим обострением (1-2 дня), однако потом все проходит само и становится значительно легче, чем было ранее. Бывает, что человек испытывает дискомфорт годами и после разрешения диско-дурального конфликта получают облегчение, это похоже на фантастику! Преимущество техники, которую я применяю, в абсолютной безопасности для человека, все очень плавно постепенно.
Не считая непосредственно техники решения дискодурального конфликта можно применять и специальные упражнения – отлично подходят все виды сгибаний и прогибов, к примеру комплекс 5 тибетцев (технику исполнения легко отыскать на ютуб) или любые другие подобные.
Корешковый синдром ( радикулопатия )
Корешковый синдром — симптомокомплекс, формирующийся в результате различных по своей этиологии поражений спинального корешка и проявляющийся симптомами раздражения (боль, мышечное напряжение, анталгическая поза, парестезии) и выпадения (парезы, снижение чувствительности, мышечные гипотрофии, гипорефлексия, трофические расстройства). Диагностируется корешковый синдром клинически, его причина устанавливается по результатам рентгенографии, КТ или МРТ позвоночника. Лечение чаще консервативное, по показаниям проводится хирургическое устранение фактора компрессии корешка.
МКБ-10
Общие сведения
Корешковый синдром — распространенный вертеброгенный симптомокомплекс, имеющий вариабельную этиологию. Ранее в отношении корешкового синдрома использовался термин «радикулит» — воспаление корешка. Однако он не совсем соответствует действительности. Последние исследования показали, что воспалительный процесс в корешке зачастую отсутствует, имеют место рефлекторные и компрессионные механизмы его поражения. В связи с этим в клинической практике стал употребляться термин «радикулопатия» — поражение корешка. Наиболее часто корешковый синдром наблюдается в пояснично-крестцовом отделе позвоночного столба и связан с поражением 5-го поясничного (L5) и 1-го крестцового (S1) позвонков. Реже встречается шейная радикулопатия, еще реже — грудная. Пик заболеваемости приходится на среднюю возрастную категорию — от 40 до 60 лет. Задачами современной неврологии и вертебрологии является своевременное выявление и устранение фактора, вызывающего компрессию корешка, поскольку длительное сдавление влечет за собой дегенеративные процессы в корешке с развитием стойкой инвалидизирующей неврологической дисфункции.
Причины
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают:
Симптомы
Клиника корешкового синдрома складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе — к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Симптомы поражения отдельных корешков
Корешок С1. Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2. Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3. Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4. Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5. Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6. Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7. Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8. Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2. Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6. Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева — имитировать приступ стенокардии.
Корешки Т7-Т8. Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10. Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12. Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1. Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2. Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3. Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
Корешок L4. Боль распространяется по передней поверхности бедра, коленному суставу, медиальной поверхности голени до медиальной лодыжки. Гипотрофия четырехглавой мышцы. Парез большеберцовых мышц приводит к наружной ротации стопы и ее «прихлопыванию» при ходьбе. Снижен коленный рефлекс.
Корешок L5. Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1. Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2. Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5. Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
Диагностика
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков. В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном — поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
Лечение корешкового синдрома
В случаях, когда корешковый синдром обусловлен дегенеративно-дистрофическими заболеваниями позвоночника, используют преимущественно консервативную терапию. При интенсивном болевом синдроме показан покой, обезболивающая терапия (диклофенак, мелоксикам, ибупрофен, кеторолак, лидокаино-гидрокортизоновые паравертебральные блокады), купирование мышечно-тонического синдрома (метилликаконитин, толперизон, баклофен, диазепам), противоотечное лечение (фуросемид, этакриновая кислота), нейрометаболические средства (витамины гр. В). С целью улучшения кровообращения и венозного оттока назначают эуфиллин, ксантинола никотинат, пентоксифиллин, троксерутин, экстракт каштана конского. По показаниям дополнительно используют хондропротекторы (экстракт хряшей и мозга телят с витамином С, хондроитинсульфат), рассасывающее лечение (гиалуронидазу), препараты для облегчения нейрональной передачи (неостигмин).
Вопрос о хирургическом лечении возникает при неэффективности консервативной терапии, прогрессировании симптомов выпадения, наличии спинальной опухоли. Операция проводится нейрохирургом и имеет целью устранение компрессии корешка, а также удаление ее причины. При грыжах межпозвонковых дисков возможна дискэктомия, микродискэктомия, при опухолях — их удаление. Если причиной корешкового синдрома является нестабильность, то производится фиксация позвоночника.
Прогноз
Прогноз радикулопатии зависит от основного заболевания, степени компрессии корешка, своевременности лечебных мероприятий. Длительно протекающие симптомы раздражения могут привести к формированию сложно купируемого хронического болевого синдрома. Вовремя не устраненное сдавление корешка, сопровождающееся симптомами выпадения, со временем обуславливает развитие дегенеративных процессов в тканях спинального корешка, приводящих к стойкому нарушению его функций. Результатом становятся инвалидизирующие пациента необратимые парезы, тазовые расстройства (при сакральной каудопатии), нарушения чувствительности.
Дискорадикулярный конфликт что это такое
ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава России, Москва, Россия
Первый Московский государственный медицинский университет им. И.М. Сеченова, Москва
ФГБОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава РФ, Москва, Россия
Регресс грыжи диска как естественное течение дискогенной пояснично-крестцовой радикулопатии
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2018;118(10): 58-62
Иванова М. А., Парфенов В. А., Исайкин А. И. Регресс грыжи диска как естественное течение дискогенной пояснично-крестцовой радикулопатии. Журнал неврологии и психиатрии им. С.С. Корсакова. 2018;118(10):58-62.
Ivanova M A, Parfenov V A, Isaykin A I. Disc hernia regression as a natural course of discogenic lumbosacral radiculopathy. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2018;118(10):58-62.
https://doi.org/10.17116/jnevro201811810158
ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава России, Москва, Россия
Дискогенная радикулопатия — распространенная причина интенсивной боли в спине, приводящая к существенной инвалидизации и снижению качества жизни пациентов. Приведено наблюдение пациентки 38 лет с радикулопатией I крестцового корешка вследствие крупной (11 мм) секвестрированной грыжи диска между V поясничным и I крестцовым позвонками. Консервативное лечение с применением эпидурального введения стероидов под рентгенографическим контролем позволило быстро достичь значительного клинического улучшения, пациентка смогла в короткие сроки вернуться к обычной ежедневной бытовой и профессиональной активности. Повторная магнитно-резонансная томография через 9 мес показала регресс грыжи диска. Обсуждаются возможные предикторы и сроки регресса грыж дисков, а также предполагаемые механизмы, основным из которых считается иммунноопосредованный лизис.
ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава России, Москва, Россия
Первый Московский государственный медицинский университет им. И.М. Сеченова, Москва
ФГБОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава РФ, Москва, Россия
Боль в нижней части спины (поясничной области) — одна из наиболее частых причин нетрудоспособности и обращения за медицинской помощью [1]. В структуре причин боли в поясничной области ведущая роль отводится скелетно-мышечным (неспецифическим) источникам (90—95%) [2]. Дискогенная радикулопатия встречается в клинической практике значительно реже (менее 5%) [3], однако пациенты с корешковым синдромом имеют более интенсивную боль, выраженное нарушение трудоспособности и снижение качества жизни. В связи с этим возрастает объем лечебных и диагностических мероприятий, увеличиваются прямые и косвенные затраты [4—6]. При дискогенной радикулопатии применяются как хирургический, так и консервативные методы лечения, при этом большинство пациентов имеют положительный эффект от консервативной терапии [2, 7]. Хирургическое лечение позволяет быстрее снять боль и связанную с ней временную инвалидность, однако состояние пациентов постепенно улучшается и при консервативном ведении, и через год наблюдения различия между подходами стираются [8, 9]. Улучшение состояния пациентов при консервативном лечении часто сопровождается естественным регрессом грыжи диска, что подтверждается методами высококачественной нейровизуализации. За последние 10 лет в литературе опубликован ряд случаев самопроизвольного регресса грыж дисков [10—19]. Представляем клинический случай регресса крупной грыжи диска поясничного отдела позвоночника на фоне консервативного лечения, наблюдавшийся нами в Клинике нервных болезней им А.Я. Кожевникова.
Пациентка, 38 лет, обратилась с жалобами на интенсивные боли в пояснице и левой ягодичной области с иррадиацией по заднебоковой поверхности бедра и голени до IV—V пальцев левой стопы, ощущение онемения и покалывания в зоне иррадиации боли. Эпизодические боли в области поясницы стали беспокоить пациентку около 6 лет назад. Периодически (до 3—4 раз в год) отмечались обострения, которые удавалось успешно купировать с помощью приема нестероидных противовоспалительных средств (НПВС). Следует отметить, что работа пациентки связана с длительным пребыванием в положении сидя за компьютером. Со слов больной, настоящее ухудшение спровоцировано подъемом тяжестей в неудобном положении. В отличие от предыдущих эпизодов наблюдались большая интенсивность боли, иррадиация в ногу и развитие онемения по заднебоковой поверхности ноги до IV—V пальцев левой стопы. Прием НПВС не принес значительного эффекта. Боли существенно усиливались при движениях в поясничном отделе позвоночника. В связи с сохраняющимся интенсивным болевым синдромом, неэффективностью лекарственной терапии пациентка обратилась в Клинику нервных болезней им. А.Я. Кожевникова.
При поступлении в клинику интенсивность боли в спине — до 8 баллов по цифровой рейтинговой шкале (ЦРШ), в ноге — до 6 баллов, с выраженным нейропатическим компонентом (4 балла по опроснику DN4). Отмечено выраженное нарушение трудоспособности (индекс Освестри 68%). Показатели эмоционального статуса соответствовали норме (по Госпитальной шкале тревоги и депрессии тревога 5 баллов, депрессия — 0). Снижение качества жизни было обусловлено преимущественно физическим компонентом здоровья (по шкале SF-12 — физический компонент здоровья — 36,4, психологический — 61,8 балла). По специальному опроснику (Start Back Screening Tool) риск хронизации боли оценивался как средний (общая оценка 5 баллов, по подшкале — 2 балла).
В неврологическом статусе выявлены гипестезия и парестезии (в виде ощущения покалывания) по заднебоковой поверхности бедра и голени до IV—V пальцев левой стопы, отсутствие левого ахиллова рефлекса, положительный симптом Ласега слева — 45 градусов, болезненность при глубокой пальпации и перкуссии в проекции остистых отростков нижних поясничных позвонков. Других неврологических нарушений нет, сила мышц достаточная, тазовые функции не нарушены. C учетом жалоб на интенсивные боли в пояснице с иррадиацией в ногу до стопы, развившиеся после подъема тяжестей, наличия признаков радикулопатии (положительный симптом Ласега, утрата ахиллова рефлекса, нейропатические боли и гипестезия в дерматоме I крестцового корешка) был установлен клинический диагноз: вертеброгенная левосторонняя люмбоишалгия, радикулопатия I крестцового корешка (на фоне вероятного диско-радикулярного конфликта).
Анализы крови (общий и биохимический), анализ мочи без патологии.
При МРТ был подтвержден дискогенный характер радикулопатии, выявлена парамедианная секвестрированная экструзия диска между V поясничным позвонком и крестцом до 11 мм с латерализацией влево, в субхондральных отделах прилежащих позвонков отмечено повышение МР-сигнала в режимах Т1 и Т2, соответствующее стадии жировой дистрофии (Modic II; см. рисунок, 
Ввиду отсутствия экстренных показаний к операции было решено использовать возможности консервативного лечения. Пациентке эпидурально фораминальным доступом под рентгенографическим контролем были введены стероиды в комбинации с местным анестетиком. Дополнительно для уменьшения болевого синдрома использовали НПВС. Проводили коррекцию двигательного режима пациентки: обсуждены ограничение подъема тяжестей в период обострения и техника более безопасного выполнения движения в дальнейшем (из положения сидя на корточках с прямой спиной, а не за счет наклона), необходимость делать перерывы при длительной статической нагрузке, скорректирована эргономика рабочего места пациентки (высота стола, кресла, расположения монитора компьютера), подобраны упражнения лечебной гимнастики.
На фоне лечения в течение 2 нед боли полностью регрессировали в ноге и существенно уменьшились в пояснице (до 4 баллов по ЦРШ). Пациентка вернулась к обычной ежедневной активности, вышла на работу, продолжила свою профессиональную деятельность в полном объеме. В течение 9 мес повторных обострений не отмечалось, но периодически беспокоила боль в пояснице (до 3 баллов по ЦРШ) при неловких движениях. Улучшились показатели трудоспособности: индекс Освестри уменьшился до 14%, что соответствует минимальному ограничению функционального статуса. Показатели качества жизни — в норме (физический компонент здоровья — 49,6, психологический — 60,7 балла), показатели тревоги и депрессии по госпитальной шкале — 0. В неврологическом статусе отмечаются лишь снижение левого ахиллова рефлекса, субъективное ощущение онемения по латеральному краю стопы. При повторной МРТ пояснично-крестцового отдела позвоночника отмечен регресс экструзии диска между пятым поясничным позвонком и крестцом, остаются протрузия до 3 мм и изменения по типу Modic II (см. рисунок, г—е).
Таким образом, на фоне комплексного консервативного лечения с применением эпидурального введения стероидов у пациентки с дискогенной радикулопатией было достигнуто значительное клиническое улучшение, что позволило быстро восстановить ее трудоспособность. При динамическом наблюдении был продемонстрирован регресс экструзии диска. Следует обратить внимание, что уменьшение выраженности симптомов существенно опережало изменения на МРТ.
Впервые регресс грыжи межпозвонкового диска, подтвержденный при компьютерной томографии у пациента 25 лет, описан F. Guinto и соавт. в 1984 г. [20]. В дальнейшем с введением в широкую практику МРТ, обладающей высокой точностью в оценке изменений мягких тканей, в том числе структур межпозвонковых дисков, появилось больше публикаций как отдельных клинических случаев, так и их серий [10—14, 16—18]. В нашей стране также описаны случаи регресса крупных грыж [15, 19].
В настоящее время в литературе рассматриваются три основных механизма регресса грыж дисков [12, 16, 21, 22]. Первый предложенный вариант — механическое «вправление» грыжи, носит преимущественно спекулятивный характер и гипотетически возможен лишь при сохранном фиброзном кольце, например при небольших протрузиях. Второй обсуждаемый механизм — дегидратация, вследствие которой происходит уменьшение объема грыжи. Это предположение основано на данных исследований, которые показывают более высокую вероятность регресса грыж у молодых пациентов с повышенным Т2-сигналом на МРТ (обусловленным высоким содержанием жидкости) [21].
Наиболее убедительной представляется третья гипотеза об иммунноопосредованной реакции против фрагментов грыжи [23—26]. В процессе развития межпозвонковый диск формируется как иммуннопривилегированный орган, без взаимодействия с иммунной системой, что исключает его из процессов иммунологической толерантности. При дегенерации диска и его экструзии (образовании грыжи), сопровождающейся нарушением целостности фиброзного кольца, пульпозное ядро контактирует с иммунной системой, которая воспринимает его как инородное тело и запускает сложный каскад биохимических и иммунологических реакций. Аутоиммунная реакция реализуется при активации продуцирующих антитела В-лимфоцитов и цитотоксических Т-лимфоцитов. Увеличивается продукция провоспалительных цитокинов (фактор некроза опухолей — ФНО, интерлейкины — IL-1α, IL-1β, IL-6 и IL-17), которые способствуют деградации внеклеточного матрикса, усилению экспрессии хемокинов. Это приводит к проникновению в диск активированных иммуноцитов и выработке эндотелиального фактора роста, способствующего неоваскуляризации и обеспечивающего усиление фагоцитоза и резорбции фрагментов грыжи диска. Воспалительные цитокины, такие как ФНО, дополнительно стимулируют выработку металлопротеиназ (особенно металлопротеиназы 7-го типа, вызывающей растворение коллагена).
Развитие воспалительных процессов в грыже диска было подтверждено при иммуногистохимическом исследовании материалов, полученных при операции у пациентов с люмбоишалгией: выявлен высокий уровень фосфолипазы А2, воспалительных интерлейкинов, хемокинов, матриксных металлопротеиназ различных групп [27]. В работе M. Yoshida и соавт. [28] на экспериментальной модели грыжи диска было выявлено повышение уровня ФНО и IL-1β уже в 1-е сутки. К 3-м суткам увеличивалось содержание моноцитарного хемоаттрактантного протеина 1-го типа, способствовавшего активной инфильтрации макрофагами, что приводило к регрессу грыжи через 12 нед.
Сроки и предикторы регресса грыжи диска до конца не изучены. В литературе представлены крайне вариабельные сроки регресса (от 3 до 30 мес), однако во многих исследованиях отмечается, что в большей степени регресс возможен при крупных грыжах с секвестрацией, что вероятно, провоцирует максимальный иммунный ответ. В 2014 г. М. Macki и соавт. [29] представили обзор литературы, посвященной самопроизвольному регрессу секвестрированных грыж дисков поясничного отдела позвоночника. Средний срок регресса грыж по данным МРТ составил 9,27±13,32 мес, при этом регресс клинических симптомов был отмечен намного раньше — в среднем через 1,33±1,34 мес от начала заболевания. Авторы объясняют, что регресс симптомов, значительно опережающий регресс грыжи, вероятно, соответствует естественному течению дискогенной радикулопатии. При исследовании динамики клинических симптомов было показано полное разрешение боли в спине, уменьшение выраженности пареза до 86%, чувствительных нарушений — до 68%, гипорефлексии — до 75%. В представляемом нами случае существенное клиническое улучшение на фоне консервативной терапии отмечено уже в течение 10 дней, при этом чувствительные нарушения регрессировали в меньшей степени. Радиографические изменения отмечались на сроке в 9 мес от начала заболевания.
Влияние типа грыжи диска на возможность ее регресса было изучено в систематическом обзоре С. Chiu и соавт. в 2015 г. [21]. Вероятность спонтанного уменьшения секвестраций достигала 96%, экструзий — 70%, протрузий — 41%. Шансы полного регресса для секвестров составляли 43%, а для экструзий — 15%. Авторы пришли к заключению, что чем крупнее грыжа диска, тем больший иммунный ответ она вызывает, а следовательно, увеличивается вероятность ее регресса. Кроме того, были отмечены перечисленные ниже особенности грыжи, предрасполагающие к ее уменьшению. К ним относится миграция фрагментов диска в эпидуральное пространство, как правило, ассоциированная с разрывом задней продольной связки, что соответствует проводившимся ранее исследованиям [30, 31]. Попадание фрагментов диска в эпидуральное пространство делает их более доступными для взаимодействия с иммунной системой и увеличивает шансы иммунноопосредованного лизиса. Контрастное усиление периферических отделов грыжи свидетельствует об их васкуляризации и возможности фагоцитоза. По данным R. Autio и соавт. [32], чем шире зона контрастирования, тем больше вероятность регресса. Высокая интенсивность сигнала в Т2-режиме соответствует большему содержанию жидкости в грыже диска и предрасполагает к дегидратационному механизму ее уменьшения. Авторы также отметили, что изолированный фактор регресса грыжи не всегда коррелирует с лучшим исходом заболевания, и напротив, клиническое улучшение возможно и без уменьшения грыжи; таким образом, еще раз подчеркивая, что уменьшение симптомов определяется не только и не столько радиологическими изменениями.
К аналогичному выводу пришли и А. el Barzouhi и соавт. [33] при изучении взаимосвязи между данными нейровизуализации и клиническим исходом. Через год от начала заболевания 84% пациентов отмечали хороший результат лечения. При этом на МРТ грыжа диска обнаруживалась у 35% пациентов с хорошим исходом и 33% пациентов группы с неудовлетворительными результатами лечения. В группе пациентов без грыжи диска удовлетворительный результат лечения наблюдался у 83%, но и в группе с сохраняющейся грыжей удовлетворительные результаты отмечены у 85%. Авторы заключили, что картина МРТ через год от начала заболевания не позволяет различать пациентов с разными исходами заболевания.
Представленный клинический случай иллюстрирует эффективность мультидисциплинарного консервативного лечения дискогенной радикулопатии с использованием эпидуральных блокад. Отмечена возможность регресса крупной секвестрированной грыжи диска. Уменьшение выраженности клинических симптомов в значительной мере опережало нейровизуализационные изменения, что вероятно, определяется особенностями течения иммунологических и биохимических процессов в зоне диско-радикулярного конфликта. Перспективным представляется изучение предикторов клинического исхода и регресса грыжи у пациентов с дискогенной радикулопатией для оптимизации тактики их ведения.
Авторы заявляют об отсутствии конфликта интересов.