дисплазия двенадцатиперстной кишки что такое
Рак двенадцатиперстной кишки
Рак двенадцатиперстной кишки — это злокачественная опухоль, образующаяся на слизистой оболочке, а также железистых тканях кишечника. Различается первичная и вторичная формы рака. В первом случае очаг опухоли находится в двенадцатиперстной кишки, а во втором рак распространяется из других органов. Это заболевание встречается у представителей обоих полов. Наиболее часто — после 55 лет.
Акции
Оперативные вмешательства со скидкой 7%.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Содержание статьи:
Рак двенадцатиперстной кишки – это злокачественный процесс с образованием опухоли, локализованной в области начального отдела тонкой кишки. По данным наблюдений двенадцатиперстная кишка несколько чаще страдает от злокачественного перерождения в сравнении с другими отделами тонкого кишечника. Но в целом, рак 12-перстной кишки достаточно редко встречающаяся опухоль – около 0,5-3% от всех раковых поражений пищеварительного тракта и до 45% от всех опухолей тонкой кишки.
Средний возраст болеющих приходится на 40-60 лет, частота возникновения у женщин либо мужчин практически одинаковая. Как первичная опухоль она проявляется редко, в основном имеет форму вторичного, метастатического поражения, возникающего при других заболеваниях – опухоли желудка либо кишечника с метастазами.
Причины и факторы риска
Относительно причин развития онкологии в области двенадцатиперстной кишки мнения экспертов расходятся. Есть данные о том, что причины возникновения рака этой локализации сходны с причинами опухолей желудка.
Предполагают, что есть связь с длительно текущей инфекцией, вызванной H. Pilori, кислотоустойчивыми бактериями. Язвенные дефекты, спровоцированные этим микроорганизмом, возникают чаще, чем в области желудка. Они возникают у 8 из 10 пациентов, в то время как в желудке только у 6 из 10 людей. Дуоденальные язвы чаще бывают у женщин, хотя встречаемость рака у них равна таковой у мужчин. Есть публикации о связи рака с ожирением, особенностями питания, включая некоторые национальные кухни мира.
Злокачественные опухоли двенадцатиперстной кишки могут возникать на фоне определенных провоцирующих факторов. К ним относятся:
Кроме того, одними из факторов риска называют вирусные инфекции, диабет, панкреатит. Имеет значение и неблагоприятная наследственность.
Рак двенадцатиперстной кишки: основные симптомы и признаки
Типичные симптомы рака двенадцатиперстной кишки практически не выявляются на ранних стадиях. Заболевание достаточно длительное время может протекать бессимптомно. Определить опухоль в это время можно случайно, при проведении обследований по поводу других заболеваний. В более поздней стадии возможны боли при раке двенадцатиперстной кишки. Но и они не всегда настораживают пациента, так как могут быть приняты за признаки несварения или переедания. Боль имеет тупой и разлитой характер, обычно она локализуется в верхней части живота, под ребрами или подложечкой. Возможно появление болезненных ощущений в ночные часы или после длительного голодания. По мере прогрессирования болезни может возникать интоксикация продуктами распада опухоли. Это проявляется потерей веса, резкой бледностью, постоянной слабостью.
Проявления рака во многом зависят от стадии рака, размера очага и дополнительных патологий, осложняющих состояние. На поздних стадиях рак может себя проявлять следующими признаками:
Если ткань опухоли распадается, повреждаются сосуды и открывается кровотечение, возможно появление черного стула.
Классификация рака 12-перстной кишки
Примерно 80% всех опухолей составляет экзокринный рак. Основная его форма – аденокарцинома. Реже возникает недифференцированная форма экзокринного рака. Чаще всего этот тип поражает перипапиллярный отдел кишки, опухоль циркулярно прорастает стенку, сужая ее просвет, что приводит к кишечной непроходимости. Реже возникает экзофитный рост с развитием кровотечения. Возможно развитие как одиночной, так и множественных первичных образований.
Около 5% составляют эндокринные опухоли (апудомы). Они могут быть в форме карциноида, инсулиномы, випомы, гастриномы, глюкагономы. Они обычно определяются в средней трети кишки. Растут медленно, инфильтрируют ткани.
Также возможно развитие неэпителиальных опухолей. Самой частой из них считается лейомиосаркома, достигающая размеров в 8 см и более. Реже бывает фибросаркома, достигающая 3 см, которая может иметь низкую и высокую дифференцировку. Также возможны злокачественные невриномы, ганглионейробластомы или нейрофибросаркомы, особенно часто они встречаются у детей.
Из сосудистых опухолей наиболее часто регистрируется лимфосаркома, стоящая на втором месте после экзокринного рака.
Стадии
Онкологами выделяется 4 стадии рака данной локализации. Они различаются по размерам опухолевого очага и распространению на соседние ткани:
По классификации TNM оценивается тяжесть ракового поражения двенадцатиперстной кишки на основании трех критериев.
Т – это первичная опухоль может иметь 4 степени:
Поражение лимфоузлов обозначается следующими стадиями.
Для определения распространенности опухоли используют классификацию М0 и М1. В нулевой стадии отдаленных метастазов нет, в первой – рак 12-перстной кишки дал отдаленные метастазы.
Диагностика
Основа диагностики – это инструментальные обследования. Выполняется дуоденоскопия с забором биопсии для определения природы опухоли, а также проводится рентген кишечника. Дополнительно проводят УЗИ органов брюшной полости, чтобы определить прорастание опухоли в сосуды, поджелудочную железу, поражение лимфоузлов, печени и скопление жидкости в животе (развитие асцита).
Ангиография помогает определить особенности кровоснабжения опухоли, что важно для оперативного ее удаления, обнаружения мелких метастазов в печень. Также важны анализы крови, мочи на уровень гастрина и серотонина.
Лечение рака двенадцатиперстной кишки
Обычно терапия рака двенадцатиперстной кишки включает в себя комбинацию операции с химиотерапевтическим и лучевым методами. Это позволяет максимально полно удалить первичный очаг опухоли и не допустить распространения метастазов на соседние органы, предотвращает рецидив онкологии.
Химиотерапию проводят с применением тщательно подобранных цитостатических препаратов, применяемых перед оперативным вмешательством, чтобы уменьшить размеры опухоли, и после него, чтобы полностью подавить оставшиеся клетки. Применение этого метода сопряжено с множеством побочных эффектов, поэтому за состоянием пациента тщательно следят врачи.
При хирургическом вмешательстве происходит полное удаление пораженной части кишки в пределах здоровых тканей. Операцию назначают лицам моложе 75 лет, при начальных стадиях болезни. При терминальных стадиях рака операцию не назначают.
При лучевой терапии применяется ионизирующее излучение, направленное на опухолевый очаг. Лучи подавляют рост опухоли, приводят к гибели клеток. Это помогает предотвратить распространение метастазов, а также повторный рост рака. Лучевую терапию проводят на любой стадии процесса.
Рак двенадцатиперстной кишки: прогнозы
При ежегодной диспансеризации и профилактических осмотрах можно выявить рак на ранней стадии. В первой стадии выживает после полноценного лечения до 98% пациентов. Они могут полностью вылечиться, имеют благоприятные прогнозы для жизни и здоровья.
Во второй стадии рака выживаемость на протяжении 5 лет достигает 70-90%, к третьей стадии она снижается до 40-70%, но прогнозы неблагоприятные, возможна инвалидность. На четвертой стадии выживает на протяжении 5 лет не более 30% больных. Болезнь лечится крайне тяжело.
Профилактика рака 12-перстной кишки
Основа профилактики опухолевых процессов в кишечнике – это здоровое питание, отказ от вредных привычек, регулярное проведение обследований у врача, своевременное лечение любых расстройств пищеварения.
Как облегчить состояние при кишечной метаплазии
Хроническое воспаление слизистой оболочки желудка на фоне нерационального питания, злоупотребления алкоголем и приема отдельных групп лекарственных медикаментов, со временем может привести к развитию кишечной метаплазии. Чаще всего заболевание диагностируется у людей средней возрастной группы и пожилых пациентов. Эта патология сопровождается характерными клиническими симптомами и негативно отражается на общем состоянии человека.
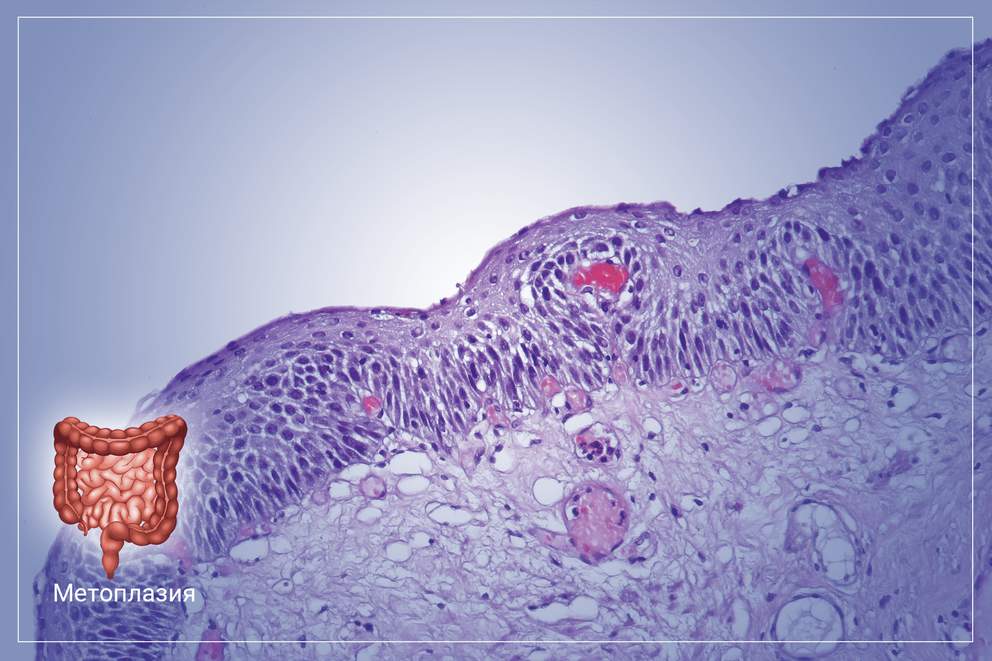
Что такое метаплазия
В основе этого заболевания лежит планомерная атрофия эпителия слизистой оболочки желудка, с последующим его замещением на эпителий толстого или тонкого кишечника. Изменённая слизистая оболочка начинает выполнять функции того органа, к которому оно принадлежит по факту. Таким образом, желудок теряет свои функции как орган пищеварения со всеми вытекающими последствиями. Метаплазия относится к редким патологиям пищеварительной системы, при этом не является самостоятельным заболеванием, а возникает только при длительном хроническом повреждении слизистой оболочки органа на фоне воспалительного процесса. Это заболевание несет прямую угрозу не только здоровью, но и жизни человека. Несмотря на это, своевременная диагностика и комплексное лечение дают все шансы на полное выздоровление.
Виды метаплазии
В гастроэнтерологии выделяют такие разновидности кишечной метаплазии или атрофии:
Кроме перечисленных двух видов, может развиваться и смешанный вариант кишечной метаплазии слизистой, при котором в желудке обнаруживаются клетки эпителия как толстого, так и тонкого кишечника.
По степени распространённости выделяют такие формы метаплазии:
Существует также классификация данного заболевания по характеру распространения. Выделяют такие разновидности метаплазии:
Абсолютная тонкокишечная метаплазия
Эта форма метаплазии характеризуется появлением клеток эпителия тонкого кишечника по всей площади желудка. Характерным признаком абсолютной тонкокишечной метаплазии является появление клеток Панета. По структуре и функциональным особенностям, желудок полностью напоминает тонкий кишечник. Эта форма метаплазии чаще сопровождается хроническим гастритом.
Частичная толстокишечная метаплазия
Для этой формы заболевания не характерно появление клеток Панета, но при этом наблюдается появление эпителиальных клеток, которые выстилают внутреннюю поверхность толстого кишечника. При толстокишечной метаплазии может нарушаться процесс дифференцирования и созревания клеток, что указывает на высокую вероятность образования злокачественной опухоли.
Причины возникновения
Первопричины развития данного состояния до конца не установлены, но существует ряд предрасполагающих факторов, которые могут спровоцировать развитие метаплазии. К таким факторам можно отнести:
Клинические симптомы
Для каждой формы метаплазии характерны свои симптомы, но существует ряд признаков, которые указывают на развитие данного состояния. К таким признакам относят:
Диагностика
Наиболее информативным методом диагностики метаплазии является фиброгастродуоденоскопия, с помощью которой удается не только обнаружить патологически измененные очаги на стенках желудка, но и взять образец биоматериала для последующего гистологического анализа. В отдельных случаях применяется методика гастроскопии с использованием контраста (хромогастроскопия). В качестве окрашивающего вещества используется метиленовый синий.
Лечение
Комплексное лечение включает использование безоперационных и хирургических методов. Лечение назначается индивидуально, при этом во внимание берутся такие факторы, как возраст пациента, результаты обследования и наличие сопутствующих заболеваний. Медикаментозное лечение может включать прием таких групп лекарственных медикаментов:
При кишечной метаплазии желудка очень важно позаботиться о нормализации микрофлоры, так как при нарушении баланса микроорганизмов в желудке и кишечнике страдает не только иммунитет, но и подрывается здоровье всего ЖКТ. Свою эффективность в восстановлении кишечной и желудочной микрофлоры доказал метапребиотик Стимбифид Плюс, содержащий натуральную питательную среду для полезных микроорганизмов, обитающих в просвете ЖКТ. Стимбифид Плюс не только восстанавливает нормальный баланс бактерий при хроническом гастрите, но и ускоряет процесс восстановления эпителия желудка, препятствуя дальнейшему прогрессированию метаплазии.
Современная стратегия ведения пациента с предраковыми заболеваниями желудка

Представлен обзор, обобщающий существующие международные рекомендации по ведению пациентов с атрофическим гастритом, кишечной метаплазией и дисплазией желудка. Показано, что пациенты с хроническим атрофическим гастритом или кишечной метаплазией имеют повы
The review summarize existing international recommendations for managing patients with atrophic gastritis, intestinal metaplasia and gastric dysplasia. It is shown that patients with chronic anthropic gastritis or intestinal metaplasia have an increased risk of stomach adenocarcinoma development. Helicobacter pylori eradication tends to relieve indications of chronic nonatrophic gastritis and can lead to partial regression of atrophic gastritis, and reduces the risk of stomach cancer development.
Несмотря на успехи в области диагностики и лечения, рак желудка остается серьезной проблемой в мировом масштабе, занимая шестое место по уровню заболеваемости и второе — в структуре смертности от онкологических заболеваний [1–2]. Самые высокие показатели отмечаются в странах Восточной и Центральной Азии, Латинской Америке, самые низкие — в Северной Америке. В Восточной Азии заболеваемость раком желудка составляет 32,1 на 100 000 у мужчин, 13,2 — у женщин, в Южной Корее — 57,8 и 23,5 на 100 000, в Японии 40,7 и 16,0 на 100 000 для мужчин и женщин соответственно [1–2]. Наименьшая заболеваемость наблюдается в Северной Америке и большинстве районов Африки. Так, в Соединенных Штатах Америки (5,5 на 100 000 у мужчин; 2,8 — у женщин) [1]. Россия относится к странам с умеренным риском рака желудка, наряду с Португалией, Сингапуром, Эстонией. По итогам 2018 г., согласно российской статистике, в структуре общей заболеваемости удельный вес опухолей желудка достигал 20,4 на 100 000 населения у мужчин и 8,8 — у женщин [3]. Улучшение эпидемиологической ситуации по раку желудка наблюдается, как правило, в странах, где разработаны профилактические мероприятия, высокий уровень осведомленности населения и длительное время существуют национальные программы скрининга и ведения пациентов с предраковыми заболеваниями [4].
Цель представленного обзора — обобщение существующих международных рекомендаций по ведению пациентов с атрофическим гастритом, кишечной метаплазией и дисплазией желудка.
В 2012 г. Европейским обществом гастроинтестинальной эндоскопии (ESGE), Европейской группой по изучению Helicobacter и микробиоты (EHMSG), Европейским обществом патологов (ESP) и Португальским обществом гастроинтестинальной эндоскопии (SPED) были разработаны первые международные рекомендации по лечению предраковых состояний и изменений желудка (MAPS I). В 2019 г. опубликована обновленная версия рекомендаций под названием MAPS II [4]. Данные рекомендации были представлены на рассмотрение в разных странах.
Различные формы рака имеют свои специфические характеристики, знание которых позволит оптимизировать диагностику рака желудка на ранних стадиях. Подавляющее большинство раков желудка — аденокарциномы (АК, около 90%), которые происходят из желез слизистой оболочки желудка. Аденокарциномы желудка (АКЖ) подразделяют на кардиальные и некардиальные. Выделяют два основных гистологических типа некардиальных АКЖ: диффузные и кишечные. Кардиальной формой рака желудка является некардиальная аденокарцинома кишечного типа (90% АКЖ). Последняя имеет строение опухоли, сходное с картиной рака кишки. Для них характерны отчетливые железистые структуры, состоящие из высокодифференцированного цилиндрического эпителия с развитой щеточной каемкой. Диффузный тип опухоли представлен слабо организованными группами или одиночными клетками с большим содержанием муцина (перстневидные клетки) и характеризуется диффузным инфильтративным ростом. Возможен смешанный тип — в опухоли присутствуют участки кишечного и диффузного типа [5]. Дифференцированный тип чаще встречается у пожилых мужчин и развивается медленно, тогда как диффузный тип чаще встречается у женщин более молодого возраста и имеет худший прогноз [5].
Обзор представленных рекомендаций не распространяется на наследственный/семейный диффузный рак желудка, для которого разработаны специальные рекомендации [6].
Аденокарцинома желудка кишечного типа представляет собой окончательный исход последовательности «воспаление — атрофия — метаплазия — дисплазия — карцинома», известной как каскад Корреа [7–11].
Рекомендация 1 (MAPS II). Пациенты с хроническим атрофическим гастритом или кишечной метаплазией подвержены риску развития аденокарциномы желудка (высокий уровень доказательности) [4].
Хронический атрофический гастрит и кишечную метаплазию (КМ) рассматривают как предраковые состояния, поскольку они сами по себе связаны с риском развития рака желудка и на их фоне возможно развитие дисплазии и аденокарциномы [7–11].
Рекомендация 2 (MAPS II). Гистологически подтвержденная кишечная метаплазия — наиболее надежный маркер атрофии слизистой оболочки желудка (высокий уровень доказательности) [4].
Рекомендация 3 (MAPS II). Необходимо выявлять пациентов с гастритом на поздних стадиях, т. е. с атрофией и (или) кишечной метаплазией, слизистой оболочки как антрального отдела желудка, так и тела желудка, поскольку считается, что они подвержены более высокому риску развития аденокарциномы желудка (умеренный уровень доказательности, сильная рекомендация).
Рекомендация 4 (MAPS II). Дисплазию тяжелой степени и инвазивную карциному следует рассматривать как исходы, которые необходимо предотвратить при лечении пациентов с хроническим атрофическим гастритом или кишечной метаплазией (умеренный уровень доказательности, сильная рекомендация).
Рекомендация 5 (MAPS II). У пациентов с эндоскопически определяемыми патологическими изменениями, указывающими на дисплазию легкой или тяжелой степени или карциному, следует определить стадию заболевания и начать лечение (высокий уровень доказательности, сильная рекомендация).
Рекомендация 6 (MAPS II). Эндоскопия высокого разрешения в сочетании с хромоэндоскопией более эффективна, чем эндоскопия высокого разрешения в белом свете, при диагностике предраковых состояний желудка и неопластических поражений на ранней стадии (высокий уровень доказательности).
Рекомендация 7 (MAPS II). При наличии возможности и после надлежащего обучения для диагностики предраковых состояний желудка следует применять виртуальную хромоэндоскопию с увеличением или без увеличения изображения, что позволяет выполнять контролируемую биопсию на участках атрофических и метапластических изменений, а также обеспечивает выявление неопластических поражений (умеренный уровень доказательности, сильная рекомендация).
Рекомендация 8 (MAPS II). Для надлежащего определения стадии предраковых состояний желудка первая диагностическая эндоскопия верхнего отдела желудочно-кишечного тракта должна включать взятие биопсийных образцов из желудка для определения наличия инфекции Helicobacter pylori и выявления атрофического гастрита на поздних стадиях (умеренный уровень доказательности, сильная рекомендация) [4].
Рекомендация 9 (MAPS II). Следует выполнить биопсию как минимум на двух топографических участках (по малой и большой кривизне, как в антральном отделе желудка, так и в теле желудка). Следует дополнительно выполнить биопсию видимых предполагаемых неопластических поражений (умеренный уровень доказательности, сильная рекомендация) [4].
Рекомендация 10 (MAPS II). Для выявления пациентов с гастритом на поздних стадиях можно использовать системы гистопатологического определения стадии заболевания (например, оперативную систему оценки гастрита (OLGA) и оперативную систему оценки гастрита, основанную на кишечной метаплазии (OLGIM)). Стадии III и IV могут указывать на пациентов, подверженных более высокому риску развития рака желудка [12].
Следует рассмотреть возможность выполнения дополнительной биопсии из угла желудка (умеренный уровень доказательности, слабая рекомендация). Данный подход позволяет обеспечить максимальную степень выявления пациентов с предраковыми состояниями, в особенности в случаях, когда применение хромоэндоскопии для прицельной биопсии невозможно [4].
В случае выявления патологического изменения и результатов эндоскопической оценки, указывающих на наличие дисплазии, рекомендуется проводить резекцию патологического участка без дополнительной биопсии [4].
При наличии возможности для диагностики предраковых состояний желудка следует применять виртуальную хромоэндоскопию с увеличением или без увеличения изображения, что позволяет выполнять контролируемую биопсию на участках атрофических и метапластических изменений, а также обеспечивает выявление неопластических поражений. Эндоскопия высокого разрешения в сочетании с хромоэндоскопией более эффективна, чем эндоскопия высокого разрешения в белом свете, при диагностике предраковых состояний желудка и неопластических поражений на ранней стадии. Если при такой эндоскопии высокого разрешения не выявлены патологические изменения, рекомендуется выполнить биопсию для определения стадии гастрита (если ее не выполняли ранее) и эндоскопическое наблюдение в течение от 6 месяцев (при дисплазии тяжелой степени) до 12 месяцев (при дисплазии легкой степени) [4].
Дисплазия желудка представляет собой предпоследнюю стадию последовательности желудочного канцерогенеза. Ее определяют как гистологически подтвержденные неопластические изменения эпителия без признаков тканевой инвазии, что указывает на непосредственное неопластическое предраковое изменение [13]. Всемирная организация здравоохранения подтвердила классификацию дисплазии/интраэпителиальной неоплазии [14]:
Диагноз «неопределенная дисплазия/неоплазия» не следует изначально рассматривать как безобидный, несмотря на то, что у большинства пациентов прогноз будет благоприятным. В действительности в одном из исследований было установлено, что 26,8% резецированных поражений, классифицированных как неопределенная дисплазия/неоплазия по результатам биопсии перед резекцией, фактически представляли собой неопластические поражения (5,0% — аденома и 21,8% — ранний рак желудка) [15].
Следует помнить, что даже дисплазия легкой степени может представлять собой злокачественное новообразование [16].
В случае видимых патологических изменений одной эндоскопической биопсии недостаточно для диагностики злокачественного новообразования, при наличии любого эндоскопически определяемого патологического изменения с любыми неопластическими изменениями необходимо производить его эндоскопическую резекцию[4].
Рекомендуется проверка гистологических препаратов и немедленная (в кратчайшие возможные сроки) повторная оценка с применением эндоскопии высокого разрешения и хромоэндоскопии [4].
При отсутствии эндоскопически определяемых патологических изменений у пациентов с дисплазией рекомендуется выполнять немедленную повторную оценку с применением эндоскопии высокого разрешения и хромоэндоскопии (виртуальной или с применением красителя) [4].
Пациентам с неопределенной дисплазией, дисплазией, как и с карциномой, диагностированными на основании результатов неприцельной биопсии, необходимо дообследование и лечение только в клиниках, специализирующихся на диагностике и эндоскопическом лечении рака желудка [4].
Неинвазивные методы диагностики предраковых изменений слизистой оболочки желудка
Низкий уровень пепсиногена I в сыворотке крови и (или) низкое соотношение пепсиногена I/II позволяет выявлять пациентов с атрофическим гастритом на поздних стадиях. У таких пациентов рекомендуется выполнять эндоскопию, в особенности при отрицательном результате серологического теста на H. pylori. В качестве предельных значений указывается уровень пепсиногена I
* ФГБОУ ВО МГМСУ им. А. И. Евдокимова Минздрава России, Москва
** ФГБОУ ВО ОмГМУ МЗ РФ, Омск
*** МЦ ЦБ РФ, Москва
**** ФГБОУ ВО СибГМУ Минздрава России, Томск
# ФГБОУ ВО КубГМУ Минздрава России, Краснодар
## ГБУЗ ГБ № 3 г. Сочи Минздрава КК, Сочи
### ИГМАПО — филиал ФГОУ ДПО РМАНПО Минздрава России, Иркутск
#### ФГБОУ ВО КрасГМУ им. проф. В. Ф. Войно-Ясенецкого Минздрава России, Красноярск
@ ФГБОУ ВО УрГМУ Минздрава России, Екатеринбург
@@ ФГБОУ ВО Южно-Уральский ГМУ Минздрава России, Челябинск
Современная стратегия по ведению пациента с предраковыми заболеваниями желудка/ Л. Б. Лазебник, Е. А. Лялюкова, Г. В. Белова, И. В. Долгалёв, Н. В. Корочанская, В. К. Косёнок, А. С. Лялюкова, Е. В. Онучина, М. М. Петрова, Л. В. Прохорова, А. С. Сарсенбаева
Для цитирования: Лечащий врач № 9/2019; Номера страниц в выпуске: 60-64
Теги: хронический атрофический гастрит, кишечная метаплазия, аденокарцинома желудка