дисплазия тазобедренных суставов у подростков что делать
Дисплазия тазобедренных суставов у подростков что делать
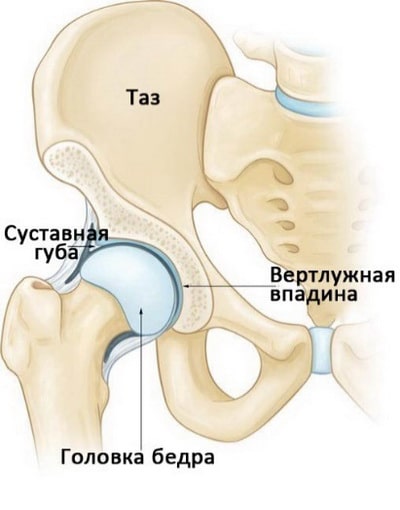
Тазобедренный сустав — это шаровидный сустав, образованный головкой бедра и вертлужной впадиной таза. В нормальном тазобедренном суставе форма головки бедра точно соответствует форме вертлужной впадины. У молодых людей с дисплазией тазобедренный сустав не развивается нормально — вертлужная впадина у них слишком мелкая и не обеспечивает адекватную стабилизацию и покрытие головки бедра. Это характеризуется болевым синдромом в тазобедренном суставе и приводит к раннему развитию остеоартрита — состояния, при котором происходит изнашивание суставного хряща.
Дисплазия тазобедренного сустава у подростков обычно является конечным результатом врожденной дисплазии — состояния, присутствующего уже в момент рождения или развивающегося в раннем детстве. В младенческом возрасте всегда проводится скрининг на предмет дисплазии тазобедренного сустава у ребенка, однако некоторые ее случаи остаются недиагностированными или не отличаются значительными изменениями и лечения в раннем возрасте не требуют. Симптомы дисплазии тазобедренного сустава у этих пациентов могут отсутствовать вплоть до достижения ребенком подросткового возраста.
Лечение дисплазии тазобедренного сустава у подростков фокусируется на купировании болевого синдрома и сохранении функции собственного тазобедренного сустава настолько долго, насколько это возможно. Во многих случаях для этого может быть показана операция, целью которой является восстановление нормальной анатомии тазобедренного сустава и профилактика раннего развития остеоартрита.
Тазобедренный сустав — это один из самых крупных суставов человеческого тела. Это шаровидный сустав, образованный вертлужной впадиной таза и головкой бедренной кости.
Тазобедренный сустав — это шаровидный сустав. У здорового человека головка бедра плотно «сидит» в вертлужной впадине.
Суставные поверхности вертлужной впадины и головки бедра покрыты гладкой тканью, называемой суставным хрящом. Он образует ровную поверхность, обеспечивающую возможность свободного скольжения суставных концов костей друг относительно друга при движениях.
По периферии вертлужная впадина окружена прочным фиброзно-хрящевым кольцом, называемым суставной губой. Суставная губа увеличивает глубину вертлужной впадины и стабильность сустава.
У пациентов с дисплазией тазобедренного сустава вертлужная впадина неглубокая и не покрывает адекватно головку бедра.
В результате этого меняется распределение сил между сочленяющимися суставными поверхностями. Часть нагрузок берет на себя суставная губа, а на меньшие по площади участки суставного хряща могут действовать более значительные нагрузки. Со временем гладкий суставной хрящ изнашивается, а суставная губа разрывается. Такие дегенеративные изменения приводят к раннему развитию остеоартрита тазобедренного сустава.
Тяжесть дисплазии тазобедренного сустава варьирует у разных пациентов. В наиболее легких случаях головка бедра может просто неплотно «сидеть» в вертлужной впадине, а в более тяжелых случаях может формироваться выраженная нестабильность тазобедренного сустава либо головка бедра может быть полностью вывихнута из вертлужной впадины.
Дисплазия тазобедренного сустава у подростков обычно является результатом врожденной дисплазии, которая не была диагностирована или которую не лечили в младенческом возрасте или раннем детстве.
Дисплазия тазобедренного сустава может быть наследственной. Она может характеризоваться поражением любого тазобедренного сустава и встречаться у любого человека. Чаще же поражается левый тазобедренный сустав и чаще у:
Дисплазия тазобедренного сустава сама по себе не является источником болевого синдрома. Болевой синдром развивается вследствие дегенеративных изменений суставной губы и суставного хряща, обусловленных неправильным распределением нагрузок в тазобедренном суставе. В большинстве случаев боль:
Некоторые пациенты также могут ощущать щелчки, блокирования и другие дискомфортные ощущения в паховой области.
В ходе физикального обследования доктор обсудит с вами анамнез ребенка и имеющиеся у него жалобы. Затем он осмотрит тазобедренный сустав ребенка, оценит объем движений в суставе и попытается воспроизвести болевые или другие ощущения в тазобедренном суставе.
Лучевая диагностика
В большинстве случаев дисплазия тазобедренного сустава у подростков диагностируется при обычном физикальном обследовании. Доктор может назначить дополнительные методы исследования для исключения других причин болевого синдрома и для подтверждения диагноза.
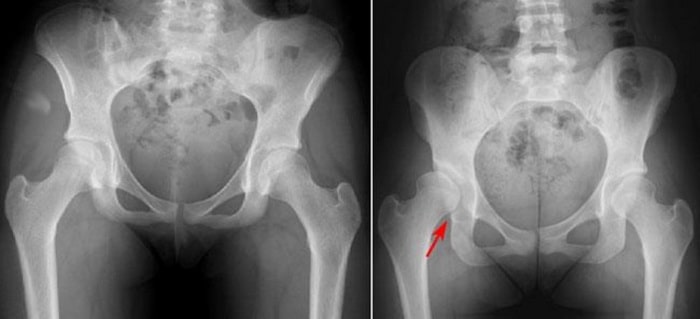
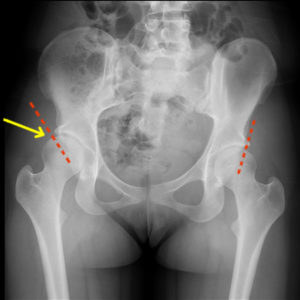
(Слева) Рентгенограмма нормальных тазобедренных суставов. (Справа) На этой рентгенограмме представлен случай дисплазии тазобедренного сустава (стрелка). Вертлужная впадина отличается меньшей глубиной и лишь частично покрывает головку бедра.
Лечение дисплазии тазобедренного сустава у подростков направлено на замедление или предотвращение развития остеоартрита тазобедренного сустава и максимально долгое сохранение функции собственного сустава.
Консервативное лечение
Доктор может порекомендовать консервативное лечение в случаях минимально выраженной дисплазии и при отсутствии повреждения суставной губы или суставного хряща. Также консервативное лечение может быть начальным вариантом лечения в случаях выраженных изменений сустава, когда единственным методом хирургического лечения остается тотальное эндопротезирование.
Наиболее распространенными вариантами консервативного лечения являются:
Наблюдение. Если ребенок практически не жалуется на тазобедренный сустав, а дисплазия у него выражена минимально, доктор может предложить просто понаблюдать за течением болезни и убедиться, что она не будет прогрессировать со временем. В таком случае доктор будет осматривать ребенка каждые 6-12 месяцев и при появлении признаков прогрессирования заболевания предложит соответствующее лечение.
Изменение образа жизни. Доктор может порекомендовать оградить ребенка от тех видов физической активности, которые вызывают боль или дискомфортные ощущения в тазобедренном суставе. При наличии у ребенка избыточного веса его коррекция также поможет снизить нагрузку на тазобедренный сустав.
Физиотерапия. Включает специфические упражнения, которые помогут увеличить объем движений в суставе и укрепить окружающие сустав мышцы. В некоторой степени это уменьшит нагрузки на поврежденные суставную губу и хрящ.
Медикаментозная терапия. Нестероидные противовоспалительные препараты, например, ибупрофен и напроксен, помогают уменьшить боль и отек в измененном суставе. Еще одними противовоспалительными препаратами являются кортикостероиды, которые вводят непосредственно в сустав. Это также позволяют уменьшить боль и воспаление, однако эффект этот временный.
Если ребенок жалуется на боль в суставе, а объем повреждения суставного хряща ограничен, доктор может порекомендовать операцию. Наиболее частым вариантом хирургического лечения дисплазии тазобедренного сустава у детей является остеотомия. «Остеотомия» дословно означает «пересечение кости». Эта операция заключается в переориентации вертлужной впадины или бедра с целью восстановления более анатомичного положения суставных поверхностей.
Существуют различные варианты остеотомий. Выбор конкретного из них определяется несколькими факторами:
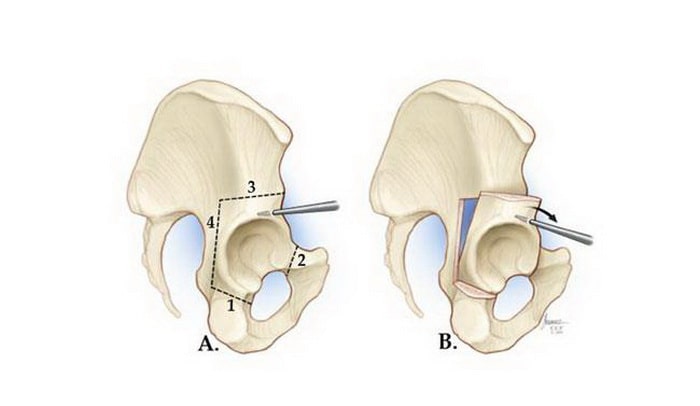
Периацетабулярная остеотомия (ПАО). На сегодняшний день это наиболее распространенный вариант хирургического лечения дисплазии тазобедренного сустава у подростков. «Периацетабулярная» означает «вокруг вертлужной впадины».
(А) При периацетабулярной остеотомии выполняются четыре разреза тазовой кости. (В) Положение вертлужной впадины меняется с помощью специального инструмента.
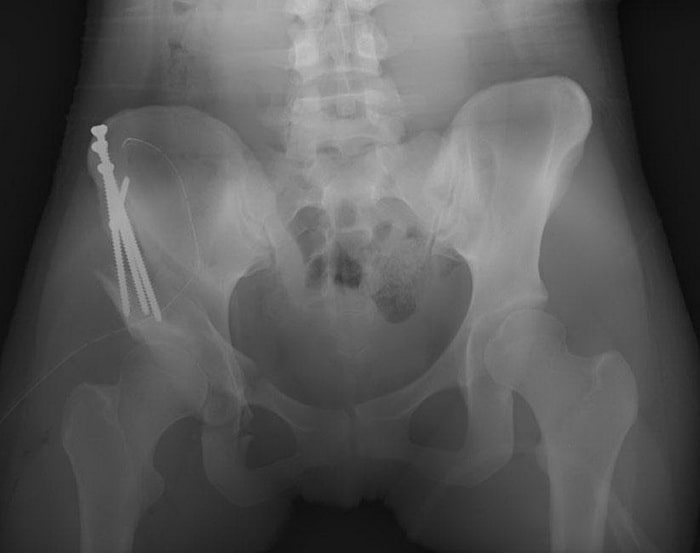
ПАО в большинстве случаев занимает 2-3 часа. Во время такой операции доктор выполняет четыре разреза тазовой кости вокруг вертлужной впадины. Затем вертлужная впадина ротируется, возвращается в более анатомичное относительно головки бедра положение. Операция выполняется под рентгенологическим контролем. Новое положение вертлужной впадины до наступления сращения фиксируется винтами.
Рентгенограмма после периацетабулярной остеотомии и фиксации вертлужной впадины винтами.
Артроскопия. В сочетании с ПАО доктор может выполнить артроскопию тазобедренного сустава для восстановления разрыва суставной губы. Во время артроскопии доктор вводит в сустав небольшую камеру, называемую артроскопом. Изображение с камеры транслируется на телевизионный экран, и доктор под таким визуальным контролем выполняет в суставе необходимые манипуляции. Артроскопические вмешательства включают:
Осложнения
Как и любая другая операция, ПАО сопряжена с определенными рисками. Доктор обсудит с вам каждый из этих рисков и примет все необходимые меры для их предотвращения.
Риск осложнений операции относительно невелик, однако наиболее распространенными осложнениями такой операции являются:
Восстановление
Ребенок будет оставаться в стационаре 2-4 дня после операции. Этот период необходим для наблюдения за состоянием ребенка и обезболивания.
В большинстве случаев нагрузка на ногу исключается в течение 6 недель — 3 месяцев после операции, которые необходимы для сращения остеотомии. В этот период ребенок должен будет пользоваться костылями.
Примерно через 6 недель после операции выполняется контрольная рентгенография для оценки сращения остеотомии. В этот период доктор решит, возможна ли нагрузка на ногу и когда можно начать физиотерапию. Физиотерапевт покажет ребенку специальные упражнения, которые помогут сохранить подвижность тазобедренного сустава и укрепить мышцы.
Результаты
Периацетабулярная остеотомия обычно эффективно позволяет избавить пациента от болевого синдрома и отсрочить необходимость в эндопротезировании тазобедренного сустава. А будет ли необходима эта операция в будущем, зависит от нескольких факторов, в т.ч. от выраженности остеоартрита тазобедренного сустава, на котором выполнена ПАО.
Дисплазия тазобедренного сустава у взрослых и детей: причины, диагностика, лечение, последствия
Дисплазия тазобедренного сустава — врожденное заболевание, которое без грамотного лечения с высокой вероятностью приводит к вывиху или подвывиху головки бедренной кости. Дисплазия представляет собой недоразвитие соединительной ткани, участвующей в его формировании, в том числе и связочного аппарата. Степень недоразвития сильно варьируется: от незначительной гипермобильности до грубых нарушений подвижности.
Дисплазия ТБС взрослого человека на рентгене
Что такое дисплазия тазобедренного сустава
Это понятие включает достаточно широкий диапазон патологических изменений ТБС:
Дисплазия сопровождается выраженными нарушениями биомеханики движений бедра, что приводит к перегрузке суставного хряща и раннему развитию остеоартроза у молодых людей. Поэтому очень важно выявить дисплазию ТБС у ребенка как можно раньше, так как без лечения она приводит к инвалидизации. Родители могут заподозрить это заболевание по асимметрии кожных складок на бедрах, укорочению ноги и ограничению подвижности бедра при отведении ноги в сторону.
Во всем мире дисплазия относится к широко распространенным врожденным заболеваниям — средняя частота встречаемости колеблется от 2 до 4%. Значительно больше болезни подвержен женский пол — до 80% всех пациентов это девочки. Также отмечается выраженная расово-этнические зависимость. У скандинавских народов частота встречаемости достигает 4%, у европейцев 1-2%, у южных китайцев, негров и индейцев Южной Америки почти не встречается, а больше всего подвержены этой патологии индейцы Северной Америки.
Видео биомеханики дисплазии
Почему возникает дисплазия ТБС: причины и механизмы развития
К возникновению дисплазии тазобедренного сустава приводит целый комплекс причин. При определенных обстоятельствах вероятность ее возникновения возрастает в несколько раз. Предрасполагающие факторы:
Существует несколько теорий возникновения дисплазии ТБС. В рамках гормональной теории предполагается, что одним из ключевых факторов развития патологии является дисбаланс между эстрогенами и прогестероном. В эксперименте на крысах (https://link.springer.com/article/10.1007/BF00266341) было показано, что повышенное содержание эстрогенов препятствует развитию дисплазии, в то время как повышение концентрации прогестерона способствует ее формированию.
В рамках механической теории большое значение придается механическим факторам, действующим на плод в период его интенсивного роста. Так, большой размер плода и тазовое его предлежание сопровождаются более интенсивным воздействием деформирующих сил на тазобедренный сустав. Что в конечном счете и приводит к его нестабильности, вывиху или подвывиху.
Это интересно! У народов, традиции которых предусматривают тугое пеленание детей, дисплазия тазобедренного сустава встречается чаще (https://www.sciencedirect.com/science/article/abs/pii/S0031395514001461?via%3Dihub).
Механизм развития дисплазии ТБС непосредственно связан с его анатомо-физиологическими особенностями у детей. У детей вертлужная впадина более плоска, она расположена почти вертикально (у взрослых — наклонно), связочный аппарат более эластичен. Удержание головки бедренной кости в вертлужной впадине осуществляется за счет круглой связки, суставной губы и связочного аппарата.
В зависимости от того, какой из элементов ТБС преимущественно поражается, выделяют следующие формы дисплазии:
Нарушения развития одного из вышеупомянутых элементов ТБС приводят к тому, что головка бедренной кости не может удержаться в вертлужной впадине — она смещается кнаружи и вверх. При частичном выходе суставной поверхности головки за пределы впадины развивается подвывих головки. При прогрессировании процесса суставные поверхности впадины и головки утрачивают контакт, при этому суставная губа подворачивается внутрь сустава — так развивается истинный вывих бедра.
Как проявляется дисплазия тазобедренного сустава — симптомы и признаки
Родители грудного ребенка в состоянии сами заподозрить наличие у него дисплазии ТБС. Типичные признаки:
Асимметрия кожных складок может отсутствовать при двустороннем поражении.
Диагностика дисплазии у детей
Заподозрить дисплазию ТБС у новорожденного ребенка можно еще в период нахождения в роддоме. При подозрении на патологию врачи обязательно рекомендуют в течение 3-х недель после выписки обратиться к детскому ортопеду. Дети с сомнительным диагнозом и при наличии большого количества факторов риска осматриваются специалистом каждые 3 месяца.
Диагностика дисплазии ТБС у детей включает:
Окончательный диагноз выставляется только при наличии клинических признаков в сумме с инструментально выявленными патологическими изменениями в суставах.
Последствия дисплазии тазобедренного сустава
Незначительные изменения в суставах, обусловленные дисплазией, в молодом возрасте могут длительное время ничем не проявляться. Но с возрастом увеличивается риск вероятности развития диспластического коксартроза. При этом, чем более выражены патологические изменения, тем в более раннем возрасте формируется коксартроз. У некоторых пациентов он развивается уже в возрасте 25-27 лет. Обычно первые симптомы коксартроза проявляются при уменьшении двигательной активности, у женщин очень часто он манифестирует во время беременности.
Типичные признаки диспластического коксартроза — внезапное начало и стремительное прогрессирование. Сначала появляются неприятные ощущения при движении, затем боли и ограничение подвижности сустава. По мере прогрессирования болезни происходит формирование порочной установки бедра — нога в тазобедренном суставе развернута кнаружи и несколько согнута.
При тяжелой дисплазии, проявляющейся истинным вывихом бедра, и несвоевременном его вправлении возможно формирование неполноценного ложного сустава. В современном мире это осложнение практически не встречается ввиду хорошей диагностики.
Методы лечения
Множество исследований (вот лишь один обзор — https://insights.ovid.com/pubmed?pmid=12089497 ) показало, что в 96% случаев патологические изменения, выявленные в ТБС у новорожденных детей с помощью УЗИ, спонтанно исчезают в течение 6 недель. Лечению должны подвергаться только те дети, у кого патологические симптомы сохраняются более 1,5 месяцев. Лечение в этом случае должно начинаться как можно раньше.
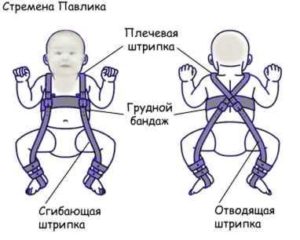
У детей используется преимущественно консервативное лечение, заключающееся в использовании различных конструкций, удерживающих бедро в определенном положении. У детей младшего возраста применяют мягкие эластичные конструкции, например, ортопедический бандаж “стремена Павлика” (Pavlik harness). Ношение бандажа обязательно дополняется ЛФК со специально разработанными комплексами упражнений и массажем ягодичных мышц.
В тяжелом случае дисплазии при истинном вывихе бедра выполняется одномоментное вправление головки с последующим наложением гипсовой повязки. Гипсование применяется у детей в возрасте от 2 до 6 лет. В крайнем случае у детей до 8 лет прибегают к скелетному вытяжению. Продолжительность гипсовой иммобилизации может составлять несколько месяцев.
У детей старшей возрастной группы при неэффективности консервативной терапии проводят корригирующие операции. Известно несколько их разновидностей:
Прогноз при дисплазии тазобедренного сустава очень хороший. При раннем начале лечения полного восстановления функции сустава удается добиться в большинстве случаев. Без лечения же эта патология приводит к коксартрозу, требующему в дальнейшем эндопротезирования суставов.
Как определить дисплазию тазобедренного сустава у ребенка?
Содержание публикации:
Многие родители приходят обследовать ребенка, слышат диагноз и ничего не понимают, но тут же начинают переживать. С одной стороны, это нормально, все-таки человек, который не связан с медициной, не должен углубляться в тему. А с другой, врачам необходимо поучиться на пальцах объяснять, какая патология у ребенка и что с этим делать.
Например, диагноз «дисплазия тазобедренного сустава», с которым рождается до 25% новорожденных малышей, явно поставит в ступор любого взрослого. Сегодня хочу уделить внимание этой патологии, рассказать о ней подробнее и уверить всех родителей, что это лечится. Безусловно, если вовремя обнаружить и назначить правильное лечение.
Нарушение формируется еще внутриутробно, но на УЗИ этого не видно. Важно заметить это уже при рождении.
Что влияет на появление такой патологии у детей?
Причин несколько, воздействие могут оказать как внутренние, так и внешние факторы.
Опять же, не забываем брать в расчет генетическую предрасположенность, рождение ребенка раньше срока и с недостаточной массой тела, заболевания эндокринной системы у беременной.
3 формы врожденной дисплазии тазобедренного сустава
Кроме этого, дисплазия может иметь как легкое, так и тяжелое течение. Поэтому формы еще подразделяются на степени:
Какие симптомы указывают на то, что у ребенка, скорее всего, дисплазия тазобедренного сустава? Как определить?
Еще в роддоме неонатолог или педиатр осматривают ребенка. И если есть видимые изменения, могут назначить дополнительные обследования для постановки диагноза. Никто не исключает такую ситуацию, что сразу очевидных признаков, указывающих на патологию, не было, они появились спустя несколько месяцев.
Поэтому важно посещать специалиста несколько раз в год, чтобы не упустить следующие симптомы:


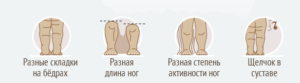
Чтобы это определить, положите ребенка на спину, выпрямите его ноги, а затем согните в коленях (они должны быть на одном уровне). 1 колено выше или ниже другого? Скорее всего, суставы у малыша расположены на разной высоте.

Определить это можно, если вы положите ребенка на спину, согнете его ноги в коленях и разведете в стороны. Дети до 1 года обладают хорошей гибкостью, даже без применения силы вы сможете развести бедра до такого уровня, что они попросту «лягут». У малыша однозначно дисплазия тазобедренного сустава, если при разведении бедер вы услышали щелчок или амплитуда бедер отличается от другого.
Есть еще несколько вариантов, которые помогут определить дисплазию тазобедренного сустава у ребенка. К ним относятся:
Как лечить?
Чтобы исключить патологию, запишитесь на УЗИ тазобедренных суставов у детей, которое в «ИдеалМед» проводят малышам с первых дней жизни. С помощью диагностики можно оценить суставную поверхность, внутрисуставные и окружающие сухожилия, мышцы и др.
Если же врач поставил диагноз спустя 2-4 недели жизни ребенка, в таком случае можно использовать специальные терапевтические штаны с распорками. Возможно, могут понадобиться дополнительные упражнения для расслабления мышц, физиотерапия.
Ортезы же используют в тех случаях, если наблюдается вывих бедра. За счет этого устройства можно достичь стабильного положения головки бедренной кости и тем самым закрыть выход головки из суставной впадины.
Если вы подозреваете наличие патологии у ребенка, не ждите, что все изменится само собой. Отправляйтесь к специалисту, который сможет своевременно поставить диагноз и назначить лечение.
Автор: Суховей Айла Джалаловна
врач УЗИ первой категории, стаж — более 23 года
Дисплазия тазобедренного сустава
Дисплазия – этот термин означает нарушение формирования какого-либо органа или системы организма. В этом материале мы будем говорить о дисплазии тазобедренного сустава.
Под дисплазией тазобедренного сустава понимают нарушение формирования тазобедренного сустава, захватывающее все составляющие сустав элементы: костно-хрящевую основу, связочно-капсульный аппарат и мышечный компонент. Это определение довольно обширно и включает в себя физиологическую незрелость тазобедренного сустава, предвывих, подвывих и вывих бедра.
Физиологическая незрелость заключается в незавершенном формировании компонентов сустава без нарушения конгруентности (правильного сопоставления) суставных поверхностей костей и, как правило, требует минимального лечения или только динамического наблюдения и именно этой форме патологии тазобедренного сустава в основном присваивается диагноз «дисплазия», хотя это не совсем правильно терминологически. При выраженной незрелости тазобедренного сустава необходимо провести лечение для создания выгодных условий правильного созревания компонентов сустава.
Предвывих бедра – это уже патология сустава, связанная с отсутствием стабильности головки бедренной кости в другом компоненте тазобедренного сустава – вертлужной впадине и уже требует пристального внимания. При отсутствии адекватного лечения предвывих бедра может привести к развитию деформации сустава (артрозу), что приводит к болевому синдрому и нарушению подвижности сустава, а так же может привести к вывиху бедра после начала ходьбы.
Вывих бедра – наиболее тяжелая форма патологии развития тазобедренного сустава, заключающаяся в практически полном несоответствии суставных поверхностей головки бедренной кости и вертлужной впадины. Такой порок развития сустава требует максимальных усилий по тщательной диагностике и активного и скорейшего лечения. Поздняя диагностика или неадекватное лечение приводит к грубым нарушениям подвижности тазобедренного сустава и, в конечном итоге, приводит к инвалидности.
Теперь нам понятно, почему дисплазии тазобедренного сустава уделяется так много внимания докторами педиатрами и ортопедами. Почему же наиболее подвержен этим напастям именно тазобедренный сустав?
Дело в том, что тазобедренный сустав в силу своих анатомо-физиологических особенностей является наиболее нагруженным суставом нашего организма и сбой в одном из составляющих его компонентов приводит к нарушению функции сустава и, в конечном итоге, к ухудшению качества жизни пациента. Именно поэтому диагноз дисплазии тазобедренного сустава так часто можно слышать из уст ортопеда, хотя нельзя не признать факт некоторой гипердиагностики данной патологии, но, учитывая тяжесть последствий при отсутствии лечения, это все же оправдано.
Как часто встречается дисплазия тазобедренного сустава?
По статистике встречаемость дисплазии тазобедренного сустава составляет 4-6 случаев на 1000 новорожденных, у девочек встречается в 6-7 раз чаще. Одностороннее поражение преобладает над двусторонним (причем чаще поражается левый тазобедренный сустав). Отмечается наследование от матери к дочери. Факторов, приводящих к нарушению внутриутробного формирования сустава, отмечено достаточно много, среди них отмечены тазовое предлежание плода, узость матки, маловодие, токсические и биологические (в первую очередь вирусные заболевания матери в период беременности) факторы и многое другое.
Когда же и какими методами можно и нужно диагностировать дисплазию тазобедренного сустава? Может ли мама сама заподозрить наличие дисплазии тазобедренного сустава у ребенка и, если да, то при помощи каких приемов? Ответ на этот вопрос зависит от тяжести поражения сустава. Попробуем ответить на этот вопрос, привязав сроки и методы диагностики к возрасту малыша.
При проведении ультразвуковой диагностики в период беременности удается диагностировать только грубые нарушения – подвывих и вывих бедра, то есть те изменения, при которых суставная поверхность головки бедра не соответствует поверхности вертлужной впадины таза ребенка.
После 2-й – 3-й недели жизни ребенка на первый план в диагностике дисплазии тазобедренного сустава выходит ограничение отведения бедер. Для его выявления согнутые в коленных и тазобедренных суставах ножки ребенка в положении на спине разводят без насилия. В норме удается развести бедра до угла 85-90 градусов к поверхности. При повышенном мышечном тонусе и спазме мышц приводящих бедро отведение может быть ограничено до угла около 70 градусов, но такое ограничение отведения бедер может быть вызвано и нарушением формирования суставов. Ограничение отведения бедра с одной стороны в большинстве случаев является признаком патологии со стороны тазобедренного сустава.
В пользу патологии тазобедренного сустава говорят так же такие симптомы, как укорочение одной конечности, разворот стопы на стороне поражения кнаружи от среднего положения (наружная ротация стопы).
Наиболее широко известный у родителей (так сказать «мамочкин симптом») – ассиметрия подъягодичных складок – не является абсолютным и может быть вызван множеством факторов, но нельзя умалять его значения в диагностике дисплазии тазобедренного сустава, так как это наиболее частый вопрос, с которым обращаются к ортопеду.
Для подтверждения диагноза дисплазии тазобедренного сустава и контроля динамики лечения в настоящее время широко используется ультразвуковая диагностика. К положительным сторонам этого метода обследования можно отнести безболезненность, неинвазивность, относительную безопасность и резко возросшую в последнее время доступность. Так же с помощью ультразвукового исследования сустава могут быть выявлены минимальные изменения строения тазобедренного сустава. Но, к сожалению, этот метод обследования не всегда дает точные результаты (достоверность его составляет около 85-90 %). Тем не менее на сегодняшний день ультразвуковая диагностика является основным методом скрининг диагностики дисплазии тазобедренного сустава.
В случае, когда клиническая картина расходится с данными ультразвукового обследования или при поздней диагностике патологии тазобедренного сустава используется метод рентгенографии. При правильно выполненной рентгенограмме становится полностью ясной картина строения сустава и взаимоположение головки бедра в суставе. Но в силу достаточно большой лучевой нагрузки при проведении рентгенографии этот метод обследования используется по возможности реже.
У детей старше года основным симптомом является хромота на пораженную сторону при ходьбе или «утиная» походка при двустороннем процессе. Диагностика в этом возрасте является запоздалой. Клиническая картина в этом случае почти всегда требует подтверждении рентгенологически, так как необходимо точно выяснить взаимоположение компонентов сустава.
И так, ребенку поставлен диагноз дисплазии тазобедренного сустава, что же делать дальше и как помочь малышу?
Лечение дисплазии тазобедренного сустава необходимо начинать как можно раньше. Целью лечения являются центрирование головки бедра в суставе и создание условий для формирования всей вертлужной впадины. Раннее, максимально щадящее, но систематическое лечение позволяет полностью восстановить анатомию и функцию недоразвитого тазобедренного сустава.
Центрирование бедра в суставе на ранних сроках лечения достигается путем широкого пеленания – две пеленки помещают между разведенными бедрами ребенка и фиксируют третьей. При тяжелых степенях дисплазии тазобедренного сустава для центрирования головки бедра используют специальные шины-распорки (стремена Павлика, подушка Фрейка и т.п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
1. Под стременами или подушкой должен быть только детский подгузник (одноразовый или марлевый). Если Вы предпочитаете использовать марлевые подгузники, надевайте клеенчатые трусики, которые имеют застежки по сторонам.
2. Меняя подгузник, не поднимайте ребенка за ноги, а подкладывайте руку под ягодицы.
3. Распашонки можно менять, не снимая стремян: отстегните плечевые ремешки от грудного и снимите распашонку через голову.
Поверх шин можно одевать свободные штанишки, костюмы, платья.
4. В период ношения шин купание ребенка проводится реже, поэтому необходимо 2-3 раза в день осматривать кожу под ремешками, под коленями и вокруг шеи, чтобы убедиться в отсутствии признаков воспаления (покраснения) кожи. В этот период необходимо протирать кожу ребенка мягкой тряпочкой смоченной в теплой воде. При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
5. Необходимо следить и за гигиеническим состоянием самой шины, она должна оставаться всегда сухой, избегайте попадания присыпок и лосьонов под пояса, это может вызвать воспалительные процессы на коже малыша.
6. При кормлении особенно внимательно нужно следить, чтобы бедра малыша не сводились вместе.
Ношение этих приспособлений (ортезов) носит длительный характер – от 3-х месяцев до года, и родителям ребенка, которому поставлен диагноз дисплазии тазобедренного сустава, крайне важно набраться терпения и не смалодушничать в период лечения и педантично выполнять назначения доктора.
После центрирования головки бедра приступают к массажу и лечебной гимнастике, направленной на создание правильного соотношения суставных поверхностей. Можем порекомендовать несколько легко выполнимых в домашних условиях упражнений.
1. В положении ребенка лежа на спине, максимально сгибаем ноги ребенка в коленных и тазобедренных суставах, а затем полностью выпрямляем.
2. В прежнем исходном положении сгибаем ноги ребенка в коленных и тазобедренных суставах под прямым углом, умеренно разводим бедра и, давая умеренную нагрузку по оси бедер, выполняем вращательные движения бедрами.
3. В положении ребенка лежа на спине, разводим согнутые в коленных и тазобедренных суставах ноги ребенка максимально к поверхности стола.
Все упражнения выполняются 8-10 раз 3-4 раза в день.
Так же в этот период применяют физиотерапию (парафиновые аппликации, электрофорез с препаратами кальция и фосфора) для улучшения питания компонентов сустава и сложный ортопедический массаж.
В случаях запоздалой диагностики дисплазии тазобедренного сустава или при отсутствии адекватного лечения на ранних сроках лечение проводится путем длительного этапного гипсования, а так же выполняется оперативное лечение, но в этих случаях не существует стандартных схем лечения и тактика помощи пациенту разрабатывается индивидуально.
При тяжелых степенях дисплазии тазобедренного сустава функциональные нарушения носят, как правило, пожизненный характер, даже при своевременно начатом и правильно проводившемся лечении.
Так что же необходимо делать родителям малыша для того, что бы во время распознать дисплазию тазобедренного сустава и, если этот диагноз был поставлен ребенку, не допустить тяжелых осложнений?
Если ортопед все же поставил диагноз дисплазии тазобедренного сустава, то эффективность лечения на 50 процентов зависит от правильного и своевременного выполнения родителями ребенка назначений доктора. Важно помнить, что чем раньше начато лечение, тем лучше его результаты и меньше вероятность тяжелых осложнений. При ранней диагностике дисплазии тазобедренного сустава и правильно и своевременно проведенном лечении положительный результат достигается в 96-98% случаев. Не стоит БОЯТЬСЯ этого диагноза, а необходимо лечить ребенка, он нуждается в вашей помощи и заботе!
Надеюсь, данный материал помог Вам разобраться в том, что же это за непонятный и пугающий многих диагноз – дисплазия тазобедренного сустава и Вам стало ясно, как бороться с этой патологией.