дистрофия костей что это
Остеопения причины, симптомы, методы лечения и профилактики
Остеопения — это патологическая слабость костных тканей, которая выражается в деминерализации и сниженной плотности костей. Не стоит путать с остеопорозом, более тяжёлой формой заболевания костно-мышечного аппарата. Возникает преимущественно у пожилых людей, но в последние годы часто встречается в более молодом возрасте. Патология развивается при расстройствах всасывания кальция, а также из-за вредных привычек, малоподвижного образа жизни и неправильного питания. Сопровождается частыми вывихами и переломами, болью в позвоночнике и конечностях, болевым синдромом в суставах. Чтобы вылечить недуг, необходимо соблюдать специальную диету и выполнять процедуры, назначенные врачом.
Симптомы остеопении
Чаще всего болезнь протекает без выраженных признаков, поэтому может прогрессировать несколько лет до появления серьёзных осложнений. Даже при переломах или образовании микротрещин в костных тканях возможно отсутствие боли, что усложняет диагностику и своевременное выявление патологии. Характерные симптомы, по которым врачи подозревают остеопению, могут быть следующими:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 03 Декабря 2021 года
Содержание статьи
Причины
Состояние уменьшения минеральной плотности костей обычно бывает вызвано такими причинами:
Стадии развития остеопении
Заболевание развивается в разном возрасте с определённой динамикой, симптоматикой и осложнениями. Врачи выделяют взрослую и юношескую стадии развития. Любая форма недуга прогрессирует в такой последовательности:
Разновидности
Остеопения по многим критериям схожа с остеопорозом, кроме интенсивности протекания болезни и возможных осложнений. Врачи классифицируют только остеопороз, но его типы и характеристики применимы к остеопении. Различают виды патологии по таким критериям, как причина появления, форма течения, локация.
Остеопения у женщин
Наблюдается чаще, чем у мужчин, что объясняется особенностями гормонального фона. Больше всего заболеванию подвержены женщины в возрасте после 40-45 лет или в период менопаузы. Также негативное воздействие на кости и их структуру оказывают беременности, аборты, грудное вскармливание, занятия профессиональным спортом — такие периоды требуют большого количества микроэлементов и эстрогенов из женского организма.
Остеопения у детей
Диагностируют крайне редко, чаще у подростков во время полового созревания и формирования скелета или у новорождённых из-за генетических аномалий, гипертрофии, дефицита микроэлементов в организме.
Остеопения по причине развития
Диагностика
Самый достоверный способ выявить болезнь — данситометрия. Представляет собой рентгеновское сканирование внутренней структуры костей. Используют преимущественно в области бедренной головки, запястья, плечевого и коленного суставов. Показывает уровень содержания в костной ткани питательных веществ и минералов, а также помогает определить риск травматичности.
Другие методы диагностики:
В сети клиник ЦМРТ врачи выполняют диагностику по таким методикам:
Остеодистрофия
Остеодистрофия – болезнь, сопровождающаяся изменением структур костной ткани и расстройством обмена веществ на локальном уровне. Замена структурных частиц кости на фиброзные волокна протекает самостоятельно, вне зависимости от причин. В результате происходит патология строения скелета и переломы.
Причины
Выделяют три классификации остеодистрофии:
По клинической картине:
Также остеодистрофии делятся на первичные и вторичные.
Трудно поддающейся лечению и малоизученной разновидностью данного недуга является болезнь Педжете. Она характеризуется прогрессирующим дистрофическим изменением костей.
Симптомы
Клинические проявления определяются формой и тяжестью болезни. К классическим проявлениям болезни относят деформацию костей, патологические переломы, не связанные с травмами, достаточными для переломов у здоровых людей, сильную и постоянную болезненность при нагрузках и в покое, рентгенологические симптомы, остеосклерозы, изменения общей и локальной подвижности.
Диагностика
Различают три диагностических метода:
Лечение
Терапия назначается врачами вышеописанных профилей в соответствии с типом заболевания. При необходимости применяют гормонотерапию и противовоспалительные препараты.
В базовый курс входят физиотерапевтические процедуры: магнитно-резонансная терапия, вибротерапия; фитотерапия, противовоспалительные средства, стероидные гормоны (при системной патологии), хондропротекторы, препараты кальция с витаминами, оперативное вмешательство, снижение нагрузки на пораженные кости.
Терапия является симптоматической и направлена на повышение качества жизни пациента с остеодистрофией.
Для прохождения курса под контролем специалиста нужно записаться на прием к врачу ортопеду-травматологу, который проведет все необходимые исследования и назначит терапию.
Профилактика
К методам профилактики относят формирование здорового пищевого поведения с детства, прививание культуры тела – регулярное укрепление мышечного корсета, комплексная терапия витаминами и минералами, регулярные медицинские обследования, отказ от вредных привычек.
Остеодистрофии
Остеодистрофии – группа заболеваний и вторичных патологических состояний, обусловленных местными нарушениями обмена веществ. Сопровождается усиленным рассасыванием костной ткани. Причиной развития остеодистрофии могут стать заболевания пищеварительной системы, эндокринные заболевания, болезни почек, авитаминозы, отравления, обменные нарушения и нарушения местного кровоснабжения. Может проявляться болями, патологическими переломами, и деформацией костей. Диагноз выставляется на основании осмотра, данных рентгенографии и других исследований. Лечение чаще консервативное.
МКБ-10
Общие сведения
Остеодистрофии – синдром, возникающий при целом ряде заболеваний различного генеза. Обусловлен местными трофическими расстройствами, в результате которых меняется структура костной ткани либо костная ткань рассасывается и замещается фиброзной. Проявляется снижением прочности костей, вследствие чего могут возникать деформации и патологические переломы. Может развиваться при заболеваниях, сопровождающихся нарушением обмена веществ и болезнях, возникающих вследствие локальных нарушений кровообращения в определенных участках костей.
Симптоматические остеодистрофии, обусловленные нарушениями обмена веществ, могут выявляться у людей любого пола и возраста. Течение зависит от причины развития и успешности лечения основного заболевания. Остеодистрофии ангионевротического характера поражают преимущественно детей и подростков, отличаются цикличным течением и в большинстве случаев заканчиваются выздоровлением. При неблагоприятном развитии возможны отдаленные последствия в виде остаточных деформаций, ранних артрозов, остеохондроза и т. д. Лечение остеодистрофий осуществляют ортопеды.
Классификация
В настоящее время в ортопедии и травматологии существует несколько вариантов систематизации остеодистрофий: по этиологии, по характеру патологических изменений, по локализации и т. д. С учетом причин возникновения все остеодистрофии делятся на эндогенные и экзогенные. Экзогенные остеодистрофии обусловлены воздействием неблагоприятных внешних факторов: поступлением в организм токсинов (при отравлениях химикатами, болезни Кашина-Бека и т. д.), недостатком или избытком витаминов в пище (рахит, цинга, другие авитаминозы и гипервитаминозы).
Причиной развития экзогенных остеодистрофий являются тяжелые заболевания почек (почечная остеодистрофия), эндокринные болезни (паратиреоидная, гипофизарная и тиреотоксическая остеодистрофии), некоторые заболевания желудочно-кишечного тракта (кишечная, желудочная, панкреатическая и печеночная остеодистрофии), а также локальные остеодистрофии вследствие нарушения местного кровоснабжения. В группу эндогенных остеодистрофий относятся остеодистрофии при почечном тубулярном ацидозе, витамин-Д резистентном и витамин-Д-зависимом рахите, бластоматозном ретикулезе, синдроме де Тони-Дебре-Фанкони и т. д. Подгруппа эндогенных ангионевротических остеодистрофий включает в себя остеохондропатии, атрофию Зудека, костные кисты, прогрессирующий остеолиз, остеодистрофию костей, возникающую при повреждении нервов и сосудов.
С учетом характера патологического процесса различают три формы остеодистрофии: остеомаляцию, остеопороз, а также остеохондроз и остеосклероз. Остеомаляция сопровождается снижением количества минералов при сохранении белковой структуры кости. При остеопорозе разрушается белковая матрица кости, нарушается ее архитектура, снижается минеральная плотность костной ткани. При остеохондрозе и остеосклерозе наблюдается локальное увеличение минерализации и отложение костеподобной ткани (кальцинатов) в сухожилиях и периартикулярных тканях.
Системные остеодистрофии
Основной особенностью вторичных (системных) остеодистрофий является отсутствие новообразования или первичного воспалительного процесса. Многообразие причин, по которым развивается данный синдром, обуславливает значительную вариабельность патологических изменений. Общим признаком в морфологической картине остеодистрофии является изменение костной структуры. При этом полноценные костные элементы рассасываются и замещаются новой тканью, которая отличается от нормальной определенными структурными особенностями.
При остеодистрофии, обусловленной болезнями кишечника или печени, наблюдается распространенный остеопороз, возможна остеомаляция. При недостатке витамина А выявляется нарушение периостального и энхондрального костеобразования, наблюдается раннее закрытие ростковых зон, вследствие чего возникает низкорослость. Гипервитаминоз А сопровождается гиперостозом диафизов длинных трубчатых костей. При авитаминозе С нарушается образование коллагена, развивается остеопороз, у детей наиболее ярко выраженный в метафизарных зонах, у взрослых – на границе хрящевой и костной части ребер.
При тиреотоксикозе наблюдается ускорение обмена, которое становится причиной усиленной перестройки костей с развитием остеопороза и частыми патологическими переломами. При тиреотоксикозе возникает недостаток витамина Д, костная ткань частично замещается остеоидной, что может приводить к развитию остеомаляции. При врожденном гипотиреозе замедляется возрастная перестройка костей, у взрослых сохраняется большое количество интерстициальных пластин, рано закрываются ростковые зоны, что обуславливает снижение прочности кости и развитие карликовости.
В числе токсических поражений наибольшее клиническое значение имеют остеодистрофии, развивающиеся вследствие действия фтора или свинца. Особенно сильно соли свинца влияют на детские кости – отложение солей в метафизах вызывает выраженный остеосклероз. Интоксикация фтором также может провоцировать остеосклероз или рарефикацию костей в сочетании с периостальным гиперостозом.
Диагностика остеодистрофии основывается на выявлении характерных рентгенологических изменений. При остеомаляции, паратиреоидной остеодистрофии, гипотиреозе, почечной остеодистрофии и рахите выявляется распространенный остеопороз. При гипофизарной карликовости, гипотиреозе, детской цинге и рахите выявляются нарушения эпихондрального роста. При акромегалии обнаруживается гиперостоз. При паратиреоидной остеодистрофии и рахите выявляются зоны перестройки Лоозера. Для уточнения причины развития остеодистрофии назначают консультации соответствующих специалистов: терапевта, гастроэнтеролога, нефролога, эндокринолога и проводят специальные исследования.
Остеохондропатии
Ангионевротические остеодистрофии (остеохондропатии) – большая группа заболеваний, для которых характерно поражение определенной кости (или нескольких костей) и стадийность патологического процесса. Причиной развития таких остеодистрофий являются местные расстройства кровоснабжения, обусловленные врожденными, травматическими или обменными факторами. Болезнь обычно манифестирует в подростковом возрасте, в период активного роста и у взрослых практически не встречается.
Могут поражаться различные кости, в том числе – головка бедра (болезнь Пертеса), бугристость большеберцовой кости (болезнь Осгуд-Шляттера), фаланги пальцев рук (болезнь Тиманна), кости запястья (болезнь Кинбека), кости предплюсны (болезнь Изелина), таранная кость (болезнь Хаглунда-Севера), надколенник (болезнь Синдинга-Ларсена), головка плеча (болезнь Гасса), апофизы позвонков (болезнь Шейермана-Мау), тела позвонков (болезнь Кальве), плюсневые кости стопы (болезнь Келера II) и ладьевидная кость стопы (болезнь Келера I).
Все ангионевротические остеодистрофии протекают стадийно. Вначале возникают участки некроза кости, появляются боли и нарушения функции. Затем разрушенный участок костной ткани «проседает», возникает компрессионный перелом. Потом пораженные участки рассасываются, замещаются остеокластами и грануляционной тканью. Все виды остеохондропатии длятся 2-4 года и заканчиваются выздоровлением. При отсутствии лечения возможно сохранение остаточной деформации, которая в последующем может обуславливать развитие раннего деформирующего артроза.
Другие остеодистрофии
Прогрессирующий остеолиз (эссенциальный остеолиз, спонтанная абсорбция, болезнь исчезающей кости) – редкое заболевание, сопровождающееся рассасыванием одной или нескольких костей. Причина развития не выяснена, предполагается аутоиммунный характер болезни. Рассасыванию подвергаются нормально сформированные кости: мелкие и длинные трубчатые кости, позвонки, грудина, кости таза, лопатка, ребра, ключицы, челюсти и кости основания черепа. Сопровождается болями, нарушениями функции, деформациями и патологическими переломами. На рентгенографии пораженного сегмента выявляется характерная картина «тающей кости». Лечение симптоматическое.
Солитарная и аневризмальная костная киста – заболевание, при котором образуется полость в костной ткани. Обусловлено локальным нарушением кровоснабжения и активизацией разрушающих кость ферментов. Развивается в детском и подростковом возрасте, при этом солитарные кисты чаще выявляются у мальчиков, а аневризмальные – у девочек. На рентгенограммах выявляется бесструктурный очаг разрежения, который в последующем замещается склерозированной костной тканью. Протекает стадийно, длится несколько лет, заканчивается выздоровлением. При отсутствии лечения возможны остаточные укорочение и деформации конечностей. Аневризмальные кисты в области позвонков могут осложняться сдавлением спинного мозга и нервных корешков. Лечение симптоматическое.
Дистрофия костей что это
Текущий раздел: Медицинская практика
Роль остеохондроза позвоночника и грыж межпозвонковых дисков
в болевой симптоматике
Адрес документа для ссылки: h ttp://vestnik.rncrr.ru/vestnik/v6/papers/zharkov_v6. htm
Принято считать, что основной причиной болей в области туловища и конечностей является позвоночный остеохондроз или грыжи межпозвонковых дисков. Эти представления не находят подтверждения при детальном изучении топографоанатомических взаимоотношений в позвоночном столбе, которые показали, что в пределах позвоночника нет такого места, где корешки спинномозговых нервов или сами нервы могут быть повреждены остеохондрозными разрастаниями или грыжами дисков. Причина болевых синдромов кроется в повреждении дистрофически измененённых околопозвоночных мягких тканей. Поэтому хирургическое лечение при так называемых вертеброгенных болях абсолютно бессмысленно.
The role of vertebral osteochondrosis and intervertebral disks hernias in pains.
Federal State Enterprise “Russian Scientific Center of Roentgenoradiology of the Federal Agency for Health Care and Social Development of Russian Federation ”
According to the traditionally accepted theory, the main reasons of pains in the trunk and extremities are vertebral osteochondrosis and intervertebral disks hernias. Those notions are not supported by the detailed investigation of topograho-anatomical interrelationships in the vertebral column. The investigation has shown, that within the vertebral column there is no such place, where spinal nerves or their roots may be damaged by osteochondrosis growth or by intervertebral disks hernias.
The reason for pains is in dystrophic changes of paravertebral soft tissues. That is why surgical treatment of so called vertebrogenic pains is absolutely senseless.
Остеохондроз позвоночника относится к группе дистрофических изменений опорно-двигательной системы. В опорно-двигательной системе дистрофические изменения проявляют себя самой разнообразной патологией (табл. 1).
Таблица 1 – Дистрофические изменения опорно-двигательной системы.
1. фиксирующий гиперостоз
позвоночника (синдром Форестье)
2. неврогенные изменения костей,
2. распространённый гиперостоз
(артроз суставов позвоночника)
3. ангиогенные изменения костей,
4. остеопеническая дистрофия
(в т.ч. постменопаузальная)
n при нарушениях обмена
n при нарушениях витаминного
n при заболеваниях внутренних
органов (лёгких, почек, желу-
дочно-кишечного тракта и т.д.)
5. изменения суставов и костей
5. патологическая функциональная
перестройка растущего п-ка
6. локальная функциональная
7. асептический некроз костей
8.остеохондропатия у детей
9. дистрофические изменения
сухожилий и связок
10. дистрофические изменения мышц
Дистрофические изменения позвоночника занимают одно из ведущих мест в структуре заболеваемости, им посвящено много вышедших за последние десятилетия статей и монографий, особенно неврологических, в которых во всех бедах, особенно болевых ощущениях, обвиняется позвоночник (1,3,4,5,15,16,17,18,20, 21,22,23,25,26,27,28,31). Практически все публикации, посвящённые остеохондрозу позвоночника, рассматривают болевые синдромы в области туловища и конечностей как клинические проявления этой патологии. Соответственно предлагаются различные способы лечения от пунктуротерапии (36) до удаления грыж дисков (21,22,24,25,26,31) и даже резекции тел нескольких позвонков (36).
Остеохондроз – термин, присвоенный Г. Шморлем дистрофическому процессу в кости и хряще. Процесс этот может развиться везде, где есть хрящ и кость: в позвоночнике. суставах, симфизах, рёбрах. Начинается он всегда с дистрофического изменения хряща, которое Шморль назвал хондрозом. В позвоночнике хондроз проявляется потерей тургора диска, фиброзированием пульпозного ядра, что ведёт к уменьшению высоты диска. По своей сущности дистрофические изменения в костно-хрящевой части позвоночного сегмента и любого сустава абсолютно идентичны. Как в позвоночнике, так и в суставе дистрофический процесс начинается с изменения хряща, что прижизненно может быть установлено рентгенологически по уменьшению его толщины (уменьшение высоты межпозвонкового диска, ширины суставной щели). Вследствие снижения амортизационной функции хряща увеличивается нагрузка на кость, что приводит к увеличению количества и толщины костных балок в субхондральных зонах (субхондральный остеосклероз) и краевым костным разрастаниям, увеличивающим площадь опоры (табл. 2,3).
1. Уменьшение высоты диска
1. Сужение суставной щели
2. Ровные, чёткие контуры прилежащих к диску тел позвонков
2. Ровные, чёткие контуры суставных поверхностей костей
3. Смещения позвонков (антеро- ретро- латеролистез)
4. Патологическая подвижность в сегменте (при функцион. исследов.)
5. Участки обызвествлений в диске
1. Уменьшение высоты диска
1. Сужение суставной щели
2. Краевые специфические («остеохондрозные») остеофиты
2. Краевые специфические («артрозные») остеофиты
3. Субхондральный остеосклероз
3. Субхондральный остеосклероз
4. Ровные, чёткие контуры прилежащих к диску тел позвонков
4. Ровные, чёткие контуры суставных поверхностей костей
Изменения костей в позвоночнике и суставах являются компенсаторной реакцией организма на абсолютную или относительную функциональную механическую перегрузку, создавшуюся в результате истончения хряща. Следовательно, пока нет уменьшения высоты диска в позвоночнике или сужения суставной щели в суставе, никакого остеохондроза быть не может. Выдуманный непрофессионалами симптом «уплотнения замыкающих пластинок» тел позвонков при абсолютно нормальных дисках привёл к 90-95 % гипердиагностики остеохондроза позвоночника и суставов.
Истинная грыжа диска, которая встречается чрезвычайно редко, и, как уже говорилось, только в детском и молодом возрастах, сопровождается разрывом заднего участка фиброзного кольца и сращённой с ним задней продольной связки. Повреждение связки, имеющей, в отличие от диска, болевые рецепторы, ведёт к стойкому умеренному болевому синдрому.
Укоренившиеся в практике неврологов и ортопедов представления о болевых синдромах в области спины и конечностей как следствии сдавления нервных корешков грыжами дисков основаны на ошибочных умозрительных представлениях о взаимоотношениях анатомических образований в позвоночном столбе.
во-вторых, спинномозговой нерв проходит через верхнюю часть межпозвонкового отверстия, непосредственно под дугой вышележащего позвонка, тогда как межпозвонковый диск располагается на уровне нижней части межпозвонкового отверстия, то есть спинномозговой нерв и диск располагаются в разных поперечных плоскостях и контактировать друг с другом не могут;
в-третьих, спинномозговые нервы в позвоночном канале нигде не проходят мимо межпозвонковых дисков;
в-четвёртых, спинномозговые нервы и весь «дуральный мешок» легко смещаются в рыхлой клетчатке позвоночного канала при давлении на них небольших объёмных образований типа межпозвонковой грыжи;
в-пятых, при давлении на спинномозговой канал небольших объёмных образований, «дуральный мешок» легко деформируется без изменения объёма, а корешки (в поясничном отделе) легко перемещаются в спинномозговой жидкости;
в-шестых, в спинномозговом канале отдельные корешки сдавлены быть не могут; в поясничном отделе могут быть сдавлены все корешки в массе, что бывает при тяжёлых механических травмах, а также при массивных опухолях и абсцессах. Клинически это проявляется синдромом «конского хвоста», т.е. выпадением двигательных и чувствительных функций в нижних конечностях, нарушением функции тазовых органов;
в-седьмых, любое повреждение нервных проводников, в том числе и сдавление нервов, характеризуется не болями, а выпадением чувствительных и двигательных функций иннервируемых органов.
Дистрофические изменения связок и сухожилий мышц у большинства людей протекают безболезненно. Наши сравнительные рентгенологические и патоморфологические исследования (9, 10) показали, что дистрофический процесс в связках и сухожилиях мышц проходит несколько стадий: 1) замещение хрящом части связки или сухожилия у места прикрепления к кости, 2) обызвествление хряща внутри сухожилия (связки), 3) трансформация обызвествлённого хряща в кость (табл. 4).
СТАДИИ РАЗВИТИЯ ТЕНДИНОЗА И ЛИГАМЕНТОЗА
 |
в месте прикрепления к кости
 |
развитие и нарастание количества волокнистого
Что такое остеопороз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Веретюк В. В., терапевта со стажем в 15 лет.
Определение болезни. Причины заболевания
Остеопороз — это хроническое заболевание костей скелета, которое связано с нарушением обмена веществ, проявляется прогрессирующим снижением плотности и нарушением структуры костной ткани и приводит к переломами при минимальной травме (например, при падении с высоты собственного роста). [2] [3]
Данное заболевание является настолько актуальным, что Всемирная Организация Здравоохранения назвала остеопороз четвёртой причиной заболеваемости и смертности от хронических неинфекционных заболеваний. [2]
В России каждая третья женщина и каждый пятый мужчина в возрасте 50 лет и старше больны остеопорозом, что составляет 14 миллионов человек.
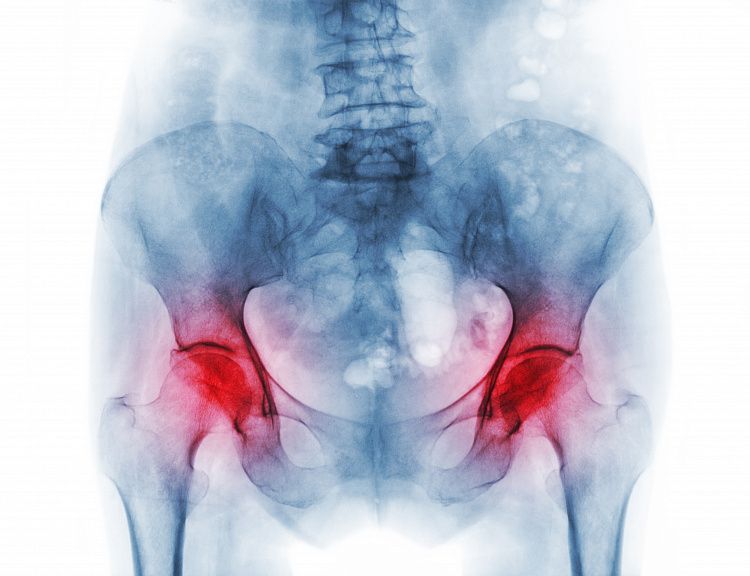
Переломы при остеопорозе
Остеопороз является «безмолвной эпидемией»: о своём недуге знают менее 1% больных. В результате в нашей стране каждую минуту происходит семь переломов позвонков, а каждые пять минут — один перелом шейки бедра, которые связаны с остеопорозом. [1]
Из-за чего кости становятся хрупкими
В зависимости от причин выделяют первичный и вторичный остеопороз. [4] [5]
Первичный остеопороз возникает в 85% случаев. Его разделяют на четыре типа.
Вторичный остеопороз встречается реже — в 15% случаев. Можно выделить девять причин его возникновения:
Симптомы остеопороза
Заболевание на начальных этапах не сопровождается какими-либо проявлениями, поэтому чаще всего пациент с этим заболеванием обращается к врачу только после перелома при минимальной травме, который и становится первым признаком остеопороза.
Типичными местами переломов при остеопорозе являются:
Другие симптомы остеопороза проявляются, как правило, уже после множественных компрессионных переломов в телах позвонков. Они включают в себя следующие проявления:
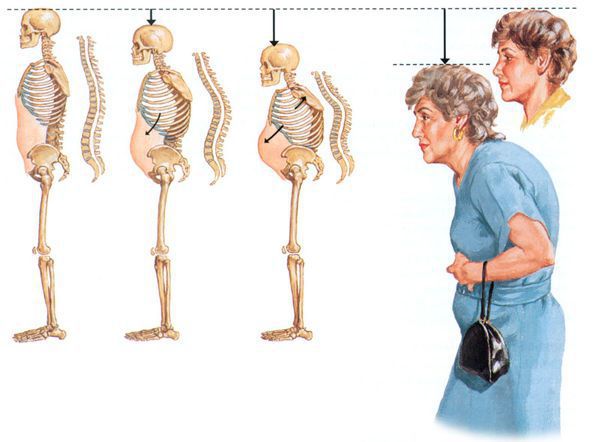
Скелет человека при остеопорозе:
Кроме того, необходимо обращать внимание на наличие симптомов заболеваний, приводящих ко вторичному остеопорозу, которые достаточно специфичны для каждого состояния. [8]
Факторы риска
В связи с поздним появлением признаков остеопороза, важно учитывать и выявлять факторы риска заболевания. [4] [5] Они бывают изменяемыми и неизменяемыми.
Патогенез остеопороза
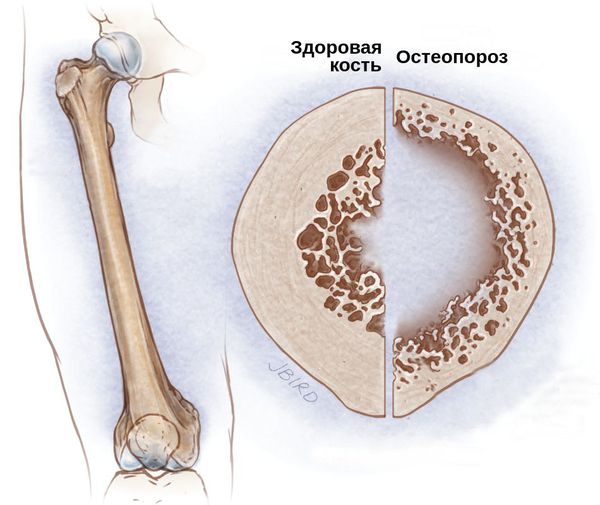
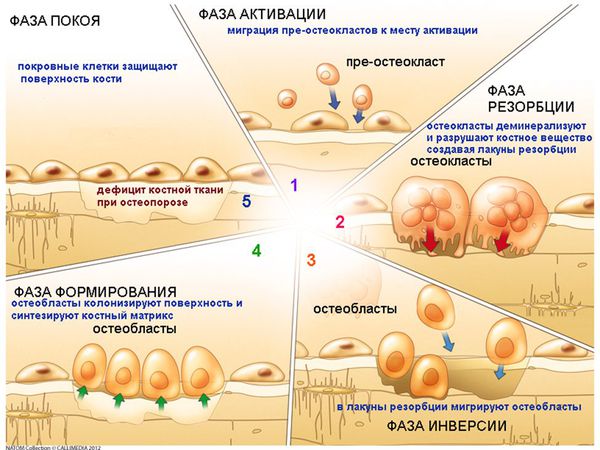
В течение нашей жизни кость непрерывно претерпевает изменения (ремоделирование) в ответ на микротравмы. Они происходят в различных местах скелета и включают в себя процесс рассасывания кости (резорбцию) и последующего образования костной ткани. [6]
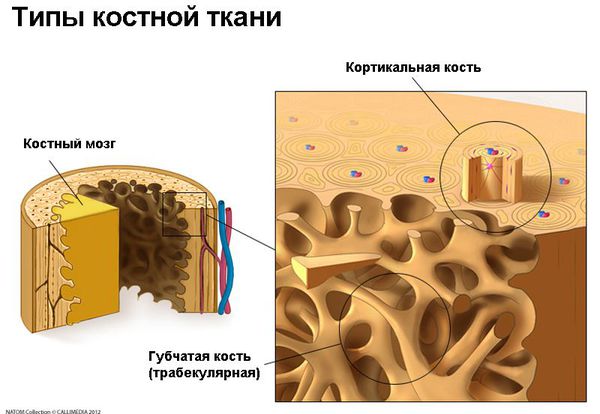
В организме взрослого человека существует два типа костной ткани:
Они отличаются по своей архитектуре, но сходны по молекулярному составу: оба типа костей состоят из клеток и внеклеточного костного вещества (матрикса). Матрикс представлен минералами (в основном, солями кальция) и неминеральными компонентами (20% коллагена и 8% воды).
Механические свойства кости зависят от состава и архитектуры внеклеточного вещества. Сила кости определяется белком коллагеном (эластичность, прочность при сгибании и скручивании) и минеральными составляющими (прочность при сжатии). Чем больше концентрация кальция, тем больше устойчивость кости к сжатию.
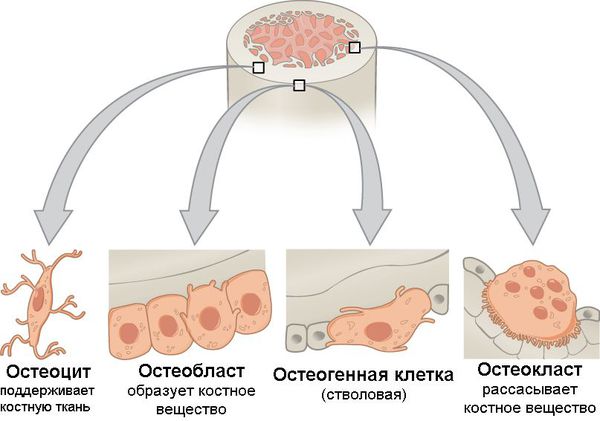
В костной ткани содержится четыре вида клеток:
Остеокласты отвечают за резорбцию кости, то есть за ее разрушение, в то время как остеобласты отвечают за формирование костной ткани. Оба эти вида клеток связаны друг с другом в процессе ремоделирования костной ткани.
Остеобласты не только образуют костную ткань и отвечают за её минерализацию, но и контролируют резорбцию костной ткани, проводимую остеокластами.
Остеоциты — это клетки, которые являются конечной формой дифференцировки остеобластов и занимаются минерализацией костной ткани после завершения ремоделирования кости.
При остеопорозе взаимосвязь между остеокластами и остеобластами нарушается, и утрачивается способность непрерывного восстановления трабекулярной кости в ответ на продолжающиеся микротравмы. В итоге остеокласты рассасывают кость в течение недель, в то время как остеобластам требуются месяцы для производства новой костной ткани. Таким образом, любое состояние, которое повышает скорость ремоделирования костей, вызывает потерю костной массы.
Пик костной массы приходится на третью декаду жизни человека. С возрастом её показатель постепенно снижается. Поэтому неспособность накопления оптимальной костной массы в молодости является основным фактором, способствующим появлению остеопороза. Вот почему у некоторых женщин в постменопаузе обнаруживается небольшое снижение плотности костной ткани, а у других — остеопороз.
Также для накопления костной массы важны питание и физическая активность в процессе роста и развития. Однако основную роль играют генетические факторы, так как именно от них зависит, какими будут возможные значения максимальной костной массы и силы у каждого конкретного человека. [7]
Классификация и стадии развития остеопороза
Помимо классификации остеопороза по причинному фактору для сбора статистической информации используется также классификация МКБ-10 (Международная классификация болезней). [9] Согласно ей, выделяют постменопаузальный остеопороз с патологическим переломом (M80.0) и без него (M81.0), а также остеопороз при эндокринных нарушениях (M82.1).
Постменопаузальный остеопороз различают по причинам, вызвавшим его:
Помимо прочего возможно развитие остеопороза смешанного характера, к примеру, у женщины в постменопаузе на фоне длительного приёма глюкокортикоидов по поводу лечения серьёзного заболевания, которое само по себе может привести к возникновению вторичного остеопороза.
Остеопороз может быть равномерным и очаговым (его ещё называют локализованным, или пятнистым). Второй тип остеопороза чаще встречается не как самостоятельное заболевание, а как последствие иммобилизации, после травм или хирургических вмешательств.
Частота остеопоротических переломов по локализации:
Степени остеопороза
Стадии изменения плотности костной ткани:
В некоторых источниках встречается классификация остеопороза по поражению суставов, например остеопороз коленного или тазобедренного сустава. Врачи такую классификацию не используют, к тому же остеопороз поражает не суставы, а кости.
Осложнения остеопороза
Осложнения остеопороза связаны, прежде всего, с последствиями переломов.
Компрессионные переломы позвонков часто возникают при минимальном напряжении, например, при кашле, подъёме или сгибании. Чаще всего страдают позвонки среднего и нижнего грудного и верхнего поясничного отделов позвоночника. У многих пациентов перелом позвонка может возникать постепенно и не сопровождаться симптомами.
Переломы бедра являются наиболее травматичными, чаще всего происходят в шейке бедра и в межвертельной области. Такие переломы обычно возникают при падениях на бок. Осложнениями переломов бедра могут стать внутрибольничные инфекции и тромбоэмболия лёгочной артерии. [10]
Все переломы могут повлечь за собой дальнейшие осложнения, включая хроническую боль от компрессионных переломов позвоночника и увеличение заболеваемости и смертности. Пациенты с множественными переломами страдают от сильных болей, которые приводят к ограничению возможностей и низкому качеству жизни. Они также подвержены риску осложнений, связанных с обездвиженностью после перелома: тромбоз глубоких вен и пролежни.
У пациентов с множественными переломами позвонков, которые приводят к тяжёлой деформации грудной клетки, развивается хроническое нарушение функции дыхания.
У пациентов с остеопорозом костей развиваются деформации позвоночника и «вдовий горб», что приводит к снижению роста на 3-5 см. В сочетании с хронической болью и снижением функциональных возможностей это может вызвать снижение самооценки и стать причиной депрессии. [1] [11]
Диагностика остеопороза
При диагностике необходимо обратить внимание на несколько моментов:
В связи с этим скрининг населения, входящего в группы риска развития остеопороза, играет очень большую роль.
Собственно говоря, опрос пациента для выяснения его жалоб, истории заболевания и жизни, а также клинический осмотр необходимы именно для того, чтобы определить риски переломов в будущем и исключить другие заболевания, которые могли привести к остеопорозу. [5]
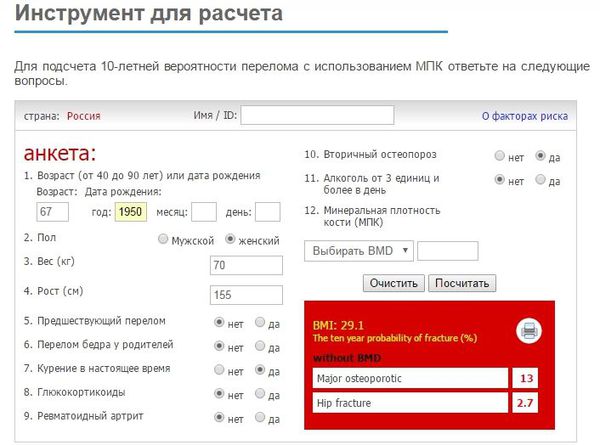
В настоящее время для оценки 10-летней вероятности появления переломов при минимальной травме рекомендован инструмент FRAX. Он представлен в виде бесплатного ресурса в интернете, и любой врач может сразу же на приёме оценить риски осложнений остеопороза у своего пациента. [12] В особенности данный скрининг рекомендуется проходить всем женщинам в постменопаузе и мужчинам старше 50 лет. [4]
Как проверить наличие остеопороза
Обследование пациента должно включать в себя следующие методы диагностики: [4] [12]
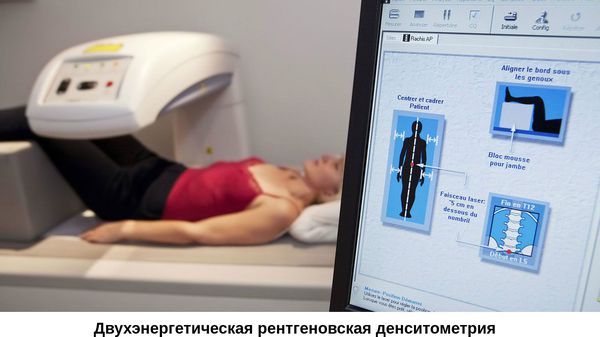
Как проверить, есть ли остеопороз с помощью денситометрии
Методика двухэнергетической рентгеновской денситометрии сочетает высокую чувствительность, специфичность и точность со сверхмалой дозой облучения.
Проведение денситометрии показано:
Направление на денситометрию выписывает лечащий врач. Процедура безболезненная и занимает 15-20 минут. Для получения чёткого изображения пациент во время исследования должен сохранять неподвижность.
Лабораторная диагностика предполагает различные исследования. К базовым относятся:
Дополнительные исследования направлены на выявление вторичного остеопороза. Они проводятся при наличии характерных симптомов и у отдельных групп пациентов по назначению врача и включают в себя определение следующих показателей:
Биохимические маркеры костного обмена определяют исходно и спустя три месяца от начала лечения. Для этого достаточно оценить один из двух маркеров, но только одним и тем же лабораторным набором:
Пациент с подозрением на остеопороз, а также с установленным диагнозом и получающий лечение находится под наблюдением врача терапевта и должен быть консультирован ревматологом и/или эндокринологом. Эти специалисты помогут провести необходимые лабораторные и инструментальные исследования, чтобы исключить причины вторичного остеопороза.
Пациенты с неконтролируемой болью, которые не отвечают на стандартную терапию, должны быть консультированы специалистом по лечению боли. В случае вопроса о необходимости коррекции после переломов может понадобиться консультация хирурга или ортопеда.
Таким образом, диагноз остеопороза ставится только на основании низкотравматического перелома, снижения минеральной плотности костной ткани или совокупности факторов риска (инструмент FRAX), а лабораторные исследования служат для исключения других заболеваний скелета, приводящих к вторичному остеопорозу.
Лечение остеопороза
В первую очередь для профилактики переломов при остеопорозе требуется соблюдать меры коррекции образа жизни: [12] [13]
Медикаментозное лечение
Лекарственная терапия остеопороза назначается женщинам в постменопаузе и мужчинам в старше 50 лет в следующих случаях: [4]
Федеральные клинические рекомендации по диагностике, лечению и профилактике остеопороза предусматривают применение: [4]
БИСФОСФОНАТЫ
Эти препараты нарушают работу остеокластов, препятствуя разрушению кости. Накапливаясь в костной ткани, они оказывают отсроченное влияние с сохранением эффекта в течение месяцев после отмены лечения.
Нежелательные явления. При применении бисфосфонатов внутрь возможны неблагоприятные явления со стороны ЖКТ — трудности при глотании, эзофагит и гастрит. При внутривенном введении бисфосфонатов может возникнуть гриппоподобная реакция — повышение температуры тела, боли в суставах и мышцах, слабость и т. д. Выраженность таких симптомов значительно уменьшается после повторных внутривенных введений, а их полное исчезновение наступает через 2-3 дня. Облегчить течение гриппоподобной реакции можно с помощью нестероидных противовоспалительных средств. В редких случаях на фоне длительного применения бисфосфонатов (более пяти лет) возникали случаи остеонекроза челюсти.
Противопоказания и ограничения:
Приём бисфосфонатов внутрь противопоказан при заболеваниях пищевода, нарушающих его проходимость, неспособности человека находиться в вертикальном положении в течение 30 минут. Эти препараты с осторожностью используются при заболеваниях ЖКТ в фазе обострения.
Применение. Все препараты бисфосфонатов в форме таблеток (алендронат, ризендронат, ибандронат) принимаются утром натощак за 30 минут до еды. Таблетка запивается стаканом воды, после чего необходимо находиться в вертикальном положении около 30-40 минут, не принимая пищу или жидкость, кроме воды.
Препараты для внутривенного введения применяют раз в три месяца (ибандронат) или раз в год (золедронат).
ДЕНОСУМАБ
Этот препарат разработан для блокирования процесса привлечения активных остеокластов. В отличие от бисфосфонатов, деносумаб снижает выработку остеокластов, но при этом функция зрелых клеток не нарушается. Препарат не накапливается в костной ткани, его действие прекращается после лечения. Он безопасен при нарушении функции почек.
Деносумаб выпускается в виде шприц-ручки, вводится подкожно раз в шесть месяцев.
Возможные нежелательные явления:
Противопоказания:
ТЕРИПАРАТИД
Данный препарат оказывает преимущественное действие на остеобласты, повышая продолжительность их жизни. Таким образом он усиливает костеобразование и активирует моделирование в отдельных участках скелета. Рекомендован для использования пациентами с тяжёлой формой остеопороза и при неэффективности лечения другими препаратами.
Терипаратид применяется подкожно по 20 мг один раз в сутки ежедневно, хранится в холодильнике.
Нежелательные явления: головокружение, судороги в ногах.
Противопоказания:
КАЛЬЦИЙ И ВИТАМИН D
Все препараты, направленные на борьбу с остеопорозом, принимать в сочетании с препаратами кальция (500-1000 мг/сут) и витамина D (800-1000 МЕ/сут), так как эффективность такой комбинации подтверждена клинически.
Кроме того, проводится лечение потенциально устранимых причин вторичного остеопороза в случае их обнаружения.
АНАЛЬГЕТИКИ
Еще одна цель лечения пациентов с остеопоротическим переломом — контроль боли, которая бывает весьма выраженной при компрессионных переломах позвонков и серьёзно нарушает качество жизни. В таком случае назначаются обезболивающие препараты, которые принимаются внутрь в виде таблеток или капсул по мере необходимости или на регулярной основе. Также для обезболивания применяют физиотерапию и чрескожную электронейростимуляцию. [5]
Иные способы лечения
Хороший эффект в лечении остеопороза даёт механическая поддержка позвоночника и, в некоторых случаях, ортезы для грудного отдела позвоночника (ортопедические корсеты). Они выполняют опорную функцию, снимая часть осевой нагрузки с грудного и поясничного отделов позвоночника, и ограничивают движения в позвоночнике. Рекомендуется надевать ортез, если пациент намеревается ходить или стоять более часа, но при этом важно ограничивать время ношения, поскольку длительная иммобилизация способствует деминерализации костей.
Хирургическое лечение применяется при переломе шейки бедра, а также при выраженных деформациях грудной клетки, возникших на фоне множественных компрессионных переломов позвонков.
В период реабилитации после переломов рекомендованы занятия со специалистом по лечебной физкультуре (ЛФК), дыхательная гимнастика, упражнения на укрепление грудных и межрёберных мышц. [12]
Прогноз. Профилактика
При своевременном обнаружении и лечении остеопороза прогноз благоприятный. В то же время остеопоротические переломы сопровождаются ограничением трудоспособности (от временного до постоянного). Поэтому при оценке прогноза необходимо учитывать имеющиеся статистические данные, [1] чтобы акцентировать внимание населения, органов управления и медицинских работников на мерах профилактики:
В связи с этим, при остеопорозе с высоким риском переломов рекомендуется ограничить длительные нагрузки на опорно-двигательный аппарат для уменьшения риска компрессионных переломов позвонков, а также ограничить виды деятельности, которые могут привести к падениям, чтобы уменьшить риск переломов дистального предплечья и бедра.
Можно ли вылечить остеопороз
Остеопороз — это хроническое заболевание костей скелета, поэтому вылечить его полностью нельзя. Однако меры профилактики могут замедлить снижение плотности костной ткани.
Профилактика остеопороза
Первичная профилактика остеопороза начинается в детстве. Для создания необходимой пиковой костной массы и прочности костей необходимо употреблять достаточное количество кальция и витамина D [14] и регулярно быть физически активным. [15]
В среднем возрасте профилактика остеопороза заключается в поддержании костной массы, а в старшем возрасте она направлена ещё и на предупреждение падений и раннее выявление и лечение остеопороза с целью профилактики переломов.
Пять шагов к профилактике остеопороза:
Суточная потребность в кальции и витамине D3 [14] [16]
Содержание кальция в 100 г продуктов [14]
Источники витамина D [14]
Вторичная профилактика — это комплекс мер, которые применяются, когда заболевание уже установлено. Они направлены на борьбу с его осложнениями, т. е. на предотвращение переломов, и включают в себя: