для чего нужен троакар
Троакар
Содержание
Исторические сведения
Строение троакара
Классификация
По диаметру
По устройству клапана
По строению стилета
Сфера применения
Троакары нашли относительно широкое применение в клинической практике. Например, троакары используют при лапароскопических абдоминальных операциях, дренировании плевральной полости по Бюлау, пункции мочевого пузыря и удалении мочи, когда катетеризация его невозможна.
См. также
Примечания
Ссылки
Полезное
Смотреть что такое «Троакар» в других словарях:
ТРОАКАР — (фр. trois quarts три четверти). Хирургический инструмент, предназначенный для прокалывания брюшной полости, в случае надобности выпустить воду или газы. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. ТРОАКАР… … Словарь иностранных слов русского языка
ТРОАКАР — ТРОАКАР, труакар. муж., франц. бодец, врачебное, трехгранное шило, с трубкою, которая остается на время в проколе, для спуска воды, гноя. Толковый словарь Даля. В.И. Даль. 1863 1866 … Толковый словарь Даля
ТРОАКАР — ТРОАКАР, троакара, муж. (франц. trois quarts, букв. три четверти) (мед.). Хирургический инструмент в виде трехгранной иглы с трубочкой для выпускания гноя или иной жидкости из полостей организма. Толковый словарь Ушакова. Д.Н. Ушаков. 1935 1940 … Толковый словарь Ушакова
троакар — сущ., кол во синонимов: 5 • жакет (8) • инструмент (541) • мединструмент (34) • … Словарь синонимов
троакар — Колющий медицинский инструмент, представляющий собой трубку, насаженную на остроконечный стержень, и предназначенный для введения или выведения из организма жидкости или газов, а также для введения трубок, катетеров и порошкообразных веществ.… … Справочник технического переводчика
троакар — I. ТРОАКАР а, м. trois quarts, trocart три четверти. Хирургический инструмент в виде трубочки с трехгранной иглой внутри для прокола и выпускания гноя или иной жидкости из полости тела. БАС 1. Трокар называется хирургическия орудия, подобные игле … Исторический словарь галлицизмов русского языка
ТРОАКАР — ветеринарный инструмент для прокола требухи при тимпаните. Состоит из трубки, в к рую плотно вставлен стилет (гвоздь) с острым концом, выступающим из трубки. Стилет с надетой трубкой наставляют на вздутое место левого паха и сильным ударом руки… … Сельскохозяйственный словарь-справочник
троакар — (франц. trocart; син. трокар) хирургический, инструмент, представляющий собой стальной остроконечный стилет с надетой на него трубкой, предназначенный для прокола грудной или брюшной стенки с целью выведения жидкости из полостей тела человека … Большой медицинский словарь
Троакар — (от франц. trois quarts) медицинский инструмент для прокалывания стенки брюшной или грудной полостей и извлечения Выпота или Транссудата. Состоит из ручки, на которую навинчиваются трубки диаметром 1 3 мм.; острый конец проходящего внутри … Большая советская энциклопедия
Троакар — I м. Хирургический инструмент в виде трубочки с трёхгранной иглой внутри для прокола и выпускания гноя или иной жидкости из полости тела. II м. Удлинённый дамский жакет. Толковый словарь Ефремовой. Т. Ф. Ефремова. 2000 … Современный толковый словарь русского языка Ефремовой
Виды троакаров в современной хирургии — области применения и основные характеристики троакаров
Указанный вид колющих медицинских инструментов нашел свое широкое применение во многих отраслях медицины.
На сегодняшний день без троакаров невозможно обойтись во время лапароскопических операций при гинекологических, урологических заболеваниях, а также при выполнении различных хирургических процедур.
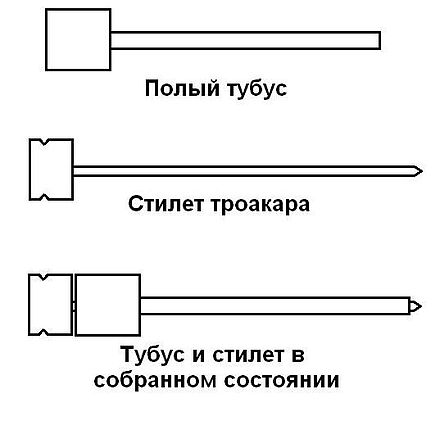
Строение троакара и основные функции инструмента
Посредством рассматриваемого хирургического инструмента осуществляется доступ к объекту манипуляции через специальные проколы: операционные порты.
Герметичность кожных покровов при этом сохраняется.
Стандартный троакар состоит из следующих компонентов:
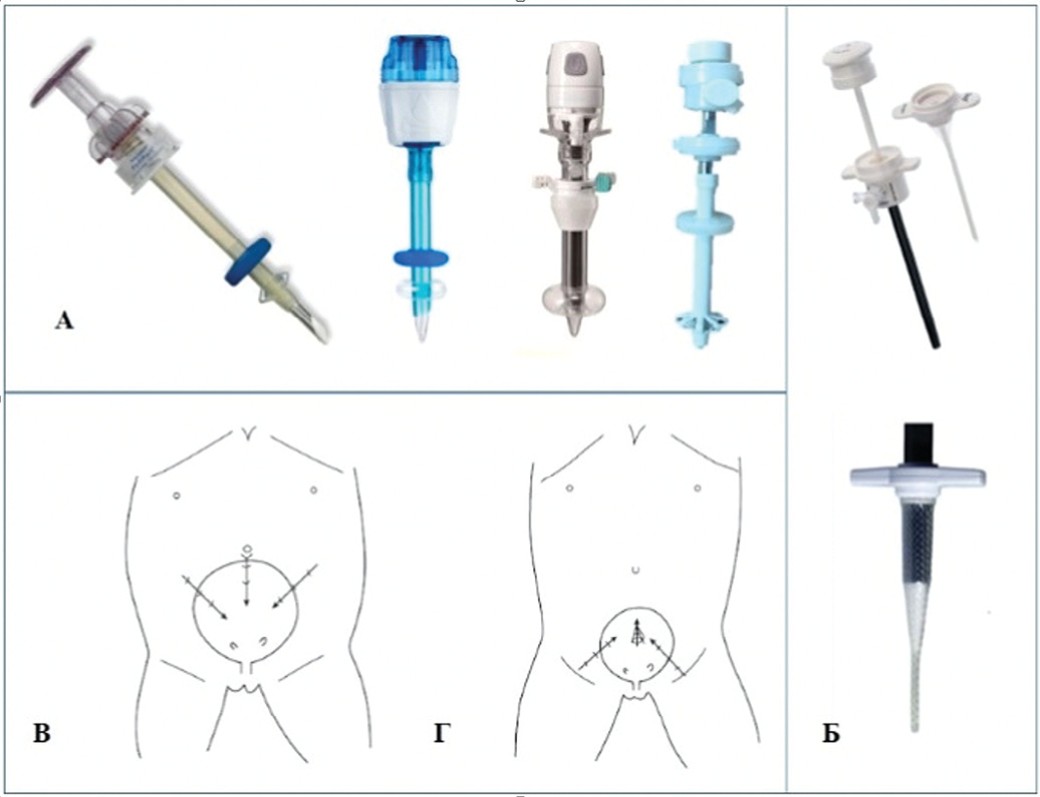
Классификация троакаров медицинских – виды троакаров и их отличительные особенности
Рассматриваемый колющий медицинский прибор подразделяют на несколько групп:
1. В зависимости от внутреннего диаметра устройства:
Некоторые троакары укомплектованы насадкой, при помощи которой можно менять диаметр прибора от 5 до 12 мм.
2. Исходя из структуры клапана
1)Плунжерные троакары укомплектованы клапанами-цилиндрами, внутри которых – подпружиненный стержень. Нажатие на плунжер провоцирует появления отверстия, при котором восстанавливается проходимость троакара.
После удаления инструментов происходит перекрытие рабочего канала. Благодаря указанной конструкции, в рабочий участок можно доставлять необходимые медицинские приборы, вытягивать наружу отсеченные ткани.
2)Магнитно-клапанные троакары. Перекрытие отверстия в устройстве происходит благодаря стальному шарику, что движется под воздействием магнита.
3)Троакары с форточным клапаном. На сегодняшний день являются наиболее популярными.
Указанное устройство снабжается специальным клапаном-форточкой на мягкой пружине. Инструменты не магнитятся, а какое-либо давление на них отсутствует.
Однако срок службы таких троакаров ограничен, что связано с постепенным образованием бороздки в области клапана-форточки.
4)Троакары со створчатым клапаном. В силу отсутствия воздействия на внедренный инструмент данное устройство считается наиболее совершенным среди всех вышеперечисленных.
Данная конструкция зачастую изготовляется из пластика, а ее клапан состоит из двух створок. Это сказывается на сроке эксплуатации конструкции – он не продолжительный.
Реже тубус троакара делают из титана с пластиковым клапанным механизмом. Это значительно повышает его стоимость, но увеличивает срок службы.
3. В зависимости от структуры стилета
1) Конический. Так как режущих краев у стилета нет, и его внедрение весьма проблематично, его крайне редко используют на практике.
2) Пирамидальный. Вводить троакар с таким стилетом просто: благодаря наличию 3-4 режущих граней оперирующий может разрезать плотную ткань. Но в процессе внедрения инструмента нужно его постоянно вращать, что провоцирует повреждение тканей в точке введения.
Чтобы минимизировать травматизацию, применяют троакары со специальными лезвиями. Их еще называют «активными» троакарами: при проникновении в нужную полость срабатывает защита, которая закрывает острие. Чтобы активизировать механизм, хирургу следует ослабить давление на стилет.
Лапароскоп с видеокамерой помещают в прозрачный пластический стилет. Лезвие в такой конструкции выстреливает только после нажатия на кнопку. Благодаря этому, удается сохранить целостность органов и сосудов.
Все сферы применения троакаров в медицине
Троакар относится к многофункциональным медицинским инструментам.
Его применяют в нескольких направлениях:

Лечение тяжелых травм позвоночника, злокачественных новообразований в спинном мозге невозможно без хирургического вмешательства. Применение современного высокотехнологического оборудования, уникальных техник в сочетании с мастерством хирургов позволяет достичь высоких показателей выздоровления.→
Магнитно-резонансная томография является «золотым стандартом» диагностики многих заболеваний и нарушений функционирования органов и систем. Благодаря небольшому списку противопоказаний и безопасности метода, его используют в большинстве лечебных учреждений и практически во всех отраслях медицины.→
А троакар (или троакар) это медицинский или ветеринарный устройство, состоящее из шило (который может быть металлическим или пластиковым заостренным или без лезвия), канюля (по сути, полая трубка) и уплотнение. [1] [2] Троакары вводятся через брюшную полость во время лапароскопическая хирургия. Троакар функционирует как портал для последующего размещения других инструментов, таких как захваты, ножницы, степлеры и т. Д. Троакары также позволяют выходить газу или жидкости из внутренних органов тела.
Содержание
Этимология
Слово троакар, реже троакар, [3] происходит от Французский троакарт, труа-кварты (три четверти), от тройка ‘три’ и Carre ‘сторона, лицо инструмента’, [4] [5] впервые записано в Dictionnaire des Arts et des Sciences, 1694, [6] от Томас Корнель, младший брат Пьер Корнель.
История
Первоначально врачи использовали троакары для снятия давления жидкости (отек) или газы (вздутие живота). Патенты на троакары появились в начале 19 века, хотя их использование датируется, возможно, тысячелетиями. К середине 19 века троакар-канюли стали сложными, такими как Реджинальд Саутиизобретение трубки Саути. [7]
Приложения
Медицинское / хирургическое использование
Троакары используются в медицине для доступа и слива жидкости, например, у пациентов с гидроторакс или асцит.
В наше время хирургические троакары используются для выполнения лапароскопический хирургия. Они используются в качестве вводного средства для камер и лапароскопических ручных инструментов, таких как ножницы, захватные приспособления и т. Д., Для выполнения операций, которые до сих пор выполнялись путем выполнения большого разреза брюшной полости, что произвело революцию в уходе за пациентами. Сегодня хирургические троакары, как правило, представляют собой инструмент для одноразового использования, и их «трехточечная» конструкция, которая дала им свое название, перешла к продукту с плоским лезвием «с расширяющимся кончиком» или к чему-то, что полностью не содержит лезвий. Эта последняя конструкция обеспечивает большую безопасность пациента за счет техники, используемой для их введения.
Введение троакара может привести к перфорации колотого ранения нижележащего органа, что приведет к медицинское осложнение. Так, например, лапароскопическая интраабдоминальная установка троакара может привести к повреждению кишечника, ведущему к перитониту или повреждению крупных кровеносных сосудов с кровотечением. [8]
Бальзамирование
После завершения бальзамирования полости прокол обычно закрывается с помощью небольшого пластикового предмета, напоминающего винт, который называется кнопкой троакара.
Ветеринарное использование
Троакары широко используются ветеринарами не только для дренирования гидроторакса, асцита или для введения инструментов при лапароскопической хирургии, но и при острых состояниях, характерных для животных. В случаях рубцовая тимпания у крупного рогатого скота троакар с широким отверстием может быть введен через кожу в рубец для выпуска застрявшего газа. [9] У собак аналогичная процедура часто выполняется пациентам с ГРВ (расширение желудка-заворот) в котором троакар с широким отверстием вводится через кожу в желудок, чтобы немедленно уменьшить его давление. В зависимости от тяжести клинических признаков при представлении, это часто выполняется после того, как было назначено обезболивание, но до общая анестезия. Окончательное хирургическое лечение включает анатомическое изменение положения желудка и селезенки с последующим правосторонним вмешательством. гастропексия. [10] В зависимости от степени тяжести частичный гастрэктомия и / или спленэктомия может быть показано, если соответствующие ткани некрозированы из-за ишемии, вызванной перекрутом / отрывом питающей сосудистой сети. 72-часовой послеоперационный поддерживающий уход, инфузионная терапия и ЭКГ мониторинг для сердечные аритмии настоятельно рекомендуется.
Совершенствование техники пневмовезикоскопического доступа для коррекции врожденных пороков развития нижних мочевых путей у детей
Галицкая Д.А., Рудин Ю.Э.
Сведения об авторах:
ВВЕДЕНИЕ
Современное развитие детской хирургии сопровождается внедрением новых малоинвазивных технологий для коррекции пороков развития мочевыделительной системы. Основным вопросом в детской урологии является выбор и осуществление оптимального щадящего доступа при выполнении традиционных вмешательств. Последнее десятилетие для коррекции пороков развития нижних мочевых путей стал активнее использоваться технологически сложный эндовидеохирургический внутрипузырный доступ. Его применяют при лечении пузырно-мочеточникового рефлюкса (ПМР) или мегауретера (реимплантанция мочеточников – РМ) [1–5], уретероцеле (иссечение уретероцеле с пластикой мочевого пузыря и РМ) [6], удалении дивертикула мочевого пузыря (дивертикулэктомия) [7, 8], иссечении полипа мочевого пузыря (полипэктомии) [9] и т.д. [10]. Пневмовезикоскопический доступ предполагает введение троакаров через две стенки: брюшную и мочевого пузыря, их фиксации, с дальнейшей инсуффляцией углекислого газа в полость мочевого пузыря для лучшего обзора и создания достаточной области для манипуляций эндоскопическими инструментами. Впервые введение углекислого газа в мочевой пузырь было осуществлено 14 декабря 1964 в Висконсене B. John и J.R. Wear. Врачи столкнулись с трудной задачей – извлечением восковых фрагментов из мочевого пузыря, которое было невозможно выполнить при наполнении мочевого пузыря водой. Было рассмотрено много идей, M. F. Campbell предложил попробовать растворители, такие как ксилол или бензин, другие предлагали использовать бензин или керосин для растворения парафина. Однако B. John и J.R. Wear предложили использовать цистоскопию с ирригацией углекислого газа, которая облегчила извлечение восковых фрагментов [11]. Спустя 30 лет нагнетание углекислого газа в мочевой пузырь нашло свое применение в детской урологии. K. Okamura и соавт. предложили пневмовезикоскопический доступ для тригонопластики при ПМР [12]. Через 6 лет S.I. Gill и соавт. выполнили везикоскопическую пластику ПМР по Cohen с ирригацией глицина в полость мочевого пузыря [13]. Еще через 4 года C.K. Yeung и соавт.вернулись к инсуффляции СО2 в мочевой пузырь и создании pneumovesicum при интравезикальной эндоскопии[14].
МАТЕРИАЛЫ И МЕТОДЫ
В статье обсуждаются различные варианты техники выполнения везикоскопического доступа. По запросу пневмовезикоскопическая реимплантация мочеточников у детей в базах данных Pubmed и e-library.ru были отобраны статьи с 1995 по 2019 гг: 24 зарубежных источника и 5 – российских.
РЕЗУЛЬТАТЫ
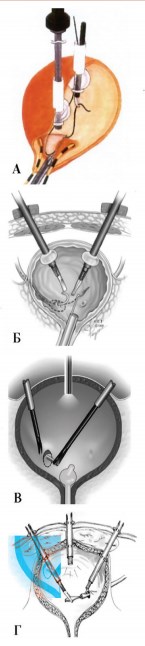
Впервые пневмовезикоскопический доступ был описан в 1995 году K. Okamura и соавт. для эндоскопической тригонопластики при первичном ПМР [15]. Оригинальная техника выполнения заключалась в цистоскопии, последующем введении под ультразвуковым контролем двух 5 мм троакаров для манипуляций и видеонаблюдения (табл.1, рис. 1А). Ходы были расширены до 20 Fr. У трех пациентов использовались баллонные троакары. Мочевой пузырь раздувался СО2 при давлении 10 мм ртутного столба. После операции у семи пациентов цистостома была установлена через надлобковый доступ, и на 2-7 день была удалена. Уретральный катетер был удален на 3-13 день после операции. Еще тогда авторы выделили ограничение к выполнению доступа для пациентов с маленьким объемом мочевого пузыря (менее 100 мл) и интраоперационные осложнения в виде конверсии в открытую тригонопластику при неудачной попытке установки троакара, возникновение пневмоперитонеума при смещении троакара из мочевого пузыря. Для решения этих проблем было предложено использование баллонных троакаров (рис. 2А) и установка дополнительного третьего троакара [12]. Интерес вызывает, что у двоих детей, включенных в исследование, конверсии не наблюдалось (табл. 2).
В 2001 году S.I. Gill и с соавт. описали выполнение трансвезикальной пластики ПМР по Cohen. Цистоскопия была выполнена с 30-градусной оптикой и ирригацией глицина. Под цистоскопическим контролем два 2,5 мм порта с баллонами были вставлены (табл. 1, рис. 1Б) и накачаны воздухом объемом 8 см3, внешняя манжета была фиксирована для обеспечения водонепроницаемости концевого отверстия внутри мочевого пузыря. Цистоскоп был заменен резектоскопом 24 Fr с электрохирургическим ножом Коллинза. Визуализация в течение всей процедуры обеспечивалась трансуретрально расположенным эндоскопом с видеокамерой 30о углом обзора. Осложнения у детей в операционном и послеоперационном периоде не были отмечены (табл. 2) [13].
В 2005 году C.K. Yeung и соавт. опубликовали статью с описанием модифицированной методики доступа с инсуффляцией в мочевой пузырь СО2. Мочевой пузырь заполняют физиологическим раствором, затем его стенку подшивают к передней брюшной стенке, что при введении троакаров обеспечивает их минимальную смещаемость. Устанавливают троакар для видеонаблюдения и два 3–5-мм рабочих порта (табл. 1, рис. 1В). Уретральный катетер устанавливают для дренирования мочевого пузыря. Инсуффляция CO2 проходит под давлением от 10 до 12 мм рт.ст. В послеоперационном периоде у двух пациентов наблюдалась легкая надлобковая и мошоночная эмфизема, что, возможно, связано с подшиванием стенки мочевого пузыря к передней брюшной стенке (табл.2) [14].
На сегодняшний день остро стоит вопрос о методах надежной фиксации троакаров к стенке мочевого пузыря, поскольку потеря визуализирующего порта ставит под угрозу дальнейшее проведение операции [16, 17].
В 2009 году J.S. Valla и соавт. описали современный ход выполнения пневмовезикоскопического доступа. Процедура начинается стандартно с цистоскопии и введения троакара для видеонаблюдения (табл. 1, рис. 1Г)
Таблица 1. Характеристика используемого инструментария для пневмовезикоскопического доступа по данным различных авторов
Table 1. Characteristics of the instrumentation used for pneumovesicoscopic access according to the data of various authors