для чего переводят в реанимацию при пневмонии
Для чего переводят в реанимацию при пневмонии
Проблема поражения легких при вирусной инфекции, вызванной COVID-19 является вызовом для всего медицинского сообщества, и особенно для врачей анестезиологов-реаниматологов. Связано это с тем, что больные, нуждающиеся в реанимационной помощи, по поводу развивающейся дыхательной недостаточности обладают целым рядом специфических особенностей. Больные, поступающие в ОРИТ с тяжелой дыхательной недостаточностью, как правило, старше 65 лет, страдают сопутствующей соматической патологией (диабет, ишемическая болезнь сердца, цереброваскулярная болезнь, неврологическая патология, гипертоническая болезнь, онкологические заболевания, гематологические заболевания, хронические вирусные заболевания, нарушения в системе свертывания крови). Все эти факторы говорят о том, что больные поступающие в отделение реанимации по показаниям относятся к категории тяжелых или крайне тяжелых пациентов. Фактически такие пациенты имеют ОРДС от легкой степени тяжести до тяжелой.
В терапии классического ОРДС принято использовать ступенчатый подход к выбору респираторной терапии. Простая схема выглядит следующим образом: низкопоточная кислородотерапия – высокопоточная кислородотерапия или НИМВЛ – инвазивная ИВЛ. Выбор того или иного метода респираторной терапии основан на степени тяжести ОРДС. Существует много утвержденных шкал для оценки тяжести ОРДС. На наш взгляд в клинической практике можно считать удобной и применимой «Берлинскую дефиницую ОРДС».
Общемировая практика свидетельствует о крайне большом проценте летальных исходов связанных с вирусной инфекцией вызванной COVID-19 при использовании инвазивной ИВЛ (до 85-90%). На наш взгляд данный факт связан не с самим методом искусственной вентиляции легких, а с крайне тяжелым состоянием пациентов и особенностями течения заболевания COVID-19.
Тяжесть пациентов, которым проводится инвазивная ИВЛ обусловлена большим объемом поражения легочной ткани (как правило более 75%), а также возникающей суперинфекцией при проведении длительной искусственной вентиляции.
Собственный опыт показывает, что процесс репарации легочной ткани при COVID происходит к 10-14 дню заболевания. С этим связана необходимость длительной искусственной вентиляции легких. В анестезиологии-реаниматологии одним из критериев перевода на спонтанное дыхание и экстубации служит стойкое сохранение индекса оксигенации более 200 мм рт. ст. при условии, что используются невысокие значения ПДКВ (не более 5-6 см. вод. ст.), низкие значения поддерживающего инспираторного давления (не более 15 см. вод. ст.), сохраняются стабильные показатели податливости легочной ткани (статический комплайнс более 50 мл/мбар), имеется достаточное инспираторное усилие пациента ( p 0.1 более 2.)
Достижение адекватных параметров газообмена, легочной механики и адекватного спонтанного дыхания является сложной задачей, при условии ограниченной дыхательной поверхности легких.
При этом задача поддержания адекватных параметров вентиляции усугубляется присоединением вторичной бактериальной инфекции легких, что увеличивает объем поражения легочной ткани. Известно, что при проведении инвазинвой ИВЛ более 2 суток возникает крайне высокий риск возникновения нозокомиальной пневмонии. Кроме того, у больных с COVID и «цитокиновым штормом» применяются ингибиторы интерлейкина, которые являются выраженными иммунодепрессантами, что в несколько раз увеличивает риск возникновения вторичной бактериальной пневмонии.
В условиях субтотального или тотального поражения дыхательной поверхности легких процент успеха терапии дыхательной недостаточности является крайне низким.
Собственный опыт показывает, что выживаемость пациентов на инвазивной ИВЛ составляет 15.3 % на текущий момент времени.
Алгоритм безопасности и успешности ИВЛ включает:
В связи с тем, что процент выживаемости пациентов при использовании инвазивной ИВЛ остается крайне низким возрастает интерес к использованию неинвазивной искусственной вентиляции легких. Неинвазивную ИВЛ по современным представлениям целесообразно использовать при ОРДС легкой степени тяжести. В условиях пандемии и дефицита реанимационных коек процент пациентов с тяжелой формой ОРДС преобладает над легкой формой.
Тем не менее, в нашей клинической практике у 23% пациентов ОРИТ в качестве стартовой терапии ДН и ОРДС применялась неинвазивная масочная вентиляция (НИМВЛ). К применению НИМВЛ есть ряд ограничений: больной должен быть в ясном сознании, должен сотрудничать с персоналом. Допустимо использовать легкую седацию с целью обеспечения максимального комфорта пациента.
Критериями неэффективности НИМВЛ являются сохранение индекса оксигенации ниже 100 мм рт.ст., отсутствие герметичности дыхательного контура, возбуждение и дезориентация пациента, невозможность синхронизации пациента с респиратором, травмы головы и шеи, отсутствие сознания, отсутствие собственного дыхания. ЧДД более 35/мин.
В нашей практике успешность НИМВЛ составила 11.1 %. Зав. ОАИР: к.м.н. Груздев К.А.
Почему при вирусных пневмониях требуется ИВЛ и что это такое?
Одно из последствий коронавирусной инфекции – пневмония. Она может быть разной степени тяжести. По каким критериям реаниматологи решают, что пациента необходимо подключить к аппарату искусственной вентиляции легких (ИВЛ)? Болезненная ли это манипуляция?
Рассказывает Ольга Светлицкая, врач-анестезиолог-реаниматолог, к.м.н., доцент кафедры анестезиологии и реаниматологии БелМАПО.
Что такое вирусная пневмония
Вирусы – уникальная форма жизни. Чтобы размножаться, им необходимо вставить свой генетический материал в клетку хозяина. Респираторные вирусы, соответственно, поражают клетки, которые выстилают поверхность верхних и нижних дыхательных путей, постепенно их разрушая. Это выражается в виде всем знакомых насморка, трахеита, ларингита.
Все намного сложнее, если вирусы поражают нижние дыхательные пути. В этом случаем развивается вирусная пневмония. Чем больше объем поражения и ниже сопротивляемость организма, тем она тяжелее. У части пациентов может развиться наиболее тяжелая форма острой дыхательной недостаточности – острый респираторный дистресс-синдром. Это состояние еще называется некардиогенный отек легких.
Главное проявление респираторного дистресс-синдрома – падение уровня кислорода в артериальной крови в результате нарушения его транспорта из просвета альвеол в легочные капилляры. Чаще всего такое осложнение вызывают вирусы гриппа А, респираторный синцитиальный вирус (РС-вирус), вирусы парагриппа, риновирус и коронавирусы, включая COVID-19.
Как проходит лечение пневмонии
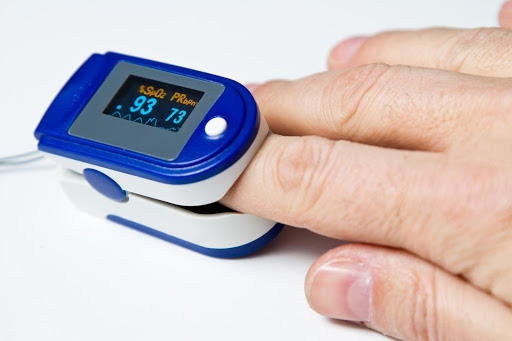
Лечение в этом случае поддерживающее и обычно включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови мы контролируем с помощью специального прибора – пульсоксиметра. Это процедура простая и безболезненная. Медсестра или доктор одевают пациенту на палец специальный датчик – и через несколько секунд на дисплее появляется процентное содержание кислорода в крови. Если уровень кислорода более 95 % – все хорошо. Если ниже, врач будет разбираться, в чем причина. Если уровень кислорода менее 92 %, требуется так называемая оксигенотерапия (кислородотерапия) – дополнительная подача кислорода.
Какие показания к ИВЛ
Существует несколько уровней респираторной поддержки.
При средней тяжести пневмонии, когда еще нет существенного снижения уровня кислорода, многим пациентам достаточно носовых кислородных катетеров (канюль). Это небольшие пластиковые трубочки, которые вставляются в нос. Через них подается увлажненная воздушно-кислородная смесь. Такой метод позволяет увеличить концентрацию кислорода во вдыхаемом воздухе от 24 % до 40% (в атмосферном воздухе – 21 %). Это не доставляет практически никакого дискомфорта. Многим пациентам этого вполне хватает, они поправляются и без ИВЛ.
Иногда пациента переворачивают на живот, в так называемую прон-позицию. Это простая манипуляция позволяет улучшить вентиляцию тех зон легких, которые остаются плохо вентилируемыми в положении на спине. Это действенная мера. Сейчас она наряду с кислородотерапией широко применяется у пациентов с CоVID-19.
Может использоваться кислородная маска, что позволяет обеспечить еще большую концентрацию кислорода во вдыхаемой воздушной смеси – до 60 %.
Если проводимая кислородотерапия с помощью носовых катетеров или маски не помогает, уровень кислорода в крови не увеличивается (менее 90 %), пациент утомлен, в дыхании участвует вспомогательная дыхательная мускулатура, принимается решение о переводе на искусственную вентиляцию легких.
Как делается ИВЛ
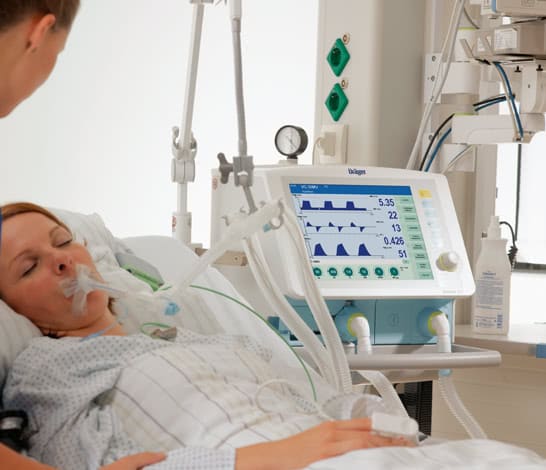
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути – желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот – для лучшего газообмена в легких.
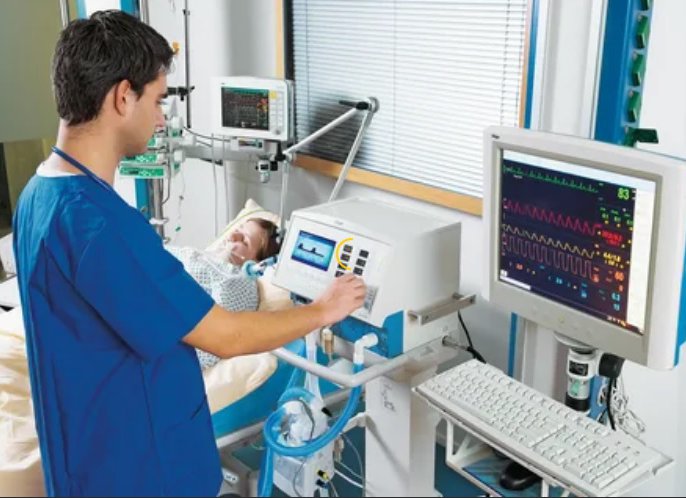
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло. Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Для чего переводят в реанимацию при пневмонии
Остановка сердца у пациентов, госпитализированных с пневмонией, как правило случается внезапно и за пределами отделения интенсивной терапии, где проведение необходимых лечебных мероприятий могло бы сохранить пациенту жизнь — такие результаты исследования были представлены на Ежегодной конференции Американского торакального общества, проходившей в г. Денвер, штат Колорадо (США). Пациенты с диагнозом «Пневмония» относятся к группе повышенного риска по развитию внезапной остановки сердца. Вместе с тем, большинство специалистов полагают, что подобное состояние развивается только после прогрессивного ухудшения состояния, сопровождающегося множеством «настораживающих» симптомов.
В классическом варианте течения событий (т.е. когда состояние пациента прогрессивно ухудшается) человек, будучи здоровым, заболевает пневмонией или другим жизнеугрожающим инфекционным заболеванием, течение которого в последующем сопровождается рядом синдромов, которые можно достаточно легко распознать. Вышеупомянутые синдромы включают: синдром системного воспалительного ответа, за которым следуют органная недостаточность, гемодинамическая недостаточность и полиорганная недостаточность. Как правило, остановка сердца развивается как конечный исход гемодинамической недостаточности, почечной недостаточности и тяжёлых нарушений метаболизма. Но определённое беспокойство вызывает категория пациентов, у которых в обход вышеизложенной «логической цепочке» клинических синдромов резко наступает ухудшение состояния.
Основной задачей, стоявшей перед исследователями, было раскрыть механизмы быстрого развития остановки сердца у пациентов с диагнозом «Пневмония» с целью пересмотра стратегии наблюдения за данной категорией пациентов.
Закономерно возникает ряд вопросов: действительно ли у пациентов с компенсированным течением инфекционного заболевания отсутствуют другие «настораживающие» клинические синдромы и действительно ли на фоне компенсации основного заболевания наблюдается неожиданное развитие острой сердечно-лёгочной недостаточности.
Большинство пульмонологов сталкивалось с подобными клиническими случаями в практической деятельности. Однако на сегодняшний день не имеется достаточного количества данных, документально подтверждающих, что это в действительности происходит.
В первом крупномасштабном исследовании, в котором были описаны и документально подтверждены характерные особенности остановки сердца у пациентов с диагнозом «Пневмония», исследовательская группа работала совместно с Американской Ассоциацией сердечных заболеваний. В ходе данного исследования активно использовались рекомендации, разработанных на основе реанимационной базы данных — большого многоцентрового регистра взрослых пациентов, госпитализированных по поводу остановки сердца в более чем 500 медицинских учреждений (ранее известный под названием «Национальный Регистр Сердечно-легочной реанимации»).
Было выявлено 44416 случаев остановки сердца, произошедших в течение 72 часов с момента госпитализации. Пневмония как предшествующее состояние была зарегистрирована в 5367 случаев (12,1%).
Примерно у 40% пациентов остановка сердца произошла за пределами ОРИТ. Кроме того, только 40% пациентам с пневмонией была проведена механическая вентиляция лёгких, 12% был установлен центральный венозный катетер на месте и 36% проводилась продолжительная в/в инфузия вазоактивных препаратов.
Наиболее распространёнными непосредственными причинами остановки сердца в стационаре среди пациентов с пневмонией являлись: аритмия (65,0%), дыхательная недостаточность (53,9%) и гипотензия/гипоперфузия (49,8%).
В процессе анализа результатов исследования была выявлена значительная доля пациентов с диагнозом «Пневмония», у которых впоследствии зарегистрирована внезапная остановка сердца. Было выяснено, что 56% случаев остановки сердца произошли не по причине гипотензии или гипотензия предшествовала остановке сердца, и около 40% произошли за пределами ОРИТ.
Полученные данные свидетельствуют о необходимости дальнейшей исследовательской работы, направленной на поиск методов быстрой оценки степени риска развития остановки сердца у пациентов с диагнозом «Пневмония» на практике. Кроме того, чрезвычайно важной и необходимой будет информация о частоте встречаемости и этиологии данного синдрома.
По мнению исследователей, необходимо тщательным образом пересмотреть не только оценку степени риска, но и расчёт времени, необходимого для совершения полного объёма необходимых пациенту лечебных манипуляций.
В отношении полученных результатов исследования у ряда специалистов возникают вопросы. Так, вполне логичен вопрос о количестве пациентов, имевших сердечно-сосудистую патологию, которая была либо не диагностирована, либо диагностирована, но недооценена? В представленном исследовании тщательного анализа сопутствующей сердечно-сосудистой патологии (заболевание коронарных артерий, сердечная недостаточность, гипертензия, кардиальная патология при сахарном диабете и т.д.) не проводилось.
Кроме того, неприятно удивил и тот факт, что 20% пациентов из группы высокого риска находились в отделениях общего профиля, где количество медицинского персонала и интенсивность наблюдения за тяжёлыми пациентами значительно ниже. Следовательно, распределение пациентов по отделениям в момент их госпитализации надлежащим образом не происходит.
Вот ряд других закономерно возникающих вопросов. Имеется ли значительное количество пациентов с ранее не выявленной сердечно-сосудистой патологией в данной группе? Возможно ли, что антибактериальные препараты, используемые в лечении пневмонии, вызывают нарушение ритма сердца? Возможно ли, что в общем отделении стационара низкие концентрации кислорода в крови не были достаточным образом медикаментозно скорректированы? Дальнейший ретроспективный анализ полученного в ходе исследования объёма информации позволит ответить на все возникшие вопросы.
Кроме того, заслуживающим внимание является и тот факт, что ведущей причиной остановки сердца у данной категории пациентов являлась аритмия.
И если аритмия в действительности является наиболее распространённой причиной остановки сердца, то подача кислорода, достаточное насыщение электролитами и замена проаритмогенных препаратов на другие, не обладающие данными свойствами, у пациентов из группы высокого риска смогут сыграть определяющую роль в профилактике развития внезапной остановки сердца.
Опубликовано: Pneumonia Linked to Sudden Cardiac Arrest. American Thoracic Society (ATS) 2011 International Conference: Abstract 22539. Presented May 15, 2011.
Пульмонолог «СМ-Клиника» рассказала о больничной пневмонии у взрослых
Внутрибольничные пневмонии развиваются у пациентов стационаров, особенно отделений реанимации и интенсивной терапии. Это очень опасные заболевания, летальность у них составляет от 20 до 80%
Внутрибольничные пневмонии возникают примерно у 1% пациентов, проходящих длительное лечение в стационарах. Особенно высок риск у людей, которым требуется ИВЛ, длительная неподвижность или обширные операции.
Что нужно знать о больничной пневмонии
Что такое больничная пневмония
Госпитальная или внутрибольничная (еще одно название – нозокомиальная) пневмония – это воспаление легких, которое возникает во время лечения в стационаре в качестве осложнения.
Чтобы пневмонию считали больничной, она должна проявиться не раньше, чем на 2 сутки после того, как пациент попал в клинику. Кроме того, ключевая характеристика этого типа пневмонии – возбудители. Воспаление вызывает так называемая внутрибольничная, мультирезистентная флора.
Внутрибольничные пневмонии входят в три наиболее распространенных осложнения стационарного лечения, чаще них возникают только нагноение ран и воспаление мочевыводящих путей.
Причины больничной пневмонии у взрослых
Основные провокаторы больничной пневмонии – грамотрицательные бактерии, живущие в стенах стационаров. Это клебсиеллы, синегнойные палочки, протеи, серрации или кишечные палочки. На их долю приходится до 30% всех пневмоний.
Почти треть пневмоний этого типа вызывают агрессивные внутрибольничные типы золотистого стафилококка. Еще 30% воспалений легких вызывают фузобактерии и бактероиды (бактерии-анаэробы). Около 4% всех внутрибольничных пневмоний провоцируют легионеллы – эти бактерии могут вызывать вспышки, если размножаются в системе вентиляции и распространяются по больнице.
Значительно реже, примерно в 1% случаев, возникают больничные вирусные пневмонии. Самые частые их возбудители – вирусы гриппа, РС-вирус и в отдельных случаях – цитомегаловирус.
Ключевые факторы риска развития больничной пневмонии:
Симптомы больничной пневмонии у взрослых
Больничная пневмония может быть двух типов:
ранняя, если симптомы возникают с 3 по 5 день с момента поступления в стационар – возбудители обычно менее агрессивны, симптомы не очень тяжелые;
поздняя, когда признаки воспаления легких выявляются через неделю и более – течение такого воспаления очень серьезное, прогнозы для жизни плохие.
Симптомы госпитальной пневмонии стертые, поэтому распознать начало воспаления вовремя – сложно. Во многом это связано с общим тяжелым состоянием пациента, применением большого количества медикаментов, возрастом и другими факторами.
Лечение больничной пневмонии у взрослых
Диагностика
Если подозревается воспаление легких, врач повторит анализы крови, сравнив их результаты с предыдущими. Кроме того, будут выполнены:
Современные методы лечения
Также врач рекомендует:
Профилактика больничной пневмонии у взрослых в домашних условиях
Внутрибольничная пневмония опасна, поэтому важно проводить профилактику с первого дня поступления в стационар. Врачи тщательно следят за состоянием больного после операции, травмы или в течении обострения болезни. Но пациенту и самому нужно принимать участие в профилактике:
Популярные вопросы и ответы
Внутрибольничные пневмонии – это серьезная проблема современной медицины. В чем их особенности, чем они опасны и что делать, если заболел мы спросили у врача-пульмонолога Виктории Вавиловой.
В чем особенности внутрибольничной пневмонии?
Нозокомиальная (внутрибольничная, госпитальная) пневмония – это острое инфекционное заболевание легких, которое развилось спустя 48 часов и более после госпитализации.
Ее признаки – «свежие» очаговых или инфильтративные изменения на рентгенограмме, а также ряд симптомов, подтверждающих инфекционную природу заболевания:
Одна из форм больничной пневмонии – вентилятор-ассоциированная пневмония. Это воспаление легких, которое развивается не ранее, чем через 48 часов с момента интубации и начала ИВЛ. И при условии, что до этого не было признаков бронхолегочной инфекции на момент. Данный тип пневмонии имеет особенное значение в период настоящей пандемии при нарастающей антибактериальной резистентности (нечувствительности к антибиотикам).
Большинство больничных вызываются комбинацией микроорганизмов, чаще всего это синегнойная палочка, кишечная палочка, клебсиелла пневмония и ацинетобактер.
Развитию болезни способствуют многие факторы риска: пожилой возраст (65 лет и более), курение, заболевания органов дыхания, грипп, хронические заболевания сердечно-сосудистой системы, сахарный диабет, почечная недостаточность, алкоголизм, недостаточное питание, кома, травмы, ожоги, любой очаг инфекции в организме, плохая гигиена полости рта.
Какие могут быть осложнения при больничной пневмонии?
Среди основных осложнений больничной пневмонии – абсцесс легкого и эмпиема плевры (гнойные поражения легкого и его оболочки).
Когда вызывать врача на дом при больничной пневмонии?
Это заболевание развивается у госпитализированных пациентов. Однако, можно представить такую ситуацию, что пациент провел в стационаре более 2-х суток, выписан, а в этот же или на следующий день появляются симптомы пневмонии. В этом случае нужно немедленно вызывать скорую помощь. И важно сообщить врачу о недавнем лечении в стационаре.
Можно ли лечить больничную пневмонию народными средствами?
Больничная пневмония должна лечиться только в условиях стационара. Тактика лечения определяется тяжестью течения болезни. Ключевой момент современного лечения – незамедлительное назначение антибактериальной терапии, выбор препаратов и схемы которой зависят от сроков развития и тяжести пневмонии.
Разбираем тяжёлую форму коронавируса по дням. Не читайте, если вы чувствительны и ранимы
Главный внештатный анестезиолог-реаниматолог, доктор медицинских наук, профессор Константин Шаповалов, работающий в красной зоне основного моностационара Забайкалья с первого дня пандемии, разобрал для «Чита.Ру» на дни процесс протекания тяжёлой формы коронавируса у людей без иммунной защиты.
Появление симптомов — и через пару дней стало полегче
— Когда человек заболевает, у него повышается температура, возникает сухой, занудный, малопродуктивный и неприятный кашель, недомогание, иногда головная боль, слабость. Что человек начинает пить? Противовоспалительные таблетки. Когда обращается в больницу, когда не обращается. На первом этапе ему это помогает, снимает симптоматику, очень многим через 2-3 дня становится полегче. Кто-то успокаивается на этом фоне.
6-й день — госпитализация
Есть такое высказывание, что коронавирусная инфекция – это самая длинная ОРВИ, то есть она очень долго протекает относительно всех других. С этим связаны особенности иммунной защиты, формирования иммунного ответа. После этого периода успокоения, когда как будто бы всё неплохо, примерно на шестые сутки (у кого-то чуть раньше – на пятые, на седьмые, на восьмые иногда бывает) наступает второе ухудшение. Как правило, в этот момент человек попадает в стационар.
В эти сроки у тех людей, у которых будет в дальнейшем тяжёлое течение, начинается развитие пневмонии, и она начинает проявляться. Это снова подъём температуры – выше 38, снова недомогание, снова головные боли, признаки интоксикации, редко ещё бывает одышка (снижение сатурации) в эти сроки. Тогда люди снова обращаются за медицинской помощью, и когда им делают КТ-исследование, в лёгких находят лёгонькие облачка по периферии: небольшие, с неровными краями.
Видно, что это пока небольшие изменения. Сейчас-то мы знаем, чем это дальше чревато, – мы уже видели это течение. Пока эти изменения небольшие, и лёгкие выполняют функцию – человек дышит как обычно.
Мы лечим, назначаем специальный комплекс противовирусной терапии, противовоспалительной терапии, антицитокиновой и на этом фоне добиваемся положительного результата – сбиваем интоксикацию, лихорадку. Но этот патологический процесс в лёгких, повреждение лёгких характеризуется инертностью, то есть вот так сразу его не оборвёшь. И примерно ещё в течение 3-4 дней этот процесс прогрессирует.
Очень часто люди говорят: «Как же так? Я госпитализировался, было КТ-1, а через три дня у меня КТ-4. Меня, значит, плохо лечат». Дело не в том, как лечат, а в том, что изменения в лёгких, которые регистрируются на КТ, – это процесс, а не событие. КТ-картинка – это просто фотография процесса, который идёт. И, к сожалению, нет сейчас лекарств, которые могли бы одномоментно резко его оборвать. Золотой пули, как у нас говорят в медицине, волшебной таблетки, от этого сейчас нет.
9-й день — кислород
Примерно к девятому дню нарастает дыхательная недостаточность: лёгкие перестают уже выполнять свою работу, как они раньше выполняли.
Вот эти лёгкие облачка, которые мы видим на КТ на пятые сутки, они к девятым-десятым становятся здоровыми, белыми, заполняют всё пространство лёгких, иногда видно только самые верхушки лёгких, которые задействованы в процессе дыхания.
(Когда мы делаем КТ в динамике пациенту с иммунной защитой, спустя трое суток, мы видим, что эти облачка как были, так и остались. Они не выросли, и более того, они остаются бледными, лёгкими, и по краю у них есть очень чёткая граница наподобие скорлупки. Как будто их кто-то прорисовал. Что это такое? Это иммунная система вспомнила, она видит врага, видит, где находится вирус, в каких отделах лёгких, и она организовала вот такой защитный барьер, чтобы остальные участки лёгких не поражались. И потом процесс выздоровления протекает очень быстро. А спустя несколько дней эти люди выписываются).
Человеку без иммунной защиты в этот момент для того, чтобы он не задыхался, не развивалась тяжёлая одышка и не снижался показатель сатурации (кислорода в кровотоке), требуется кислород. Пациента переводят на кислородную поддержку, сначала в палате — есть у нас портативные аппараты, которые дают пациенту 5-7 литров кислорода в минуту. Этого ему пока достаточно. И многие говорят: «Да у меня всё нормально. Дальше всё будет замечательно».
11-й день — реанимация
Но спустя ещё примерно 2 дня этого уровня кислорода ему становится недостаточно. Это примерно одиннадцатый день, и в эти сроки пациент переводится в реанимацию. Когда уже не хватает 5-7 литров кислорода в минуту, продолжается нарастание одышки, все такие пациенты находятся уже в реанимационных отделениях, и мы им даём высокий поток кислорода – 10-50 литров в минуту.
12-й день — неинвазивная ИВЛ, вероятность летального исхода 70%
Как правило, через сутки и этого уже недостаточно, приходится начинать искусственную вентиляцию лёгких. У нас есть разные методики и подходы. Иногда мы специально даём аппаратно до 50 литров в минуту. Но если этого недостаточно, человек переводится на масочную неинвазивную искусственную вентиляцию лёгких: ему ремнями надевается маска, которая очень плотно подгоняется на лице.
У многих от этого через несколько дней формируются пролежни на носу, потому что эту маску снимать нельзя: она на человеке днём и ночью каждый день. Он с ней ест, справляет свои физиологические нужды. Без этой маски он тут же синеет и начинает задыхаться. Это очень тяжело, находиться на неинвазивной искусственной вентиляции лёгких. И они могут быть в таком состоянии неделю, две недели, три недели иногда – очень длительный срок. Днём, ночью, в обед, изо дня в день всё одно и то же.
Спустя 2,5-3 недели от начала болезни — инвазивная ИВЛ, вероятность летального исхода выше 90%
Очень медленно, очень тяжело лечится это заболевание. Если и этого недостаточно, спустя 2,5–3 недели от начала заболевания часто приходится переводить людей уже на инвазивную ИВЛ. При этом многие люди уже устают от этой масочной вентиляции. И не только психологически — это, действительно, тяжёлая физическая работа.
Мы с вами дышим и даже не задумываемся, что это какая-то работа для мышц. У человека, который находится в тяжёлой дыхательной недостаточности, острой дыхательной недостаточности, происходит очень тяжёлая мышечная работа — постоянная. У некоторых умерших пациентов на вскрытии находят микроразрывы дыхательных мышц. У кого-то развиваются гематомы на фоне того, что мышцы надрываются, не справляются с этой работой.
Человеку устанавливается эндотрахеальная трубка, при этом ему проводится так называемый медикаментозный сон или искусственный наркоз – уже ничего не чувствует, не видит, не слышит, находится в состоянии полного сна, соответственно, не понимает, что с ним происходит.
Ему в трахею устанавливается трубка, и примерно в течение двух-трёх суток он находится в состоянии глубокого наркоза, потому что наблюдаются уже критические расстройства газообмена в лёгких. Этим пациентам нужно выключать спонтанное дыхание для того, чтобы в лёгких не происходили так называемые самоповреждения. После этого, если пациент стабилен (а некоторые уже умирают в эти сроки), у него выполняется трахеостомия, и при благоприятном исходе он находится с ней 2-3 недели.
Чудеса
Если течение всё-таки благоприятно, то примерно через 2-3 недели такого лечения в лёгких запускается процесс саногенеза, то есть организм начинает справляться с этим тяжёлым поражением, газообмен начинает восстанавливаться. Это происходит очень долго. И мы постепенно снижаем респираторную поддержку на аппарате, подачу кислорода, применяем комплексную терапию, и после этого человек в течение 2-3 недель, иногда месяца или больше, восстанавливается. С ним занимаются наши реабилитологи, весь персонал, и он может постепенно восстановиться.
Но, к сожалению, вероятность такого исхода по мере усугубления тяжести респираторной поддержки всё меньше и меньше, а у тех, кто прошёл через всё это и в последующем выписался, восстановился, наблюдаются тяжелейшие изменения в лёгких, и человек, по сути, становится инвалидом.