для чего придумали вакцину
История прививок, как и когда появились вакцины от болезней, создание, развитие, какие есть сейчас
Кто и когда придумал первую прививку? Как работают вакцины и какие есть сейчас?
Первая вакцина появилась после счастливого предположения: в XVIII веке британский врач Эдвард Дженнер провёл эксперимент, доказывающий, что коровья оспа сможет защитить человека от заболевания натуральной оспой. Однако стоит заметить, что при всех великих заслугах Дженнер не имел представления о природе самого возбудителя болезни, ему помогли лишь гениальная интуиция и исследовательская наблюдательность. Врачу так и не довелось узнать, в чём заключается научный смысл предложенного им способа.
Прошло больше двух столетий, теперь все мы знаем про вакцины намного больше, чем Эдвард Дженнер. Но на случай, если ваши знания необходимо освежить, коротко пробежимся по истории вакцинации, чтобы вы стали научной звездой любой вечеринки.
Начало больших изменений
Эксперимент, проведённый Дженнером, сейчас кажется невозможным: врач заразил восьмилетнего мальчика коровьей оспой. А через полтора месяца мальчик не заболел после введения материала от больного натуральной оспой. Успех позволил начать массовую вакцинацию военных уже через два года после опыта. В Российской империи первыми прививку сделали Екатерина II и её сын Павел, превратив «оспинки императрицы» в едва ли не самый желанный знак расположения при дворе.
Почти столетие спустя Луи Пастер показал, что опасность природных штаммов может быть целенаправленно снижена под воздействием неблагоприятных условий в лаборатории. Так вирус становится практически безопасным для человека или животных. Полученные препараты Пастер назвал вакцинами (в переводе с латыни vacca — «корова»). В 1880-х в Одессе, Москве и Санкт-Петербурге открылась первая в Российской империи и вторая в мире станция Пастера, где под руководством Ильи Мечникова и Николая Гамалеи проводили вакцинацию от бешенства.
В 1921 году был разработан единственный на сегодняшний день препарат иммунопрофилактики туберкулёза. Эту вакцину на основе живой коровьей туберкулезной бациллы разработали микробиолог Альберт Кальмет и ветеринар Камилла Герен. В первой половине ХХ века были созданы новые виды препаратов для вакцинации. Даниэл Салмон и Теобальд Смит предложили идею убитой вакцины. В дальнейшем для создания вакцин активно использовались методы генной инженерии.
Вакцина вакцине рознь
В состав вакцин входят: иммуногены (действующие вещества) и вспомогательные вещества.
Задача иммуногенов — активировать иммунитет. Вспомогательные вещества применяются для повышения эффективности, увеличения срока годности, создания оптимального состава.
Какие вакцины можно встретить сегодня?
Традиционные. Состоят из бактерий или вирусов, сохраняющих в процессе изготовления свою целостность. Могут быть живыми и убитыми. Используемые в настоящее время включают в себя вакцины против ветряной оспы, гриппа, жёлтой лихорадки, кори, краснухи, полиомиелита, паротита и ротавируса.
На основе разрушенных микроорганизмов или полученная путём обезвреживания. Используются против дифтерии, столбняка, стафилококка, ботулизма и газовой гангрены.
Генно-инженерные (рекомбинантные, химерные) вакцины. Представитель этой группы — вакцина против вирусного гепатита В.
Экспериментальные синтетические. Химические аналоги защитных белков, полученные методом прямого химического синтеза.
Вехи нашего прогресса
Вакцинопрофилактика — самый эффективный и экономически выгодный способ снижения инфекционной заболеваемости. Сейчас нам сложно представить жизнь без прививок, хотя все они были созданы и введены в широкое применение относительно недавно.
Результаты работы учёных в этом веке поражают:
За два с небольшим столетия созданы более 100 вакцин от 40 заболеваний.
Источники:
Шамшева О. В., Учайкин В. Ф., Медуницын Н. В. Клиническая вакцинология. Москва: ГЭОТАР-Медиа, 2016. 576 с.
Зверев В. В. Вакцины и вакцинация: национальное руководство / под ред. В. В. Зверева, Р. М. Хаитова. Москва: ГЭОТАР-Медиа, 2014. 640 с.
История вакцинации
Вакцинация — это одно из величайших достижений медицины, позволяющее ежегодно сохранять от 2 до 3 миллионов жизней. Во многом благодаря ей снизилась младенческая и детская смертность, а также пожизненная инвалидность, которая раньше развивалась после ряда инфекций. А натуральная оспа, истязавшая население планеты тысячелетиями, оказалась полностью побеждена!
Основные принципы вакцинопрофилактики
Для эффективной борьбы с эпидемиями важно, чтобы сформировался коллективный иммунитет — прослойка людей, обладающая антителами к данной инфекции и необходимая для прерывания ее распространения. Для каждой нозологии этот порог индивидуален, но в целом чем более заразно заболевание, тем выше должен быть процент иммунизируемых людей. Для полиомиелита показатель составляет 80 %, а для кори, ввиду ее высокой заразности, — все 95 %.
Каждая страна сама определяет политику вакцинации. Одни дают свободу выбора своим гражданам и делают упор на просвещение. В других вакцинация является обязательной, и отказ от нее ведет к санкциям, например невозможности трудоустройства на определенные работы, или наложению штрафа.
Однако во многих странах растет группа людей, отказывающихся прививаться и прививать своих детей из-за недоверия к вакцинам, действиям правительства. И сейчас, в эпоху непрекращающихся волн коронавируса, это может стать еще более серьезной проблемой, чем это представлялось в том же 2019 году, когда антипрививочное движение было внесено в список 10 проблем здравоохранения.
В этой статье мы рассмотрим историю вакцинации, чтобы понять, какой огромный путь прошло человечество и с чем ему удалось справиться.
Как все начиналось
Еще в древности люди стали отмечать, что некоторыми заболеваниями человек болеет только один раз в жизни. Сейчас бы мы сказали такое о краснухе или ветрянке. Но в более ранние времена именно к таким болезням относилась оспа. О ней было известно еще в античности. У таких больных отмечалось характерное поражение кожи, на которой образовывались пузырьки с гнойным содержимым. Заболевание сопровождалось высокой смертностью, по некоторым данным от него погибало около 40 % больных. А у выживших навсегда оставались рубцы на коже, покрывающие все части тела, в том числе лицо. И люди с такими рубцами больше никогда не заболевали оспой, в том числе при возникновении очередных эпидемий. Поэтому они использовались в лазаретах для ухода за больными без риска для собственного здоровья. Люди с оспинами встречались во всех сословиях — от крестьян до королевских особ.
Попытки профилактики развития оспы начались на Востоке, то ли в Индии, то ли в Китае, чуть ли не в первом тысячелетии. Тогда люди вдыхали толченые струпья оспенных больных или использовали содержимое оспенных пузырьков, закладывая его в уши или протягивая нитки, смоченные гноем, сквозь кожу.
Со временем технология была доработана и даже получила отдельное название — вариоляция. Это когда здорового человека намеренно заражали оспой путем прокола кожи ножом с оспенным гноем. В Европу технология пришла благодаря леди Монтак, которая узнала о ней в Турции и вариоляцировала своего ребенка. Кроме того, ей добровольно подверглась Екатерина Великая, ее семья и двор. В Америке ее использовал Джордж Вашингтон для иммунизации армии во время войны за независимость. Процедура не отличалась безопасностью. Около 2 % людей заболевали в тяжелой форме и погибали. Поэтому требовалась более совершенная замена.
Разработка вакцины первого поколения
А дальше было использовано наблюдение о том, что люди, работающие с крупным скотом, реже болеют оспой. В 1774 году британский фермер Джести произвел вариоляцию коровьей оспы своей жене и детям. А в 1796 году Эдвард Дженнер после нескольких лет изучения этого вопроса провел первый официальный эксперимент на двух людях — доярке Саре Нелмс и мальчике Джеймсе Фиппсе. Доярка незадолго до эксперимента заболела коровьей оспой, и у нее на руках были характерные волдыри. Дженнер вскрыл один из волдырей ножом и им же сделал проколы кожи на руке мальчика в нескольких местах. Через несколько дней у ребенка поднялась температура, а в месте прокола появились волдыри. А еще через несколько дней симптомы полностью исчезли.
Спустя 2 месяца мальчику опять ввели содержимое оспенных пузырей, но уже от другой доярки, и никакой реакции на этот раз не произошло. Поэтому Дженнер решил, что маленький Фиппс получил защиту от оспы. Доктор сообщил о своих результатах в Британское королевское общество, но его статью не напечатали. Позже он провел еще несколько таких же экспериментов, за свои деньги издал брошюру, в которой описывал результаты, но ее, можно сказать, не заметили. И только в 1799 году он смог убедить нескольких врачей в эффективности вакцинации (так он назвал свою процедуру), и они стали применять ее на своих пациентах с аналогичными успешными результатами. Таким образом, в Европе началась активная вакцинация коровьей оспой. В 1800 году президентом Т. Джефферсоном была начата национальная программа вакцинации в США.
В 1803 году была организована так называемая филантропическая экспедиция для доставки вакцины из Европы в южноамериканские колонии. Холодильников в ту эпоху не было, а содержимое пузырей сохраняло свои свойства несколько дней. Поэтому была придумана схема перевозки вакцины на живых людях, для которой использовались 22 мальчика-сироты.
Еще на берегу Испании двух мальчиков привили коровьей оспой. Далее по мере плавания была организована живая цепь — раз в несколько дней содержимое пузырьков от одних мальчиков пересаживалось двум другим мальчикам. Второй человек был нужен для страховки, если у одного из них по каким-либо причинам не образуются волдыри. Экспедиция успешно достигла берегов Южной Америки.
Однако технология вакцинации постоянно встречала сопротивление, в том числе среди духовенства и малообразованных слоев населения. Поэтому первая массовая вакцинация началась только после эпидемии оспы 1840–1843 годов. Постепенно вакцинация распространялась по всему земному шару, предотвращая пандемии. А в 1980 году было объявлено об искоренении этой болезни. Сейчас штаммы натуральной оспы сохранились только в двух лабораториях мира — в России и США.
Второй этап развития технологии
Разработку вакцин второго поколения связывают с именами Луи Пастера и Роберта Коха.
Пастер создал твердую питательную среду, на которой стало возможно получать чистые штаммы — сообщества микроорганизмов, происходящих из одной клетки. А Кох выделил туберкулезную палочку и уточнил микробиологическую теорию инфекций. Согласно ей, причиной развития болезни является микроорганизм, если выполняются следующие условия:
· Микроорганизм присутствует у больных людей и отсутствует у здоровых.
· Микроорганизм можно выделить и получить его чистую культуру.
· Если ввести культуру этого микроорганизма здоровому человеку, он заболеет.
· У больного, который заболел после введения чистой культуры микроорганизма, выделяется этот же микроорганизм.
Для вакцинации против туберкулеза используется штамм бычьего туберкулеза M. Bovis. Но, в отличие от коровьей оспы, которая не вызывает серьезных заболеваний у людей, бычий туберкулез является потенциально опасной инфекцией для человека. Но было придумано остроумное решение. M. Bovis был высеен на питательную среду, где он культивировался в течение 13 лет, пока не утратил свои патогенные свойства. Занимались этим доктор Кальметт и ветеринарный врач Герен. Микроорганизм получил название бацилла Кальметта — Герена, сокращенно BCG, а в русской интерпретации — БЦЖ.
Вакцины от вирусов
Технология культивирования позволила наладить производства вакцин против некоторых бактериальных инфекций. Но что делать с вирусами? Их нельзя выращивать на питательных средах. Здесь нужен другой подход. И первые шаги в этом направлении стали возможны после разработки технологии культивирования вирусов на культурах тканей.
И только в 1950-х годах произошел прорыв в этой технологии, связан он с именами Солка и Сейбина. Эти ученые двигались в разных направлениях. Солк занимался убитой формальдегидом вакциной. Его проект получил коммерческий успех и долгое время использовался для полной иммунизации детей. Но иммунитет после вакцинации в течение нескольких лет падал, что требовало повторных введений препарата.
Сейбин занимался живой ослабленной вакциной. Его разработка вышла на рынок позже, но имела ряд преимуществ:
· Пероральное применение — ее закапывают через рот.
· Меньший риск осложнений.
· Длительный иммунитет, не требующий ревакцинации.
· Инфективность — возможность передачи возбудителя от вакцинированного человека к невакцинированному без участия медработника. С одной стороны, это расширяет охват иммунизации, а с другой — является угрозой для людей с тяжелыми иммунодефицитами.
Поэтому сейчас детей сначала прививают инактивированной вакциной, а после первичной иммунизации вводят живую. Это дает возможность объединить преимущества двух методов.
Разработка вакцин позволила ВОЗ начать программу искоренения полиомиелита по аналогии с натуральной оспой. И эта программа привела к снижению заболеваемости на 99 %. Дикий вирус полиомиелита был ликвидирован во всех странах, кроме Пакистана и Афганистана. Но снижение охвата прививок и возобновление путей передачи инфекции приводят к новым вспышкам, в том числе на территории России.
Что будет, если отказываться от вакцинации?
Аналогичная ситуация и с корью. До разработки вакцин эта болезнь ежегодно уносила жизни около 2,6 млн людей. Но искоренить инфекцию не представляется возможным, так как требуется охватить прививками более 95 % населения. А это могут позволить себе далеко не все страны. Например, последняя вспышка кори в 2020 году в Конго унесла жизни более чем 7 тыс. человек. Это в 2 раза больше, чем смертность от вспышки такой особо опасной инфекции, как лихорадка Эбола, в этой же стране!
В благополучных странах заболеваемость также увеличивается из-за отказа от прививок. В 1998 году вышла статья Эндрю Уэйкфилда, в которой утверждалось, что комбинированная вакцина от кори, паротита и краснухи вызывает аутизм. Статью эту давно опровергли, автора лишили медицинской лицензии, но слухи не прекратились. Многие люди до сих пор отказываются от вакцинации ввиду сомнений в ее безопасности.
И сейчас человечество столкнулось с новым вызовом — COVID-19. Это высокозаразная, быстро мутирующая инфекция. Естественный иммунитет у переболевших нестабилен, и повторные случаи заболевания имеют тенденцию к более тяжелому лечению. Эксперты ВОЗ сходятся во мнении, что контролировать эпидемию можно только с помощью массовой вакцинации. И страны с высокими показателями охвата демонстрируют это на своем примере.
Как вакцины изменили мир. История прививок от 18 века и до наших дней
Автор фото, Getty Images
Так проходила вакцинация от бешенства в парижском Институте Пастера в начале ХХ века
Пандемия Covid-19 заставила человечество вспомнить, как опасны и разрушительны бывают вспышки инфекционных болезней, и как вакцины делаются в таких случаях единственной надеждой на возврат к нормальной жизни.
Вот несколько примеров того, как вакцины изменили жизнь людей.
Только в XX веке эта чрезвычайно заразная вирусная болезнь погубила больше 300 миллионов человек. Количество жертв в более ранние эпохи не поддается учету.
Порядка 30% заразившихся оспой умирали, нередко в муках, потому что все их тело покрывалось гнойными нарывами. Остальные слепли или оставались на всю жизнь с ужасными отметинами на коже.
Автор фото, Reuters
Идея, что искусственно вызванная слабая форма заболевания способна создать у человека иммунитет, родилась, вероятно, в Китае. Согласно источникам, уже около 1000 года люди там вдыхали через нос порошок из мелко истолченных струпьев оспенных больных или вставляли в уши кусочки ваты, вымоченные в оспенном гное.
Автор фото, Getty Images
От оспы люди слепли, умирали, на теле оставались шрамы
Мы быстро, просто и понятно объясняем, что случилось, почему это важно и что будет дальше.
Конец истории Подкаст
В Африке при помощи иголки протаскивали через кожу пропитанную гноем нитку.
В Британии XVIII века оспопрививание горячо пропагандировала знаменитая аристократка и интеллектуалка леди Мэри Монтегю, сама в молодости переболевшая оспой и познакомившаяся с соответствующими практиками в Турции, где ее муж служил послом.
Надежностью метод не отличался. Примерно каждый тридцатый пациент в результате заболевал оспой в тяжелой форме и погибал.
Между тем английские фермеры давно заметили, что коровья оспа для человека заразна, но не смертельна. Изучив это явление, врач Эдвард Дженнер создал на основе коровьей оспы надежную и безопасную вакцину.
Сомнения отпали, когда военнослужащих британской армии и флота привили от оспы в приказном порядке, и ни с кем худого не случилось.
Автор фото, Getty Images
Эдвард Дженнер прививает мальчику неопасный для человека вирус коровьей оспы
В бедных странах оспа продолжала свирепствовать еще полтораста с лишним лет. Практически покончить с ней помогла программа массированного оспопрививания ВОЗ, стартовавшая в 1967 году.
Автор фото, Getty Images
Появление дешевых игл помогло ускорить массовую вакцинацию
Считается, что для выработки коллективного иммунитета необходимо привить 80% населения. Вакцинировать несколько миллиардов человек было невозможно.
Зато достаточно эффективной оказалась тактика точечной иммунизации, впервые опробованная в восточной Нигерии: оперативно выявлять очаги оспы и прививать соседних жителей. Искоренить оспу в регионе с населением в 12 миллионов человек удалось, сделав всего 750 тысяч прививок.
В настоящее время живые вирусы оспы остались лишь в двух местах на Земле: лабораториях высшего уровня защиты в России и США.
Полиомиелит
Заражаются ею в основном в детстве. Вирус проникает в организм через рот, затем попадает в кровь и поражает нервную систему, часто вызывая неизлечимый паралич. По большей части он поражает ноги, но каждый десятый пациент умирает от удушья в результате паралича легочных мышц.
Автор фото, Getty Images
Специальный прибор «железные легкие»: человек ложится внутрь капсулы, и она как бы дышит за него, сам он при этом абсолютно обездвижен
Поскольку полиомиелит, в отличие от оспы, не имеет внешних признаков, его инфекционная природа была установлена лишь в 1905 году шведским врачом Иваром Викманом.
К тому времени улучшение качества питьевой воды в больших городах уменьшило как общее количество случаев полиомиелита, так и процент людей, имевших иммунитет к нему. Вспышки болезни сделались более заметными.
Автор фото, Getty Images
Согласно данным ВОЗ, полиомиелит поражает, в основном, детей в возрасте до 5 лет.
В 1952 году американский врач Джонас Салк создал вакцину от полиомиелита. В 1961 году его коллега Альберт Сейбин придумал улучшенную версию, которую можно было глотать, а не получать в виде инъекции. Заболеваемость в США и Европе резко пошла на спад.
С прививками от полиомиелита связана одна из самых страшных ошибок в истории вакцинирования. В 1955 году американская фирма Cutter Laboratories по ошибке выпустила более ста тысяч доз препарата, содержавших живой вирус полиомиелита. Десять детей скончались и 160 были парализованы на всю жизнь.
A в 1988 году ВОЗ объявила о начале программы по искоренению полиомиелита во всем мире. В 1994 году свободными от болезни, прозванной «ужасом родителей», были объявлены США, в 2000-м Китай, Япония и Южная Корея, в 2002-м Европа, в 2014-м Юго-Восточная Азия.
История вакцинации в России: от указа Екатерины II до Sputnik V
Одной из самых опасных инфекционных болезней до XIX века была оспа. Смертность от нее достигала 20 –60% (среди младенцев — до 90%), а эпидемии происходили регулярно и перетекали из страны в страну. Однако, однажды переболев оспой, человек получал пожизненную защиту от болезни. Именно это наблюдение и открыло человечеству путь к созданию вакцин.
Вариоляция от оспы: первая вакцина в России
Попав в Америку вместе с европейскими первооткрывателями, оспа стала главной причиной исчезновения ацтеков и инков. В XVI –XVII веках русские первопроходцы принесли оспу коренным народам Сибири и Дальнего Востока — в этих популяциях болезнь была гораздо более смертоносной, чем среди русских. Некоторые племена вымерли от оспы целиком [1].
В Европе и России треть переживших оспу теряли зрение, а большинство получали множество шрамов на коже. Французская полиция в XVIII веке даже использовала отсутствие оспин на лице и теле как особую примету.
Оспа поражала всех — и крестьян, и аристократов, и монархов. Так, в 1730 году эта болезнь унесла жизнь Петра II — внука российского императора Петра I и единственного наследника по мужской линии.
Прививки от оспы появилась в Европе и Северной Америке в начале XVIII века. Хотя вакцинацией в привычном нам смысле эту процедуру назвать сложно: с помощью ланцета (предшественника скальпеля, в честь которого назвали самый авторитетный американский медицинский журнал) врач делал пациенту разрез на руке и помещал туда жидкость из оспенного пузырька человека. Такую прививку придумали в Китае еще в X в. Также этот метод использовали турки, арабы и африканские племена, у которых европейские работорговцы и позаимствовали идею [2]. Называлась такая прививка вариоляцией.
Большинство привитых переносили болезнь в мягкой форме и получали иммунитет. Смертность от такой вакцины составляла 2 –3,5%.
Датой начала применения вакцин в России считается 1768 год. Тогда в стране бушевала очередная эпидемия оспы. Императрица Екатерина II пригласила в Петербург знаменитого британского доктора и апологета прививок Томаса Димсдейла. Он сначала привил саму Екатерину, потом ее сына Павла, будущего императора, и других членов монаршей семьи. Вариоляция прошла благополучно: известно, что императрица несколько дней провела в постели с легкими простудными симптомами.
После этого в России начали создавать систему массовой вакцинации от оспы. В 1796 году, незадолго до смерти, Екатерина даже издала указ об обязательной вариоляции всего населения. Однако из этого мало что вышло — у государства не хватало ресурсов, а люди опасались прививок.
В 1790-х годах британский врач Эдвард Дженнер придумал, как сделать вакцинацию от оспы значительно безопаснее. Он заметил, что человек может заразиться коровьей оспой, однако никогда не болеет тяжело. Люди, которые работают с коровами, часто имеют иммунитет к оспе.
Опыты, которые Дженнер ставил на крестьянских детях, подтвердили догадку: прививка коровьей оспой дает человеку иммунитет и от обычной оспы, при этом не вызывая серьезных осложнений. Прививку назвали vaccine — от латинского vacca, корова. В 1801 году вакцинировать по методу Дженнера начали в России.
Прививка от бешенства
Во второй половине XIX века медицина сделала огромный скачок вперед в понимании происхождения инфекционных болезней. Многим открытиям того времени наука обязана одному человеку — французскому ученому Луи Пастеру, который первым доказал огромную роль бактерий во множестве биологических процессов, от брожения и гниения до эпидемий и пищеварения.
В 1870-х годах Пастер занялся изучением вирусов. Экспериментируя с куриной холерой и сибирской язвой у животных, он доказал возможность создания вакцины из патогена. Ученый смог ослабить живой вирус до такой степени, что при введении человеку он становился безопасным, но организм в ответ на него все равно вырабатывал иммунитет.
В 1885 году Пастер создал вторую в истории человеческую вакцину — от бешенства. Она помогала тем, кто уже был заражен. В парижскую клинику ученого стали съезжаться зараженные бешенством со всего мира.
Российская империя стала первой страной, адаптировавшей опыт Луи Пастера — уже в 1886 году в Одессе начала работу первая в мире «пастеровская станция», где прививали людей с бешенством. Вакцину российским врачам Пастер передал с несколькими зараженными кроликами.
Одесская пастеровская станция, в которой работали биолог Илья Мечников и его ученик, врач Николай Гамалея, стала первым отечественным бактериологическим исследовательским центром.
В конце 1880-х научное сообщество Европы начало жестко (и ошибочно) критиковать методы Луи Пастера. Гамалея, который активно сотрудничал с французским ученым и жил в разъездах между Парижем и Одессой, помог защитить его теорию, выступив перед британской научной комиссией с докладом, основанным на обширной статистике по вакцинации от бешенства в Одессе.
Вскоре пастеровские станции стали открываться в других городах России. До революции они существовали на частные деньги, государство не тратило ресурсы на вакцинацию. Позволить станции могли себе лишь крупные и богатые города — поэтому московская станция обслуживала всю центральную Россию, а в самарскую приезжали больные из Сибири и Средней Азии [3]. Полностью обеспечить все регионы страны пастеровскими станциями получилось лишь в 1930-х.
В советское время Гамалея стал крупнейшим микробиологом, возглавив Московский институт эпидемиологии и микробиологии, который сегодня носит его имя. В 2020 году Центр имени Гамалеи разработал вакцину против COVID-19 — Sputnik V.
Вакцины от чумы и холеры
На рубеже XIX и XX веков появилось сразу несколько эффективных вакцин против опасных заболеваний. Двум из них — от чумы и холеры, мир обязан Владимиру Хавкину, ученику Мечникова.
Россия обошлась с Хавкиным жестоко — поэтому имя великого врача, спасшего сотни тысяч жизней, сегодня гораздо более известно в Британии и Индии, чем на его родине.
Хавкин закончил Одесский университет в 1884 году. Молодой ученый еврейского происхождения хотел заниматься эпидемиологическими исследованиями. Однако после убийства Александра II государство усилило гонения на евреев и лишило набожного иудея-сиониста Хавкина профессорской должности. Ученый отказался от предложения властей перейти в православие и уехал в Европу, где смог беспрепятственно заниматься наукой.
В 1892 году Владимир Хавкин создал первую вакцину от холеры, которую испытал на себе. Врач предложил ее Российской империи, однако получил отказ. На родине врача очень не любили — как писал Антон Чехов, из-за его национальности [4].
В 1893 году Хавкин по договоренности с правительством Британии отправился в Индию (именно там бушевали самые страшные эпидемии холеры), где запустил программу массовой вакцинации. В 1896 году Индию накрыла свирепая эпидемия бубонной чумы, одна из последних в истории. Врач в короткий срок создал эффективную противочумную вакцину. Сегодня имя Хавкина носит Центральный институт иммунологии Мумбаи.
Вакцина Хавкина от чумы из мертвого вируса спасла много жизней, однако ее эффективность никогда не была точно описана. Прививку от чумы с живым вирусом, прямую предшественницу тех, что применяются сегодня, создал еще один незаслуженно забытый российский инфекционист Магдалена Покровская.
В годы после Гражданской войны Покровская исследовала вспышки чумы и малярии в юго-восточных регионах СССР. В 1934 году она работала в противочумной станции в Ставрополе, где после множества попыток трансформировать живой вирус чумы смогла создать рабочую вакцину, которую успешно опробовала на себе.
Во время советско-финской и Великой Отечественной войн Покровская трудилась военным врачом. В это время она создала технологию лечения тяжелых инфекционных болезней с помощью бактериофагов — особых вирусов, убивающих бактерии.
Прививка от оспы: вспышка в Москве в 1959 –1960 годах
В 1919 году Владимир Ленин издал декрет об обязательной вакцинации от оспы. Вскоре после окончания Гражданской войны, во время которой бушевали многие инфекционные болезни, ее распространение было сведено к минимуму, а к 1936 году оспа на территории СССР была полностью изведена.
В 1959 году в Москве произошла вспышка черной оспы. Ее завез художник-плакатист Алексей Кокорекин, который ездил в командировку в Индию. Перед поездкой он должен был сделать несколько прививок, в том числе и от оспы — однако, судя по всему, он попросил врача поставить отметку о вакцинации, не вводя препарат.
Кокорекин умер в мучениях всего через несколько дней после возвращения домой. Когда о болезни стало известно, Москву закрыли на военный карантин. На несколько дней москвичи были ограничены в передвижениях по городу. Силовые структуры были брошены на поиск всех, с кем контактировал карикатурист, а Минздрав многократно увеличил производство вакцин и начал прививать москвичей и жителей Подмосковья.
Эта прививочная кампания стала одной из самых эффективных в истории — всего за месяц вакцину получили почти 10 млн человек. Чрезвычайные меры помогли быстро купировать вспышку — от Кокорекина заразились 45 человек, из которых, помимо него самого, умерли двое.
Вакцина от полиомиелита
После того как страшные болезни Средневековья и Нового времени, такие как оспа, дизентерия, чума и холера, были побеждены, главной проблемой стал полиомиелит.
Эта болезнь поражает в основном детей дошкольного возраста. Она нарушает работу спинного мозга и нервной системы, вызывает временные параличи и нарушения работы конечностей. В 0,5% случаев болезнь приводит к постоянным параличам, а 5 –10% больных умирают от паралича дыхательных мышц [5].
Первые три вакцины от полиомиелита появились в 1950-х годах в США. Любопытно, что двое создателей — уроженцы Польши, а третий — потомок эмигрантов оттуда.
Первую вакцину, сделанную из «живого» вируса, в 1950 году разработал Хилари Копровски. Она была эффективной, однако медицинские власти Америки так и не дали разрешения на ее массовое использование, так как опасались «живых» вакцин.
Через несколько месяцев прививку из «мертвого» вируса представил Джонас Солк. Его вакцина получила регистрацию и в 1955 году была одобрена для массовой вакцинации. Однако произошла страшная ошибка: один из производителей препарата забыл «убить» вирус, и около 120 тыс. детей вместо прививки получили инъекцию полиомиелита. 56 из них оказались парализованы, пятеро умерли.
Третью вакцину в 1954 году представил Альберт Сейбин, который работал вместе с Копровски. Его вакцина была «живой» и оральной — ее нужно было выпить или съесть. Сейбин немного опоздал: когда он завершал свои исследования, Америка уже готовилась к массовой вакцинации прививкой Солка.
До войны полиомиелит в СССР встречался редко, но с 1949 года начался резкий рост заболеваемости. В 1956 году делегация советских врачей под руководством директора Института по изучению полиомиелита Михаила Чумакова посетила США и встретилась с Альбертом Сейбиным. Американский ученый получил приглашение приехать в СССР и организовать промышленный выпуск своей вакцины.
Советские власти тоже не доверяли «живой» вакцине. Сын Михаила Чумакова Константин рассказывал, что его отец добился одобрения вакцины, позвонив по выделенной линии первому заместителю председателя правительства СССР Анастасу Микояну из кабинета высокопоставленного чиновника, когда тот отлучился. Чумаков заверил Микояна, что вакцина хорошая, и тот дал добро на массовое производство.
Массовая вакцинация началась в 1959 году, а уже к концу 1960 года от полиомиелита были привиты все советские граждане младше 20 лет.
В 1961 году эпидемия полиомиелита началась в Японии. Страна закупала вакцину Солка у США, однако ее не хватало, к тому же у многих были сомнения по поводу ее эффективности. Советская вакцина, напротив, казалась многим самой удачной. Все дошло до того, что японские родители устраивали митинги, на которых требовали у правительства организовать закупку вакцин Сейбина из СССР.
Правительство согласилось с требованиями и закупило у Советского Союза, который к тому моменту уже полностью справился с полиомиелитом, 13 млн порций вакцины.
Обязательная вакцинация в СССР
С 1919 по 1980 год каждого новорожденного гражданина СССР прививали от оспы в обязательном порядке. В 1925 году была введена массовая вакцинация детей от туберкулеза.
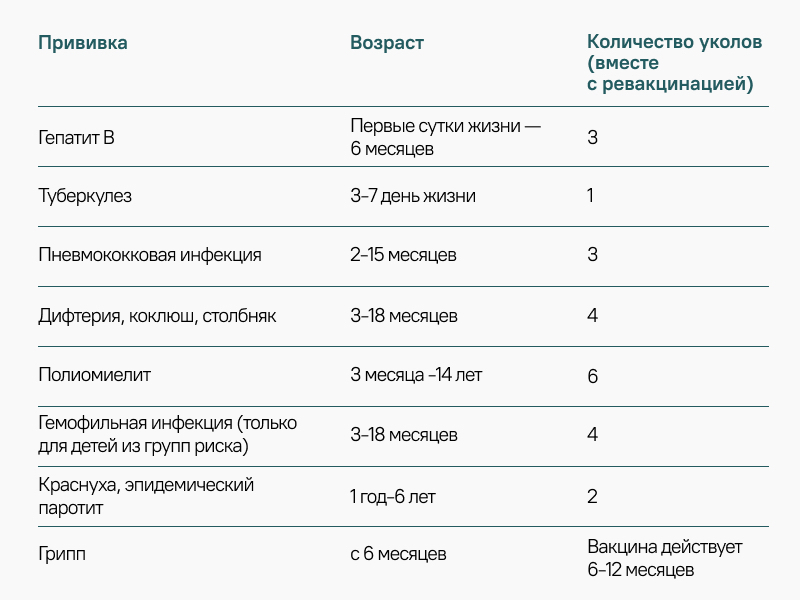
В 1958 году был введен Профилактический календарь прививок, который продолжает существовать в России по сей день.
В первоначальном виде он состоял из вакцин от оспы, туберкулеза, коклюша, дифтерии и полиомиелита. Позже в него вошли прививки от столбняка и эпидемического паротита (свинки). За последние 30 лет календарь пополнился еще рядом прививок: от гепатита B, гемофильной инфекции, гриппа, HIB-инфекции.
Национальный календарь прививок в России
Сегодня в России делают восемь обязательных прививок.
Также существуют прививки, которые делают по эпидемическим показаниям: