для чего жевать кориандр
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
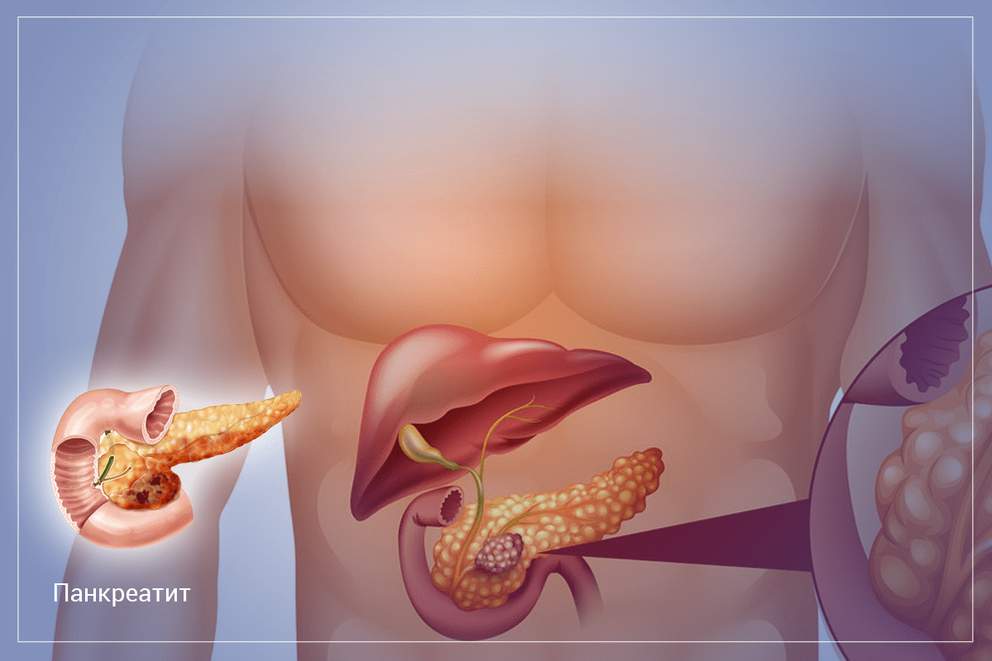
Как восстановить пищеварение при заболеваниях поджелудочной железы
Поджелудочная железа является незаменимым звеном пищеварительной системы. Этот орган выполняет две главные функции. Первая функция заключается в выработке ферментов, которые расщепляют белки, жиры и углеводы, поступающие в организм с пищей. Вторая функция заключается в выработке гормона инсулина, который помогает усваиваться глюкозе. Под влиянием внешних или внутренних негативных факторов, одним из которых является нерациональное питание, развиваются хронические и острые патологии поджелудочной железы.
По статистике, у каждого третьего человека среднего возраста диагностируется хронический вялотекущий панкреатит (воспаление поджелудочной железы). Это заболевание может протекать не только в хронической, но и в острой форме. Острое течение панкреатита сопровождается отмиранием клеток органа (панкреонекрозом). Острый панкреатит несет прямую угрозу не только здоровью, но и жизни человека.
Симптомы заболеваний поджелудочной железы
Кроме острой и хронической формы панкреатита, существует рак поджелудочной железы, который относится к одному из самых агрессивных видов онкологии. Каждое заболевание имеет характерные симптомы, появление которых должно стать прямым сигналом для прохождения комплексного обследования и консультации гастроэнтеролога, эндокринолога и онколога. При остром течении панкреатита, человек сталкивается с набором таких клинических симптомов:
Приступ острого панкреатита потенциально опасен для жизни человека, поэтому при появлении характерных симптомов, необходимо вызвать бригаду скорой помощи. Для хронической формы воспалительного поражения поджелудочной железы, характерен набор таких клинических признаков:
Опасность хронического панкреатита заключается не только в том, что этот процесс нарушает весь акт пищеварения, но и в том, что хронический воспалительный процесс в любой момент может перерасти в острый. Онкология поджелудочной железы сопровождается набором общих и видоспецифичных симптомов. К тревожным признакам, указывающим на развитие рака поджелудочной железы, можно отнести:
Описанная клиническая картина может быть дополнена общей слабостью, недомоганием, а при выполнении ультразвукового исследования органов брюшной полости наблюдается увеличение размеров печени и желчного пузыря.
Симптомы панкреатита и острой формы гастрита могут быть схожи. В отличие от панкреатита, при остром гастрите рвота приносит облегчение, а боль в животе локализуется в одной области, и не является опоясывающей. Если говорить о том, как отличить гастрит от панкреатита при отсутствии специфических симптомов, то в данном вопросе поможет только комплексное обследование и консультация гастроэнтеролога.
Причины развития заболеваний поджелудочной железы
К предрасполагающим факторам, которые потенциально негативно влияют на здоровье поджелудочной железы и могут провоцировать развитие заболеваний, можно отнести:
Риск развития онкологии поджелудочной железы возрастает у пациентов, имеющих хронический панкреатит с частыми эпизодами рецидивов.
Образ жизни при хроническом панкреатите
Комплексная терапия хронического воспаления поджелудочной железы включает коррекцию образа жизни и пищевых привычек. Пациентам с диагностированным хроническим панкреатитом назначается диета (стол № 5 по Певзнеру). В период обострения заболевания соблюдается пищевой покой в течение нескольких дней, после чего в рацион постепенно вводятся отдельные продукты.
При наличии проблем с поджелудочной железой категорически запрещено употреблять алкоголь, даже в минимальных дозировках. Запрет распространяется и на табакокурение, так как никотин вызывает спазм кровеносных сосудов, что может спровоцировать острый приступ панкреатита. Диета при панкреатите накладывает ограничения на употребление продуктов с высоким содержанием жиров и углеводов. Это касается мясных и рыбных компонентов, молочной и кисломолочной продукции. Под запрет попадают острые и жареные блюда, а также продукты, приготовленные во фритюре. В период обострения воспалительного процесса показана госпитализация. Консервативная терапия хронического панкреатита включает набор таких групп лекарственных медикаментов:
В период обострения, кроме перечисленных групп лекарственных средств назначается инфузионная терапия, которой предусмотрено капельное введение растворов электролитов.
Восстановить нормальное пищеварение при хроническом панкреатите, устранить расстройства стула и поддержать работу поджелудочной железы, помогает приём метапребиотика Стимбифид Плюс, который имеет трехкомпонентный натуральный состав, стимулирующий восстановление естественной микробиоты кишечника и желудка. Средство активизирует естественные механизмы восстановления эпителия ЖКТ. Прием метапребиотика Стимбифид Плюс с лечебно-профилактической целью помогает снизить до минимума риск обострения воспалительного процесса в поджелудочной железе.
Лекарства для печени
Печень самая большая биохимическая лаборатория в нашем организме. Она участвует более чем в 500 реакциях. Поэтому любые изменения в её состоянии могут отразиться на самочувствии. Все знают ее важную роль и наслышаны о таком грозном диагнозе, как цирроз, многие хотят её почистить, попить специальные лекарства. Кто-то ищет народные средства, другие больше доверяют разработкам фармацевтической промышленности. Остается вопрос, что будет эффективно на самом деле?
Сдайте все необходимые анализы со скидкой от 10% до 25% по промокоду «МОЕЗДОРОВЬЕ». Посетите один из множества удобно расположенных медофисов KDL https://bit.ly/3gIM9wP или бесплатно вызовите медсестру для забора биоматериала с помощью инновационной лабораторной службы LifeTime https://bit.ly/3yd9Pj2
А что же печень?
Можно подумать, что печень только и ждет, когда же мы ей поможем. Это не так. Компенсаторные и регенераторные возможности печени огромны. При сохранении 25% здорового органа она может сама восстановиться. Как работает здоровая печень, мы никогда не почувствуем. В ней нет нервных окончаний, поэтому она никогда не болит. Клетки печени — гепатоциты. Если гибнет клетка, её нагрузку перераспределяют между собой оставшиеся. Так, при разрушении значительной части печени, может не быть никаких симптомов и даже изменений в анализах.
С одной стороны, это хорошо, печень не беспокоит нас по пустякам как желудок, который может скрутить после плохой пищи, а через 3 дня мы уже и забыли об этом. Но если симптомы появились, это может свидетельствовать уже о серьезных проблемах, просто так от которых не избавиться. При проблемах с печенью могут страдать следующие функции:
Ошибочно за проблемы с печенью принимают проблемы с желчным пузырем, поджелудочной железой, позвоночником и многие другие. Боль в печени может появиться, когда она увеличена и растягивает собственную капсулу, но обычно это уже запущенные проблемы.
Часто за проблемы с печенью принимают проблемы с желчным пузырем, поджелудочной или позвоночником.
Препараты
Проблемы с печенью могут развиваться более 10 лет и никак не беспокоить. Средняя продолжительность жизни с диагнозом цирроз — 9 лет. Поэтому даже имея проблемы с печенью, можно с ними бороться. Одних наименований средств, применяемых в гепатологии около 1000. При терапии не только лечат само заболевание, но и поддерживают печень, чтобы создать ей максимально благоприятные условия для восстановления. Одной из таких групп препаратов являются гепатопротекторы. Гепатопротекторы помогают восстановлению обменных процессов в печени, повышают устойчивость органа к действию разрушающих факторов, нормализуют функциональную активность и стимулируют регенеративные процессы в печени.
Требования к гепатопротекторам
Так как печень является тем органом, через который происходит обмен многих веществ, препараты должны быть не только мощными, но и отвечать определенным требованиям безопасности, а также:
Несмотря на то, что требования известны, идеального препарата еще не создано. Более половины представленных средств растительного происхождения, оставшуюся часть делят между собой фосфолипиды, синтетические производные, органопрепараты и аминокислоты.
Несмотря на то, что требования к препаратам для печени известны, идеального еще не создано.
Список лекарств
Группы гепатопротекторов разделяются в зависимости от состава.
Группа I: флавоноиды расторопши могут входить как натуральная вытяжка из растений, так и произведенные синтетическим способом:
Эти продукты содержат в себе вещество из расторопши пятнистой – силимарин (силибинин). Он защищает и стабилизирует мембраны клеток. Расторопша пятнистая обладает мощным антитоксическим действием, способна помочь при отравлениях бледной поганкой. Правда, в этом случае используют модификацию с внутривенным введением. Также имеется антиоксидантный и метаболический эффекты, ускоряет регенерацию гепатоцитов. Замедляется образование рубцовой ткани в органе.
Холестаз, то есть затрудненный отток желчи может быть противопоказанием к приему. Если это игнорировать, застой от приема препаратов может усилиться.
Обычно курс приема составляет около 4 недель, затем делают перерыв.
Группа II: остальные флавоноиды, кроме расторопши:
Хофитол, обладает желчегонным и гепатопротекторным действием, за счет содержания экстракта листьев артишока. Также он может снизить уровень «плохого» холестерина в крови при исходно высоком уровне. К плюсам препарата можно отнести его малую токсичность.
Лив 52 помогает усилить защиту печени от токсинов, имеет в составе компоненты широко используемые в индийской медицине. Но применение препарата в острой воспалительной фазе небезопасно и может усилить воспаление. Поэтому рекомендуется применять препарат, когда активна фаза регенерации и печень нуждается в поддержке.
Группа III: гепатопротекторы из органов животных:
Гепатносан – высушенные гепатоциты животных. В кишечнике он абсорбирует токсины. Перевариваясь, питательные компоненты клеток всасываются и доставляются в печень. Они работают как защитные факторы на уровне клеток печени, восстанавливают активность гепатоцитов. Препарат способствует ускорению репаративных процессов.
Сирепар — гидролизат экстракта печени крупного рогатого скота. Содержит в 1 мл 10 мг цианокобаламина. Способствует регенерации печени, оказывает очищающее действие. Не следует использовать в активную фазу болезни, так как может усилиться воспалительный процесс. Принимается при хронических гепатитах и циррозах, отравлениях токсинами и лекарствами.
Некоторые препараты не следует использовать в активную фазу болезни, так как может усилиться воспалительный процесс.
Группа IV: лекарства, имеющие в своем составе эссенциальные фосфолипиды:
Фосфолипиды, в том числе фосфатидилхолин, важнейший компонент, из которого как из кирпичиков состоит большая часть мембран самих клеток печени. Фосфолипиды выделены и изучаются почти 50 лет, проведены различные опыты и эксперименты. Восстанавливая мембраны клеток, печень нормализует свою функцию. Применяются при очень широком спектре заболеваний. Курс приема обычно длится около 3 месяцев при отсутствии противопоказаний и нежелательных эффектов.
Средства из других групп, не вошедшие в первые четыре:
Из этой группы разберем подробно Урсофальк, как препарат, имеющий широкое назначение среди врачей. Действующее вещество (урсодезоксихолевая кислота) помогает защитить орган и обладает желчегонным действием. Используется для растворения желчных камней. Снижает токсические эффекты на эпителий желчных протоков в печени и мембраны гепатоцитов. Облегчает выведение желчи из протоков, вследствие чего облегчает выведение токсинов.
Имеет противопоказания в виде неработающего желчного пузыря, воспалительных болезней кишечника, желчных протоков, желчные камни с высоким содержанием кальция (видны на рентгене), в общем любые состояния, которые будут препятствовать усиленному оттоку желчи из печени. Также цирроз в стадии декомпенсации.
Вывод
Гепатопротекторов множество, они отличаются составом, механизмом действия. У врачей отношение к ним неоднозначное, многие из них применяются и выпускаются только для территории постсоветских стран. Иногда можно встретить, отзывы, что человек после выхода из алкогольного запоя пропил некий препарат в течение 3 месяцев и его анализы улучшились. Это могло случиться и не из-за препарата, а от того, что токсины перестали действовать на печень, и она смогла в определенной мере восстановиться.
При прекращении воздействия токсинов, печень может сама в определенной мере восстановиться.
Главное в лечении печени не прием лекарств для компенсации вреда, который мы наносим сами, а прекращение воздействия токсинов и других разрушающих факторов. То есть нужно отказаться от алкоголя, курения и лишних килограммов (риск неалкогольного жирового гепатоза). Так как чередуя курсы препаратов с неправильным образом жизни мы создаем иллюзию благополучия. Если есть подозрения, что с печенью что-то не так, — обязательно обратитесь к врачу. Неправильное самолечение при проблемах с печенью может только навредить.
Советы онколога: Простые «Да» и «Нет», которые продлят жизнь
Онкологические заболевания уже давно стали чумой нынешнего столетия. Более 200 видов раковых заболеваний убивает в год более 8 миллионов человек. При этом, Всемирная организация здравоохранения прогнозирует рост случаев онкологических заболеваний в ближайшие 20 лет на 70%. Страшно…
Простые советы, которые сберегут здоровье
На днях я получила от нашего семейного доктора список простых рекомендаций практикующих онкологов столицы для профилактики раковых заболеваний, чем и хочу поделиться:
Скажи «НЕТ!»:
1. Рафинированному маслу
2. Молоку животного происхождения, кроме домашнего
4. Газировке (Это 32 куска сахара на литр!)
5. Микроволновой печи
6. Маммографии до родов кроме эхограммы.
7. Слишком обтягивающему белью (бюстгалтеру)
9. Размороженной еде
10. Воде из холодильника в пластмассовых бутылках
11. Противозачаточным таблеткам.
12. Дезодорантам (опасны особенно используемые после бритья).
Скажи «ДА!»:
2. Меду в умеренных количествах вместо сахара
3. Растительным белкам (бобы вместо мяса)
4. Двум стаканам воды на пустой желудок перед тем, как чистить зубы.
5. Теплой еде, не горячей
6. Противораковому соку №1: алоэ вера + имбирь + петрушка + сельдерей + промалин (середина ананаса), смешать и пить на пустой желудок.
7. Противораковому соку №2: сметанное яблоко/гуанабана (без косточек) + промалин (середина ананаса)
8. Сырой или вареной морковь или свежие выжатому морковному соку, каждый день.
И еще несколько рекомендаций на заметку:
1. Не пейте чай из пластиковых стаканчиков (чашек). Не ешьте ничего горячего из бумажного или полиэтиленового пакета (например, жареный картофель). Не разогревайте в микроволновке еду в пластмассовой посуде.
2. Когда пластмасса подвергается нагреву, выделяются химические соединения, которые могут вызвать 52 типа раковых заболеваний.
3. Избегайте пить Кока-колу на ананасе или после того, как Вы ели ананас как десерт. Не смешивайте сок ананаса с Кокой.
4. Эта смесь смертельна! Люди умирают от этого, и они по ошибке полагают, что были отравлены…. Они были жертвами своего незнания этого фатального коктейля!
5. Отвечайте на звонки, поднося телефон к левому уху. Когда батарея Вашего телефона практически села, не берите трубку, так как при этом излучение радиации в 1000 раз более сильное, чем при заряженном аккумуляторе.
6. Не запивайте лекарства холодной водой
7. Не ешьте тяжелую пищу после 17.00
8. Пейте больше воды утром, меньше к вечеру
9. Не принимайте горизонтальное положение сразу после еды и употребления лекарственных препаратов
Данная статья носит информационный характер, более подробно о методах профилактики рака Вам может рассказать Врач-онколог Общества.
ООО «Инновационные технологии» благодарит Вас за то,
что вы нашли время и прочли эту информацию.
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.