дмпп в аневризме что это
Дефект предсердной перегородки (Q21.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
ДМПП составляют неоднородную группу аномалий эмбрионального развития межпредсердной перегородки. Они различаются:
— по расположению дефекта: центральный, верхний, нижний, задний, передний;
— по размеру дефекта: от небольшого щелевидного отверстия (например, при незаращении овального отверстия), до полного отсутствия межпредсердной перегородки (единое предсердие);
— по количеству дефектов: от 1-2 до множественных.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
1. Первичный ДМПП (частичный дефект атриовентрикулярной перегородки, частичный атриовентрикулярный канал). Составляет около 15% от всех ДМПП. Локализуется в месте соединения всех четырех камер сердца. При этом атриовентрикулярные клапаны, как правило, деформированы, что осложняется регургитацией крови различной степени тяжести.
2. Вторичный ДМПП. Составляет 80% от всех ДМПП. Локализуется в области овальной ямки или рядом с ней.
3. Дефект синуса верхней полой вены. Составляет 5% от всех ДМПП. Локализуется в области впадения верхней полой вены. Сочетается с частичным или полным соединением между правыми легочными венами и верхней полой веной или правым предсердием.
4. Дефект синуса нижней полой вены. Составляет менее 1% от всех ДМПП. Локализуется в области впадения нижней полой вены.
5. Локализованный ДМПП у коронарного синуса (дефект крыши коронарного синуса). Составляет менее 1% от всех ДМПП. Характеризуется частичным либо полным отсутствием отделения от левого предсердия.
ДМПП часто сочетается с другими пороками:
— аномальное соединение легочных вен;
— персистирующая левая верхняя полая вена;
— стеноз клапанов легочного ствола;
— пролапс митрального клапана;
— вторичный ДМПП может сочетаться с патологией верхней конечности (синдром «рука-сердце», синдром Холта-Орама): наблюдается деформация верхней конечности.
Этиология и патогенез
По эмбриологическому происхождению
1. Первичный ДМПП. Возникает вследствие незаращения первичного сообщения между предсердиями. Располагается в нижнем отделе межпредсердной перегородки непосредственно над отверстиями. Нижним краем дефекта является перегородка между ними. В изолированном виде порок встречается крайне редко.
Эпидемиология
Дефект межпредсердной перегородки (ДМПП) встречается в 3-20% случаев от всех врожденных сердечных пороков.
Факторы и группы риска
Факторы риска, влияющие на формирование врожденных пороков сердца у плода
Семейные факторы риска:
— наличие детей с врожденными пороками сердца (ВПС);
— наличие ВПС у отца или ближайших родственников;
— наследственные заболевания в семье.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Клинически дефект межпредсердной перегородки (ДМПП) относится к гемодинамически длительно компенсированным и маломанифестным порокам. Выраженность его симптоматики зависит от величины и локализации дефекта, а также от длительности существования порока и развития вторичных осложнений.
В связи с частичным «обкрадыванием» большого круга кровообращения и недостаточным притоком крови на периферию, к 5-7 годам жизни дети чаще выглядят бледными, субтильными, умеренно равномерно отставая в росте, массе тела и физическом развитии. Предположительно это обуславливает склонность таких детей к головокружениям, обморокам, а также характерные жалобы на быструю утомляемость и одышку при физической нагрузке.
В некоторых случаях быстрая утомляемость и одышка, неадекватные нагрузке, являются единственными жалобами на фоне отсутствия или неопределенности какой-либо другой симптоматики.
Появляющиеся позже жалобы на колотье в сердце, перебои, сердцебиение и чувство замирания связаны с перегрузкой правых отделов сердца на фоне неадекватно низкого коронарного кровотока.
При небольшой величине дефекта (до 10-15 мм) дети развиваются нормально, удовлетворительно переносят нагрузки. Первые симптомы порока могут появляться у них в возрасте старше 10 лет.
Аускультация
I тон чаще усилен. II тон, как правило, усилен и расщеплен над легочной артерией.
Диагностика
4. МРТ и КТ сердца являются альтернативными методами исследования, если при эхокардиограмме не было получено достаточно данных. В частности, при оценке перегрузки объемом правого желудочка и состояния легочных венозных анастомозов.
Дифференциальный диагноз
Дифференциальную диагностику дефекта межпредсердной перегородки с большим сбросом следует проводить:
1. С врожденными пороками сердца, протекающими с обогащением малого круга кровообращения (дефект межжелудочковой перегородки, открытый артериальный проток, аномальный дренаж легочных вен, атриовентрикулярная коммуникация).
2. С умеренным изолированным стенозом легочной артерии.
При малых вторичных дефектах межпредсердной перегородки необходимо проводить дифференциальную диагностику с функциональной кардиопатией и нейроциркуляторной дистонией.
Осложнения
Лечение
Хирургическая коррекция
Показания к проведению коррекции дефекта межпредсердной перегородки (ДМПП):
1. Пациентам со значительным сбросом крови (есть признаки перегрузки правого желудочка объемом) и легочным сосудистым сопротивлением 1,5) следует рассматривать как кандидатов на закрытие дефекта (класс рекомендаций: IIb, уровень доказательности: C).
При ранней хирургической коррекции дефекта и при отсутствии легочной артериальной гипертензии отмечается низкий уровень смертности (менее 1 % больных без серьезных сопутствующих заболеваниях) и хороший отдаленный прогноз (нормальная продолжительность жизни и низкий уровень заболеваемости в отдаленном будущем).
Летальный исход наблюдается чаще среди пожилых пациентов и пациентов с сопутствующими заболеваниями.
Прогноз
Естественное течение дефекта межпредсердной перегородки (ДМПП) и прогноз определяются размером дефекта и величиной артериовенозного сброса.
Дети с вторичными ДМПП и малым сбросом крови развиваются нормально, не предъявляют жалоб, многие годы у них сохраняется физическая работоспособность, а первые симптомы неблагополучия иногда выявляются лишь в третьем десятилетии жизни. Однако в дальнейшем заболевание быстро прогрессирует, и большая часть пациентов умирает в возрасте до 40 лет, оставшаяся часть больных к 50 годам становятся инвалидами.
Описаны случаи, когда больные с вторичным ДМПП доживали до 70-80 лет. У некоторых пациентов с небольшим дефектом происходит спонтанное закрытие дефекта в течение первых 2- 5 лет жизни.
Младенческая смертность в основном обусловлена первичным ДМПП и (или) наличием ДМПП, дефектов атриовентрикулярных клапанов, а также сочетанием ДМПП с другими экстракардиальными врожденными аномалиями. Непосредственными причинами смерти чаще всего являются тяжелые вирусные инфекции, рецидивирующие пневмонии, кишечные инфекции.
Профилактика
Профилактика возникновения врожденных пороков сердца (ВПС) очень сложна и в большинстве случаев сводится к медико-генетическому консультированию и разъяснительной работе среди людей, относящихся к группе повышенного риска заболевания. К примеру, в случае, когда 3 человека, состоящие в прямом родстве, имеют ВПС, вероятность появления следующего случая составляет 65-100% и беременность не рекомендуется. Нежелателен брак между двумя людьми с ВПС. Помимо этого необходимо тщательное наблюдение и исследование женщин, имевших контакт с вирусом краснухи или имеющих сопутствующую патологию, которая может привести к развитию ВПС.
Профилактика неблагоприятного развития ВПС:
— своевременное выявление порока;
— обеспечение надлежащего ухода за ребенком с ВПС;
— определение оптимального метода коррекции порока (чаще всего, это хирургическая коррекция).
Обеспечение необходимого ухода является важной составляющей в лечении ВПС и профилактике неблагоприятного развития, так как около половины случаев смерти детей до 1-го года во многом обуславливаются недостаточно адекватным и грамотным уходом за больным ребенком.
Специальное лечение ВПС, (в том числе, кардиохирургическое) должно проводиться в наиболее оптимальные сроки, а не немедленно по выявлению порока, и не в самые ранние сроки. Исключение составляют только критические случаи угрозы жизни ребенка. Оптимальные сроки зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
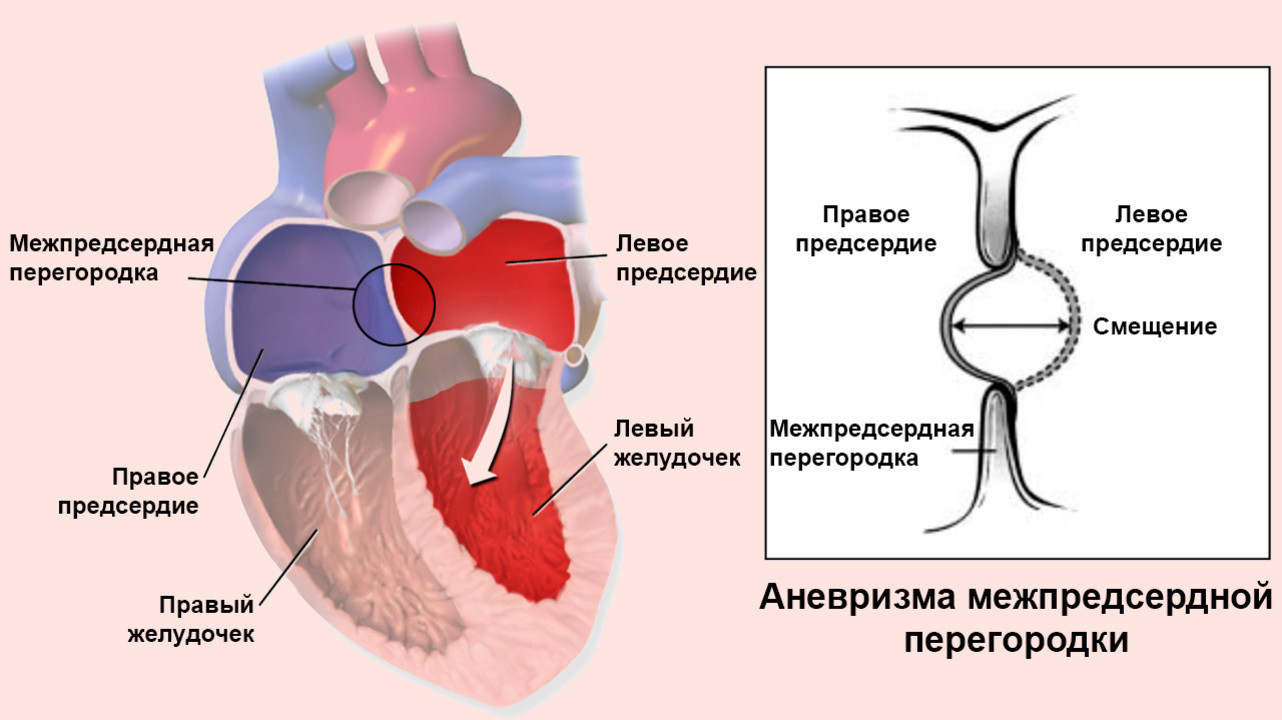
Аневризма межпредсердной перегородки
Нарушение анатомического строения сердца (пороки сердца) всегда негативно сказывается на жизни человека. К таким нарушениям относится и аневризма межпредсердной перегородки (АМПП). Она встречается как у взрослых, так и у маленьких детей и представляет собой деформацию перегородки между предсердиями. В совокупности с другими патологиями сердца, может привести к летальному исходу. Рассказываем, как АМПП лечат, и как избежать осложнений.
Особенности заболевания
Аневризма – выпячивание или расширение стенки артерии, в некоторых случаях вены. Это происходит из-за истончения гладкой мускулатуры в стенках сосудов. В результате происходит увеличение площади поверхности сосуда, что ведет к нарушению кровообращения. Это явление может быть как врожденным, так и приобретенным.
Аневризмы могут быть истинными или ложными. Стенками истинной аневризмы всегда является стенка сосуда, пусть и измененная. Ложные аневризмы образуются чаще всего в результате повреждения артериального сосуда, когда стенками аневризмы становятся прилежащие мягкие ткани. Как и все аневризмы сердца, АМПП относится к истинным.
Межпредсердная перегородка – это внутренняя стенка сердца, разделяющая левое и правое предсердия, камеры, в которых начинаются малый и большой круг кровообращения.
Аневризма межпредсердной перегородки – это первичная аномалия развития межпредсердной перегородки (МПП). Патология представляет собой выпячивание части МПП в левое или правое предсердие из-за повышенной эластичности тканей. Растяжение вызывает давление крови во время сердечных сокращений.
Это заболевание относится к малым порокам сердца и редко несет серьезную опасность для жизни и здоровья. Но оно способно усилить негативное воздействие других сердечных патологий.
При выпячивании аневризмы более чем на 10 мм. в любое из предсердий, существует риск нарушения динамики крови. В этом случае к АМПП относятся как к более серьезной патологии.
О распространенности АМПП говорить сложно. Исследования, по данному вопросу, имели различные выборки пациентов и разные методы диагностики. Поэтому предполагаемый диапазон частоты встречаемости заболевания широк. По разным данным АМПП наблюдается у 1-5% населения, а иногда исследователи говорят о более чем 10%.
Формы АМПП
У АМПП широкая классификация, которая строится как на анатомических особенностях заболевания, так и на причинах и особенностях его возникновения.
Первоначальная анатомическая классификации выделяла три типа АМПП:
Современная классификация выделяет 5 форм, которые позволяют более точно анализировать особенности гемодинамики:
Классификация АМПП по характеру возникновения:
Классификация АМПП по степени вовлеченности межпредсердной перегородки:
Помимо первичной аневризмы, возникшей из-за анатомических нарушений в тканях, выделяют вторичную АМПП. Она может возникнуть даже на здоровой перегородке в результате слишком сильного кровяного давления в сердце, вызванного другими патологиями. В этом случае лечение направлено на борьбу с заболеванием, ставшим причиной аневризмы.
Причины АМПП
Риск возникновения АМПП берет свое начало во время эмбриогенеза человека. Дело в том, что подавляющее большинство АМПП развивается на месте овального открытого окна (ОО). ОО – отверстие соединяющее левое и правое предсердие, когда ребенок находится в утробе матери.
У ребенка в утробе нет возможности дышать легкими. Поэтому часть крови следует из правого предсердия к легким, чтобы обеспечить их питание и развитие. А остальная часть крови сбрасывается через ОО в левое предсердие и направляется на большой круг кровообращения, для питания всего организма.
После рождения, когда ребенок делает свой первый вдох, и начинает функционировать малый круг кровообращения, необходимость в ОО отпадает. При нормальных условиях оно зарастает в течении нескольких дней. Заросший участок является слабой точкой в перегородке и подвержен максимальным деформациям.
Важно! Закрытие отверстия в течении нескольких месяцев не считается патологией.
Здоровая МПП способна выдерживать давление крови без изменения формы. Однако существует ряд факторов, нарушающих нормальное анатомическое строение перегородки и провоцирующих выпячивание.
Для детей характерна только врожденная АМПП. Главной ее причиной, в большинстве случаев, является образ жизни матери во время беременности и состояние ее здоровья. К факторам, которые вызывают АМПП у младенцев относят:
У взрослых АМПП возникает из-за сердечных патологий, которые ослабляют ткани перегородки.
Приобретенная АМПП классифицируется по скорости развития заболевания:
Эта классификация необходима для составления плана лечения и прогнозирования заболевания.
Симптомы АМПП
При небольшх выпячиваниях МПП заболевание может проходить бессимптомно, и о наличии патологии может сказать только инструментальная диагностика. Однако у детей подросткового возраста и беременных женщин могут наблюдаться некоторые неспецифические симптомы:
Важно! Высокие физические нагрузки также могут провоцировать проявление симптомов. Они характерны для широкого спектра заболеваний, а характер проявления индивидуален для каждого человека. Поэтому их анализ редко помогает в диагностике конкретного заболевания.
При сочетании АМПП с другими пороками сердца на первый план выходит предрасположенность к легочным инфекциям и хроническому бронхиту.
Существует риск разрыва аневризмы из-за сильного кровяного давления. Симптомы развиваются крайне быстро и представлены:
АМПП при беременности
При наличии у беременной женщины небольшой АМПП не существует каких либо серьезных рисков и противопоказаний. Опасность несут только аневризмы с выпячиванием более 10 мм. В таком случае весь процесс беременности должен проходить под наблюдением специалиста, так как кардинальные изменения в гемодинамике могут стать поводом к отказу от естественных родов и применению кесарева сечения.
Беременность может быть категорически противопоказана, когда аневризма осложнена другими пороками сердца. До 70% АМПП имеют одно или несколько небольших отверстий, которые могут не соответствовать эмбриональному развитию ОО. В таком случае АМПП рассматривают в сочетании с малым дефектом МПП (отверстие в МПП).
При небольших размерах дефекта межпредсердной перегородки (ДМПП) беременность и роды не противопоказаны, но при этом требуется постоянное наблюдение врача.
Однако если размер дефекта МПП достигает определенного значения, могут наблюдаться следующие явления:
В таком случае, на ранних сроках беременности (до 12 недель) производится искусственный аборт, в более поздние сроки – кесарево сечение.
Диагностика заболевания
Широкий спектр неспецифических симптомов и частая бессимптомная картина заболевания требуют точной диагностики. К ним относятся:
Они позволяют выяснить местоположение и размер аневризмы, а также наличие сопутствующих заболеваний.
При изучении работы сердца, в первую очередь применяется электрокардиография. Метод основан на регистрации электрических импульсов, которые с пределенной частотой иннервирую мускулатуру сердца, заставляея все его камеры сокращаться в определенном порядке. Это простой безболезненный метод дающий общие представления о работе сердца человека.
При изучении динамики крови применяются методы допплерографии или компьютерной томографии. Благодаря им удается исследовать все особенности, нарушения и аномалии кровообращения, их локализацию и размеры.
Но наиболее эффективным и информативным методом, при диагностике АМПП, является чреспищеводное эхокардиографическое исследование (ЧП-ЭхоКГ). Метод основан на обычном ультразвуковом исследовании, во время которого пациенту через пищевод вводят ультразвуковой датчик. Это позволяет получать наиболее точные данные о работе сердца так как отсутствуют помехи в виде ребер, подкожного жира и слоев мягких тканей.
Для предотвращения рвотного рефлекса применяется местная анестезия глотки и языка. При введении датчика на глубину около 10 см, пациенту необходимо его проглотить. Процедура проводится на голодный желудок и длится 5-15 минут.
Для ЧП-ЭхоКГ существует протокол, по которому необходимо изучать следующие параметры:
Противопоказания для ЧП-ЭхоКГ:
Заболевания пищевода (варикозное расширение вен, воспалительные процессы, кровотечения);
Лечение
При размерах аневризмы менее 10 мм в лечении нет необходимости. Пациенту рекомендуют профилактические мероприятия, правильная диета и регулярные осмотры у кардиолога.
При аневризмах больших размеров или при наличии в МПП отверстия, для пациента разрабатывается курс комплексных мероприятий, которые включают в себя как консервативное, так и хирургическое лечение.
Консервативное лечение
Применяется при аневризме, размер которой может повлиять на гемодинамику крови, но хирургическое вмешательство несет больше рисков, чем потенциальной пользы.
В первую очередь оно направлено на:
Все лекарственные препараты назначаются исключительно лечащим врачом. В их число входят:
К консервативному лечению относят и составление правильной диеты.
Хирургическое лечение
Хирургическое вмешательство показано в следующих случаях:
Операция проходит в 3 этапа:
Послеоперационный период пациент проводит в отделении интенсивной терапии с проведением искусственной вентиляцией легких до тех пор, пока пациент не вернется в стабильное состояние. Время в стационаре зависит от скорости восстановления пациента и может достигать нескольких месяцев.
Возможные осложнения
При наличии аневризмы возможны следующие осложнения:
Прогноз и профилактика
Не существует какого либо целенаправленного метода профилактики АМПП. Есть только общие рекомендации, снижающие риски ее возникновения:
Заключение
Аневризма межпредсердной перегородки может быть опасным заболеванием, нуждающимся в серьезном лечении. Однако в большинстве случаев эта патология требует только здоровой диеты и умеренной физической активности и регулярного наблюдения у своего лечащего врача.
Пороки сердца у детей: аневризма межпредсердной перегородки
АМПП обычно не представляет угрозу жизни малыша, такие дети нормально развиваются, и со временем этот недуг может пройти сам собой. Но в тех случаях, когда патология у ребёнка не ограничивается одной аневризмой, а сочетается с другим пороком сердца, то это уже конечно повод для беспокойства родителей. Хороший специалист УЗИ в Махачкале может определить аномалии сердца у новорожденного в ходе проведения ультразвукового исследования уже в первые дни рождения младенца.
Разновидности и последствия патологии
Аневризма межпредсердной перегородки представляет собой аномальное выбухание стенки между предсердиями в одну из сторон. Чаще всего выпячивание происходит в сторону, где находилось открытое овальное окно (ООО), так как в этом месте сердечная мышца ещё недостаточно прочна. Овальное окно между предсердиями необходимо плоду в период нахождения в утробе матери, когда у него ещё не функционирует лёгочное дыхание. Оно способствует перераспределению кровотока между левым и правым предсердиями и после появления младенца на свет должно закрываться.
Однако в практической деятельности специалистов медицинских центров «Целитель» в Махачкале встречаются такие случаи, когда окно у новорожденного остаётся открытым или не полностью закрытым в течение достаточно длительного времени (год и более). Это приводит к тому, что под давлением кровотока недостаточно окрепшая стенка миокарда начинает выпячиваться в какую-то сторону. Во врачебной практике сочетание аневризмы с имеющим место дефектом перегородки у детей встречается намного чаще, чем отдельно АМПП без каких-то дополнительных патологий сердца.
Типы аневризмы классифицируют в зависимости от того, в какую сторону направлен прогиб межпредсердной перегородки, такие как:
Если возникновение аневризмы не приводит к перераспределению кровотока из одной сердечной камеры в другую, то опасности такая патология не представляет, прогноз можно назвать благоприятным. В противном случае вследствие возрастания кровяного давления в лёгочном стволе возможно развитие лёгочной гипертензии.
Каковы причины заболевания у детей?
Среди наиболее распространённых причин возникновения аневризмы межпредсердной перегородки у детей лучшие детские специалисты в Махачкале отмечают:
Иногда, правда очень редко, можно диагностировать АМПП у взрослых, которая возникает после перенесённого обширного инфаркта.
Каковы внешние проявления болезни?
При врождённой аневризме межпредсердной перегородки у детей, когда нет дополнительных каких-то пороков сердца у малыша, заболевание не влияет на физическое или умственное развитие малыша и не выражается какими-либо симптомами. Другое дело, если патология сочетается с другими врождёнными болезнями сердца. В таких случаях отмечают проявления таких признаков у ребёнка, как:
У детей более старшего возраста могут замечаться признаки тахикардии, болезненные ощущения в груди со стороны сердца, повышенная утомляемость, слабость, головокружения, потеря аппетита, головные боли, сонливость и т. д.
Диагностика и лечение АМПП
Основными, действенным методом выявления аневризмы межпредсердной перегородки у детей является ультразвуковое исследование сердца, которое также называют эхокардиографией. Даная процедура отличается абсолютной безопасностью и отсутствием каких-либо болезненных ощущений для обследуемого ребёнка. Во всех клиниках сети медицинских центров «Целитель» в Махачкале используются самые современные аппараты УЗИ, на которых работают высококлассные специалисты своего дела, что делает возможным достоверную диагностику даже у самых маленьких пациентов со скрытыми, бессимптомными формами патологий.
При выявлении нетяжёлых форм аневризмы у детей особого лечения не требуется. Таким малышам нужно раз в год проходить консультацию у врача-кардиолога после прохождения УЗ-диагностики. Маленьким пациентам рекомендуются щадящие физические нагрузки, избегать психоэмоциональных нагрузок, прогулки и игры на свежем воздухе, полноценный, продолжительный сон и рациональное питание, богатое витаминами, белком и необходимыми ребёнку микроэлементами. Очень полезны для детей с АМПП сеансы психотерапии, аутотренинги. Для улучшения сердечной деятельности лечащим врачом обычно назначаются также процедуры электрофореза с магнезией.
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки (ДМПП) — второй по частоте врожденный порок сердца
При этом пороке имеется отверстие в перегородке, разделяющей правое и левое предсердие на две отдельные камеры. У плода, как мы говорили выше, это отверстие (открытое овальное окно) не только есть, но и необходимо для нормального кровообращения. Сразу после рождения оно закрывается у подавляющего большинства людей. В некоторых случаях, однако, оно остается открытым, но люди и не подозревают об этом. Сброс через него настолько незначителен, что человек не только не чувствует, что «с сердцем что-то не то», но и спокойно может дожить до глубокой старости. (Интересно, что благодаря возможностям УЗИ этот дефект в межпредсердной перегородке хорошо виден, и в последние годы появились статьи, которые показывают, что среди таких взрослых и здоровых людей, которых нельзя причислить к больным с врожденным пороком сердца, существенно выше число страдающих мигренями — тяжелыми головными болями. Эти данные, однако, еще предстоит доказать).
В отличие от незаращения открытого овального окна, истинные дефекты межпредсердной перегородки могут быть очень больших размеров. Они располагаются в разных отделах самой перегородки, и тогда говорят о «центральном дефекте» или «дефекте без верхнего или нижнего края», «первичном» или «вторичном».(Мы упоминаем об этом потому, что от вида и расположения отверстия могут зависеть и выбор вида лечения).
Новорожденные и грудные дети, да и дети раннего возраста в подавляющем большинстве растут и развиваются абсолютно нормально. Родители могут замечать их склонность к частым простудам, иногда заканчивающихся воспалением легких, что должно насторожить. Часто эти дети, в 2/3 случаев девочки, растут бледными, худенькими и несколько отличаются от своих здоровых сверстников. Физических нагрузок они стараются по возможности избегать, что в семье могут объяснить их природной ленью и нежеланием себя утомлять.
Жалобы на сердце могут и, как правило, появляются в отроческом возрасте, и нередко — после 20 лет. Обычно это жалобы на «перебои» сердечного ритма, который человек ощущает. Со временем они становятся чаще, а иногда приводят к тому, что больной становится уже неспособным к нормальным, обычным физическим нагрузкам. Это происходит не всегда: Г.Э. Фальковскому однажды пришлось оперировать больного в возрасте 60 лет, профессионального шофера, с огромным дефектом межпредсердной перегородки, но это — исключение из правил.
Иногда дефект межпредсердной перегородки может сочетаться с неправильным, аномальным впадением одной или двух легочных вен в правое предсердие вместо левого. Клинически это никак себя не проявляет, и является находкой при обследовании ребенка с большим дефектом. Операцию это не усложняет: просто заплата — больше и делается в виде тоннеля в полости правого предсердия, направляющего окисленную в легких кровь в левые отделы сердца.
Сегодня, кроме хирургической операции в некоторых случаях можно безопасно закрыть дефект с помощью рентгенохирургической техники. Вместо ушивания дефекта или вшивания заплаты, его закрывают специальным устройством в виде зонтика — окклюдером, который проводят по катетеру в сложенном виде, и раскрывают, пройдя через дефект.
Это делают в рентгенохирургическом кабинете, и все, что связано с такой процедурой, мы описали выше, когда касались зондирования и ангиографии. Закрытие дефекта таким «безоперационным» методом далеко не всегда возможно и требует определенных условий: анатомического расположения отверстия, достаточный возраст ребенка и др. Конечно, при их наличии этот метод менее травматичен, чем операция на открытом сердце. Больной выписывается через 2-3 дня. Однако он не всегда выполним: например, при наличие аномального дренажа вен.
Сегодня оба способа широко применяются, а результаты – отличные. В любом случае вмешательство носит элективный, не срочный характер. Но нужно делать его в раннем детстве, хотя можно и раньше, если частота простуд и, особенно, пневмоний, становится устрашающей и угрожает бронхиальной астмой, а размеры сердца увеличиваются. Вообще, чем раньше будет сделана операция, тем быстрее ребенок и вы о ней забудете, но это не значит, что при этом пороке надо особенно спешить.



