доброкачественное новообразование конъюнктивы что
Новообразования глаз
Новообразования глаз – что это?
Нежные и чувствительные ткани нашего глаза, к сожалению, уязвимы для многих канцерогенных факторов: радиации, химических веществ, некоторых вирусов, ожогов и травм. Могут быть и наследственные причины их перерождения. Опухоли органов зрения и окружающих тканей настолько разнообразны, что их изучением занимается особый раздел клинической медицины — офтальмоонкология. Из-за множества вариаций новообразований глаз диагностировать проблему не всегда просто, для этого требуется комплексное обследование у врача-офтальмолога высокой квалификации. Но, каким бы ни был диагноз, пугаться не нужно — современные методы лечения шагнули так далеко, что для каждого случая найдётся подходящий метод.
Классификация опухолей глаза и окружающих тканей
К новообразованиям органов зрения применяется та же классификация, что и к опухолям в целом. Они подразделяются на:
Также новообразования глаз классифицируют по местоположению в поражённом органе:
Симптомы появления глазных новообразований
Практически все опухоли органов зрения раньше или позже становятся заметны. Они могут проявляться в виде наростов, уплотнений, пигментированных зон на коже век, отёков, покраснений в уголке глаза и вокруг него. На конъюнктиве и роговице они имеют вид мутной дымки или круглого беловато-желтого пятна. Опухоли сосудистой оболочки видны как пятна на радужке. Но более глубокие ткани глаза, затронутые новообразованиями, нельзя увидеть невооружённым глазом. О них можно не подозревать до того, как произойдёт падение зрения, начнутся болевые ощущения, разовьётся косоглазие и экзофтальм (смещение глазного яблока вперед (выпученные глаза), иногда со смещением в сторону).
Чем раньше патологические изменения будут обнаружены, тем больше шанс полностью обезопасить зрение Пациента. Переходить к лечению лучше на том этапе, когда опухоль ещё невелика. Поэтому рекомендуем обращать внимание на различные симптомы, которые далеко не всегда связаны с опухолями: слезотечение, тёмные пятна в поле зрения, падение остроты зрения, неприятные ощущения в области глаз. И, конечно, регулярная комплексная проверка зрения — лучшая защита от таких неприятных неожиданностей, как новообразования глаза.
Диагностика и лечение опухолей глаз
Обычно новообразование глаза можно выявить при офтальмоскопии (осмотре глазного дна). Для подтверждения и уточнения диагноза проводятся этапы обследования:
Современные методы иммуногистохимии позволяют точно определить природу опухоли, а томография — её локализацию.
Лечение глазных новообразований
Как и многие серьёзные патологии, опухоли требуют комплексного подхода к лечению. Выбор необходимых методов зависит от диагноза, стадии развития новообразования, индивидуальных особенностей Пациента. Важно понимать, что удаления опухоли не всегда может быть достаточно для безопасности здоровья впоследствии. В некоторых случаях понадобится регулярная профилактика её повторного развития.
Способы удаления опухолей:
Появление новообразования — повод для активных действий, но не для паники. Ваш лечащий врач подберёт такое сочетание методик, при котором будет достигнут максимально благоприятный, для вашего здоровья, результат. Проверяйте зрение регулярно, обращайтесь к специалистам при появлении тревожных симптомов — и будьте здоровы!
Опухоли конъюнктивы
Статья проверена врачом-офтальмологом Назыровым А.А., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Среди опухолей конъюнктивы различают доброкачественные и злокачественные.
К доброкачественным опухолям конъюнктивы относятся:
К злокачественным новообразованиям конъюнктивы относятся:
Причины и патогенез опухолей конъюнктивы
Факторами риска развития опухолей конъюнктивы являются повышенная солнечная радиация, солнечные ожоги, травмы, сниженный иммунитет (при стрессе, переохлаждении, переутомлении), вирус папилломы человека, наследственность и др.
Превращение здоровых клеток в опухолевые — следствие нарушения генома клетки при изменении нормальных клеточных генов. Образование опухоли происходит при делении опухолевых клеток. При отсутствии своевременного лечения и наличии факторов риска доброкачественные новообразования конъюнктивы могут малигнизироваться.
Симптомы опухолей конъюнктивы
Основной симптом — появление на конъюнктиве образований, имеющих различную форму и цвет. Пациента может ничего не беспокоить, пока опухоль не начнет увеличиваться, раздражать конъюнктиву, вызывая ее покраснение. Такие симптомы чаще всего проявляются при травмировании образования, даже незначительном. Это может свидетельствовать о малигнизации опухоли.
При злокачественном новообразовании метастазы поражают глазницу, регионарные лимфоузлы.
Диагностика опухолей конъюнктивы в Клиническом госпитале на Яузе
Чтобы не допустить развития осложнений и малигнизации новообразования, мы проводим сбор анамнеза, осмотр, а также следующие диагностические мероприятия:
Лечение опухолей конъюнктивы в Клиническом госпитале на Яузе
Методика лечения опухолей конъюнктивы выбирается в зависимости от распространенности, формы, стадии опухолевого процесса. Мы проводим лечение доброкачественных и злокачественных новообразований конъюнктивы при помощи методов электрокоагуляции, криодеструкции, хирургических способов, лучевой терапии.
Доброкачественное новообразование конъюнктивы что
Большое значение имеет полное удаление злокачественных или потенциально злокачественных опухолей конъюнктивы при минимально возможном количестве манипуляций. Существуют различные хирургические методики для удаления лимбальных и экстралимбальных новообразований, для вмешательств по поводу первичного приобретенного меланоза и различных типов опухолей (1-19).
Некоторые опухоли лечатся только хирургическим путем, тогда как другие можно лечить с помощью криотерапии, назначая в каплях митомицин С, 5-фторурацил или капельно/в инъекциях интерферон альфа-2b (8-18). Местноинвазивные опухоли, прорастающие в глазное яблоко, могут потребовать проведения брахитерапии (19). Хирургические методики детально описаны в соответствующей литературе (2-6), здесь мы лишь коротко опишем их. Во всех случаях необходимо строгое соблюдение правил абластики, в соответствии с которыми сама опухоль не подвергается манипуляциям, а захватывается только окружающая образование здоровая ткань. При новообразованиях лимба оптимальным обычно является местное удаление эпителия роговицы с помощью этанола, удаление основной опухоли методом частичной склероконъюнктивэктомии и дополнительная криотерапия с двукратным циклом заморозки-оттаивания.
При экстралимбальных опухолях на конъюнктиву наносится этанол, выполняется обширная циркулярная резекция и проводится криотерапия. Жестких стандартов лечения первичного приобретенного меланоза конъюнктивы не существует. В общем, оптимальным является комбинация эпителиэктомии этанолом, удаления подозрительных пигментных очагов, картирующей по квадрантам биопсии для определения стадии процесса и криовоздействия на нижнюю поверхность конъюнктивы. Во всех случаях манипуляции выполняются с соблюдением правил абластики, при этом стараются избегать прямых манипуляций на опухоли с целью профилактики обсеменения непораженных зон опухолевыми клетками (2-7). Также с целью профилактики обсеменения слезоотводящей системы опухолевыми клетками во время таких операций часто возникает необходимость обтурировать верхний и нижний слезные канальцы окклюдорами слезных точек.
При некоторых новообразованиях конъюнктивы кроме первичной оперативной резекции проводится дополнительное лечение, в том числе пластика лоскутом слизистой или амнионом, местная химиотерапия или иммунотерапия (9-18) и лучевая терапия (19). Пластика выполняется после обширных резекций конъюнктивы с формированием обширного дефекта, простирающегося на три часа условного циферблата и более. Митомицин С, 5-фторурацил и интерферон в каплях используются в основном в качестве альтернативы хирургической резекции поверхностных новообразований бульбарной конъюнктивы и роговицы, особенно интраэпителиальной неоплазии конъюнктивы/роговицы и первичного приобретенного меланоза.
Эти препараты могут применяться в качестве первичной терапии или терапии второй линии. Кроме того, они применяются в качестве неоадъювантной терапии с целью уменьшить объем опухоли перед операцией. Лучевая терапия применяется в основном в случаях плоскоклеточной карциномы, меланомы или других новообразований конъюнктивы, при которых хирургическое иссечение не позволяет достичь качественного контроля опухоли и при которых единственным доступным методом лечения остается экзентерация глазницы. Что касается местной химиотерапии, в качестве терапии первой линии мы назначаем митомицин С при первичном приобретенном меланозе и интерферон альфа-2b при плоскоклеточной неоплазии поверхности глаза. Митомицин С назначается по схеме: одна капля 0,04% митомицина четыре раза в день в течение семи дней.
Мы применяем препарат в течение недели, затем на неделю отменяем препарат, после чего опять назначаем препарат на одну неделю, снова делаем перерыв на семь дней и проводим контрольное обследование пациента через месяц после начала лечения. Большое значение имеет строгое соблюдение схемы применения препарата, поскольку митомицин С оказывает токсическое действие на поверхность глаза. Интерферон в глазных каплях мы назначаем в дозировке 1 млн единиц на мл четыре раза в день в течение трех-шести месяцев. Пациенты проходят контрольные осмотры через трехмесячные промежутки. Интерферон альфа-2b редко вызывает побочные эффекты. Местная химиотерапия позволила очень эффективно контролировать отдельные поверхностные злокачественные новообразования конъюнктивы. При меланоме конъюнктивы или глубоких опухолях мы обычно избегаем применять местные препараты и проводим лишь хирургическое лечение.
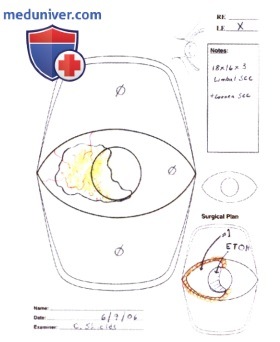
ХИРУРГИЧЕСКАЯ РЕЗЕКЦИЯ ПАРАЛИМБАЛЬНЫХ ЧЕТКО ОТГРАНИЧЕННЫХ ОПУХОЛЕЙ КОНЪЮНКТИВЫ
При оперативном лечении опухолей конъюнктивы большое значение имеют планирование и методика хирургического вмешательства. Представленная схема составлена в клинике, во время оперативного вмешательства она находилась в операционной. Этапы операции показаны на рисунках.
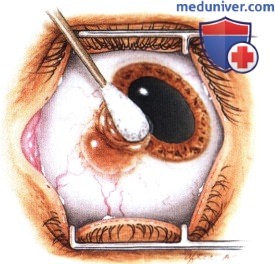
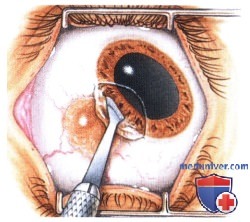
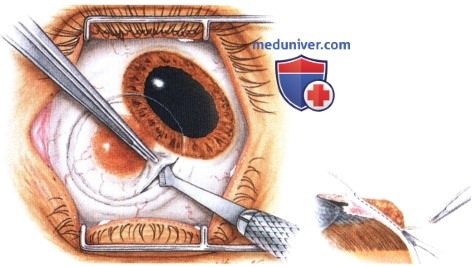
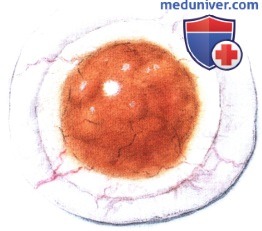
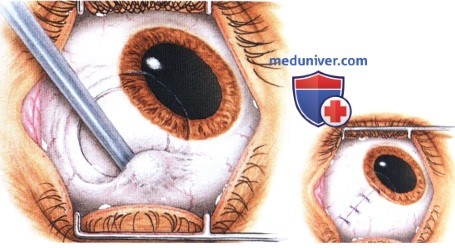
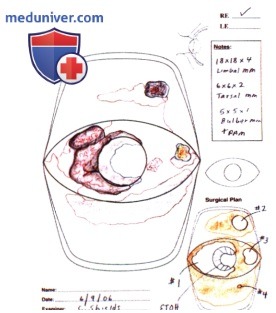

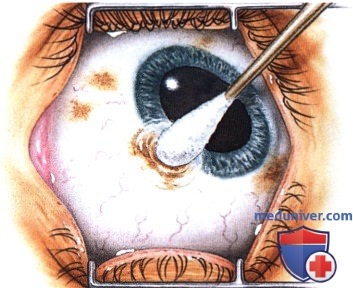
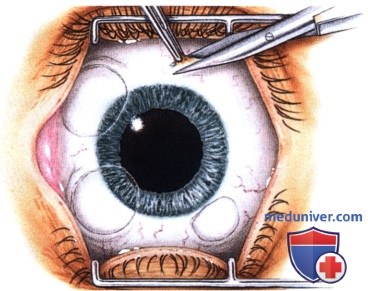
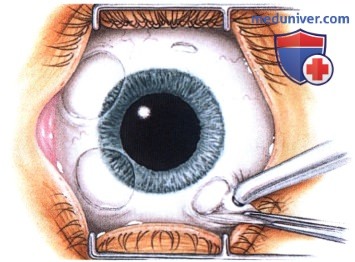

РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОПУХОЛЕЙ КОНЪЮНКТИВЫ
Хотя методика оперативного вмешательства определяется клинической картиной, эти новообразования обычно удаляются методом частичной эпителиэктомии роговицы чистым спиртом с последующим удалением опухоли путем частичной ламеллярной склераконъюнктивэктомии с соблюдением правил абластики и двукратным криовоздействием на окружающие ткани.
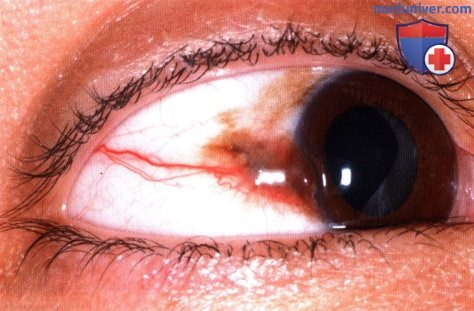
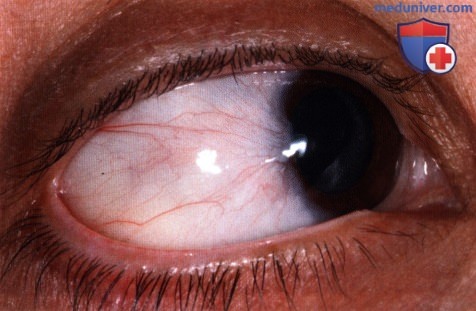
МЕСТНОЕ ЛЕЧЕНИЕ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ КОНЪЮНКТИВЫ С ПОМОЩЬЮ ХИМИОПРЕПАРАТОВ И ИНТЕРФЕРОНА
Местная химиотерапия иногда используется при лечении злокачественных опухолей конъюнктивы в качестве адъювантной терапии, особенно при лечении плоскоклеточной карциномы, первичного приобретенного меланоза и поверхностной меланомы. Обычно местная химиотерапия назначается после неполной резекции опухоли или при развитии рецидива, но может также назначаться в качестве первичного лечения, особенно у престарелых пациентов, у которых часто имеются противопоказания к оперативному вмешательству.
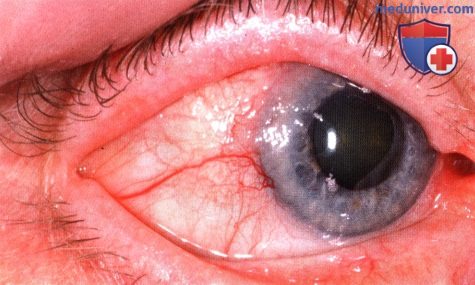
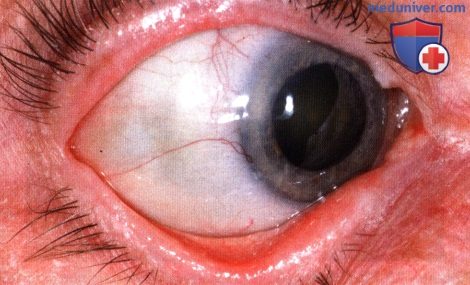

АДЪЮВАНТНАЯ БРАХИТЕРАПИЯ ОПУХОЛЕЙ КОНЪЮНКТИВЫ
Список использованной литературы:
1. Shields CL, Demirci Н, Karatza Е, et al. Clinical survey of 1643 melanocytic and nonmelanocytic tumors of the conjunctiva. Ophthalmology 2004;111: 1747-1754.
2. Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol 2004;49:3-24.
3. Shields JA, Shields CL, DePotter P. Surgical approach to conjunctival tumors. The 1994 Lynn B. McMahan Lecture. Arch Ophthalmol 1997;115:808-815.
4. Shields JA, Shields CL, De Potter P. Surgical management of circumscribed conjunctival melanomas. Ophthal Plast Reconstr Surg 1998;14:208-215.
5. Shields CL, Shields JA. Overview of tumors of the conjunctiva and cornea. In: Foster CS, Azar DT, Dohlman CL, eds. Smolin and Thoft’s The Cornea. 4th ed. Philadelphia, PA: Lippincott, Williams & Wilkins; 2005:735-755.
6. Shields JA, Shields CL. Tumors of the conjunctiva. In: Stephenson CM, ed. Ophthalmic Plastic, Reconstructive and Orbital Surgery. Stoneham, MA: Butterworth-Heinemann; 1997:260-261.
7. Shields CL, Markowitz JS, Belinsky I, et al. Conjunctival melanoma. Outcomes based on tumor origin in 382 consecutive cases. Ophthalmology 2011;118:389-395.
8. Nanji AA, Moon CS, Galor A, et al. Surgical versus medical treatment of ocular surface squamous neoplasia: a comparison of recurrences and complications. Ophthalmology 2014; 121:994-1000.
9. Frucht-Pery J, Rozenman Y. Mitomycin C therapy for corneal intraepithelial neoplasia. Am / Ophthalmol 1994;117:164-168.
10. Shields CL, Naseripour M, Shields JA. Topical Mitomycin C for extensive, recurrent conjunctival squamous cell carcinoma. Am / Ophthalmol 2002;133:601-606.
11. Shields CL, Demirci H, Marr BP, et al. Chemoreduction with topical Mitomycin C prior to resection of extensive squamous cell carcinoma of the conjunctiva. Arch Ophthalmol 2005;123:109-113.
12. Yeatts RP, Engelbrecht NE, Curry CD, et al. 5-Fluorouracil for the treatment of intraepithelial neoplasia of the conjunctiva and cornea. Ophthalmology 2000; 107:2190-2195.
13. Midena E, Angeli CD, Valenti M, et al. Treatment of conjunctival squamous cell carcinoma with topical 5-fluorouracil. Br J Ophthalmol 2000;84:268-272.
14. Karp CL, Galor A, Chhabra S, et al. Subconjunctival/perilesional recombinant interferon a2b for ocular surface squamous neoplasia: a 10-year review. Ophthalmology. 2010;117(12):2241—2246.
15. Shields CL, Kancherla S, Bianciotto CG, et al. Ocular surface squamous neoplasia (squamous cell carcinoma) of the socket: Management of extensive tumors with interferon. Ophthal Plast Reconstr Surg 2011;27:247-250.
16. Shah S, Kaliki S, Kim HJ, et al. Topical interferon alpha 2b for management of ocular surface squamous neoplasia in 23 cases: Outcomes based on American Joint Committee on Cancer (AJCC) classification. Arch Ophthalmol 2012;130:159-164.
17. Kim HJ, Shields CL, Shah SU, et al. Giant ocular surface squamous neoplasia managed with interferon alpha-2b as immunotherapy or immunoreduction. Ophthalmology 2012;119:938-944.
18. Shields CL, Kaliki S, Kim HJ, et al. Interferon for ocular surface squamous neoplasia in 81 cases: Outcomes based on the American Joint Committee on Cancer classification. Cornea 2013;32(3):248-256.
19. Arepalli S, Kaliki S, Shields CL, et al. Plaque radiotherapy for scleral-invasive conjunctival squamous cell carcinoma: an analysis of 15 eyes. JAMA Ophthalmol 2014;132(6):691-696.
— Вернуться в оглавление раздела «Онкология»
Редактор: Искандер Милевски. Дата публикации: 19.5.2020
Опухоли конъюнктивы
Опухоли конъюнктивы – доброкачественные и злокачественные новообразования тонкой прозрачной оболочки глаза, покрывающей переднюю часть склеры и внутреннюю поверхность век. Проявляются косметическим дефектом. Возможны нарушения зрения. Злокачественные опухоли конъюнктивы способны к прорастанию окружающих тканей и метастазированию. Диагноз устанавливается офтальмологом с учетом жалоб и результатов осмотра структур глаза. Лечение – традиционное хирургическое вмешательство, лазерная эксцизия, лазерная коагуляция, электрокоагуляция, криотерапия, местная медикаментозная терапия.
Общие сведения
Опухоли конъюнктивы – группа эпителиальных, пигментных, сосудистых опухолей, исходящих из конъюнктивальной оболочки. Доброкачественные опухоли чаще выявляются в детском возрасте, нередко носят врожденный характер. Злокачественные и предраковые поражения преимущественно диагностируются у людей пожилого и старческого возраста. В большинстве случаев опухоли конъюнктивы происходят из эпителиальных или пигментных клеток, реже – из субэпителиальных слоев. Прогноз, как правило, благоприятный для жизни (за исключением меланомы), однако некоторые новообразования, в том числе и доброкачественные, могут становиться причиной нарушений зрения и изменений структур глаза. Лечение осуществляют специалисты в области онкологии и офтальмологии.
Доброкачественные опухоли конъюнктивы
Папиллома – достаточно распространенная опухоль конъюнктивы эпителиального происхождения. Возникает в первые дни жизни. Представляет собой одиночные или множественные мягкие узелки с большим количеством мелких сосудов, придающих новообразованиям красноватую или розоватую окраску. Опухоли конъюнктивы располагаются на тонкой, часто кровоточащей ножке. Склонны к рецидивированию. Редко подвергаются злокачественному перерождению. Лечение – оперативное вмешательство, криодеструкция, при множественных папилломах – лазерная вапоризация или аппликации митомицина.
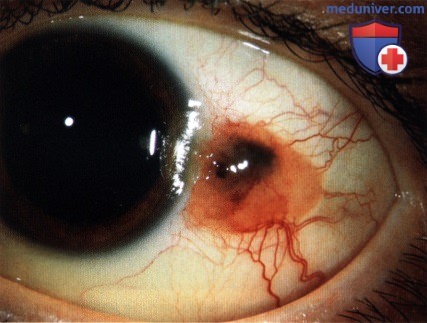
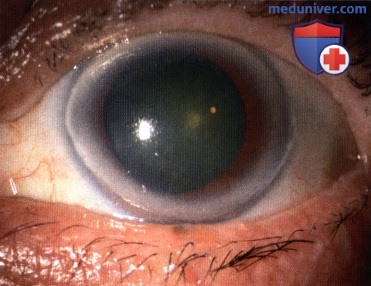
Стационарный невус – еще одна часто встречающаяся опухоль конъюнктивы. Происходит из меланинсодержащих клеток. Составляет около 20% от общего количества доброкачественных новообразований этой оболочки глаза. Обычно возникает в детском возрасте. Пигментная опухоль конъюнктивы выглядит как плоское гладкое пятно желтоватого или коричневатого цвета с четкими контурами. У трети невусов пигментация отсутствует. При отсутствии роста и признаков озлокачествления лечение не требуется.
Гемангиома – опухоль конъюнктивы сосудистого происхождения. Имеет врожденный характер. Как правило, располагается во внутреннем углу глаза. Выглядит как скопление сильно извитых синюшных сосудов. На ранних стадиях показано удаление лазером, в последующем – электрокоагуляция.
Лимфангиома – редкая опухоль конъюнктивы, происходящая из стенок лимфатических сосудов. Обычно выявляется у взрослых. Представляет собой эластичное подвижное образование обычной или розовато-желтой окраски, не меняющее объем при надавливании. Эта опухоль конъюнктивы склонна к медленному, но неуклонному росту. При отсутствии лечения может достигать больших размеров, препятствовать нормальным движениям глазного яблока и становиться причиной грубых косметических дефектов. После удаления может рецидивировать. Лечение хирургическое.
Переходные опухоли конъюнктивы
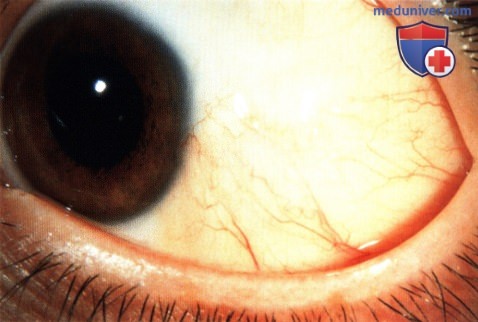
Эпителиома Боуэна – облигатное предраковое поражение конъюнктивы эпителиального происхождения. Как правило, возникает в зрелом возрасте. Локализуется рядом с лимбом. На начальных стадиях опухоль конъюнктивы представляет собой плоскую либо слегка выдающуюся светло-серую бляшку. В последующем становится более массивной, больше возвышается над поверхностью, приобретает перламутровый оттенок. Может прорастать роговицу. Лечение – хирургическое вмешательство (возможно в сочетании с пред- и послеоперационной обработкой митомицином), короткодистанционная рентгенотерапия.
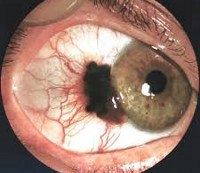
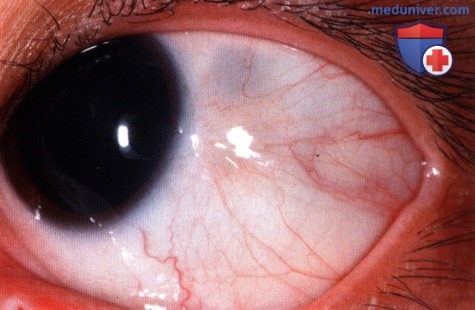
Приобретенный меланоз – предраковая пигментная опухоль конъюнктивы. Обычно возникает в возрасте 40-50 лет. Выглядит как плоское темное пятно с четкими контурами. Может поражать значительную часть конъюнктивы и переходить на роговицу. Продолжительность и особенности течения этой опухоли конъюнктивы существенно варьируют. Иногда отмечается спонтанное выздоровление. У 25-75% больных наблюдается озлокачествление. Лечение – электрокоагуляция, лазерная коагуляция, при появлении признаков малигнизации – лучевая терапия.
Прогрессирующий невус – предраковая опухоль конъюнктивы, происходящая из пигментных клеток. Цвет новообразования может различаться от темно-коричневого до светло-желтого или розоватого. Наблюдается увеличение размера, появление пестрой окраски (чередования пигментированных и непигментированных областей), размытость контуров и увеличение количества сосудов. Лечение оперативное.
Злокачественные опухоли конъюнктивы
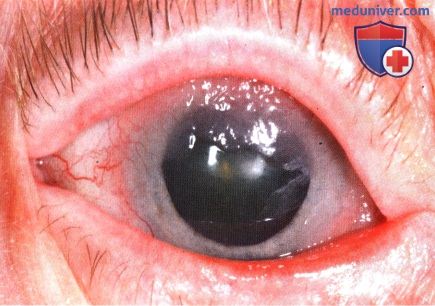
Рак конъюнктивы – первичная злокачественная опухоль конъюнктивы, обычно возникающая на фоне предраковых заболеваний. Диагностируется редко, поражает преимущественно людей старшего возраста. Мужчины болеют чаще женщин. Фактором риска является постоянная чрезмерная инсоляция. По внешнему виду опухоль конъюнктивы может напоминать болезнь Боуэна или ороговевающую папиллому. Представляет собой сероватую или белесоватую пленку, пронизанную телеангиэктазиями, либо скопление узелков розоватой окраски. В процессе роста опухоль конъюнктивы распространяется на близлежащие ткани, может прорастать орбиту, давать метастазы в шейные и околоушные лимфоузлы.
Рак также может локализоваться на внутренней стороне века. Такие новообразования протекают более злокачественно по сравнению с опухолями конъюнктивы, расположенными в области склеры. На начальных стадиях узел растет внутриконъюнктивально, вызывая утолщение и уплотнение века. В последующем возможно изъязвление. При прогрессировании опухоль конъюнктивы распространяется на слезное мясцо, роговицу и конъюнктиву склеры, но не прорастает тарзальную пластинку.
Диагноз устанавливается на основании осмотра и результатов биопсии. Ограниченные узлы небольшого размера подлежат оперативному удалению. Возможно использование диатермокоагуляции. При больших опухолях конъюнктивы применяют рентгенотерапию или бета-терапию. При поражении орбиты выполняют экзентерацию глазницы. Прогноз достаточно благоприятный. При опухолях, не распространяющихся на орбиту, отсутствие рецидивов в течение 5 лет после окончания лечения отмечается у 50-80% пациентов.
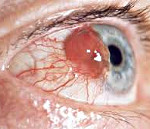
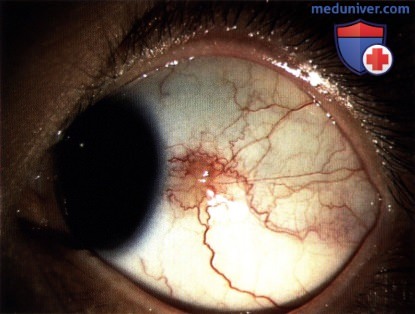
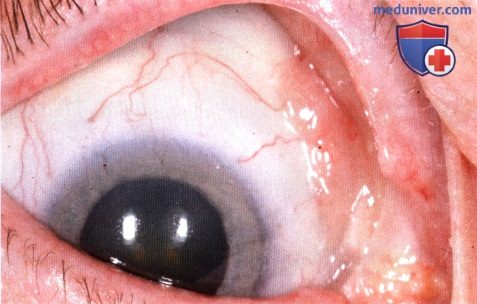
Меланома – злокачественная опухоль конъюнктивы, возникающая на фоне приобретенного меланоза (75%), прогрессирующего невуса (20%) или неизмененных тканей. Представляет собой гладкое или бугристое опухолевидное образование. Может быть пигментированной (желтоватой, коричневой) либо лишенной пигмента. Обычно располагается у внутреннего угла глаза или недалеко от лимба. При осмотре на щелевой лампе обнаруживаются пигментированные «дорожки», расходящиеся за пределы опухоли конъюнктивы.
При прогрессировании может давать начало новым узлам в области конъюнктивы, прорастать склеру и орбиту, а также метастазировать в регионарные лимфоузлы и отдаленные органы. Лечение оперативное. На ранних этапах выполняют удаление опухоли конъюнктивы с окружающими тканями, при прорастании склеры осуществляют энуклеацию глазного яблока, при прорастании орбиты – экзентерацию глазницы. Применяют рентгенотерапию и химиотерапию. Прогноз в большинстве случаев неблагоприятный.