дзи в офтальмологии что это
Отек сетчатки глаза: симптомы и методы лечения
Наша сетчатка — тончайший внутренний слой глаза. Именно он отвечает за восприятие световых волн и формирует изображение, которое передается в наш мозг. В норме сетчатка плотно прилегает к глазному дну и соединяется с глазным нервом. Другой своей стороной она соприкасается со стекловидным телом.
Если по каким-либо причинам развивается отек сетчатки глаза, зрение человека заметно ухудшается. Очки при этом не помогают. При своевременном лечении процесс обратим, зрение можно восстановить или надолго стабилизировать. При отсутствии терапии в тканях сетчатки неизбежно происходят дегенеративные изменения, и наступает слепота.
Симптомы отека сетчатки глаза
Симптомы варьируются в зависимости от локализации отека и его обширности.
Если отек затрагивает центр сетчатки — макулу, то зрительные нарушения будут значительными. Макула содержит наибольшее количество светочувствительных рецепторов и является областью наибольшей остроты зрения. Любые изменения в ее работе сразу сказываются на качестве зрения.
При макулярном отеке:
Если отек имеет ограниченные очаги поражения и возник на периферии сетчатки, симптомы будут выражены слабо и будут не слишком беспокоить человека. При таком распространении говорят о фокальном отеке сетчатки. Его обнаруживают в большинстве случаев только на приеме у офтальмолога, во время профилактического обследования.
Отек может развиваться только на одном глазу. В этом случае второй глаз частично компенсирует зрительные нарушения, из-за чего человек не сразу замечает признаки отечности, чем она и опасна.
Отек сетчатки — прогрессирующая патология. Постепенно отек охватывает другие зоны (от центра к периферии или наоборот) и становится диффузным. Симптомы усиливаются. Под действием скопившейся жидкости сетчатка отслаивается и рубцуется, что грозит невосполнимой потерей зрения.
После диагностирования отечности нужно как можно быстрее провести лечение, чтобы избежать ее дальнейшего распространения и патологических изменений в тканях.
Причины развития отека сетчатки глаза
Отек сетчатки глаза — не самостоятельное заболевание. Это осложнение некоторых других болезней или состояний, в результате которых в сетчатке появляются сосуды с аномальной проницаемостью. Влага «пропотевает» сквозь них и скапливается в окружающих тканях.
Причиной развития отека сетчатки глаза могут стать:
Возрастная макулярная дегенерация развивается, как правило, после 65 лет. Примерно в 90% случаев она протекает в «сухой» форме, то есть без отека. Но иногда она начинает прогрессировать и переходит во «влажную» форму. Последняя очень опасна своим стремительным развитием. Необратимые изменения в сетчатке происходят в течение нескольких дней или недель.
Методы лечения отека сетчатки глаза
В арсенале у офтальмологов есть разные методы лечения отека сетчатки глаза. При определенных условиях они применяются совокупно.
Раньше этот диагноз непременно требовал проведения сложных вмешательств, например, транслокацию макулы. Сейчас такие операции проводятся крайне редко, только при некоторых дистрофических формах сетчатки.
В большинстве случаев уже более 10 лет хирурги-офтальмологи обходятся без скальпеля, а применяют интравитреальное введение ингибитора ангиогенеза (ИВВИАГ).
ИВВИАГ офтальмология: что это
В основе этого метода — применение моноклональных препаратов. Это современный медицинский подход, известный как «прицельная терапия». Он хорош тем, что позволяет целенаправленно воздействовать на саму причину развития патологии.
Рост «неправильных» сосудов в сетчатке глаза провоцирует специфический белок VEGF, появляющийся в результате ухудшения ее кровоснабжения.
Лечебный препарат содержит многократно клонированные антитела к белку VEGF. Врач помощью укола вводит их в стекловидное тело глаза. Молекулы белка VEGF связываются, и он полностью прекращает свою активность. Тем самым подавляется неоваскуляризация сетчатки, уменьшается проницаемость сосудов.
Такие препараты являются ингибиторами ангиогенеза (ингибиция значит «угнетение»). Для лечения отека сетчатки офтальмологи используют «луцентис» или его аналог — «Эйлеа». Они схожи по своей эффективности, отличаются нюансами механизма действия.
Благодаря действию ингибиторов ангиогенеза:
В ряде случаев, несмотря на уменьшение отека, острота зрения у пациентов не изменяется. Что объясняется слишком большими дегенеративными изменениями тканей сетчатки и давностью заболевания.
Чем раньше начать лечение отека сетчатки, тем благоприятнее его исход и тем короче терапевтический курс.
Выбор препарата-ингибитора всегда остается за лечащим врачом. Этому предшествует тщательное обследование тканей глаза и их трактовка, исходя из общего анамнеза пациента. Пациент обо всем подробно информируется.
Особенности операции ИВВИАГ
Процедура введения препарата «Луцентис», несмотря на кажущуюся простоту, требует высокого профессионализма врача, поскольку любое вмешательство при отеке сетчатки может спровоцировать воспаление и ухудшить ситуацию. Проводится она только в операционной, в условиях строгой асептики.
Длительность операции: 3–4 минуты.
Анестезия: местная капельная.
Нужно ли лежать в больнице: нет, процедура амбулаторная.
Краткое описание операции:
До и после проведения процедуры в течение трех дней необходимо закапывать противомикробные средства.
Ограничения после операции: сразу после инъекции лучше отказаться от управления транспортным средством, даже если никаких ощущений нет. Они могут проявиться после окончания действия обезболивающего.
Сколько длится лечение: курс лечения, как правило, включает в себя несколько уколов с интервалом в месяц. Длительность лечения зависит от выраженности отека. На протяжении всей терапии осуществляется контроль за остротой зрения и состоянием сетчатки. В этом помогает лазерная томография.
Отек сетчатки — серьезная патология, которая не проходит сама собой. Ее лечение тем эффективнее, чем раньше к нему приступить. Не пренебрегайте профилактическими осмотрами офтальмолога, а при возникновении любых настораживающих симптомов не тяните с обращением к специалисту. Наши врачи-офтальмологи всегда к вашим услугам!
Хорошего вам зрения!
Материалы по теме
Возраст — один из самых важных критериев для операции по лазерной коррекции зрения. Почему? И какой возраст самый оптимальный? Разбираемся вместе.
Все еще не решаетесь на операцию по удалению катаракты? Наша статья поможет вам избавиться от последних сомнений и решиться на этот важный и ответственный шаг
Братья наши меньшие во многом похожи на людей — у нас много общего. И есть заболевания, которые бывают не только у людей, но и у животных. Одним из таких заболеваний является катаракта. Расскажем об этом подробнее в нашей статье.
Оптическая когерентная томография глаза (ОКТ)
Принцип работы оптической когерентной томографии напоминает ультразвуковое исследование. Разница состоит в том, что обследование проводится не при помощи акустических волн, а с использованием коротковолнового (около 1 микрометра) инфракрасного излучения. Анализ времени отражения луча от исследуемой области дает возможность получить очень точные сведения о состоянии тканей глаза. Благодаря высокому разрешению современных томографов этот метод позволяет на микроскопическом уровне определять патологии, которые невозможно выявить при помощи офтальмоскопии и других способов обследования. Особенно большое значение оптическая когерентная томография имеет в диагностике болезней сетчатки (прежде всего центральной ее части – макулы) и зрительного нерва.
Метод ОКТ позволяет с большой точностью диагностировать состояние тканей глаза при глаукоме и макулодистрофии, выявить степень прогрессирования болезни и определить успешность лечения.
Виды ОКТ (OCT)
Наиболее распространенными видами исследования являются:
Оптическая когерентная томография диска зрительного нерва (ДЗН)
Особое внимание исследования диска зрительного нерв методом ОКТ уделяют при таких заболеваниях как глаукома, невритах и ишемических нейропатий зрительного нерва, гипоплазиях и т.д. При этом врач-офтальмолог получает точные параметры ДЗН и их соотношение: вертикальный и горизонтальный размер, его площадь. Данные могут использоваться как при постановке или уточнении диагноза, так и для сравнения в динамике (до и после лечения) для оценки эффективности.
Оптическая когерентная томография сетчатки (макулы)
Для большей точности обследования оптическую когерентную томографию сочетают с флуоресцентной ангиографией сетчатки и другими методами диагностики. Такой подход дает врачу возможность получить исчерпывающую информацию о патологии и выбрать самый эффективный метод терапии.
Оптическая когерентная томография роговицы
ОКТ роговицы проводят при таких её заболеваниях, как: кератоконус и кератоглобус, дистрофиях, до и после хирургических вмешательств на роговой оболочке (лазерной коррекции зрения, кросс-линкинге, установке стромальных колец, кератопластике. Данное исследование бесконтактно и безболезненно для пациента, но при этом дает врачу полное представление об изучаемой структуре глаза: карту роговицы со всеми её слоями по всей площади.
Оптический когерентный томограф
Оптический когерентный томограф – специальный лазерный прибор, который применяется в офтальмологическом обследовании для диагностики болезней сетчатой оболочки глаза Высочайшее разрешение этого прибора (8–10 микрон) дает возможность получать детализированные пространственные изображения слоев ткани в высоком качестве, поэтому этот метод имеет огромное преимущество пред другими способами обследования. Процедура не оказывает травмирующего воздействия на живые ткани – это также одно из неоспоримых достоинств метода ОКТ.
Широкое распространение получили более точные и быстрые приборы нового поколения – спектральные томографы. Эти аппараты в секунду способны выполнять 25000 линейных сканов, что превосходит скорость работы приборов предыдущего поколения в десятки раз. В томографах этого типа отраженный луч излучения раскладывается на различные части спектра и фиксируется высокоскоростной видеокамерой.
В нашем офтальмологическом центре мы используем новейший оптический когерентный томограф RTVue-100, производства США, позволяющий получить максимально точные результаты.
Специальная компьютерная программа, основываясь на данных линейных сканов, показывает трехмерное изображение области сетчатки или другой исследуемой структуры. Высокое качество этого изображения позволяет врачу детально изучать поверхности исследуемых участков, четко видеть границы пораженной области, отслеживать прогрессирование патологических процессов. Например, при глаукоме оптическая когерентная томография позволяет получить 3D-изображение головки зрительного нерва, по которому можно точно оценить характер и степень заболевания.
Цены на оптическую когерентную томографию глаза
В офтальмологическом центре действуют различные акции и скидки, которые могут существенно снизить цену исследования. Уточняйте подробности в разделе «Акции» или у наших администраторов.
Оптическая когерентная томография (ОКТ, OCT)
Среди всех применяемых методов диагностики одним из самых информативных является оптическая когерентная томография. Это бесконтактный способ исследования органа зрения, основанный на способности глазных структур отражать инфракрасные лучи. Применяется ближний диапазон – волны рассеиваются по тканям и отражаются. По результатам этого отражения и делаются выводы о состоянии внутренних структур (зрительного нерва, глазного дна и др.).
Оптическая томография абсолютно безопасна, поэтому проводится даже маленьким пациентам. И к тому же безболезненная, что не оставляет негативных впечатлений от визита к врачу.
Сделать оптическую когерентную томографию вы можете в удобное для себя время и с комфортом. По результатам исследования пациенты Московской Глазной Клиники получают подробное заключение и могут получить квалифицированную консультацию опытного врача-окулиста.
Что дает процедура?
При томографии глаза врач получает больше информации, чем при офтальмоскопии. Это объясняется высокой детализацией – получаются снимки с точностью до тысячных долей миллиметра. Это дает возможность действовать на опережение и сохранять зрение, своевременно выявив патологию и начав лечение.
По сути, современная оптическая томография – это и сканирование, и осмотр под микроскопом в одном флаконе. Поэтому сложно переоценить важность оптической когерентной томографии. Если вам ее назначил окулист, не стоит откладывать проведение процедуры. Запишитесь в Московскую Глазную Клинику и пройдите исследование.
На основании ОКТ выявляются следующие патологии органа зрения:
Преимущества метода ОКТ
Оптическая когерентная томография имеет целый ряд преимуществ:
Показания к ОСТ
Проведение ОСТ показано пациентам, у которых уже диагностированы заболевания органа зрения. Диагностика должна проводиться регулярно, не реже 1 раза в год. Это необходимо для того, чтобы получать актуальную клиническую информацию о состоянии сетчатки, нерва, макулярных структур и своевременно обнаруживать прогрессирование болезни, опасные осложнения. На основании когерентного исследования врач может изменить терапию, дозировку лекарств, сменить тактику лечения.
ОСТ проводятся с целью контроля при миопии, витреомакулярном синдроме, ретинопатии, опухолях, дегенеративном процессе в области сетчатки, глаукоме.
Поводом для срочного проведения ОСТ могут быть следующие симптомы и жалобы:
Противопоказания к проведению
Оптическую когерентную томографию не проводят при катаракте, патологиях стекловидного тела, а также при невозможности фокусировки взгляда. Это связано с особенностью ОКТ – исследование будет просто неинформативным, если имеются помутнения или другие патологии сетчатки, затрудняющей фокусирование.
Иногда откладывают проведение когерентного исследования при кровоизлиянии внутренних структур, а также при отечности роговицы. Решение должен принять врач, учитывая риски и пользу от проведенного исследования, а также общее состояние пациента.
Подготовка к процедуре и ее особенности
Специальная и сложная подготовка к ОКТ не требуется – исследование может быть проведено в рамках приема окулиста или сразу после консультации.
Необходимо перед процедурой снять линзы и очки (если вы их носите). Также врач может для расширения зрачка применить мидриатики. В виде капель они закапываются глаза, не вызывая особого дискомфорта, кроме как чувствительности к прямым лучам света – это проходит в течение часа.
Как проходит исследование
Пациент располагается за специальным столом, на котором размещена фундус-камера. Необходимо принять удобное положение на стуле и зафиксировать взгляд на определенной точке (при просмотре в окуляр вы увидите отметку). Далее камера подстраивается под особенности зрения пациента, и затем выполняется сканирование внутренних структур. Компьютерная программа не только считывает полученные данные, но и обеспечивает нивелирование возможных помех и погрешностей.
Длительность исследования не превышает 20 минут, так что пациент легко переносит процедуру и не утомляется.
Как расшифровывают результаты
По результатам диагностики в бланке заключения указываются все полученные данные. И это:
По результатам когерентного исследования врач может поставить диагноз и оценить эффективность проводимого лечения (если оно назначено), сделать выводы о достижении оптимального уровня внутриглазного давления и при необходимости провести дополнительную терапию с целью нивелирования возможных угроз.
В Московской Глазной Клинике вам доступны передовые методы диагностики. Обращайтесь к врачам с проверенной репутацией и высоким авторитетом. Наш центр занимает лидерские позиции в течение многих лет, предоставляя пациентам высокотехнологичные услуги и оказывая помощь даже в тяжелых случаях.
Преимущества Московской Глазной Клиники:
Открытоугольная глаукома
Она встречается почти у 80 миллионов людей в мире, а в России такой диагноз стоит у 1 500 000 людей, при этом такое же количество больных не подозревает о наличии у них заболевания. Открытоугольная форма глаукомы диагностируется в 70% случаев, поэтому о ее симптоматике, лечении и профилактике полезно знать каждому.
Патологические изменения при глаукоме
Радужка разделяет глаз на две камеры: переднюю и заднюю. Между камерами постоянно циркулирует жидкость, которая продуцируется цилиарным телом и выводится дренажным аппаратом. Сохраняющийся за счет постоянного передвижения баланс жидкости обеспечивает нормальное внутриглазное давление (ВГД). Если отток нарушается, давление начинает расти, и у пациента развивается глаукома.
Нарушение работы дренажной системы глаза происходит в результате:
В первом случае речь идет о закрытоугольной глаукоме, которая встречается всего в 10-20% случаев. Если доступ к эвакуации жидкости был заблокирован корнем радужной оболочки, речь идет об ангулярной ретенции, а если причиной нарушения оттока выступает чужеродная ткань в фильтрующей зоне – о претрабекулярной ретенции.
Если пути оттока открыты, но дренажная функция глаза нарушена, у пациента диагностируется открытоугольная глаукома (ОУГ). При поражениях путей оттока внутренней стенки Шлеммова канала выявляют трабекулярную ретенцию, па при поражении наружной стенки – интрасклеральную ретенцию.
Внутриглазное давление любой этиологии сдавливает нерв, поэтому зрение неуклонно снижается. Без лечения, направленного на замедление прогрессирования болезни, человек полностью утрачивает зрение за 3-4 года.
Первичная ОУГ: причины и факторы риска
Глаукома – полиэтиологическое заболевание, которое может развиться под влиянием многих причин. Если среди нет травм или заболеваний органов зрения, которые могли привести к повышению давлению внутри глаза, глаукому считают первичной.
Существует три теории, способные объяснить патогенез открытоугольной формы глаукомы.
Факторами, повышающими риск столкнуться с заболеванием и осложняющими его течение, являются:
Неблагоприятными признаками служат:
Важно учитывать, что небольшие суточные изменения давления внутри глаза являются нормой: максимальные показатели фиксируют утром, после пробуждения, минимальные – вечером и ночью. Разница между давлением правого и левого в пределах 4 мм рт. ст.глаза тоже встречается у каждого человека.
Классификация ПОУГ
Открытоугольную глаукому можно классифицировать по разным признакам. Распространенным критерием является стадия развития патологии:
ОУГ можно классифицировать и по другим признакам:
Но наиболее актуальным является классификация по механизму прогрессирования глаукомы, которая выделяет простую, эксфолиативную и пигментную форму, а также глаукому нормального давления.
Эксфолиативная открытоугольная глаукома
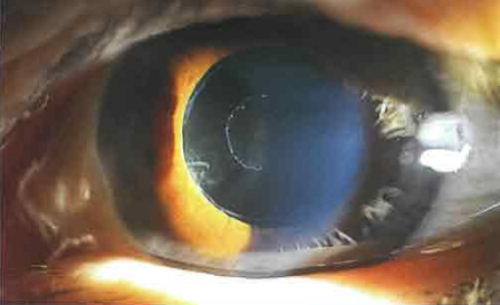
Болезнь отличается неблагоприятным (быстрым) течением.
Пигментная открытоугольная глаукома
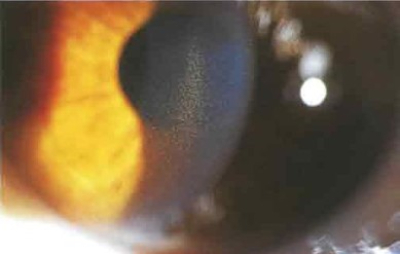
Для данной формы характерны следующие признаки:
Активное высвобождение пигмента может происходить при выраженной физической нагрузке или при движении зрачка.
Глаукома нормального давления
При показателях ВГД, не выходящих за пределы нормы, врач может выявить:
Сочетание признаков, указывающих на глаукому, с нормальным внутриглазным давлением, указывает на ГНД. Патологию можно рассматривать как подвид простой открытоугольной глаукомы с низкой чувствительностью зрительного нерва к высокому давлению внутри глаза.
Диагностика
Открытоугольная глаукома развивается незаметно: пациент не испытывает боли и другого дискомфорта до терминальной стадии болезни. Поэтому пациентам старше 40 лет нужно посещать офтальмолога превентивно каждые 2 года, чтобы вовремя выявить заболевание и принять меры, которые позволят сохранить зрение.
Поводом для внепланового обращения к врачу могут стать следующие симптомы:
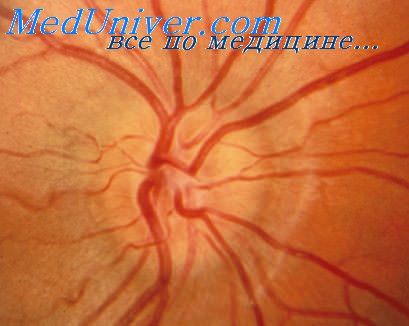
1. Офтальмоскопия – осмотр глазного дна, который помогает оценить состояние диска зрительного нерва (ДЗН).
Во время исследования врач оценивает:
При глаукоме у пациента происходят патологические изменения диска глазного нерва, которые можно зафиксировать во время исследования: экскавация, штрихообразные геморрагии по краю диска, побледнение зрительного нерва и др.

Во время процедуры врач использует местное обезболивание (капли), фиксирует голову пациента и осматривает его глаз, направив в него луч света. Осмотр позволяет увидеть характерные для ОУГ изменения, в том числе, пигментацию трабекулы.
3. Тонография – исследование внутриглазного давления, стабильное повышение которого является основным маркером прогрессирования глаукомы.
У здорового человека давление внутри глаз находится в пределах 11-21 мм рт. ст. На показатели может влиять возраст и время суток, на выраженное или постоянно фиксируемое в ходе диагностики повышение говорит о патологическом процессе.
Исследование также помогает оценить гидродинамику:
В современной офтальмологии используют электронную тонографию.
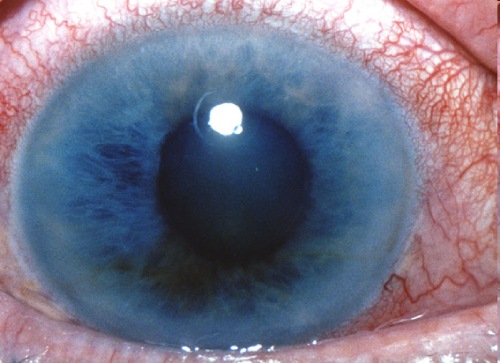
При биомикроскопическом исследовании у пациентов с глаукомой выявляют:
Глубина передней камеры глаза обычно остается без изменений.
Лечение
Глаукома требует пожизненного наблюдение у офтальмолога и непрерывную терапию для замедления прогрессирования болезни.
По показаниям используются методики лазерных операций, эффективных при ОУГ:
Также офтальмолог может назначить хирургическое вмешательство:
Открытоугольная глаукома – серьезное заболевание, при котором человек должен постоянно наблюдаться у опытного офтальмолога и следовать всем его рекомендациям. В этом случае прогноз будет благоприятным и слепоты удастся избежать.
Дзи в офтальмологии что это
Одним из важнейших методов является офтальмоскопия. Для повышения ее информативности исследуют глазное дно не только при белом, но и при цветном освещении (офтальмохромоскопия), выявляющем ряд добавочных деталей, а также фотографируют глазное дно. В норме диск зрительного нерва имеет розовую окраску, несколько бледнее с височной стороны.
Усиление окраски может быть сплошным (при неврите, псевдоневрнте, начальном застое) или очаговым (при геморрагиях). Сплошным или очаговым может быть и побледнение диска (при атрофиях). Застойный диск имеет мутно-розовый оттенок. В норме границы диска ясно очерчены, он расположен на уровне глазного дна. Стушеванность границ его и выпячивание наблюдается при неврите, псевдоневрите, друзах и особенно при застое.
Избыточная четкость границ диска и его углубление бывают при атрофии. Особенно углублен диск при глаукоме. Кажущееся изменение нормальной округлой формы диска возможно при астигматизме, а истинное — в начальных стадиях застоя («песочные часы»).
Сосуды, если нет врожденной аномалии, выходят из центра диска, равномерно суживаются к периферии глазного дна.
При офтальмоскопии фиксируют изменения их калибра (сужение, расширение), цвета, хода (прерывистость, извитость), стенок (уплотнение, облитерация), пульсации.
При застойном диске зрительного нерва, основная причина которого — ликворная гипертензия, в начальных стадиях отмечаются нечеткость границ, небольшая гиперемия диска, умеренное и ограниченное расширение вен при сохранности прозрачности нервных волокон и выраженности сосудистой воронки, в более выраженных стадиях—распространение отека на область сосудистой воронки, выстояние диска над уровнем сетчатки, расширение и извитость вен, сужение артерий; при нарастающем отеке диска — увеличение его размеров, проминенцня в стекловидное тело, неопределяемость границ, резкое расширение и извитость вен, кровоизлияния и плазмор-рагии (белые очаги) в сетчатке.
В последующем может произойти постепенный переход застоя в атрофию. При идентичной офтальмоскопической картине осложненные застойные диски отличаются атипичными изменениями и сужением поля зрения при сохранности его остроты, резким снижением остроты зрения еще до появления атрофии. При простой (первичной) атрофии диск зрительного нерва бледен, с четкими границами, часто имеется экскавация, сужение артерий диска и сетчатки. При вторичной атрофии (после застоя или небрита) диск бледный, с нечеткими границами, легкой проминенцикими, сосуды узкими, наступает уплощение диска. При специфических формах атрофии (при рассеянном склерозе, нейросифилисе) изменения диска такие же, при прбстой атрофии.
Поскольку состояние сосудов глазного дна и мозга взаимосвязано, представляет интерес калиброметрия первых. Более детальная оценка кровообращения в бассейне внутренней сонной артерии достигается офтальмодинамометрией, основанной на регистрации появления (диастолическое давление) и исчезновения (систолическое давление) пульсации центральной артерии сетчатки при сдавлении глаза прибором.
В норме диастолическое давление в центральной артерии сетчатки равно 40—47 гПа (30—35 мм рт. ст), а систолическое — 80—93 гПа (60—70 мм рт. ст.), слегка повышаясь с возрастом. Отношение систолического давления в центральной артерии сетчатки к давлению в плечевой (ретино-брахиальный коэффициент) составляет 0,45—0,55. Повышение давления в центральной артерии сетчатки и коэффициента наблюдается при системных и регионарных гипертонических состояниях, атеросклерозе, а снижение — при гипотензии, аневризмах сонной артерии, ее соустиях с венами, стенозе и тромбозе (А. Б. Шахназаров, М. Л. Зиньков, 1970; Е. В. Шмидт, 1975, и др.).
Среди относительно новых методов исследования глаза можно упомянуть электроретинографию, позволяющую в сочетании с функциональными пробами (световые и электрические раздражения) выявить изменение электрических потенциалов при разных заболеваниях сетчатки и зрительного нерва, а также биомикроскопию сосудов конъюнктивы, позволяющую косвенно судить о внутричерепном кровообращении.