Экг и ээг чем отличается
Что такое ЭКГ, ЭМГ, ЭЭГ?

С появлением чувствительных электроизмерительных приборов стало возможным улавливать электрические сигналы работающего сердца, прикладывая электроды не прямо к сердечной мышце, а к коже.
В 1887 г. впервые удалось зарегистрировать таким способом ЭКГ человека, Это было сделано английским ученым А. Уоллером с помощью капиллярного электрометра (Основу этого прибора составлял тонкий капилляр, в котором ртуть граничила с серной кислотой. При пропускании тока через такой капилляр поверхностное натяжение на границе жидкостей менялось и мениск смещался по капилляру.)
Этот прибор был неудобен в использовании и широкое применение электрокардиографии началось позже, после появления в 1903 г. более совершенного прибора — струнного гальванометра Эйнтховена. (Работа этого прибора основана на движении проводника с током в магнитном поле. Роль проводника играла посеребренная кварцевая нить диаметром в несколько микрометров, туго натянутая в магнитном поле. При пропускании по этой струне тока она слегка изгибалась. Эти отклонения наблюдались с помощью микроскопа. Прибор обладал малой инерцией и позволял регистрировать быстрые электрические процессы.)
После появления этого прибора в ряде лабораторий начали детально изучать, чем отличается ЭКГ здорового сердца и сердца при разных заболеваниях. За эти работы В. Эйнтховен получил в 1924 г. Нобелевскую премию, а советский ученый А. Ф. Самойлов, много сделавший для развития электрокардиографии, получил в 1930 г. Ленинскую премию. В результате следующего шага в развитии техники (появления электронных усилителей и самописцев) электрокардиографы стали использоваться в каждой крупной больнице.
Какова природа ЭКГ?
Сердце — это достаточно мощная мышца. В ней синхронно возбуждается много волокон, и в среде, окружающей сердце, течет достаточно сильный ток, который даже на поверхности тела создает разности потенциалов порядка 1 мВ.
Для того чтобы больше узнать по ЭКГ о состоянии сердца врачи записывают много кривых между разными точками тела, Для понимания этих кривых нужен большой опыт. С появлением вычислительной техники стало возможным в значительной мере автоматизировать процесс «чтения» ЭКГ. ЭВМ сравнивает ЭКГ данного больного с образцами, хранящимися в ее памяти, и выдает врачу предполагаемый диагноз (или несколько возможных диагнозов).
Сейчас возникло много и других новых подходов к анализу ЭКГ. Очень интересным представляется такой. По по зарегистрированным с многих точек тела, и их изменению во времени можно рассчитать, как движется волна возбуждения по сердцу и какие участки сердца стали невозбудимы (например, поражены инфарктом). Расчеты эти весьма трудоемки, но они стали возможны с появлением ЭВМ.
Такой подход к анализу ЭКГ был развит сотрудником Института проблем передачи информации АН СССР Л. И. Титомиром. Вместо многих кривых, в которых трудно разобраться, вычислительная машина рисует на экране сердце и распространение возбуждения по его отделам. Можно прямо видеть, в какой области сердца возбуждение идет медленнее, какие участки сердца вообще не возбуждаются и т. д.
Потенциалы сердца были использованы в медицине не только для диагностики, но и для управления медицинской аппаратурой. Представьте себе, что врачу необходимо сделать рентгеновские снимки сердца в разные фазы его цикла, т. е. в момент максимального сокращения, максимального расслабления и т.д. Это бывает необходимо при некоторых заболеваниях. Но как поймать момент наибольшего сокращения? Приходится делать много снимков в надежде, что один из них попадет в нужную фазу.
И вот советские ученые В, С. Гурфинкель, В. Б, Малкин и М. Л. Цетлин решили включать рентгеновскую аппаратуру от зубца ЭКГ. Для этого потребовалось не очень сложное электронное устройство, которое включало съемку с заданной задержкой относительно зубца ЭКГ. Остроумное само по себе решение задачи особенно интресно тем, что это было одно из первых (ныне многочисленных) устройств, в которых естественные потенциалы организма управляют теми или иными искусственными устройствами; эта область техники получила название биоуправления.
Скелетные мышцы тела тоже генерируют потенциалы, которые можно регистрировать с поверхности кожи. Однако для этого требуется более совершенная аппаратура, чем для регистрации ЭКГ. Отдельные мышечные волокна обычно работают асинхронно, их сигналы, накладываясь друг на друга, частично компенсируются, и в результате получаются меньшие потенциалы, чем в случае ЭКГ.
Электрическая активность скелетной мышцы называется электромиограммой — ЭМГ. Впервые потенциалы мышечных волокон человека обнаружил, прослушивая их с помощью телефонного аппарата, русский ученый Н. Е. Введенский еще в 1882 г.
В 1907 г. немецкий ученый Г. Пипер использовал для их объективной регистрации струнный гальванометр. Однако это был сложный и трудоемкий метод. Только после того как в 1923 г. появился катодный осциллограф и электронная техника, электромиография стала усиленно развиваться. Сейчас ее широко применяют в науке, в медицине, в спорте, а также для биоуправления.
Одно из первых замечательных применений биоуправления с помощью ЭМГ — создание протезов для людей, потерявших руку. Такие протезы впервые были созданы в нашей стране.
Это электроэнцефалограмма, т. е. электрическая активность мозга, колебания потенциала, создаваемые работой нейронов мозга и регистрируемые прямо с поверхности головы. Нервные клетки, как и мышечные волокна, работают неодновременно: когда одни из них создают на поверхности кожи положительный потенциал, другие создают отрицательный. Взаимная компенсация потенциалов тут еще сильнее, чем в случае ЭМГ. В результате амплитуда ЭЭГ примерно в сто раз меньше, чем ЭКГ, поэтому их регистрация требует более чувствительной аппаратуры.
Впервые ЭЭГ была зарегистрирована русским ученым В, В. Правдич-Немским на собаках с помощью струнного гальванометра. Он вводил собакам кураре, чтобы более сильные мышечные токи не мешали регистрации токов мозга.
В 1924 г. немецкий психиатр Г. Бергер начал в Йенском университете изучение ЭЭГ человека. Он описал периодические колебания потенциалов мозга, имеющие частоту около 10 Гц, которые называют альфа-ритмом, Он же впервые зарегистрировал ЭЭГ «человека при припадке эпилепсии и пришел к выводу, что Гальвани был прав, предполагая, что при эпилепсии в нервной системе возникает участок, где токи особенно сильны (клетки там непрерывно возбуждаются с большой частотой).
Поскольку речь шла об очень слабых потенциалах, зарегистрированных малоизвестным врачом, результаты Бергера долго не привлекали внимания; он сам опубликовал их только через 5 лет после сделанного открытия. И только после того как в 1930 г. их подтвердили знаменитые английские ученые Эдриан и Мэтьюс, на них была «. поставлена печать академического одобрения», по выражению Г. Уолтера, английского ученого, который занимался клиническими аспектами ЭЭГ в лаборатории Голла. В этой лаборатории были разработаны методы, которые позволяли по ЭЭГ определять местоположение опухоли или кровоизлияния в мозгу, подобно тому, как ранее научились по ЭКГ определять место инфаркта в сердце.

Кроме ЭЭГ — колебаний потенциала мозга в отсутствие специальных воздействий, существует еще и другая форма потенциалов мозга — вызванные потенциалы (ВП).
Вызванные потенциалы — это электрические реакции, возникающие в ответ на вспышку света, звук и т. д. Так как на яркую вспышку света отвечают почти одновременно сразу много нейронов мозга, то вызванные потенциалы обычно имеют гораздо большую величину, чем ЭЭГ. Не случайно они были обнаружены гораздо раньше, чем ЭЭГ (в 1875 г, англичанином Кетоном и независимо от него в 1876 г. русским исследователем В. Я. Данилевским).
С помощью вызванных потенциалов можно решать интересные научные задачи. Например, после вспышки света ответ (ВП) раньше всего возникает в затылочной области мозга. Отсюда можно сделать вывод, что именно в эту область поступают сигналы о свете.
При электрическом раздражении кожи вызванные потенциалы возникают в темной области мозга.
При раздражении кожи руки они возникают в одном месте, кожи ноги — в другом. Можно составить карту таких ответов и эта карта показывает, что поверхность кожи дает проекцию на теменную область коры мозга человека. Интересно, что при этом проектировании нарушаются некоторые пропорции, например проекция кисти руки оказывается непропорционально большой. Да это и естественно: о руке мозгу нужна гораздо более подробная информация, чем, например, о спине.
Зачем нужна электроэнцефалография? Полный гид для пациента
О ней нам рассказала врач-невролог «Клиника Эксперт Курск» Братчикова Олеся Олеговна.
— Олеся Олеговна, что такое электроэнцефалография и как часто назначается этот метод исследования?
Применяется он повсеместно, по всему миру. Его широко используют для диагностики и контроля эффективности проводимого лечения различных состояний. Среди них: потери сознания, разграничение эпилептических синдромов, различных неврологических состояний.
Зачем при эпилепсии проводят МРТ? Рассказывает врач-рентгенолог «МРТ Эксперт Сочи» Цеева Зарема Бардудиновна
— Чем отличается дневная и ночная ЭЭГ?
Используется при медицинских осмотрах (скрининговое исследование), разграничениях пароксизмальных (сопровождающихся теми или иными приступами) состояний. Дневная ЭЭГ предоставляет не более 30% всей возможной информации.
Записаться на электроэнцефалографию в вашем городе можно здесь
внимание: услуга доступна не во всех городах
— Что является показаниями для проведения электроэнцефалографии?
ЭЭГ позволяет выявить признаки эпилепсии. Это ее основное показание. В этом случае диагностика назначается при впервые возникшем подозрении на эпилепсию, при смене схемы лечения и его контроле.
Назначается электроэнцефалография при энурезе; пароксизмальных состояниях; неврозах, тревожности, раздражительности; гиперактивности и нарушениях процесса обучения у детей; задержке развития психики, речи, заикании; аутизме; частых пробуждениях и избыточной двигательной активности во сне; эпизодах хождения и говорения во сне и др.
— С какого возраста ЭЭГ-мониторинг проводится детям?
Начиная с 4-х недель.
— Показания к проведению дневной и ночной электроэнцефалографии разные или одинаковые?
При медицинском осмотре/скрининге здорового человека (без жалоб, отягощенного анамнеза) достаточно дневного исследования. Если же в анамнезе у человека был, например, эпизод приступа эпилепсии, тогда необходимо ночное исследование.
— В каких случаях пациенту необходимо пройти и дневную и ночную электроэнцефалографию?
При наличии пароксизмальных состояний, подозрении на эпилепсию. Предположим, у человека был эпилептический приступ в анамнезе, или врач сам наблюдал его. В этом случае проводится дневное обследование. Если эпилептическая активность при дневном исследовании не выявляется, обязательно назначается и ночное.
— Обязательно ли проходить ЭЭГ-мониторинг для получения справки в ГИБДД?
Да, но не всем. С июня 2015 года согласно приказу Минздрава РФ №344н ЭЭГ должна выполняться любому участнику дорожного движения, претендующему на получение водительских прав категории С, D, E. ЭЭГ для водителей других категорий выполняется по показаниям, определяемым врачом-неврологом на приеме.
— Как проводится электроэнцефалография? Сколько по времени занимает диагностика?
Дневное продолжается не более 20 минут. Исследование проходит в так называемом состоянии «расслабленного бодрствования». Человек расслаблен, лежит с закрытыми глазами, но не спит.
По каким причинам бывает бессонница? О лечении инсомнии рассказывает врач-невролог «Клиника Эксперт Воронеж» Куянцева Ольга Ивановна
Во время диагностики проводятся функциональные пробы, меняющие функциональную активность мозга. Врач просит больного закрывать-открывать глаза, активно подышать (3-5 минут). Также выполняется фотостимуляция: исследуемый смотрит на световые вспышки.
Регистрируется два полных цикла сна, что составляет примерно 2-3 часа после засыпания.
— Как правильно подготовиться к прохождению электроэнцефалограммы?
Особой подготовки к ЭЭГ головного мозга не требуется. Голова должная быть чистой, при сушке нельзя использовать укладочные средства. Накануне исследования избегать стрессов, переутомления, соблюдать размеренный режим. Необходимо воздержаться от приема стимуляторов нервной системы, крепкого чая, кофе, алкоголя.
Для ребенка также нежелательны шумные игры, просмотр телевизора, мультфильмов, работа или игра на компьютере.
Не допускается во время диагностики наличие на теле металлических предметов, украшений.
— Олеся Олеговна, как часто можно проходить электроэнцефалографию? Этот метод диагностики безопасен?
ЭЭГ совершенно безопасна. Проходить ЭЭГ-мониторинг можно настолько часто, насколько это необходимо врачу для постановки диагноза или отслеживания состояния больного.
— Есть ли у ЭЭГ какие-то ограничения или противопоказания?
— Для того, чтобы пройти ЭЭГ в вашей клинике, необходимо направление врача?
Если человек проходит медицинский осмотр или обследуется по собственной инициативе, в принципе диагностику можно пройти самостоятельно, без направления. Достаточно иметь документ, удостоверяющий личность.
Если же мы целенаправленно ищем какую-то патологию, определяем разновидность пароксизмов и т.п., то в таком случае направление врача иметь желательно. Из него мы можем понять цель обследования, т.е. что нужно доктору.
Братчикова Олеся Олеговна
Выпускница факультета «Лечебное дело» Курского государственного медицинского университета 2004 года.
Проходила курс по эпилептологии, сертификационные курсы.
В настоящее время работает на должности врача-невролога в «Клиника Эксперт Курск».
ЭКГ, ЭЭГ и М-ЭХО на современном оборудовании
В медицинском центре «МаксиМед» каждый желающий может пройти качественное инструментальное обследование сердца и головного мозга.
Электрокардиограмма (ЭКГ) – простой и информативный метод диагностики работы сердца. Может быть назначен как взрослым, так и детям. Помогает выявить пороки и аномалии в работе сердца на ранней стадии.
В каких случаях назначают ЭКГ?
Врач может направить на прохождение ЭКГ при следующих жалобах:
Но даже при отсутствии жалоб, электрокардиограмму нужно проходить раз в год для профилактической проверки работы сердца.
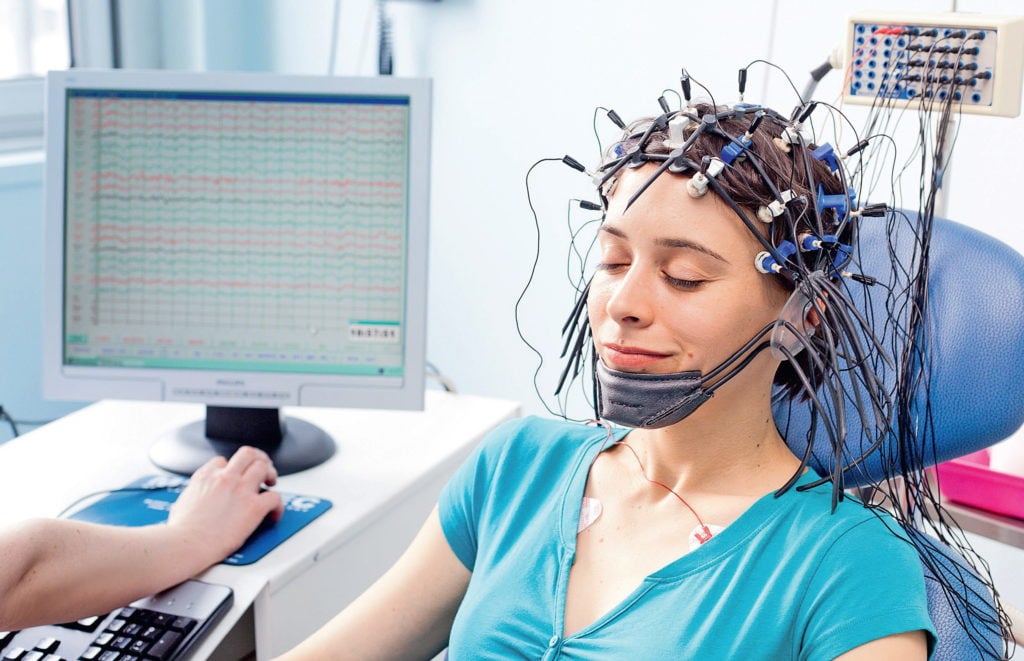
Электроэнцефалография (ЭЭГ) – один из методов обследования головного мозга, его электрической активности. Инструментальный способ, который помогает вовремя обнаружить сосудистые аномалии, воспаления, опухоли и другие патологии.
В каких случаях назначают ЭЭГ?
Прохождение электроэнцефалографии назначают, в первую очередь, при подозрении на эпилепсию. Также эту процедуру могут назначить в следующих случаях:
Обследование длится минимум 2 часа. На голову надевают специальную шапочку с электродами. Процедура абсолютно безопасна и дает полную картину по электрическому потенциалу клеток головного мозга.
М-ЭХО – еще один метод диагностики головного мозга. Помогает точно определить наличие патологий нервной системы.
В каких случаях назначают М-ЭХО?
Врач может назначить прохождение М-ЭХО при следующих симптомах и жалобах пациента:
Также М-ЭХО проходят в экстренных случаях при инсульте и ишемической болезни.
Детям М-ЭХО назначают при сильных расстройствах сна, для оценки состояния головного мозга, при нервных тиках, задержке физического и речевого развития.
В медицинском центре «МаксиМед» в Махачкале вы и ваши дети можете пройти все эти исследования. Чтобы записаться на консультацию для прохождения ЭКГ, ЭЭГ или М-ЭХО позвоните по номеру: +7 (988) 634-97-69 или запишитесь через специальную форму «Записаться на прием».
Расшифровка показателей ЭЭГ головного мозга
ЭЭГ (электроэнцефалография) головного мозга – высокоинформативный метод диагностики состояния центральной нервной системы, основанный на регистрации биоэлектрических потенциалов коры головного мозга в процессе его жизнедеятельности. Результаты исследования записываются на бумажную ленту или выводятся на монитор компьютера. Расшифровку результатов ЭЭГ головного мозга у взрослых нейрофизиологи Юсуповской больницы проводят с помощью компьютерной программы.
Заключение пациент получает на второй день. Если результаты расшифровки ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Показания к ЭЭГ исследованию
Если по результатам ЭЭГ исследования пациент не нуждается в медикаментозной коррекции, неврологи наблюдают его в динамике, выполняют повторные исследования, проводят ЭЭГ видео мониторинг дневного и ночного сна, применяют другие методы нейровизуализации.
Электроэнцефалограмма предоставляет возможность:
ЭЭГ проводят при наличии следующих показаний:
При частых головных болях, вегетососудистой дистонии, головокружениях также проводится ЭЭГ. Исследование показано пациентам, которые постоянно ощущают усталость, перенесли инсульт или микроинсульт, нейрохирургическое оперативное вмешательство.
Противопоказания и подготовка к ЭЭГ
Абсолютных противопоказаний для выполнения электроэнцефалографии нет. Если у пациента имеются приступы судорог, он болен ишемической болезнью сердца, артериальной гипертензией, страдает психическими расстройствами, во время процедуры ЭЭГ в клинике неврологии Юсуповской больницы присутствует врач-анестезиолог. Он оказывает неотложную помощь в случае нестандартных ситуаций.
За 2 часа до процедуры нужно покушать. ЭЭГ проводится в спокойном состоянии, поэтому переживать и нервничать при проведении исследования нельзя. Если врачу нужно выявить судорожную активность мозга, он предложит пациенту немного поспать перед исследованием. До лечебного учреждения не рекомендуется добираться, будучи за рулём. ЭЭГ не проводится пациентам с признаками острой респираторно-вирусной инфекции. Исследование не противопоказано детям и беременным женщинам. В период беременности ЭЭГ выполняется без функциональных проб.
Норма ЭЭГ у взрослых
Расшифровка результатов ЭЭГ состоит из трёх разделов:
Основным описательным термином в ЭЭГ является «активность». Он оценивает любую очерёдность волн. Основными видами активности, которые записываются в ходе исследования и впоследствии подвергают расшифровке, а также дальнейшему изучению, являются частота, амплитуда и фаза волн. Частота оценивается количеством волновых колебаний за секунду. Она выражается в единицах измерения – герцах (Гц). В описании нейрофизиолог указывает среднюю частоту изучаемой активности.
На ЭЭГ определяют основные ритмы мозга:
Ритмам соответствуют виды активности. На ЭЭГ можно увидеть особые виды биоэлектрической активности мозга:
К патологическим образам электроэнцефалограммы относятся:
В норме альфа-ритм преобладает в затылочных отделах мозга. Он убывает по амплитуде от затылка ко лбу. В лобных отделах не регистрируется при биполярном отведении с электродов, которые наложены по сагиттальным линиям с малыми межэлектродными расстояниями. Симметричен по амплитуде и частоте в левом и правом полушариях. На нормальной ЭЭГ наблюдается функциональная асимметрия с преобладанием по заполнению поверхности, обращённой к костям черепа, и незначительным превышением амплитуды больше в правом полушарии головного мозга. Это следствие функциональной асимметрии мозга. Она связана с большей активностью левого полушария.
Патологически изменённая мозга
Патологическими проявлениями на ЭЭГ являются медленные ритмы – тета и дельта. Чем ниже их частота и выше амплитуда, тем более выражен патологический процесс. Медленноволновая активность появляется при следующих патологических процессах:
Высокочастотные ритмы (бета-1, бета-2, гамма-ритм) также являются критерием патологии. Выраженность её тем больше, чем больше частота сдвинута в сторону высоких частот и чем больше увеличена амплитуда высокочастотного ритма. Высокочастотная компонента ЭЭГ возникает при ирритации структур головного мозга (раздражении мозговых центров).
Электрические ритмы головного мозга
Понятием «ритм» на ЭЭГ считается тип электрической активности, который относится к определённому состоянию мозга и координируется соответствующими механизмами. При расшифровке показателей ритма ЭЭГ головного мозга нейрофизиологи учитывают его частота, соответствующую состоянию участка мозга, амплитуду и характерные изменения при функциональных сменах активности.
Отдельная категория видов ритмов, проявляющихся в условиях сна или при патологических состояниях, включает в себя 3 разновидности данного показателя:
По итогам, полученным при записи ЭЭГ, определяется показатель, который характеризует полную всеохватывающую оценку волн – биоэлектрическую активность мозга. Врач функциональной диагностики проверяет параметры ЭЭГ – частоту, ритмичность и присутствие резких вспышек, которые провоцируют характерные проявления. На этих основаниях нейрофизиолог делает окончательное заключение.
ЭЭГ мониторинг головного мозга у детей
Выделяют несколько методик записи ЭЭГ у детей:
Проведение ЭЭГ мониторинга сопровождается видеофиксацией с возможностью записи в полной темноте и подключением дополнительных датчиков. Все используемые нейрофизиологами Юсуповской больницы приборы являются оборудованием экспертного класса и, согласно Федеральному Закону №102-ФЗ «Об обеспечении единства измерений», проходит регулярные поверки метрологических характеристик.
Для того чтобы подготовить ребёнка к ЭЭГ во время сна, врачи рекомендуют:
Исследование проводится в комнате, изолированной от световых и звуковых раздражителей. Запись производится на автономный блок, в котором находится карта памяти. Исследование синхронно записывается на жёсткий диск для проведения оценки, распечатки значимых фрагментов и записи отдельных фрагментов на мобильный носитель информации.
Расшифровка показателей ЭЭГ у взрослого
Для того чтобы расшифровать ЭЭГ и предоставить точные результаты, не упустить никаких мельчайших проявлений на записи, нейрофизиологи учитывают все важные моменты, которые могут отразиться на исследуемых показателях, таких как:
По окончании сбора всех данных ЭЭГ и их обработки врач функциональной диагностики проводит анализ и формирует итоговое заключение, которое предоставляет для принятия дальнейшего решения по выбору метода терапии. Любое нарушение активностей может быть признаком заболеваний, обусловленных определёнными факторами.
Нарушениями ЭЭГ считается:
При выявлении высокой амплитуды дельта-ритма нейрофизиолог может предположить наличие объёмного образования головного мозга. Завышенные значения тета и дельта-ритма, которые регистрируются в затылочной области, свидетельствуют о нарушении функции кровообращения, заторможенности задержку в развитии ребёнка.
Расшифровка ЭЭГ головного мозга у детей
ЭЭГ у детей имеет особенности. Запись ЭЭГ недоношенного ребёнка, родившегося на 25–28 неделе гестации, выглядит кривой в виде медленных вспышек дельта и тета-ритмов, которые периодически сочетаются с острыми волновыми пиками длиной 3–15 секунд при снижении амплитуды до 25 мкВ. У доношенных новорожденных детей эти значения разделяются на 3 вида показателей:
На протяжении 3-6 месяцев жизни малыша количество тета-колебаний постоянно растёт. Для дельта-ритма характерен спад. С 7 месяцев до одного года у ребёнка формируются альфа-волны, а дельта и тета постепенно угасают. На протяжении следующих 8 лет на ЭЭГ медленные волны постоянно заменяются быстрыми альфа и бета-колебаниями. До 15 лет в основном преобладают альфа-волны. К 18 годам формирование биологической активности мозга завершается.
Для того чтобы пройти обследование и расшифровку результатов ЭЭГ, звоните по телефону Юсуповской больницы. Контакт центр работает каждый день круглосуточно. Нейрофизиологи анализируют ЭЭГ в динамике, сравнивают результаты исследования с нормой ЭЭГ.
Ночной видеомониторинг ЭЭГ
Видео ЭЭГ мониторинг является единственным объективным методом диагностики многих заболеваний центральной нервной системы. С помощью исследования неврологи определяют специфических нарушений в инициальной фазе записи ЭЭГ во время приступа. Система позволяет провести длительное обследование. На жёсткий диск синхронно записывается следующая информация:
ЭЭГ ночной мониторинг, стоимость которого в Москве от 1200 рублей, осуществляется в следующих случаях:
Ночной ЭЭГ видеомониторинг выполняют при задержке речи неясного генеза, прогрессирующем снижении когнитивных функций, минимальной мозговой дисфункции. Исследование необходимо делать пациентам, страдающим аффективно–респираторными пароксизмами, фебрильными судорогами, нарушениями дневного и ночного сна. Показаниями для ночного видео ЭЭГ мониторинга являются:
Видео ЭЭГ мониторинг (цена зависит от длительности процедуры) нейрофизиологи выполняют при миоклонии и сходных с ними состояниях: миоклонусе во сне, – вегетативном миоклонусе, опсоклонусе (синдроме танцующих глаз), доброкачественном инфантильном миоклонусе.
ЭЭГ в Юсуповской больнице
ЭЭГ в Юсуповской больнице проводится с помощью современной диагностической аппаратуры в соответствии с международным протоколом. Это гарантирует соблюдение мировых стандартов качества. Анализ ЭЭГ и расшифровку результатов исследования с использованием компьютерной программы проводят кандидаты медицинских наук, неврологи-нейрофизиологи. Если результаты ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Для лечения пациентов в клинике неврологии созданы все условия:
Благодаря наличию современных электроэнцефалографов, специально оборудованной лаборатории, врачи функциональной диагностики выполняют все виды процедур:
Длительное ЭЭГ исследование проводится в течение 1-2 суток. Пациенты в это время находятся в палатах повышенной комфортности. Их обеспечивают индивидуальными средствами личной гигиены и питанием, качество которого не отличается от домашней кухни. Персонал внимательно относится к пожеланиям пациентов.