Эктопический среднеправопредсердный ритм что это
Эктопический среднеправопредсердный ритм что это
Эктопические предсердные тахикардии характеризуются патологическим отклонением вектора зубца Р, тенденцией к низкой амплитуде зубцов Р и частым предсердным ритмом (в пределах 160-240 ударов/мин).
Хотя эктопические предсердные ритмы с частотой свыше 200 сокращений в минуту обычно сопровождаются АВ-проведением 2:1, эктопический предсердный ритм при наличии блокады высокой степени и медленного желудочкового ритма (так называемая пароксизмальная предсердная тахикардия с блокадой проведения на желудочки) должен вызывать подозрение в отношении дигиталисной интоксикации.
Антиаритмические препараты могут оказаться эффективным средством терапии, если не удается обнаружить какой-либо обратимой причины. Выполнение кардиоверсии помогает только в редких случаях.
Поскольку провокационные факторы часто играют важную роль в возникновении эктопических предсердных тахикардий, устранение (коррекция) этих факторов (например, дигиталисной интоксикации, декомпенсации хронических неспецифических заболеваний легких, электролитных расстройств, метаболических нарушений, гипоксии, тиреотоксикоза) является первостепенной задачей терапии.
У тех больных, у которых не удается выявить обратимую причину, можно попытаться установить локализацию аритмического очага с последующим выполнением радиочастотной деструкции.
Многоочаговые предсердные тахикардии. Эта разновидность тахикардии диагностируется по наличию на ЭКГ трех или более зубцов Р различной морфологии и хаотическому, неправильному ритму. Частота ритма обычно составляет менее 150 сокращений в минуту.
Если средняя частота менее 100 сокращений в минуту, то такое состояние называется уже не тахикардией, а хаотическим, или многоочаговым, предсердным ритмом (он в сущности тот же). Такая аритмия наиболее часто встречается при хронических заболеваниях легких, но также наблюдается у больных с тяжелыми метаболическими нарушениями, сепсисом.
Хотя попытки использования антагонистов кальция увенчались определенным успехом, наиболее эффективным подходом к лечению остается коррекция гипоксии и других метаболических нарушений, лежащих в основе заболевания. Кардиоверсия, хирургическое вмешательство и катетерная деструкция неэффективны в лечении данного вида аритмии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Эктопические предсердные ритмы
Сердечная мышца, в отличие от обычной мышечной ткани, наделена природой особыми свойствами. Она может сокращаться независимо от сигнала головного мозга и регулирующего воздействия нервно-гуморальной системы.
Правильный путь (номотопный) получения информации начинается в правом предсердии (в синусовом узле) и проходит в пограничный атриовентрикулярный узел с последующим распространением по перегородке. Все остальные сокращения возникают произвольно, носят название эктопический ритм (гетеротопный).
Согласно классификации аритмий, эктопические нарушения ритма подразделяются:
Как возникают эктопические очаги?
Эктопический импульс (вне синусового узла) может возникать и возбуждать сердце раньше, чем сигнал основного водителя ритма. В таких случаях говорят, что эктопические сокращения «перебивают» главный ритм. Их называют активными, в отличии от пассивных или вторичных, которые «пользуются моментом» при замедлении, временном нарушении проводимости по главным путям.
Теоретические объяснения эктопических ритмов предлагает теория повторного входа (re-entry). Ее суть: участок предсердия не получает возбуждение одновременно со всеми из-за локальной блокады распространения импульса. Когда же происходит его активация, то вызывается дополнительное сокращение. Оно становится внеочередным и нарушает общую последовательность.
Другие теории представляют эктопические очаги как последствия нарушенной регуляции со стороны эндокринной и вегетативной систем. Эти изменения особенно характерны для периода полового созревания у детей и климакса у взрослых.
Воспалительные и гипоксические изменения миокарда при ревматизме, кардиопатиях, ишемической болезни вызывают метаболические сдвиги в клеточном составе кардиоцитов. У ребенка с ангиной или гриппом существует опасность развития миокардита с изменением ритма.
Типы эктопических нарушений в образовании предсердных импульсов
В группу эктопических нарушений включены желудочковые и предсердные очаговые изменения. Исследования доказали, что даже обычный правопредсердный ритм, воспринимаемый как нормальный, может в редких случаях исходить не из синусового узла, а провоцироваться соседними участками.
К предсердным аритмиям относятся:
Предсердная экстрасистолия
На ЭКГ предсердная экстрасистола проявляется преждевременным сокращением с последующей компенсаторной паузой. Она считается полной, если сумма временных интервалов до экстрасистолы и после составляет правильный отрезок двух сокращений сердца. Если пауза короче, то она характеризуется как неполная. Иногда она вообще может отсутствовать. Подобные экстрасистолы называются интерполированными.
Возникшие дополнительные сокращения могут быть одиночными и групповыми (залповыми). Группу из пяти и более экстрасистол называют приступом эктопической тахикардии.
Аллоритмическая экстрасистолия характеризуется чередованием очередных и гетеротопных комплексов в правильном порядке: экстрасистола за каждым нормальным сокращением — бигеминия, через 2 — тригеминия.
Основные ЭКГ-признаки предсердной экстрасистолы:
В зависимости от проявлений зубца в разных отведениях при расшифровке экстрасистолу относят к левому или правому предсердиям.
Подобный вид аритмии может возникать эпизодически у здоровых людей. Экстрасистолы провоцируются:
Редко человек ощущает предсердные экстрасистолы как сердцебиение или «удар» после паузы. Это более типично для желудочковых изменений. Специального лечения в большинстве случаев не требуется. Врач порекомендует контролировать режим, обеспечить полноценный сон, достаточное питание.
Другой вариант — возникновение предсердных экстрасистол на фоне лечения сердечными гликозидами. Это рассматривается как отрицательное действие наперстянки. Препарат отменяется и назначается Панангин или Аспаркам. Эти же средства помогают при связи с нарушенным обменом веществ, перенесенной интоксикацией.
В диагностике выявленных экстрасистол у детей всегда необходимо полное обследование для исключения последствий перенесенных инфекционных заболеваний, ревматизма, порока сердца.
Пароксизмальная тахикардия
К пароксизмальному виду относятся внезапные эктопические тахикардии с правильным ритмом и частотой в пределах 140–240 в минуту. Предсердный пароксизм отличается строгим ритмом и неизмененными желудочковыми комплексами на ЭКГ. Возможны дополнительные признаки в виде:
При сдвиге интервала ST выше или ниже изолинии пациенты нуждаются в наблюдении и обследовании для исключения мелкоочагового инфаркта.
Пациент ощущает пароксизм приступообразным сердцебиением. При длительном течении возможны:
В отличие от желудочкового вида предсердная пароксизмальная тахикардия хорошо снимается:
Другие ускоренные предсердные ритмы
К непароксизмальным эктопическим предсердным ритмам можно отнести:
Пациенты ощущают эти нарушения как постоянную тахикардию. Она может сопровождаться неприятными ощущениями в области сердца, приступами стенокардии. Терапия одинакова с пароксизмальными приступами.
Мерцательная аритмия
Проявления мерцательной аритмии на ЭКГ делят на трепетание и мерцание предсердий.
Считается, что трепетание встречается почти в 20 раз реже мерцания, иногда они чередуются. Обе патологии могут быть пароксизмальными (приступообразными) или носить постоянный характер. Предсердия сокращаются по частям, хаотично. В желудочки передаются не все импульсы, поэтому они работают в своем ритме.
Этот вид эктопического ритма сопутствует:
Важно своевременно лечить этот вид эктопического ритма, поскольку он склонен вызывать тромбоэмболию сосудов.
Если мерцание вызвано какой-либо патологией, то необходимо лечение основных заболеваний (тиреотоксикоза, алкоголизма, ревматизма). В случаях пороков сердца успешным бывает хирургическое устранение анатомических причин.
При тяжелом состоянии пациента, усилении клинических проявлений сердечной недостаточности используют вживление водителя ритма, дефибрилляцию. Положительным эффектом считается восстановление правильного синусового ритма или предотвращение пароксизмальных приступов.
Для детей в случае отсутствия патологии сердца характерны проявления вегетососудистой дистонии. В таких случаях родителям рекомендуют контроль загруженность ребенка, организацию качественного отдыха, занятия спортом. Лекарства применяют редко. Хороший эффект дает настойка боярышника, чай с мятой и медом.
Важно своевременно выявить связь аритмии с патологией сердца или других органов, определиться в необходимости и срочности терапии. Откладывать обследование не рекомендуется, это приведет к утяжелению типа аритмии и будет способствовать раннему возникновению сердечной недостаточности.
Предсердный эктопический ритм: признаки и лечение
В норме сердечную мышцу заставляет сокращаться импульс из синусового узла. Но при поражении миокарда в результате ишемии или воспаления задавать частоту начинают нижележащие отделы проводящей системы. Одновременно меняется и последовательность распространения возбуждения. Так возникает эктопический ритм сердца, о котором я предлагаю поговорить подробнее.
Что такое предсердный ритм
Сокращения миокарда в норме происходят регулярно и не зависят от сознания: даже когда гибнет мозг, сердце еще некоторое время работает. Этот процесс очень важен для поддержания жизни. Сбои бывают из-за серьезных повреждений в структуре клеток или нарушения метаболизма.
Если поражается основной водитель ритма, его функция переходит к нижележащим отделам, расположенным в предсердиях, атриовентрикулярной зоне, ножках пучка Гиса. При этом нормальный импульс становится слишком слабым или отсутствует. Если генерация сокращений миокарда исходит из предсердий, то в этом случае на ЭКГ регистрируется предсердный эктопический ритм.
Причины появления и виды
Основными причинами возникновения предсердного, как и любого эктопического (смещенного) ритма, являются:
Все эти причины характерны для эктопических предсердных импульсов у взрослого человека. У детей и подростков чаще всего они возникают на фоне нарушения вегетативной иннервации.
В зависимости от частоты сокращений выделяют замедленный и ускоренный предсердные ритмы. Чем ниже в проводящей системе располагается водитель ритма, тем реже пульс – до 45–60 ударов за минуту. Учащение до 130 и более возникает в том случае, когда под влиянием воспаления или другой патологии развивается гипервозбуждение и чрезмерная активность эктопического очага.
Смещенный ритм может быть постоянным или временным. По локализации он бывает лево- или правопредсердным, но такое деление не имеет особого клинического значения и не влияет на схему назначаемого лечения.
Эктопические импульсы могут быть разными по частоте, регулярности и силе. Но при отсутствии нормального синусового ритма они позволяют сердцу продолжать свою работу.
В чем опасность
Активная генерация ритма сердца из нетипичного очага чаще всего является симптомом патологии миокарда или других органов и систем. Я рекомендую обязательно пройти дополнительные обследования и выявить причину появления эктопии.
Нарушения ритма и гемодинамики, особенно при высокой частоте сокращений и сопутствующих заболеваниях, могут приводить к образованию тромбов, приступам стенокардии, развитию инфаркта, мерцания, трепетания и постепенному формированию сердечной недостаточности.
Советы специалиста
При нарушении ритма и ощущении перебоев в сердце следует:
Возможные симптомы
Эктопические лево- и правопредсердный ритмы проявляются одинаково. Человек часто не замечает изменений, а на первое место выходят симптомы основного заболевания, которое послужило причиной отклонения. Единственная возможность обнаружить нарушение – снять электрокардиограмму.
В других случаях больной предъявляет такие жалобы:
При наличии временных выскакивающих предсердных комплексов симптомы обычно либо не проявляются, либо носят преходящий характер. По моим наблюдениям, особой опасности они не представляют и не сказываются на гемодинамике.
При затяжных приступах состояние пациента ухудшается, кроме основных жалоб возникают признаки нарушения кровообращения и кардиалгии ишемического происхождения.
Иногда эктопический ритм возникает из-за дисфункции вегетативной системы:
Как поставить диагноз
На данный момент единственным объективным способом выявления эктопического предсердного ритма является ЭКГ. В случае когда импульсы носят временный характер и перемежаются с полноценными сокращениями миокарда, для диагностики используется холтеровское мониторирование.
Электрокардиограмма выявит не только нарушение ритма, но и укажет локализацию патологических импульсов, по состоянию зубца P. Для наглядности можно привести таблицу, из которой видно, как проявляются разные виды эктопии:
Локализация в предсердиях
Правые грудные (V1-2)
двухфазный, первая часть куполообразная, вторая заостренная, положительный
ЭКГ-диагностика нарушений функции автоматизма синусового узла, замещающих комплексов и ритмов
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Несмотря на все разнообразие использующихся методов функциональной диагностики, в практике врача-кардиолога свою прочную позицию занимает электрокардиография как «золотой стандарт» диагностики нарушений сердечного ритма и проводимости.
Электрокардиография позволяет диагностировать и выявлять блокады и аритмии сердца, гипертрофию различных отделов сердца, определять признаки ишемического повреждения миокарда, а также косвенно судить об электролитных нарушениях, воздействии различных лекарственных препаратов, экстракардиальных заболеваниях. Некоторые электрокардиографические признаки в совокупности с характерными клиническими проявлениями объединены в клинико-электрокардиографические синдромы, которых в настоящее время насчитывается более 40 видов.
Данный обзор посвящен наиболее сложному разделу ЭКГ-диагностики – аритмиям сердца. Многообразие нарушений сердечного ритма, в т. ч. обусловленных дисфункцией синусового узла, значительно затрудняет их диагностику. Тем не менее актуальность адекватной оценки нарушений функции автоматизма синусового узла не вызывает сомнений.
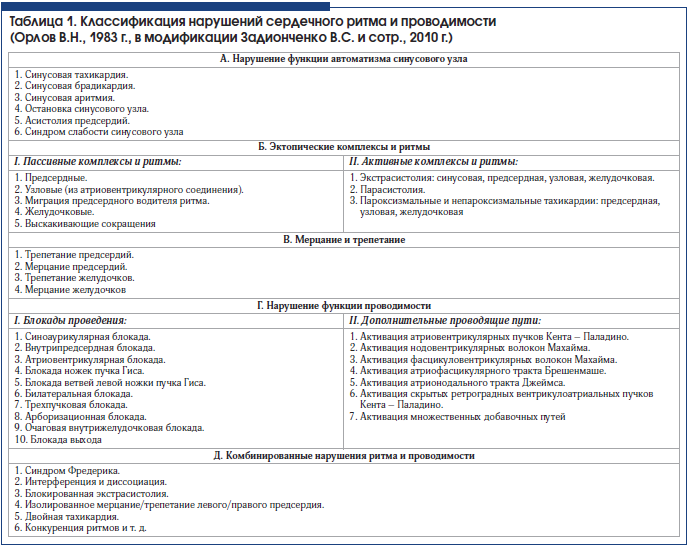
В обзоре представлены современные взгляды на ЭКГ-диагностику нарушений функции автоматизма синусового узла. Дана характеристика основных причин нарушений сердечного ритма, представлены иллюстрированные электрокардиограммами критерии диагностики нарушений функции автоматизма синусового узла. В статье приведена современная классификация нарушений сердечного ритма и проводимости, а также даны алгоритмы дифференциального диагноза между различными аритмиями сердца.
Ключевые слова: автоматизм сердца, синусовый узел, синусовый ритм, выскакивающие сокращения, блуждающий ритм, замещающие ритмы, медленный предсердный ритм, узловой ритм, идиовентрикулярный ритм, синдром слабости синусового узла, блокады сердца, остановка синусового узла, асистолия предсердий.
Для цитирования: Задионченко В.С., Ялымов А.А., Шехян Г.Г., Щикота А.М. ЭКГ-диагностика нарушений функции автоматизма синусового узла, замещающих комплексов и ритмов // РМЖ. Кардиология. 2016. № 9. С. –539.
Для цитирования: Задионченко В.С., Ялымов А.А., Шехян Г.Г., Щикота А.М. ЭКГ-диагностика нарушений функции автоматизма синусового узла, замещающих комплексов и ритмов. РМЖ. 2016;9:530-539.
ECG diagnosis of sinus node automaticity dysfunctions, substituting complexes and rhythms
V.S. Zadionchenko, A.A. Yalymov, G.G. Shekhyan, A.M. Shchikota
A.I. Evdokimov Moscow State Medical and Dental University, Moscow, Russia
Despite a variety of functional tests used by cardiologists, electrocardiography (ECG) remains the gold standard for the diagnosis of heart rhythm and conduction disorders. Currently, electrocardiography can be done almost everywhere, however, ECG interpretation by an expert is performed rarely. ECG helps to diagnose cardiac hypertrophy, heart block and arrhythmias, myocardial ischemic injury as well as to identify extracardiac pathologies, electrolyte imbalances, and the effects of various drugs. Electrocardiographic signs and typical clinical symptoms can be grouped into more than 40 clinical electrocardiographic syndromes. Long QT syndrome, post-tachycardia syndrome, Frederick syndrome, and Wolff-Parkinson-White syndrome are the best known conditions. The paper discusses the most difficult part of ECG diagnostics, i.e., heart arrhythmias. A variety of heart rhythm problems (including arrhythmias caused by sinus dysfunction) make their diagnosis difficult. Nevertheless, adequate interpretation of sinus node automaticity dysfunction is an important issue. The paper summarizes recent opinion on electrocardiographic diagnostics of this pathology. Major causes of heart rhythm problems are described. Diagnostic criteria sinus node automaticity dysfunction are illustrated by ECGs. Finally, current grading system of heart rhythm and conduction disorders as well as algorithms for the differential diagnosis of arrhythmias are reviewed.
Key words: heart automaticity, sinus node, sinus rhythm, escape beat, wandering pacemaker, substituting rhythms, slow atrial rhythm, junctional rhythm, idioventricular rhythm, sick sinus syndrome, heart block, sinus arrest, atrial asystole.
For citation: Zadionchenko V.S., YalymovA.A., Shekhyan G.G., Shchikota A.M. ECG diagnosis of sinus node automaticity dysfunctions, substituting complexes and rhythms // RMJ. Cardiology. 2016. № 9. P. –539.
Статья посвящена ЭКГ-диагностике нарушений функции автоматизма синусового узла, замещающих комплексов и ритмов
Синусовый узел (синоаурикулярный узел, узел Киса – Флака) (СУ) является нормальным водителем ритма сердца. Пейсмейкерные клетки СУ (водителя ритма первого порядка) обладают наибольшим автоматизмом, они генерируют 60–90 импульсов в минуту.
Нарушения функции автоматизма СУ можно подразделить на виды, имеющие и не имеющие гемодинамическую значимость, что, в свою очередь, делает крайне актуальной своевременную и правильную их диагностику, что позволяет назначить адекватную терапию, избежать (в т. ч. и ятрогенных) ошибок в процессе лечения, проводить профилактику развития внезапной смерти и других осложнений. В таблице 1 представлена классификация нарушений ритма и проводимости [1–5].
По этиологии нарушения ритма сердца можно разделить на следующие основные виды:
1. Дисрегуляторные или функциональные: связанные с нарушениями нейроэндокринной регуляции, вегетативной дисфункцией, психогенными воздействиями, переутомлением, рефлекторными влияниями (гастрит, язвенная болезнь, аэрофагия, синдром Ремхельда, желчнокаменная болезнь, нефроптоз, мочекаменная болезнь, колит, запор, метеоризм, панкреатит, межпозвоночная грыжа, эмболия в систему легочной артерии, опухоли средостения, бронхолегочные процессы, плевральные спайки, грудные операции, заболевания половых органов, травмы черепа, опухоли мозга, рассеянный склероз).
2. Миогенные или органические: связанные с болезнями миокарда (кардиомиопатия, миокардит, постмиокардитический кардиосклероз, дистрофия миокарда), с повреждениями кардиомиоцитов, возникающими на фоне ишемической болезни сердца (инфаркт миокарда, ишемическая кардиомиопатия), гипертонической болезни, пороков сердца.
3. Токсические: возникающие под воздействием лекарственных препаратов (сердечные гликозиды, анестетики, транквилизаторы, антидепрессанты, нейролептики, эуфиллин и его аналоги, адреномиметики (адреналин, нор-адреналин, мезатон, добутамин, дофамин, сальбутамол), ацетилхолин, ваголитики (атропин), глюкокортикостероиды, АКТГ, антиаритмические препараты, цитостатики, противовирусные препараты, противогрибковые препараты, антибиотики, диуретики, эфир, алкоголь, кофеин, никотин, соли тяжелых металлов, бензолы, угарный газ, отравление грибами, инфекции, эндогенная интоксикация при онкопатологии, уремия, желтуха и т. д.
4. Электролитные: гипокалиемия, гиперкалиемия, гипокальциемия, гиперкальциемия, гипомагнезиемия.
5. Дисгормональные: тиреотоксикоз, гипотиреоз, феохромоцитома, пубертатный возраст, климакс, беременность, гипопитуитаризм, дисфункция яичников, предменструальный синдром, тетания.
6. Врожденные: врожденные нарушения атриовентрикулярного (АВ) проведения, синдром удлиненного QT, синдромы предвозбуждения желудочков (WPW, CLC и др.).
7. Механические: катетеризация сердца, ангиография, операции на сердце, травмы сердца.
8. Идиопатические.
ЭКГ-диагностика аритмий, обусловленных нарушением функции автоматизма синусового узла, осуществляется с помощью электрокардиографического исследования, которое позволяет выделить следующие основные их типы [1, 2, 4–16].
1. Синусовая тахикардия – это правильный ритм с неизмененными зубцами ЭКГ (зубец Р, интервал PQ, комплекс QRS и зубец T не отличаются от нормы) из синусового узла с частотой > 90 в 1 мин. Синусовая тахикардия в состоянии покоя редко превышает 150–160 сокращений в 1 мин (рис. 1) [1, 16].
Дифференциальный диагноз:
– суправентрикулярная непароксизмальная тахикардия;
– суправентрикулярная пароксизмальная тахикардия;
– трепетание предсердий 2:1;
– мерцание предсердий с тахисистолией желудочков;
– желудочковая пароксизмальная тахикардия.
Этиология:
– физиологическая тахикардия: физическая нагрузка, эмоции, страх, ортостатическая, врожденные особенности;
– неврогенная тахикардия: невроз, нейроциркуляторная астения;
– ССЗ: воспалительные и дегенеративные заболевания миокарда, пороки клапанов, коллапс, сердечная недостаточность, легочное сердце, инфаркт миокарда, артериальная гипертензия;
– медикаментозная и токсическая тахикардия: ваголитики (атропин), симпатикотоники (адреналин, норадреналин, мезатон, добутамин, дофамин), эуфиллин, кортикостероиды, АКТГ, кофеин, кофе, чай, алкоголь, никотин;
– инфекционные заболевания: ОРВИ, сепсис, пневмония, туберкулез и т. д.;
– прочее: кровопотеря, анемия.
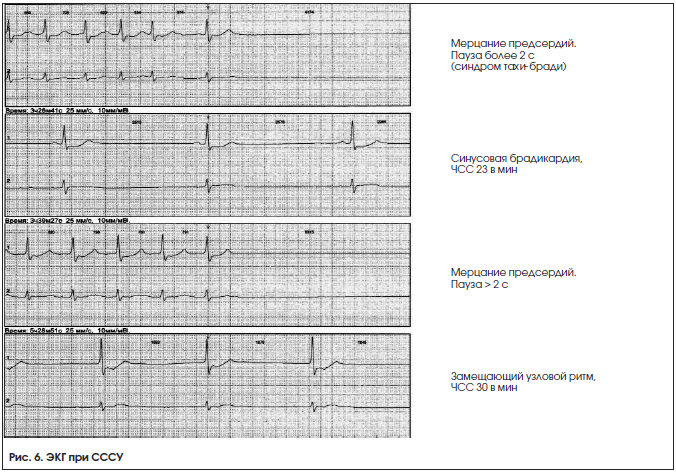
2. Синусовая брадикардия – замедление синусового ритма с ЧСС 2,5 с, возникающие вследствие остановки СУ, СА-блокады либо редких замещающих ритмов (рис. 6);
– синдром тахи-бради, чередование периодов тахикардии и брадикардии (рис. 6);
– редко приступы желудочковой тахикардии и/или мерцания желудочков;
– медленное и нестойкое восстановление функции СУ после экстрасистол, пароксизмов тахикардии и фибрилляции, а также в момент прекращения стимуляции при электрофизиологическом исследовании сердца (посттахикардиальная пауза, не превышающая в норме 1,5 с, при СССУ может достигать 4–5 с);
– неадекватное урежение ритма при использовании даже небольших доз бета-блокаторов. Сохранение брадикардии при введении атропина и проведении пробы с физической нагрузкой.
Классификация
Единой классификации СССУ не существует. В зависимости от характера поражения выделяют истинный (органический), регуляторный (вагусный), лекарственный (токсический) и идиопатический СССУ (рис. 6).
По клиническим проявлениям выделяют:
– латентный СССУ: изменений на ЭКГ нет, а патология СУ выявляется дополнительными функциональными методами исследования (ЭФИ);
– компенсированный СССУ: клинические изменения отсутствуют, есть изменения на ЭКГ;
– декомпенсированный СССУ: есть клинические и ЭКГ-проявления заболевания.
По ЭКГ-признакам выделяют:
– брадиаритмический вариант СССУ.
– синдром тахикардии-брадикардии.
Этиология:
– ССЗ: ИБС, миокардит, кардиомиопатии, оперативное повреждение СУ, ревматизм, врожденные пороки;
– рефлекторная: чувствительный каротидный синус, вагусные пробы, рефлекторные влияния при язвенной болезни, желчнокаменной болезни, грыже пищеводного отверстия диафрагмы;
– медикаментозная и токсическая: сердечные гликозиды (дигоксин, строфантин), опиаты, ацетилхолин, хинидин, бета-блокаторы, антагонисты кальция. Гиперкалиемия, интоксикация, гипоксемия;
– идиопатические формы.
Пассивные эктопические комплексы и ритмы
Пониженная активность СУ или полная блокада синусовых импульсов вследствие функционального или органического повреждения СУ вызывает включение в действие автоматических центров II порядка (клетки водителей ритма предсердий, АВ соединение), III порядка (система Гиса) и IV порядка (волокна Пуркинье, мускулатура желудочков).
Автоматические центры II порядка вызывают неизмененные желудочковые комплексы (наджелудочковый тип), тогда как центры III и IV порядка генерируют расширенные и деформированные желудочковые комплексы (желудочкового, идиовентрикулярного типа). Замещающий характер имеют следующие нарушения ритма: предсердные, узловые, миграция водителя ритма по предсердиям, желудочковые (идиовентрикулярный ритм), выскакивающие сокращения [1, 5, 16].
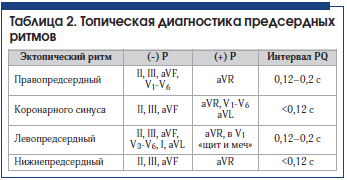
7. Предсердный ритм (медленный предсердный ритм) – очень медленный эктопический ритм с очагами генерирования импульсов в предсердиях (табл. 2).
Правопредсердный эктопический ритм – ритм эктопического очага, расположенного в правом предсердии. На ЭКГ регистрируется отрицательный зубец Р в V1-V6, II, III, aVF отведениях. Интервал PQ – обычной продолжительности, комплекс QRST не изменен.
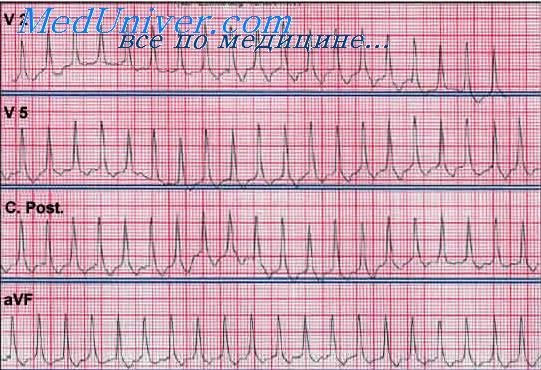
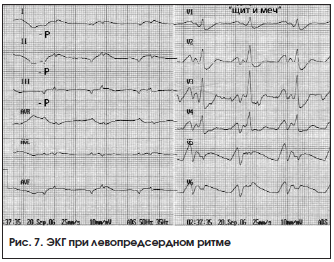
Ритм коронарного синуса (ритм венечной пазухи) – импульсы для возбуждения сердца исходят из клеток, расположенных в нижней части правого предсердия и коронарной синусной вены. Импульс распространяется по предсердиям ретроградно снизу вверх. Это приводит к регистрации отрицательных зубцов P во II, III, aVF отведениях. Зубец РaVR положительный. В отведениях V1-V6 зубец Р положительный либо 2-фазный. Интервал PQ укорочен и обычно 100 (101–120) в 1 мин. Ритм правильный, комплекс QRS не изменен (рис. 7).
Регулярный ритм с отрицательным зубцом P I, II, III, aVF, V3-V6 перед комплексом QRS. Зубец Р в отведении V1 с начальной округлой куполообразной частью, за которой следует заостренный пик – «щит и меч». Нормальный интервал P-R=0,12-0,2 с.
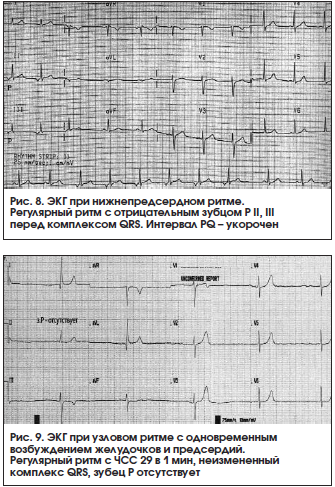
Нижнепредсердный эктопический ритм – ритм эктопического очага, расположенного в нижних отделах правого либо левого предсердий. Это приводит к регистрации отрицательных зубцов P во II, III, aVF отведениях и положительного зубца Р в aVR. Интервал PQ – укорочен (рис. 8).
Дифференциальный диагноз:
– синусовая аритмия;
– узловой ритм;
– миграция водителя ритма по предсердиям;
– трепетание предсердий;
– политопная предсердная экстрасистолия;
– предсердные ритмы (правопредсердный, левопредсердный, нижнепредсердный, ритм коронарного синуса).
8. Узловой ритм (АВ-ритм, замещающий АВ узловой ритм) – сердечный ритм под действием импульсов из АВ-соединения с частотой 40–60 в 1 мин. Различают 2 основных типа АВ-ритма [1]:
– узловой ритм с одновременным возбуждением предсердий и желудочков (узловой ритм без зубца P, узловой ритм с АВ-диссоциацией без зубца P): на ЭКГ регистрируется неизмененный либо незначительно деформированный комплекс QRST, зубец Р отсутствует (рис. 9);
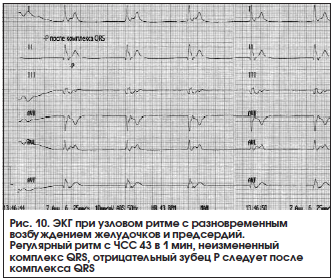
– узловой ритм с разновременным возбуждением желудочков, а затем предсердий (узловой ритм с ретроградным зубцом Р, изолированная форма АВ-ритма): на ЭКГ регистрируется неизмененный комплекс QRST, за которым следует отрицательный зубец P (рис. 10).
Дифференциальный диагноз:
– синусовая брадикардия;
– предсердный ритм;
– миграция водителя ритма по предсердиям;
– политопная предсердная экстрасистолия;
– идиовентрикулярный ритм.
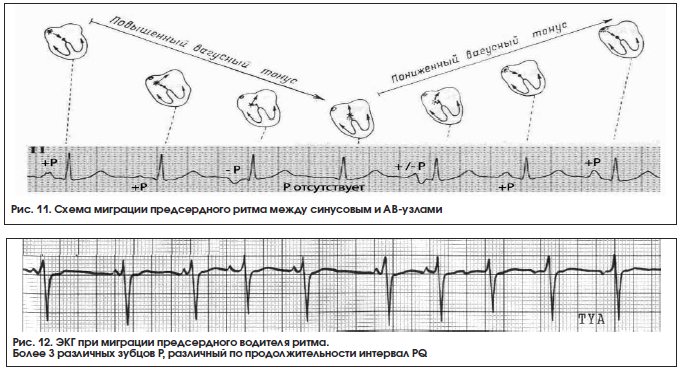
9. Миграция водителя ритма по предсердиям (блуждающий ритм, скользящий ритм, мигрирующий ритм, миграция водителя сердечного ритма, wandering pacemaker). Различают несколько вариантов блуждающего (странствующего) ритма [1, 5,15]:
Блуждающий ритм в СУ. Зубец Р имеет синусовое происхождение (положительный во II, III, аVF), но его форма изменяется при различных сердечных сокращениях. Интервал P-R остается относительно постоянным. Всегда налицо выраженная синусовая аритмия.
Блуждающий ритм в предсердиях. Зубец Р положительный во II, III, аVF, форма и размер его изменяются при различных сердечных сокращениях. Наряду с этим изменяется продолжительность интервала P-R.
Блуждающий ритм между синусовым и атриовентрикулярными узлами. Это наиболее частый вариант блуждающего ритма. При нем сердце сокращается под влиянием импульсов, периодически меняющих свое место: постепенно перемещаются от СУ, предсердной мускулатуры до АВ-соединения и снова возвращаются в СУ. ЭКГ критерии миграции водителя ритма по предсердиям – это ≥ 3 различных зубцов Р на серии сердечных циклов, изменение продолжительности интервала P-R. Комплекс QRS не изменяется (рис. 11, 12).
Этиология:
– рефлекторная: здоровые люди с ваготонией, чувствительный каротидный синус, вагусные пробы, интубация, глубокое дыхание;
– медикаментозные и токсические воздействия: сердечные гликозиды (дигоксин, строфантин), хинидин. Инфекционные заболевания, интоксикация;
– ССЗ: ИБС, ревматизм, пороки сердца, операции на сердце.
Дифференциальный диагноз:
– СА-блокада II ст., отказ СУ;
– АВ-блокада II ст.;
– мерцание предсердий;
– синусовая аритмия;
– политопная предсердная экстрасистолия.
10. Идиовентрикулярный (желудочковый) ритм (собственный желудочковый ритм, желудочковый автоматизм, внутрижелудочковый ритм) – импульсы сокращения желудочков возникают в самих желудочках. ЭКГ-критерии: уширенный и деформированный комплекс QRS (>0,12 с), ритм с ЧСС Литература