Эктопия шейки матки чем опасна
Эктопия шейки матки
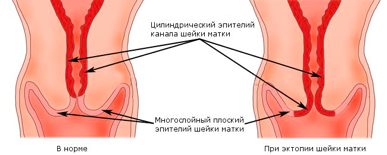
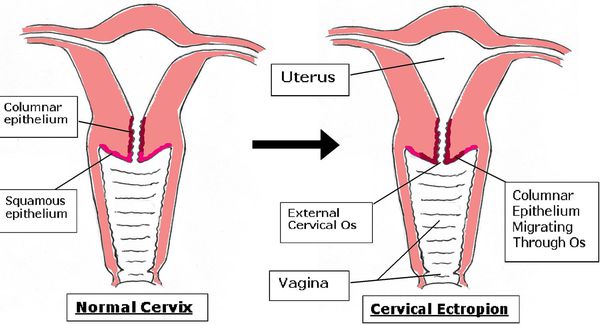
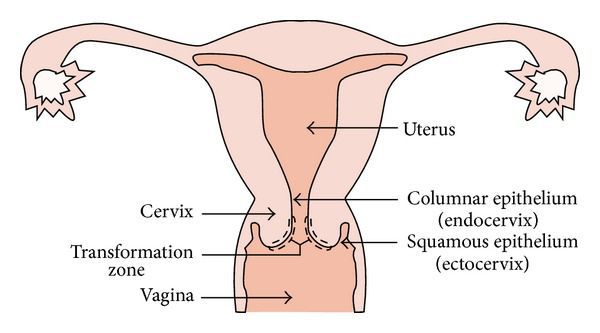
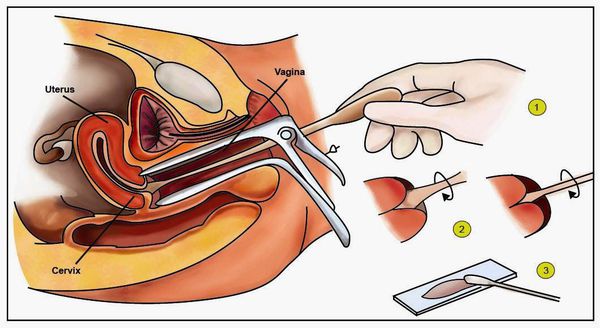
Влагалищная часть шейки матки покрыта плоским (по форме клеток) эпителием, который при осмотре в зеркалах выглядит однородного, бледно-розового цвета. Клетки, выстилающие цервикальный канал (канал шейки матки), по форме совсем другие – цилиндрические, выступающие над поверхностью, при осмотре выглядят красного цвета, а при осмотре под увеличением похожи на виноградинки. При гинекологическом осмотре эти два вида эпителия хорошо различимы. В норме, на поверхности шейки матки определяются только клетки плоского эпителия, цилиндрический эпителий не виден, т.к. он расположен внутри цервикального канала.
Есть несколько разных понятий, которые необходимо различать.
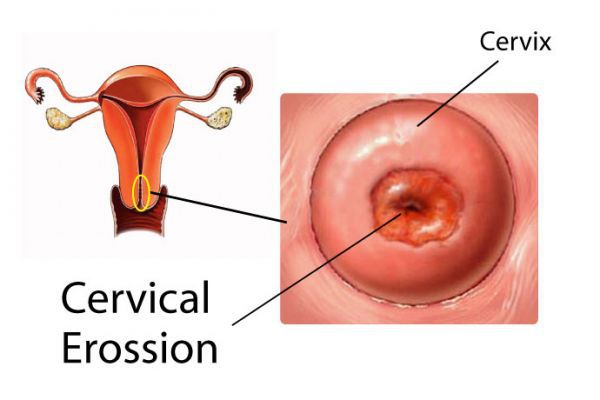
Эрозия (истинная эрозия) — заболевание шейки матки, при котором наблюдается дефект слизистого слоя, покрывающего влагалищную часть шейки матки, ярко красного цвета, неправильной формы, с относительно четкими границами, легко травмируется и кровоточит. Причиной чаще всего является воспаление или травма. Эрозивные очаги похожи на неглубокие язвы. Т.к. клетки слизистой хорошо регенерируют (восстанавливаются) обычно эрозия заживает за 5-7 дней. Незаживающая истинная эрозия встречается редко и требует наблюдения и лечения. Истинная эрозия встречается примерно у 1% женщин.
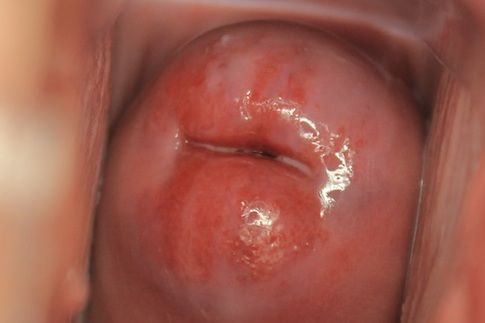
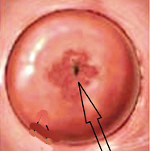
Эктопия (псевдоэрозия) — заболевание шейки матки, при котором происходит смещение границ между плоским эпителием, расположенным на поверхности шейки матки, и цилиндрическим эпителием, выстилающего цервикальный канал, на влагалищную часть шейки матки. Эктопия встречается примерно у 40% женщин и не является патологией.
И чаще всего именно эктопию шейки матки женщины неправильно именуют «эрозией». Будем корректны, и т.к. чаще всего у женщин обнаруживается эктопия, то далее речь будем вести об этом состоянии.
По причине возникновения эктопия может быть: врожденная (влияние высокого уровня гормонов материнского организма) и приобретенная. Приобретенная эктопия может быть связана с:
инфекционными факторами (раннее начало половой жизни, большое количество половых партнеров, наличие в анамнезе воспалительных процессов половых органов);
травматическими факторами (травмы шейки матки во время родов и абортов, применение барьерных методов контрацепции);
нарушением гормонального фона (раннее начало менструаций, нарушения менструального цикла и репродуктивной функции);
изменениями иммунного статуса (наличие хронических заболеваний, профессиональных вредностей).
По клиническому течению: неосложненная форма и осложненная форма (сочетание с воспалительными заболеваниями шейки матки и влагалища).
Диагностика эктопии
Врач может определить наличие изменений на шейке матки при осмотре с помощью гинекологического зеркала. Основные (обязательные) диагностические обследования, которые необходимо ежегодно проходить женщине на амбулаторном уровне:
общий гинекологический осмотр;
мазок на степень чистоты влагалища: проверяется микробная флора. Анализ исключает или подтверждает воспалительный процесс, определяет количество полезных и патогенных микроорганизмов. Обязательно назначается при осложненной форме эрозии с симптомами зуда и нетипичными выделениями. Благодаря этому мазку выявляются сопутствующие инфекционные заболевания.
цитологическое исследование мазков с шейки матки (ПАП – тест): берется мазок с поверхности шейки матки и из цервикального канала. При исследовании этих клеток под микроскопом, оценивается их строение и реакции на специальные химикаты. В заключении описывают наличие или отсутствие патологических (атипичных) клеток. От диагноза зависит выбор лечения.
расширенная кольпоскопия. Врач осматривает шейку матки, стенки влагалища с помощью специального прибора, с встроенным микроскопом. В ходе исследования врач обрабатывает шейку матки различными веществами (йод, уксусная кислота, раствор Люголя). Здоровые и пораженные ткани реагируют на эти растворы по-разному, благодаря чему врач четко видит опасные места. Атипичные (подозрительные) клетки никак не реагируют на раствор, не окрашиваются, не отекают. При осмотре врач гинеколог определяет необходимость проведения дополнительных диагностических обследований, в том числе на «скрытые» инфекции, вирус папилломы человека, вирус простого герпеса. Для уточнения диагноза при измененной слизистой, подозрении на предрак, рак может потребоваться более глубокое исследование – биопсия шейки матки, выскабливание цервикального канала с последующим гистологическим исследованием.
Нужно ли лечить эктопию шейки матки?
Неосложненная эктопия шейки матки лечения не требует. Вмешательство возможно в двух случаях: отклонения, выявленные по цитологии и кольпоскопии (вирус папилломы человека), требующие биопсии; кровянистые выделения после половых контактов.
При выявлении осложненной формы, в зависимости от патологии, с которой сочетается эктопия шейки матки, проводят:
ликвидацию сопутствующего воспаления;
коррекцию гормональных и иммунных нарушений;
коррекцию микробной флоры влагалища;
удаление патологически изменённой ткани шейки матки (применяют методы криодеструкции, лазерной коагуляции, радиохирургии).
При выявлении атипических клеток при цитологическом исследовании и (или) при наличии отклонений в результатах кольпоскопии проводят прицельную биопсию шейки матки с последующим гистологическим исследованием для принятия решения о дальнейшей тактике лечения.
Чем опасна эктопия шейки матки?
Область эктопии – зона риска, место, где может возникнуть предрак и рак. Наблюдение и лечение эктопии шейки матки предотвращает серьезные заболевания.
Методы лечения эктопии шейки матки
В большинстве случаев под лечением эктопии подразумевают ее удаление с помощью лазера, радиоволнового метода или жидкого азота (криодеструкция). Радиоволновой метод позволяет получить материал, который можно отправить на гистологическое исследование. Лазер и криодеструкция такой возможности не дают.
Эктопия шейки матки может быть причиной бесплодия?
Эрозия шейки матки не может быть причиной бесплодия. Она никак не влияет на репродуктивную функцию женщины. Но важно помнить, что патология, с которой сочетается эктопия шейки матки (воспаление, гормональные и иммунные нарушения) могут приводить к отсутствию беременности и снижать вероятность наступления беременности при ЭКО.
Можно делать ЭКО при наличии эктопией шейки матки?
Эрозия матки не является ни показанием, ни противопоказанием к проведению экстракорпорального оплодотворения. Но этапе подготовке к беременности может возникнуть необходимость в лечении осложненной эрозии шейки матки (при наличии воспаления, атипичных изменений). Планировать беременность возможно через 1-3 месяца – в зависимости от объема и характера проведенного лечения.
Симптомы, которые требуют незамедлительной консультации и осмотра гинеколога
Появление кровянистых выделений после половых контактов, физических нагрузок, проявляющихся вне менструации, является поводом для обращения к гинекологу.
Что такое эктопия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пенкиной Анны Евгеньевны, гинеколога-эндокринолога со стажем в 25 лет.
Определение болезни. Причины заболевания
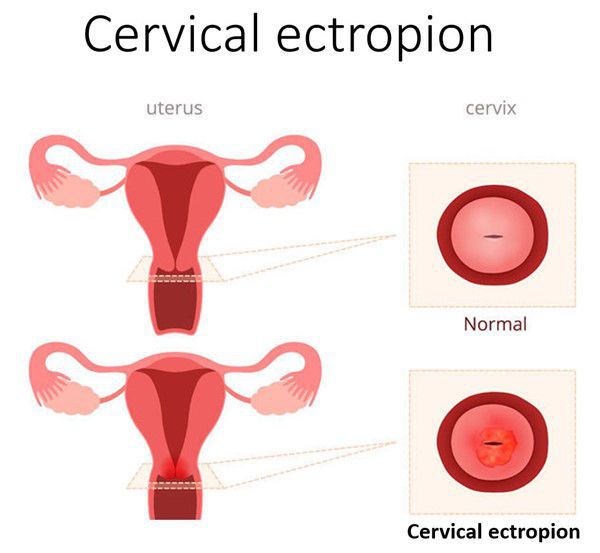
Эктопия шейки матки — состояние шейки матки, которое характеризуется смещением кнаружи границы между цилиндрическим и многослойным плоским эпителием.
Факторы, способствующие развитию эктопии.
Симптомы эктопии шейки матки
Характерным симптомом при кольпоскопическом осмотре также является особая реакция участка эктопии на пробы с уксусной кислотой и раствором Люголя (5 % водный раствор йода). Эктопированный участок бледнеет и раствором Люголя не окрашивается.
Зачастую эктопию обнаруживают при обращении пациентки к гинекологу по поводу нарушений менструального цикла и/или проблем с зачатием. Однако до сих пор не удалось выяснить, является ли эктопия причиной данных нарушений либо имеет с ними общие предпосылки.
Патогенез эктопии шейки матки
Место стыка двух видов эпителия, в которой происходят изменения, называется зоной трансформации. Она особенно уязвима в плане развития злокачественных новообразований. Около 90 % случаев рака шейки матки развивается именно здесь.
Воспалительная теория развития приобретённой эктопии подтверждается тем, что это состояние довольно часто сочетается с хроническими воспалительными процессами в органах репродуктивной сферы, инфекциями, передающимися половым путём. Согласно воспалительной теории, участок эктопии представляет собой своеобразный резервуар патологической микрофлоры, поддерживающей хроническое воспаление.
Иммунологическая теория связывает формирование эктопии с нарушениями местного гуморального и клеточного иммунитета, в частности, с понижением активности Т-лимфоцитов и повышением синтеза отдельных классов иммуноглобулинов. Шейка матки обеспечивает иммунный барьер на пути внешних неблагоприятных факторов. С этой целью вырабатывается особый слизистый секрет, имеющий сложный состав, который может нарушаться вследствие воздействия тех же гормональных колебаний и других факторов. Выраженность эктопии, как правило, положительно взаимосвязана с выраженностью иммунологических нарушений.
Согласно дисгормональной теории [17] появление цилиндрического эпителия за пределами наружного зева спровоцировано нарушением баланса между эстрогенами и прогестероном, к которым особенно чувствительны клетки зоны трансформации. У женщин с проблемами менструального цикла эктопия диагностируется в несколько раз чаще.
Травматическая теория отводит решающую роль в развитии цервикальной эктопии различным повреждениям шейки матки: разрывы при осложнённых родах, аборты, гинекологические операции и другие вмешательства могут нарушать кровоснабжение и иннервацию (связь с центральной нервной системой), что, в свою очередь, ведёт к изменениям.
В целом единая теория до сих пор не сформулирована. Вероятнее всего, истинный механизм развития эктопии представляет собой сочетание компонентов разных теорий.
Классификация и стадии развития эктопии шейки матки
Существует Международная классификация болезней (МКБ-10), Международная гистологическая классификация опухолей, Международная классификация кольпоскопических терминов, в которых представлены основные виды поражений шейки матки. Эти классификации используются исключительно специалистами — врачами-гинекологами — они малопонятны для людей без медицинского образования. А для общего представления можно представить следующую классификацию.
По признаку наличия осложнений различают осложнённые [10] и неосложнённые клинические формы.
По характеру течения эктопия шейки матки может быть ранней рецидивирующей, если после проведённого лечения она вновь обнаруживается через 2-3 месяца, и поздней рецидивирующей, если до рецидива прошло 6 месяцев или более.
По морфологическим признакам эктопия шейки матки подразделяется на следующие варианты и их сочетания:
По течению цервикальная эктопия может быть прогрессирующей (пролиферирующей), стационарной (простой) и заживающей (находящейся в фазе обратного развития).
Осложнения эктопии шейки матки
Инфекционно-воспалительные явления в половых путях могут не только ухудшать течение беременности, осложнять родовой процесс, но и затягивать восстановление женщины в послеродовом периоде, иногда приводя к серьёзным проблемам, например:
Пациентке, страдающей эктопией, трудно самостоятельно заподозрить у себя развивающиеся осложнения, например, злокачественный процесс. Ведь до некоторых пор они не дают явных симптомов. Именно поэтому так важно своевременно проходить профилактические гинекологические обследования. Тем не менее, когда в качестве осложнений выступают воспалительные процессы, женщину могут беспокоить:
Диагностика эктопии шейки матки
Для полноценной диагностики необходимо пройти комплексное обследование. Оно включает следующие методы:
Диагностикой обычно занимается гинеколог. При гормональных нарушениях может потребоваться консультация гинеколога-эндокринолога, при высокой степени дисплазии, подозрении на злокачественный процесс — онкогинеколога.
Лечение эктопии шейки матки
Неосложнённая цервикальная эктопия не требует лечения. Однако такая пациентка находится в группе риска, поэтому ей показано диспансерное наблюдение: ежегодное прохождение плановых профилактических осмотров с кольпоцитологическим и бактериоскопическим исследованием.
Случаи цервикальной эктопии, осложнённые дисплазией высокой степени, должны лечиться онкогинекологом.
В остальных случаях выделяют следующие основные цели лечения [10] [13] :
Медикаментозная терапия включает следующие группы лекарственных средств:
Немедикаментозное лечение
Довольно широко применяются деструктивные методы лечения, являющиеся менее травматичными, нежели полномасштабное хирургическое вмешательство. К ним относятся:
Наиболее прогрессивными из деструктивных методов являются лазерная коагуляция и радиоволновая хирургия. Обе методики малотравматичны, отличаются быстрым заживлением, не приводят к обильным кровотечениям, имеют крайне низкий риск других осложнений. Лечебные манипуляции выполняются амбулаторно, практически не влияют на трудоспособность пациентки, имеют минимальные ограничения в периоде реабилитации.
Хирургическое лечение
К хирургическому вмешательству (реконструктивно-пластическим операциям) прибегают в случаях сочетания цервикальной эктопии с высокой степенью дисплазии, а также при выраженных деформациях шейки матки.
Как правило, обнадёживающие результаты даёт комплексное лечение с применением разных методов. Так, например, при сочетании цервикальной эктопии и папилломавирусной инфекции с высокой вирусной нагрузкой лазерную вапоризацию (выпаривание патологического эпителия) предваряют противовирусной терапией, иммунокоррекцией.
Прогноз. Профилактика
В подавляющем большинстве случаев эктопии шейки матки прогноз для жизни и здоровья остаётся благоприятным.
Специфических мер профилактики данного вида патологии пока не разработано. В целом для понижения вероятности развития цервикальной эктопиии и её осложнений следует придерживаться следующих рекомендаций [15] :
В плане вторичной профилактики у пациенток с папилломавирусной инфекцией после успешно проведённого лечения цервикальной эктопии рекомендуется регулярное наблюдение (не менее четырёх раз в течение первого года) с обязательным определением вирусной нагрузки и экспрессии онкопротеина Е7.
МКБ-10
Общие сведения
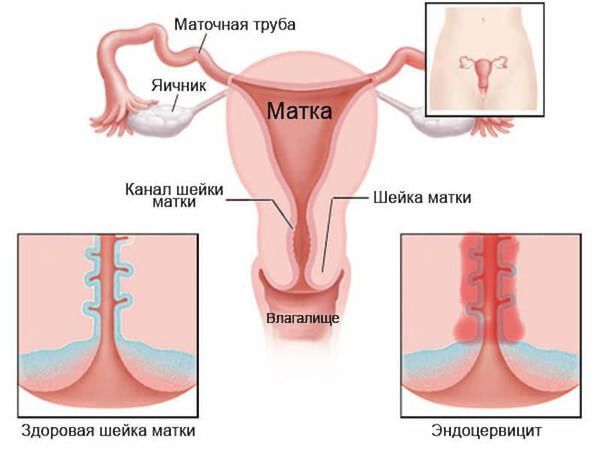
Для обозначения эктопии шейки матки гинекология нередко использует термины псевдоэрозия, ложная эрозия, эндоцервикоз, железистомышечная гиперплазия. В норме влагалищную часть шейки матки, доступную осмотру в зеркалах, снаружи покрывает многослойный плоский эпителий, тогда как изнутри шеечный канал имеет выстилку из цилиндрического эпителия. При эктопии шейки матки граница перехода цилиндрического эпителия в плоский смещается в область наружного зева, располагаясь по его окружности или локально.
Эктопия шейки матки выявляется у 40% женщин; у 11,3% пациенток данная особенность является врожденной. Максимальная частота эктопии шейки матки (40-50%) наблюдается у женщин младше 30 лет. Сама по себе эктопия никогда не переходит в рак шейки матки, однако на ее фоне вероятность развития злокачественного процесса повышается.
Причины
В пубертатном и раннем репродуктивном периоде эктопия шейки матки расценивается как функциональная особенность, в основе которой лежит относительная гиперэстрогения. Выявление псевдоэрозии при беременности также считается физиологическим состоянием, обусловленным изменением гормональной функции яичников. Различные теории, объясняющие возникновение эктопии шейки матки, связывают этот процесс с дисгормональными, воспалительными, иммунологическими, травматическими факторами.
Патоморфология
Гистологически различают железистую, папиллярную эктопию шейки матки и псевдоэрозию с плоскоклеточной метаплазией. При железистой эктопии выявляются скопления желез с разветвленной сетью железистых ходов, признаки воспаления. При папиллярной эктопии имеет место разрастание компонентов стромы и образование сосочковых структур, покрытых цилиндрическим эпителием.
Заживление эктопии шейки матки сопровождается обратным замещением цилиндрического эпителия клетками зрелого плоского эпителия, т. е. формированием зоны трансформации. В этот процесс вовлекаются резервные клетки, которые в результате дифференцировки сначала превращаются в незрелый, а затем зрелый метапластический эпителий.
Проведение кольпоскопии позволяет различать незаконченные и законченные зоны трансформации. При неблагоприятных воздействиях клеточная метаплазия может обрываться, приводя к рецидиву эктопии шейки матки. В случае перекрытия метапластическим слоем клеток устья шеечных желез формируются ретенционные кисты шейки матки (наботовы кисты).
Классификация
По происхождению различают врожденную и приобретенную эктопию шейки матки. В случае нарушения взаимоотношений эпителиальных и стромальных элементов шейки матки эктопия трактуется как эктропион. Характер течения псевдоэрозии может быть рецидивирующим; клиническая форма — неосложненной и осложненной.
Симптомы эктопии шейки матки
Неосложненная эктопия шейки матки не вызывает симптоматики и, как правило, диагностируется при профилактическом осмотре гинеколога. В 80% случаев наблюдаются осложненные формы эктопии шейки матки, сочетающиеся с воспалениями или предраковыми изменениями (дисплазией, лейкоплакией, полипами шейки матки). При наличии эндоцервицита или кольпита отмечается выделение белей, зуд, диспаурения, контактные кровотечения. Первичные нарушения, приводящие к эктопии шейки матки, могут вызывать расстройства менструального цикла или бесплодие.
Диагностика
Наличие врожденной эктопии шейки матки, как правило, устанавливается при первичном обращении к гинекологу. В случае диагностики приобретенной псевдоэрозии учитывается ее образование на ранее неизмененной поверхности шейки матки.
Для изучения функции яичников выполняются функциональные тесты, исследуется гормональный статус. При выявлении гормональных нарушений осуществляется консультация гинеколога-эндокринолога. Дифференциальную диагностику эктопии проводят с истинной эрозией и раком шейки матки.
Лечение эктопии шейки матки
При неосложненной врожденной эктопии шейки матки лечение не проводится; за пациенткой устанавливается динамическое наблюдение, позволяющее своевременно выявить отклонения в развитии псевдоэрозии. Лечение осложненных форм эктопии шейки матки проводится с учетом имеющихся изменений. Назначается этиотропная противовирусная и противовоспалительная терапия, производится грамотный подбор контрацепции, коррекция иммунных и гормональных нарушений.
После купирования инфекционного процесса выполняется деструкция очагов эктопии шейки матки методами криогенного воздействия, радиохирургии, лазерной коагуляции, диатермокоагуляции, химической коагуляции. При выявлении ov. Nabothi производится вскрытие кист шейки матки. В случае обнаружения лейкоплакии, дисплазии, полипов, эндометриоза шейки матки показано соответствующее лечение данных состояний.
Прогноз и профилактика
При выявлении псевдоэрозии для исключения развития патологических предраковых процессов показан регулярный кольпоцитологический контроль. При эктопии шейки матки прогноз благоприятный. Предупредить развитие эктопии шейки матки позволяет проведение профилактических медицинских осмотров, коррекции нарушений иммунного и гормонального гомеостаза, своевременное лечение половых инфекций и воспалений, повышение культуры сексуальных отношений, щадящее выполнение гинекологических манипуляций.
Результаты поиска
Эрозия шейки матки или эктопия?
Является наиболее частой патологией женских половых органов. Нередко, обратившись к врачу гинекологу совсем по другому поводу, женщина узнает о том, что у нее обнаружена эрозия на шейке матке.
Кратко об особенности строения шейки матки
В шейке матки различают часть, которую врач видит при осмотре гинекологическим зеркалом – влагалищную часть, в центре которой проходит канал шейки матки. Его называют цервикальный канал.
Влагалищная часть шейки матки покрыта слизистой оболочкой бледно-розового цвета с гладкой блестящей поверхностью, и она состоит из многослойного плоского эпителия.
Цервикальный канал покрыт слизистой, состоящей из цилиндрического эпителия.
Получается, что рядом соседствуют две совершенно разные слизистые оболочки. Зона, где они граничат между собой, называется переходной.
В норме должна быть видна только слизистая влагалищной части матки.
Если же становится видна еще и слизистая цервикального канала, то гинекологи говорят об измененной слизистой или эктопии.
Изменения слизистой, возникающей в этой зоне, гинекологи выявляют при обычном гинекологическом осмотре в зеркалах.
При псевдоэрозии (эктопии) происходит замещение клеток эпителия на цилиндрический эпителий цервикального канала, т.е. слизистая цервикального канала «наползает» на слизистую шейки и становится видна на «глаз» при обычном осмотре.
Женщину, как правило, при этом ничего не беспокоит. Но если присоединится инфекция, то могут появиться жалобы на бели из половых путей, боль внизу живота, появление контактных кровянистых выделений после полового акта.
Истинная эрозия сопровождается действительным отторжением клеток с настоящим дефектом покровной ткани шейки матки (выглядит как багровая ссадина). При этом страдают поверхностные кровеносные сосуды, а больные жалуются на кровянистые выделения из половых путей после интимного контакта. Из-за присоединившегося к этому процессу воспаления часто появляются боли и патологическая секреция (бели).
Поскольку истинная эрозия, чаще всего эпителизируется (заживает) самостоятельно и наступает самоизлечение, мы далее продолжим разговор об эктопии или псевдоэрозии.
Откуда все это берется? Причины возникновения?
Женщины часто подолгу не могут понять причину возникновения этого заболевания. Почему именно у меня, я ведь никогда ничем не болела?
Согласно медицинским исследованиям, никто не сможет точно сказать, чем вызывается этот дефект тканей шейки матки.
Но основными причинами являются:
Диагностика
Врач-гинеколог выявляет заболевание при простом осмотре шейки матки в зеркалах.
Детальное и тщательное обследование проводят при кольпоскопии.
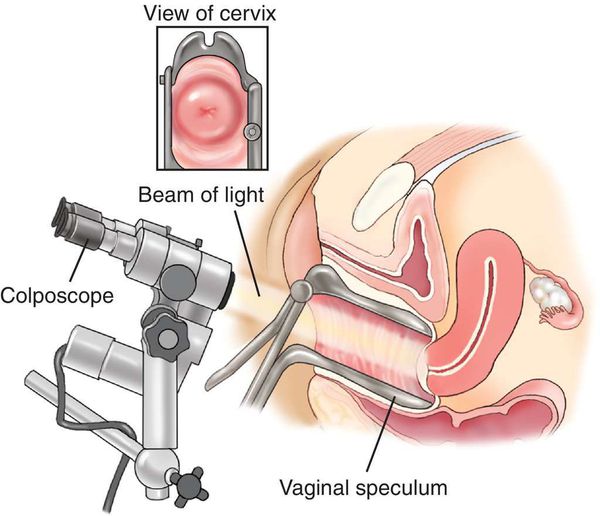
Что такое кольпоскопия, зачем ее делают ине больно ли это?
Кольпоскопия– это метод исследования шейки матки под большим увеличением.
При этом используют или специальный микроскоп или более современные приборы –видеокольпоскопы
(цифровая видеокольпоскопия с выводом изображения на монитор).
В обоих случаях многократное увеличение позволяет детально рассмотреть поверхность слизистой, оценить сосудистый рисунок, границы и рельеф измененной поверхности.
В процедуру кольпоскопии, при необходимости, входит не только простой осмотр, но и осмотр после окраски шейки матки специальными красителями. Окрашивание тканей позволяет увидеть скрытые изменения. Такая кольпоскопия называют расширенной.
Кольпоскопия – это не больно! Кольпоскоп устанавливается на небольшом расстоянии от вас на специальный штатив или может быть подвешен к потолку.
К сожалению кольпоскопияне может ответить на вопрос, что послужило причиной заболевания шейки матки.
Поэтому сразу же после выявления изменений в слизистой шейки матки, необходимо сдать следующие анализы:
1. Онкоцитологическое исследование: материалом для анализа является соскоб с поверхности шейки матки и цервикального канала.
2. Биопсия шейки матки: проводится по показаниям по результатам онкоцитологического исследования.
3. Анализ на 10 половых инфекций методом ДНК-диагностики (ПЦР): проводится с целью выявления возбудителей 10 основных наиболее распространенных инфекций, передающихся половым путем (ИППП) (например, вирус папилломы). Анализ берется с помощью небольшого одноразового зонда из уретры.
5. Анализ крови методом ИФА на антитела к хламидиозу, цитомегаловирусу (ЦМВ), вирусу простого герпеса, вирус папилломы и др.
6. Мазок на флору для определения степени чистоты влагалища, цервикального канала, уретры, присутствия возбудителей эрозии шейки матки, одним из которых является вирус папилломы человека (ВПЧ). Материалом для анализа является отделяемое из влагалища, цервикального канала и уретры.
7. Анализ крови на ВИЧ, сифилис, гепатит В, С.
Важно! Без кольпоскопии осмотр шейки матки неполноценный и не информативный и в целом не может выявить большинства изменений, которые могут быть.
Кольпоскопию надо выполнять не реже 1-го раза в год после начала половой жизни. Если врач регулярно осматривает вашу шейку и говорит, что все в порядке, не делая при этом кольпоскопии – можно сказать, что шейка вообще не осмотрена.
Бывает так, что на вид абсолютно нормальная шейка матки после окраски ее растворами и выполнения кольпоскопии проявляет такие состояния, которые требует скорейшего принятия решения о начале лечения. Помните об этом и если вам давно не проводили кольпоскопию – напомните об этом врачу.
Почему важно регулярно выполнять кольпоскопию?
Заболевания шейки матки долгое время себя никак не проявляют. В связи с анатомическими особенностями – ее невозможно самостоятельно осмотреть, а наблюдать за шейкой матки необходимо.
Регулярно проходя кольпоскопическое исследование, вы полноценно застрахованы от того, что у вас незаметно разовьется рак шейки матки.
Опасна ли эктопия (псевдоэрозия) шейки матки и надо ли ее лечить?
Эктопия шейки матки не опасна для жизни, но лечить ее надо. Само по себе наличие вышедшего за пределы канала шейки матки цилиндрического эпителий – не опасно и может вообще себя никак не проявлять (за исключением случаев, описанных выше).
Как правило, рак шейки матки развивается не сразу, а проходит через несколько последовательных предраковых изменений.
Милые девушки и женщины, эрозия – не насморк и сама по себе не проходит! Это доказанный многолетней врачебной практикой факт.Более того, самолечение «как подружка рассказала» или полное отсутствие лечения может рано или поздно плачевно закончиться – эрозия перерастет в злокачественную опухоль или другие, не менее неприятные заболевания.
Можно ли и стоит ли лечить эктопию шейки матки нерожавшим?
Этот вопрос задается пациентками постоянно – так как бытует два мнения: одни врачи утверждают, что нерожавшим эктопию лечить нельзя, другие – можно и нужно.
Итак, почему считают, что ЛЕЧИТЬ НЕЛЬЗЯ.
Много лет назад, до появления современных приборов и препаратов, эктопии шейки матки прижигали электрокоагуляцией или попросту иссекали. Эти методы лечения сильно травмируют шейку матки, что приводит к тому, что в ней развивается соединительная ткань (по-другому рубец), которая лишает шейку матки присущей ей эластичности.А эластичность требуется шейке в родах, так как она должна растянуться до таких размеров, чтобы пропустить головку новорожденного. При разрастании соединительной ткани эластичность шейки снижается и это приводит к тому, что шейка не растягивается, а рвется.
Итак, почему считают, что ЛЕЧИТЬ НАДО.
Современные методы лечения не травмируют шейку матки, поэтому не влияют на ее функциональное состояние. Эктопию шейки матки у нерожавших женщин надо лечить обязательно. При наличии большой эктопии в момент родов повышается риск разрывов шейки матки во время ее расширения, и разрыв, как правило, происходит в зоне эктопии.
Лечение
Лечение эрозии рекомендуют проводить комплексно, с учетом причины возникновения. Необходимо ликвидировать воспалительный процесс, а при выявлении специфической инфекции провести соответствующее лечение.Можно использовать, как дополнение, физиотерапию — низкочастотный ультразвук, или терапевтический лазер.
Женщины в возрасте 18-21 года, если эрозия у них без признаков воспаления и при обследовании у них не выявлен вирус папилломы человека (ВПЧ), подлежат только наблюдению, лечение им не назначается.
Хирургические методы лечения эктопии или псевдоэрозии шейки матки
Диатермокоагуляция или электрокоагуляция
Очень старый метод. Эта процедура проводится с помощью прибора электрокоагулятора.
При этом прижигание шейки матки осуществляется при помощи высокочастотного электрического тока, который на месте соприкосновения электрода с тканями вызывает сильный нагрев и обугливание тканей (глубокий) ожог. При этом ткани пораженные эрозией разрушаются, но повреждение при этом получают и здоровые ткани.
У метода диатермокоагуляции или электрокоагуляции существует много отрицательных эффектов: это сильный и глубокий (фактически неуправляемый) нагрев тканей, а так же их обугливание с образованием грубой неэластичной «корочки».Соответственно это, приводит к длительным срокам заживления, а так же к формированию грубого рубца на шейке матки.
Данный метод особенно НЕ РЕКОМЕНДУЕТСЯ нерожавшим женщинам или женщинам, собирающимся родить повторно.
Кроме того, по истечении времени, возможны рецидивы, нарушения менструального цикла, развитие эндометриоза и деформация шейки матки.Методика считается устаревшей, поскольку сегодня в медицине появились современные и безопасные аппараты для лечения эктопии.Часто встречающееся описание указанного способа лечения в числе первых, скорее, стоит рассматривать только как исторический факт, и не более.
Криотерапия
Очень старый метод. Суть данного метода состоит в том, что ткани участка, пораженного эрозией, разрушаются под действием потока жидкого азота, направляемого из специального криозонда. Метод бескровный, но не всегда радикальный. Невозможно использовать при глубоких эрозиях. При использовании данного метода, происходит неуправляемое воздействие на ткани, вследствие чего, возникает глубокое поражение холодом. Ведь «на глаз» невозможно определить, как глубоко произошла разрушающая заморозка. Как следствие, могут возникнуть и рубцовая деформация шейки матки и рецидивы. Не рекомендуется нерожавшим или желающим родить повторно женщинам.
Лечение лазером (лазеротерапия)
Новый современный метод. Его считают эффективным и наименее опасным. Правда, пройти лазеротерапию можно лишь в нескольких клиниках, так как хирургический лазер – довольно дорогое оборудование.
При использовании данного метода участок эрозии подвергается, в отличие от вышеперечисленных способов, прицельному воздействию лазерным лучом. Здесь удается более точно контролировать и глубину деструкции, но это зависит в основном от опыта врача, выполняющего манипуляцию.
При умелом выполнении процедуры, не оставляет грубых рубцов, но все же некоторые врачи считают этот метод не подходящим для применения у нерожавших.
Аргоноплазменная коагуляция (АПК)
Новый современный метод. Эффективен при поверхностных эрозиях. Суть метода заключается в том, что высокочастотный ток, вырабатываемый электрокоагулятором, воздействует на ткани бесконтактным способом. И происходит все это в газовой аргоновой струе, которая подается на участок ткани вместе с током.
В виду отсутствия в зоне воздействия обычного воздуха (кислорода), обугливание тканей не происходит, а глубина коагуляции (ожога) составляет не более 3 мм. Соответственно, термическое повреждение прилежащих тканей незначительно. После воздействия на зону эрозии, остается эластичная нежная «корочка», сроки заживления не затягиваются.
Хорошо сочетается в «паре» с радиоволновым методом. Рекомендуется нерожавшим женщинам.
Это метод иссечения мягких тканей радиочастотным электродом, на который подается переменный электрический ток частотой мегагерцового диапазона колебаний. Результаты этого метода разрезания, известного как высокочастотная резка, достигаются без сдавления или разрушения тканевых клеток. Этот эффект является следствием теплоты, образуемой за счёт сопротивления
тканей, когда с помощью высокочастотных волн создаётся ток. Под воздействием теплоты закипает внутриклеточная вода, что в свою очередь приводит к повышениювнутриклеточного давления и разрыву клеточных мембран.
Этот процесс называется клеточным испарением.
Бытует ошибочное мнение, что данный метод является бесконтактным, а так же, что существует только один единственный в мире прибор «Сургитрон» производства США. На самом деле, приборы для радиочастотной электрохирургии под разными названиями выпускаются и в Германии, Бразилии и др. странах.
Химическая коагуляция
Новый современный метод. Применяется только при незначительных размерах эрозии. По сути это обработка эрозии специальными препаратами (такими, как Солковагин), которые губят цилиндрический эпителий. Требуется несколько (иногда до пяти) процедур. Не гарантирует полного заживления. Заживление в каждом случае индивидуально.
Другие заболевания шейки матки
Все эти заболевания подлежат обязательному лечению, потому что все они являются фоновыми процессами, на которых впоследствии развивается рак шейки матки.
С целью профилактики эктопии шейки матки многие гинекологи рекомендуют рациональную контрацепцию, чтобы максимально снизить риск нежелательной беременности и аборта. Также не стоит забывать, что при наличии нескольких половых партнеров необходимо использовать презерватив (для защиты от инфекций!). Регулярный осмотр у гинеколога позволяет вовремя выявить заболевания шейки матки, что обеспечит благоприятный исход лечения.
При выявлении эктопии не паникуйте!
Сегодня существуют современные, безболезненные, эффективные и радикальные способы лечения заболеваний шейки матки.
Обязательно проводите лечение там, где есть современное и необходимое оборудование и приборы. Не забывайте, что хорошее оборудование правильно работает только в умелых руках профессионала!