Экзофитный процесс что означает опухолевый
Рак толстой кишки
Понятие рак толстой кишки объединяет злокачественные опухоли ободочной, в т. ч. сигмовидной, слепой, прямой кишки, развивающиеся из эпителиальных клеток. Эту группу образований также часто называют колоректальным раком. Изменения в рационе современного человека, увеличение количества жиров и рафинированных продуктов и уменьшение клетчатки является одним из факторов, повышающих риск развития болезни.
Также среди причин онкологии толстой кишки называют синдром Линча, семейный полипоз и другие наследственные заболевания, ожирение и недостаточную физическую активность, хронические воспалительные процессы, иммунодефицит, а также курение и злоупотребление алкоголем. В группе риска люди старше 50 лет, встречается рак толстой кишки у мужчин чаще, чем у женщин, а в целом среди «онкологических» причин смертности он занимает третье место.
Нам доверяют 9500 пациентов ежегодно.
Классификация и стадии рака толстой кишки
Заболевание классифицируют по различным признакам, в частности по локализации новообразования. По гистологическому признаку чаще всего встречаются аденокарциномы — железистый рак различных подтипов. Экзофитные опухоли растут в просвет кишечника, эндофитные — вглубь его стенки, смешанные — в обоих направлениях.
Международная классификация выделяет 4 основные стадии:
I — образование ограничено слизистой и подслизистой;
II — затрагивается мышечный слой;
III — опухоль проросла стенку кишечника и распространяется в брюшную полость — на регионарные лимфоузлы и другие органы;
IV — метастазирование в отдаленные органы.
Диагностика
При раке толстой кишки симптомы на ранних стадиях практически незаметны. Даже когда появляются запоры, диарея, метеоризм, дискомфорт в животе, они воспринимаются как следствие несбалансированности конкретного приема пищи, «зашлакованности» или стресса. По мере роста опухоли становятся заметны признаки раковой интоксикации: повышенная утомляемость и слабость, тошнота и рвота, не связанные с приемом пищи, резкая потеря веса и т. д. На этом этапе помочь больному гораздо сложнее, чем в начале процесса. Может развиться кишечная непроходимость — в таком случае требуется незамедлительная медицинская помощь.
Кандидат медицинских наук
Опыт работы: Более 19 лет
Отправьте документы на почту cc@nacpp.ru. Возможность проведения лечения рассмотрит главный врач клиники.
Лечение рака толстой кишки
Специфика опухоли, распространенность ракового процесса, состояние пациента, анамнез и ранее проводившиеся процедуры влияют на определение лечебной тактики. Основным методом является хирургическое удаление пораженных тканей и соседних участков. Органосохраняющие операции при раке толстой кишки эндоскопическим способом проводят на ранних стадиях при такой возможности, однако чаще врачам приходится прибегать к радикальной резекции части кишечника одновременно с удалением регионарных лимфатических узлов, с наложением колостомы, а впоследствии проводить реконструкцию для восстановления проходимости. Химиотерапия и лучевая терапия при раке толстой кишки используются как дополнительные методы, радиотерапия также применяется для паллиативного лечения.
В клинике НАКФФ вы можете пройти необходимые обследования для диагностики, а также лечение и реабилитацию при онкологических заболеваниях. Для записи на предварительную консультацию заполните форму на сайте или позвоните по тел. +7 (495) 259-44-44.
Опухоли пищевода
Доброкачественные опухоли пищевода
Встречаются редко, протекают бессимптомно до определенных размеров, могут выявляться как случайная находка при рентгенологическом исследовании или фиброгастродуоденоскопии. Опухоли могут расти преимущественно в просвет (экзофитные эпителиальные опухоли, полипы) или интрамурально (эндофитные, неэпителиальные опухоли).
Внутрипросветные или эпителиальные:
1. Папиллома (из многослойного плоского эпителия пищевода) — единичные или множественные папилломы имеют четкие, ровные или бугристые контуры с характерным внутренним рельефом (сосочковый, бородавчатый или шагреневый). Иногда выступающие в просвет пищевода папилломы напоминают цветную капусту. Опухоли растут на ножке или широком основании. Врожденные папилломы (папиллярная фиброма из эктопированных клеток) чаще выявляются в раннем возрасте, приобретенные обычно развиваются на фоне хронического эзофагита
2. Аденома (аденоматозные полипы) — из железистого эпителия или в нижней трети пищевода — из эктопированных участков слизистой желудка; чаще встречается в абдоминальном отделе пищевода; бывает на ножке, на широком основании, имеет гладкую поверхность ярко-розового цвета; на длинной ножке — флоттирующая папиллома.
Внутрипросветные опухоли могут осложниться кровотечением.
Опухоли имеют высокий процент малигнизации, поэтому их необходимо удалять.
Внутристеночные, или интрамуральные, являются подслизистыми, выявляются тогда, когда опухоль больших размеров, происходит выбухание слизистой:
• лейомиомы (75% от общего числа внутристеночных опухолей) ;
Внутристеночные опухоли могут осложняться кровотечением, изъязвляться, нарушать нормальную проходимость пищевода вплоть до субстеноза, малигнизироваться.
Лейомиома пищевода — доброкачественная опухоль, которая выявляется в виде выбухающего в просвет округлого образования на широком основании с гладкой поверхностью и четкими границами, которая при инструментальной «пальпации» имеет плотноэластичную консистенцию и легко смещается. Лейомиомы растут в плотно-эластичной капсуле, рост медленный, слизистая оболочка под опухолью хорошо смещается, подвижна (это очень важный диагностический симптом). Как правило, слизистая над образованием не изменена, но в ряде случаев слизистая над опухолью может воспаляться вплоть до эрозирования и изъязвления. При выявлении лейомиомы, если слизистая над опухолью не изменена, биопсия не рекомендуется.
Наблюдать через полгода и впоследствии 1 раз в год в зависимости от характера дисплазии, если производилась биопсия слизистой оболочки, покрывающей опухоль, так как при этом возрастает риск малигнизации.
Если опухоль растет, нарушает проходимость пищевода, изъязвляется, осложняется кровотечением, показано оперативное лечение.
Липома пищевода — размерами до 10 мм, имеет вид уплощенного образования с фестончатыми краями серо-желтого цвета.
Злокачественные опухоли пищевода
Рак пищевода встречается у 5% больных злокачественными опухолями.
Преобладают мужчины пожилого и старческого возраста (80% пациентов старше 60 лет). На долю аденокарциномы приходится 5-10% злокачественных опухолей, а более 90% всех злокачественных опухолей пищевода являются плоскоклеточным раком.
К предрасполагающим факторам относят курение, злоупотребление алкоголем, особенности питания (горячая, жирная пища, копчености), ахалазию кардии, гастроэзофагеальную рефлюксную болезнь, стриктуры, полипы, дивертикулы пищевода.
Эзофагоскопия с биопсией имеет ключевое значение в диагностике злокачественных опухолей пищевода, в том числе для выявления ранних признаков рака и морфологической верификации диагноза.
Ранними эндоскопическими признаками рака пищевода являются локальное утолщение и ригидность стенки, сглаженность складки или складок, выявление участка измененного цвета, контактное кровотечение.
Раки пищевода могут расти как экзофитно, так и эндофитно или иметь смешанный рост.
Для экзофитной формы рака пищевода характерны раковые узлы с неровными краями и грубой поверхностью, на которой наблюдаются кровоточащие изъязвления, некротические массы и фибринозные налеты, сужение просвета. Нередко опухоль изъязвляется и имеет вид кратера с распадом в центре, плотными и ригидными краями.
При эндофитном росте наблюдаются стенозирующий (характерны циркулярное сужение просвета пищевода с ригидными стенками, сглаженность складок, измененная окраска с цианотичным оттенком и контактной кровоточивостью) и инфильтративно-язвенный (сопровождается также плоскими кровоточащими изъязвлениями, создающими картину «рваного рельефа») варианты опухоли.
Во всех случаях выявления злокачественных опухолей пищевода необходима множественная биопсия, особенно на границе опухоли со здоровыми тканями.
Аденокарцинома эндоскопически выглядит следующим образом:
• мозговидно-язвенная форма имеет вид бугристых образований серо-желтого цвета или узлов, похожих на цветную капусту, с геморрагиями и очагами некроза на поверхности; опухоль обычно распространяется вдоль пищевода и деформирует его просвет, имеет тенденцию быстро изъязвляться, а при инструментальной «пальпации» и биопсии определяется ригидность образующих опухоль тканей;
• сосочковая форма представлена разрастающимися полиповидными образованиями красного цвета, деформирующими просвет пищевода; при инструментальной «пальпации» и биопсии ткани опухоли мягкие, отделяются крупными фрагментами, легко и обильно кровоточат;
• фунгоидная, или грибовидная, форма представляет собой одиночный сплющенный узел на широком основании;
• язвенная форма выявляется как язва неправильной формы с несколько приподнятыми и изъязвленными краями, дно язвы неровное, с серо-грязным налетом; при инструментальной «пальпации» и биопсии определяется ригидность дна, краев язвы и периульцерозной зоны.
Плоскоклеточные ороговевающие или базально-клеточные раки обычно растут эндофитно, подслизисто, равномерно циркулярно суживая просвет пищевода, стенка в зоне опухолевого роста ригидная, имеет белесый оттенок, легко контактно ранима, кровоточит.
ЭНДОСКОПИЧЕСКАЯ КЛАССИФИКАЦИЯ РАКА ПИЩЕВОДА
1. Ранний рак пищевода. Его обнаружение зависит от оценки изменений цвета. И белые, и красные пятна могут быть первым проявлением небольшого рака.
Выделяются следующие типы:
а) белый — приподнятый;
б) красный — эрозивный;
в) смешанный — эрозивный и приподнятый;
г) скрытый (диагностируется только с помощью окрашивания).
2. Более поздние стадии рака пищевода
а) полиповидный «злокачественный полип»;
б) язвенная форма («злокачественное изъязвление»).
• Рак более поздних стадий, неклассифицируемый.
По данным В. Т. Ивашкина и соавт. при эндоскопии рак пищевода I стадии выглядит как небольшое выбухание слизистой оболочки. У больных II стадией рака отмечается ригидность стенки пищевода — она остается неподвижной не только под влиянием пульсаций сердца, аорты,
дыхательных движений, но и при инструментальной «пальпации». Рак III и IV стадии выглядит как бугристая сероватая масса, легко кровоточащая при инструментальной «пальпации». При развитии распада виден кратер с подрытыми краями. Рекомендуется брать биопсийный материал
из не менее чем 5-6 мест из краев кратера.
Саркомы пищевода встречаются в 200 раз реже рака и составляют 8% сарком пищеварительного тракта; эндоскопически делятся на экзоэзофагеальные, интрамуральные (инфильтрирующие), эндоэзофагеальные. Наиболее частыми видами саркомы являются изолированный лимфогранулематоз, ретикулосаркома и лимфосаркома (злокачественные лимфомы), имеющая очаговую и диффузную формы. Реже встречаются фибросаркомы, миосаркомы, меланосаркомы и другие виды сарком.
Саркома пищевода мало отличима от рака, ей более свойственны плоские и многочисленные изъязвления, мягкость консистенции, сохраненная эластичность стенок, меньшая контактная кровоточивость, большая протяженность поражения, отсутствие супрастенотического расширения, яркость цвета.
Более точный ответ дают биопсия и цитологическое исследование биоптата.
Опухоли пищевода могут осложняться кровотечением, нарушением проходимости (стенозом), пенетрацией, перфорацией.
Особенности внутрикишечной опухолевой инвазии в проксимальном направлении при раке прямой кишки
И.А. Нечай, Г.И. Суханкина
Городская больница № 40
СПбГУ, медицинский факультет, кафедра хирургии
Аннотация. Представлены результаты гистологических исследований распространения «ракового поля» в проксимальном направлении при раке прямой кишки. Необходимость таких исследований обусловлена важностью сохранения дистальных отделов сигмовидной кишки, при выполнении передней резекции прямой кишки, с целью улучшения резервуарной и эвакуаторной функций. В результате определено минимальное расстояние от верхнего края опухоли, которое необходимо отступить при пересечении кишки, не нарушая онкологических принципов оперирования.
Клинические наблюдения о несомненной важности бережного отношения к дистальной части сигмовидной кишки при передних резекциях прямой кишки (ПК), побудили нас изучить распространенность ракового поля в проксимальном направлении от верхнего края раковой опухоли. Знания эти должны лечь в основу рекомендаций, насколько минимально допустимо отступать от верхнего края опухоли при резекции сигмовидной кишки, не нарушая онкологических принципов оперирования. Такая озабоченность связана с тем, что у больных, у которых при резекции ПК для анастомоза использовалась самая дистальная часть низводимой сигмовидной кишки, резервуарно-накопительная и эвакуаторная функции оказывались заметно лучше. Вместе с тем, заботясь об улучшении функциональных результатов операций, мы постоянно имели в виду важность соблюдения онкологических принципов оперирования, поскольку главным при лечении онкологических больных является, конечно, улучшение пятилетней выживаемости.
Распространение ракового процесса внутристеночно от края видимой опухоли ПК в дистальном направлении привлекало внимание ряда авторов. Такие исследования имеют чрезвычайно важное значение при оперативном лечении больных с низкой раковой опухолью ПК. При этой локализации злокачественной опухоли, с позиций функциональных результатов, важен каждый сантиметр сохраненной дистальной части кишки. Использование сшивающих аппаратов при резекции ПК позволяет в техническом плане проводить максимально низкие резекции кишки.
Распространенность инвазии в дистальном направлении при раке прямой кишки.
Распространенность раковой инвазии в дистальном направлении изучалась целенаправленными и тщательными морфологическими исследованиями. R.Willis приводит концепцию «опухолевого поля», в соответствии с которой новообразование развивается мультицентрически с формированием затем единого опухолевого узла. В.Ю.Клур с соавт. проводил серийные гистологические срезы не только в дистальном направлении, но и радиарно. Они установили, что контуры «опухолевого поля» имеют эксцентрическое распространение от основного узла с внутристеночной инвазией, которая в дистальном направлении составляет не менее 3,5-4,0 см при экзофитных опухолях, а при эндофитном росте увеличивается еще на 1,0-1,5 см. Г.И. Воробьев с соавт. исследовал 71 препарат прямой кишки, удаленный при брюшно-промежностной экстирпации. Они установили, что глубина опухолевой инвазии прогрессивно уменьшается в направлении от центра к периферии опухоли. Дистальный внутристеночный рост по подслизистому слою был зарегистрирован лишь в 2,2 % случаев и не превышал 15 мм. Глубина инвазии колоректального рака изучалась также с помощью компьютерного исследования, эндоректоэхографии. В результате была установлена незначительная по протяженности от опухолевого узла внутрикишечная инвазия опухолевого процесса в дистальном направлении. Практически это было претворено в жизнь, и на смену «правила 5 см» пришло «правило 2 см», т. е. достаточно отступить от нижнего края опухоли 2 см с тем, чтобы не нарушить основной онкологический принцип оперирования.
Распространенность опухолевой инвазии в проксимальном направлении в меньшей мере привлекала внимание специалистов. При пересечении кишки выше опухоли не возникает необходимости в строгой экономичности сохранения кишки, примыкающей к опухоли, так как всегда имеется достаточная часть остающегося участка левого фланга ободочной кишки. Вместе с тем наши специальные исследования с анализом длины сигмовидной кишки по дооперационным ирригограммам и размера резецированной части ее после передней резекции ПК показали несомненную важность максимально возможного сохранения для анастомоза дистальной части сигмовидной кишки. К подобному заключению нас подвело изучение функциональных результатов сфинктеросохраняющих резекций ПК. Все это побудило специально изучить распространенность ракового поля в проксимальном направлении от верхнего края видимой опухоли. Результаты таких исследований были нужны для определения минимального расстояния, которое необходимо отступать от верхнего края раковой опухоли при пересечении кишки для соблюдения онкологических принципов оперирования.
После фиксации препарата в проксимальном направлении от видимого верхнего края опухоли последовательно проводились пересечения кишечной стенки с интервалом 5мм (рис. 1).
Результаты исследования. Представляем наблюдение, характеризующее отсутствие опухолевой инвазии по кишечной стенке.
Мужчина 54 года, рак анального канала и ПК, выполнена брюшнопромежностная экстирпация ПК. Гистологическое исследование 31261−31272.
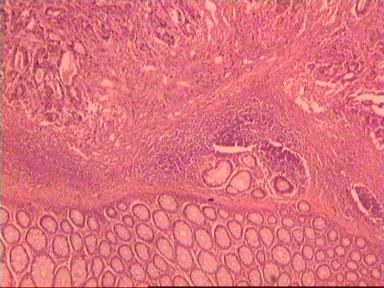
Макропрепарат: блюдцеобразно возвышающееся над поверхностью кишки новообразование диаметром 6 см, прорастает все стенки кишки. От края опухоли в проксимальном направлении макроскопически определяется инфильтрация стенки на протяжении 3,5 см.
Микроскопическое исследование: высокодифференцированная слизеобразующая аденокарцинома ПК, прорастание всей толщи стенки кишки, врастание опухоли в жировую ткань. В опухоли очаги некроза, выраженная мононуклеарная реакция. От проксимального края видимой инвазии уже в 1 мм внутристеночного роста опухоли нет. (Рис. 2). Метастазов аденокарциномы в лимфатических узлах и жировой ткани не выявлено.
Рис. 2. Микропрепарат слизеобразующей аденокарциномы ПК
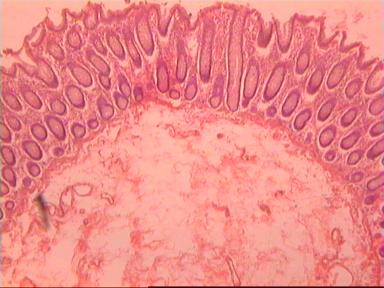
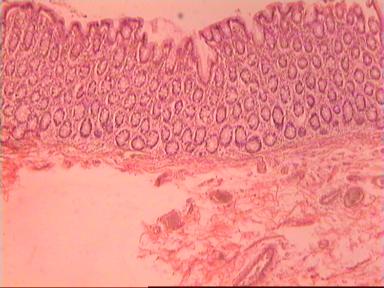
Такие данные были получены и при аденокарциноме, и при плоскоклеточном раке ПК. Приведем наблюдение, свидетельствующее о распространении опухолевого роста по кишке в проксимальном направлении. Мужчина 73 года, рак ПК, выполнена передняя резекция ПК. Гистологическое исследование № 869−870; 871−882. Макропрепарат: опухоль 5 см с кратером, циркулярно охватывающая просвет кишки, прорастание всех слоев кишки и прилежащей жировой ткани, участки абсцедирования.
Микроскопическое исследование: аденокарцинома разной степени дифференцировки. В 5 мм вне видимой опухоли − аденокарцинома в подслизистом, мышечных слоях, в клетчатке, с абсцедированием (рис 3). На срезах через 10 мм от видимого края новообразования опухолевого роста нет.
 |  |
| А | Б |
Рис. 3. Микропрепарат аденокарциномы ПК разной степени дифференцировки
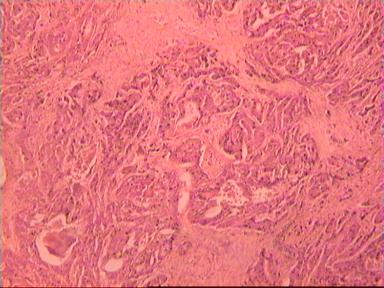
Приведем еще одно наблюдение, свидетельствующее о несомненном распространении опухолевого роста по кишке в проксимальном направлении. Женщина 73 года, рак ПК, выполнена резекция ПК по Гартману. Макропрепарат: экзофитная опухоль 5 х 5 см, прорастание всех слоев кишки, регионарные лимфоузлы не определяются.
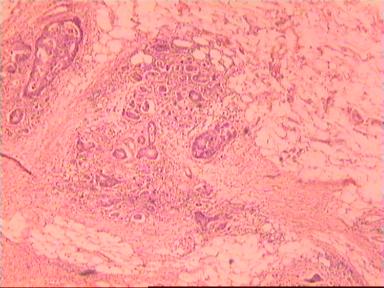 | 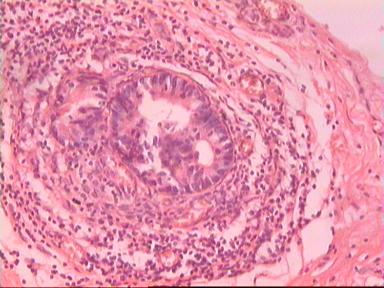 | 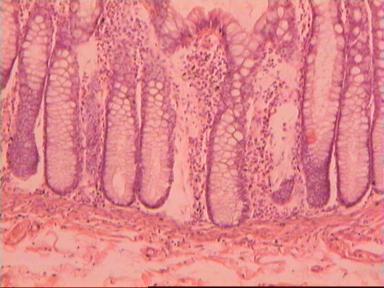 |
| А | Б | В |
Рис. 4. Микропрепарат аденокарциномы ПК разной степени дифференцировки
Рак прямой кишки. Инвазия опухоли. Обсуждение результатов исследования.
Данные исследования убедительно свидетельствуют, что раковая инвазия в проксимальном направлении от верхнего видимого края раковой опухоли ПК не имеет тенденции к значительному распространению, а в основном ограничена контурами макроскопического «ракового узла» или инвазией по кишечной стенке не более чем на 5мм от него. Лишь в 23,5 % случаев было установлено распространение ракового поля в проксимальном направлении, причем максимально зарегистрированная инвазия была в 20мм от видимого края опухоли ПК.
Вопреки ожиданиям не выявилось повышенной тенденции к внутристеночному росту при низкодифференцированной аденокарциноме, слизистых и плоскоклеточных формах рака ПК. Следовательно, отступление от верхнего края опухоли на 4−5 см в проксимальном направлении с онкологических позиций вполне оправдано и нет необходимости удалять здоровую и функционально полноценную часть кишки. Однако нужно учитывать, что уровень пересечения кишки выше опухоли во многом определяется высотой перевязки основного кровеносного сосуда, которым для этой зоны является нижняя брыжеечная артерия, особенностями кровоснабжения конкретного участка кишки и вовлеченностью в онкопроцесс лимфатического аппарата. Намечая линию пересечения сигмовидной или нисходящей части ободочной кишки, нужно учитывать эти обстоятельства и по возможности бережно, экономно относиться к удалению этого отдела толстой кишки, помня, что инвазия опухоли по стенке кишки незначительна.
Таким образом, внутрикишечная инвазия злокачественного роста в проксимальном направлении от видимого края опухоли ПК наблюдается в 23,5 % случаев и не превышает по протяженности 20 мм. В остальных случаях «раковое поле» ограничивается контурами основного видимого новообразования или распространяется не более чем на 5 мм от него.
Уровень пересечения кишки на 4−5 см выше проксимального края видимой раковой опухоли ПК онкологически оправдан, если учесть распространение «ракового поля» по кишечной стенке. Однако объем операции, конечно, зависит от особенностей кровоснабжения конкретного участка кишки, вовлеченностью в онкопроцесс лимфатических узлов и некоторых других факторов.
Симптомы рака толстого кишечника, формы заболевания

Встречаются три макроскопические формы рака, различие которых определяется характером их роста по отношению к стенке и просвету кишки. К первой форме относятся опухоли, заметно выступающие в просвет кишки, растущие экзофитно, располагающиеся на одной стороне кишечной стенки, а также не прорастающие всех ее слоев. Ко второй форме относятся эндофитные новообразования, распространяющиеся вглубь кишечной стенки. Блюдцеобразная форма представлена опухолью – язвой с приподнятыми валикообразными краями, обычно кольцеобразно охватывающей кишку.
Экзофитная форма опухоли встречается преимущественно в правой половине толстой кишки, эндофитная и блюдцеобразная формы – в левой половине. Более 60% случаев колоректального рака приходится на дистальные отделы толстого кишечника. В последние годы появилась тенденция к увеличению количества больных раком проксимальных отделов ободочной кишки. И тем не менее, зарубежные врачи совершили ряд медицинских открытий, с помощью которых можно лечить рак толстой кишки за границей.
Микроскопически преобладающей формой злокачественных опухолей являются аденокарциномы, состоящие из клеток той или иной степени зрелости. Медленный рост опухоли нередко сопровождается местным воспалительным процессом, переходящим на соседние органы, ткани. В пределах воспалительного инфильтрата в соседние органы прорастают раковые клетки, что способствует появлению так называемых местно-распространенных опухолей без отдаленного метастазирования. Особенностью проявления рака толстой кишки является довольно часто встречающийся за границей его мультицентрический рост и возникновение одновременно или последовательно нескольких опухолей.
Стадии рака толстого кишечника
Глубина поражения кишечной стенки, а также распространенность процесса – критерии стадий рака толстой кишки. Так, к ранней стадии заболевания относятся случаи, при которых отсутствуют ближайшие и отдаленные метастазы, а само образование не выходит за пределы слизистой оболочки.
Прорастание опухолью всех слоев кишечной стенки, распространение ее в соседние органы, поражение регионарных лимфатических узлов, наличие отдаленных метастазов свидетельствуют о далеко зашедшем процессе. Особенности макро- и микроскопического строения опухоли, степень дифференцировки ее клеток, стадия болезни имеют существенное значение для выбора методов лечения и определения прогноза заболевания.
Симптомы рака толстой кишки
В отличие от других локализаций на протяжении желудочно-кишечного тракта, рак толстой кишки имеет относительно более благоприятное течение. Зарубежные онкологи обнаружили медленный рост и сравнительно не скорое метастазирование в регионарные лимфатические узлы и отдаленные органы. Нередко симптомы рака толстого кишечника длительно не проявляют себя никакими субъективными признаками. Начальные симптомы опухоли толстой кишки свойственны также другим заболеваниям желудочно-кишечного тракта, а также граничащих с кишечником органов брюшной полости.
Симптомов, специфических для рака толстого кишечника, нет, что затрудняет своевременное распознавание заболевания. Ранние стадии злокачественного образования в связи со скудной симптоматикой могут быть обнаружены лишь при обследовании у специалиста. В значительном числе случаев больные обращаются к врачу уже с ярко выраженными симптомами онкологии толстого кишечника и ограниченными возможностями радикального лечения. Начальные признаки рака толстой кишки позволяют только заподозрить неопластический процесс.
Признаки рака толстого кишечника
Онкологический лозунг за границей «подозрение – ключ к распознаванию» приобретает особое значение. К начальным симптомам рака толстой кишки относятся нарушения в общем состоянии больных:
Нередки и такие признаки онкологии толстого кишечника, как чувство тяжести и распирания в животе через 3-4 часа после еды, отрыжка, тошнота, урчание в животе, вздутие живота, изменение периодичности дефекации, склонность к запорам. Боли в животе – один из частых ранних признаков злокачественных опухолей толстого кишечника. При поражениях правой половины кишечника боли в качестве симптома встречаются в 3 раза чаще, чем при левосторонних. Болевые проявления рака толстого кишечника вызываются воспалением, сопровождающим опухолевое поражение кишки, и реакцией брюшины, которая справа в связи с анатомическими особенностями сравнительно скоро вовлекается в опухолевый процесс.
Повышение температуры из-за воспалительного процесса в близлежащих лимфатических узлах – нередкий спутник болей и настораживающий симптом рака толстой кишки. Патологические примеси в стуле (кровь, слизь) не являются патогномоничными признаками опухолей толстого кишечника, но всегда требуют исключения данной патологии. При опухолях толстой кишки, в отличие от кровотечений из геморроидальных узлов, кровь смешана с калом или ее появление предшествует акту дефекации. Выделение алой крови типично для рака анального канала и прямой кишки. Темная кровь более характерна для левой половины ободочной кишки.
При раке правой половины обычно наблюдается скрытое кровотечение. Хроническая кровопотеря при опухолях проксимальных отделов ободочной кишки приводит к развитию анемии с бледностью кожных покровов и слабостью. В ряде случаев первым симптомом новообразования в толстом кишечнике является обнаружение самими больными или врачом опухолевидного уплотнения в брюшной полости, что является весьма ярким показателем скрытого течения заболевания у значительного числа пациентов. При раке дистальных отделов ободочной и прямой кишки в качестве особых признаков отмечаются чувство неполного опорожнения или ложные позывы на дефекацию, являющиеся одним из проявлений нарушения кишечной проходимости.
Симптомы последующих осложнений рака толстой кишки
Тяжелыми осложнениями рака толстой и прямой кишки, являются:
На клиническом течении колоректальной опухоли отражаются анатомо-физиологические особенности правой и левой половин толстой кишки, а также характер встречающихся в них форм опухолей. Так, при правосторонней локализации опухоли из-за большого диаметра проксимальных отделов ободочной кишки, жидкого кишечного содержимого и преобладающих здесь экзофитных форм рака, располагающихся обычно на одной из боковых стенок, острая кишечная непроходимость развивается достаточно редко и на поздних стадиях заболевания.
При расположении опухоли в левой половине ободочной кишки к более быстрому развитию кишечной непроходимости предрасполагают небольшой диаметр дистальных отделов толстой кишки, плотная консистенция содержимого и частое циркулярное поражение новообразованием. По мере роста опухоли толстого кишечника проявление симптомов становится более сложным из-за присоединения признаков поражения других органов. Отдаленные метастазы опухоли обычно обнаруживаются в печени, возможно поражение костей, легких и головного мозга.
Предлагаем Вам более подробно ознакомиться со следующей информацией:
Компания «МедЭкспресс» предлагает широкий спектр услуг по организации лечения за границей:
СМОТРИТЕ ЕЩЁ КЛИНИКИ
Наличие персонала мирового класса и новейшего оборудования, вместе с идеальными условиями для.
Сеть клиник «Асклепиос», функционирующих при университете Гамбурга.
Предоставляет широкий комплекс услуг по диагностике и лечению пациентов с различными.
Уважаемые клиенты, компания «МедЭкспресс» качественно, конфиденциально и быстро поможет для каждого из Вас и Ваших близких организовать диагностику, лечение и реабилитацию в клиниках:
Для консультации со специалистами www.medical-express.ru, среди которых врач, кандидат медицинских наук, по вопросам лечения за рубежом заполните заявку прямо сейчас либо позвоните нам по телефону:
+7 (863) 29-888-08 (круглосуточно).
Считаете материал полезным? Поделитесь статьей о лечении за рубежом с друзьями:
Оставить заявку
КОММЕНТАРИИ И ОТЗЫВЫ
Если у Вас есть что добавить по теме, или Вы можете поделиться своим опытом, расскажите об этом в комментарии или отзыве.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Уже многим известны возможности европейской медицины в сферах онкологии, ортопедии, кардиологии, эндокринологии, нейрохирургии и пр. Но, стоит отметить особый интерес граждан России к преимуществам родов в Испании: в течение последних 15 лет в Российской Федерации это одно из популярнейших направлений медицинского туризма. В испанских клиниках показатели здоровья новорождённого и матери одни из лучших в мире. Здесь практикуется безотрывное пребывание малыша рядом с мамой, кормление рекомендовано по требованию крохи, предоставляются квалифицированные консультации медсестёр, не запрещается присутствовать отцу в процессе родов. При этом известно, что для благополучного исхода беременности важно регулярно следить за состоянием женского здоровья, как до зачатия, так и после родов. И здесь имеются уникальные предложения стран Ближнего Востока, более доступные по цене, чем европейские. Например, много положительных отзывов получает лечение в Израиле шейки матки в случае дисплазии, эрозии, цирвицита и иных патологий. Подробности узнаете в компании «МедЭкспресс».