Экзостоз коленного сустава что это такое и как лечить
Гродненская областная детская клиническая больница
в черепе. Встречаются одиночные и множественные (остеохондроматоз) экзостозы. Отмечаются различные формы (линейные, шаровидные, колбовидные, клювоидные, шиповидные) и размеры (может достигать 5 см или даже больше).
Рост экзостоза медленный. Интенсивный рост чаще отмечается в период физиологического роста скелета (8-18 лет). При быстрой динамике экзостоза следует думать о его злокачественном перерождении. Чаще всего медленно растущие экзостозы являются бессимптомными и выявляются случайно. Обнаруживают при проведении рентгенологического исследования, при появлении уплотнения прощупываемого под кожей или видимого при осмотре. Экзостоз может проявляться только эстетическим дефектом либо давить на соседние органы и сосудисто-нервные пучки. Может быть боль различной степени (от легкой до сильной), зависящей от размеров и места расположения образования. Возможна разная длина рук или ног (при поражении коленного или плечевого сустава), более низкий рост по сравнению со средними возрастными значениями (при поражении бедра), болезненность во время физической активности (при расположении новообразования под сухожилием), нарушения чувствительности или судороги (при поражении нервных окончаний), ухудшение зрения или опущение века (при экзостозе в придаточных пазухах носа), эпилепсия (при расположении на внутренней поверхности черепа).
Диагностика
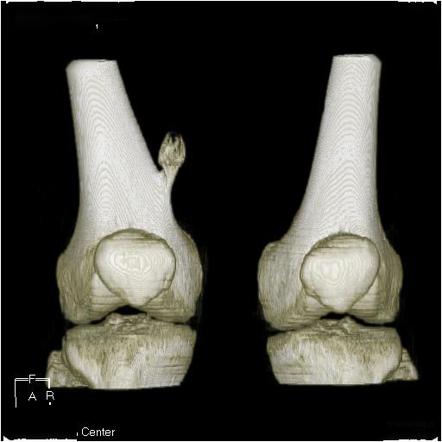
Рентгенография, МРТ/КТ-исследования позволяют судить о числе экзостозов, форме, размерах, положении и строении. На снимках и сканах э кзостоз представляет собой образование костной структуры, с чёткими контурами, соединенное с костно-мозговым каналом широким/узким основанием, с непрерывным кортикальным слоем (в основании экзостоза нет подлежащего кортикального слоя), над хрящевой капсулой может образовываться болезненная синовиальная сумка. Повреждение мягких тканей и х рящевая «шапочка» (т олщина которой не должна превышать 10 мм у взрослого; 10-20 мм является промежуточным поражением; образование считается опухолевым, если оно превышает 20 мм; у детей «шапочка» в норме может достигать 2 см в период роста), могут быть выявлены только при магнитно-резонансной томографии.
Дифференциальная диагностика
Дифференциальная лучевая диагностика проводится с экхондромой, вторичной хондросаркомой, с убпериостальной гематомой, субунгуальным экзостозом (подногтевым экзостозом Дюпюитрена), экзостозом Туррета; гемимелической эпифизарной дисплазией (болезнью Тревора) аномальной параостальной остеохондроматозной пролиферацией (болезнью Нора), юкстакортикальной хондромой, паростальной остеосаркомой.
Лечение
Прогнозы и осложнения
Остеохондрома может рецидивировать спустя 1-26 месяца после удаления первичного образования (при неполном удалении хрящевой «шапочки»). Грозным осложнением является злокачественное перерождение ( строение соответствует чаще хондросаркоме, хондромиксосаркоме и веретеноклеточной саркоме). Может отмечаться тромбоз подколенной вены и развитие ложной аневризмы подколенной артерии. Иногда переломы костей являются осложнениями экзостозов.
Экзостоз коленного сустава
На долю остеохондром приходится порядка 20% всех костных новообразований, а коленный сустав поражается чаще всего. Заболевание может протекать абсолютно бессимптомно, в других случаях оно приводит к возникновению болей или даже неврологических осложнений. Это ставит вопрос об удалении экзостоза колена хирургическим путем.
Экзостоз коленного сустава у детей и взрослых
Чаще всего встречается экзостоз коленного сустава у детей. В большинстве случаев заболевание диагностируется до 20 лет, хотя может обнаруживаться и в более взрослом возрасте.
Колено представляет собой второй по величине сустав человеческого тела и образован эпифизами (головками) бедренной и большеберцовой кости, а также надколенником. У детей сразу за эпифизами расположены так называемые зоны роста или эпифизарные пластинки. Они образованы хрящевой тканью, клетки которой находятся в процессе постоянного деления. За счет этого происходит удлинение бедренной и большеберцовой, как и многих других костей, в процессе роста ребенка. Образовавшиеся клетки постепенно окостеневают, тем самым формируя метафиз (шейку) кости.
Экзостоз колена у ребенка чаще всего формируется именно в результате смещения части эпифизарной пластинки из нормального положения. Это может быть следствием дизэмбриогенеза, наследственной предрасположенности, перенесения лучевой терапии в раннем детстве, травм. Хотя точно причины развития остеохондромы у детей не установлены.
Зона роста продолжает продуцировать клетки, которые впоследствии окостеневают. В результате и формируется костно-хрящевой нарост на бедренной или большеберцовой кости, имеющий с ней единую кортикальную стенку и костномозговое пространство. Он может иметь тонкую ножку или более широкое основание. Изначально новообразование полностью представлено хрящевой тканью, но по мере взросления ребенка оно постепенно окостеневает и приобретает характерную для кости плотность. Но хрящевая шапочка при этом сохраняется, хотя ее толщина постепенно уменьшается по мере взросления.
На экзостозы бедренной кости приходится 30% всех случаев образования остеохондром, а на кости голени – 15—20%.
Костно-хрящевой экзостоз коленного сустава может быть как единственным новообразованием такого рода в организме, так и выступать одним из проявлений множественной экзостозной болезни. В последнем случае остеохондромы будут обнаруживаться и в других костях скелета, в частности в верхних конечностях, стопах, позвоночнике и т. д. Множественная экзостозная болезнь наследуется по аутосомно-доминантному типу и обычно диагностируется еще в детстве.
У взрослых экзостоз коленного сустава также может выявляться. Он может становиться случайной находкой и быть не диагностированной в детском возрасте остеохондромой или формироваться впоследствии в результате перенесения травм.
Но не стоит путать костно-хрящевой экзостоз с остеофитами коленного сустава. Последствие представляют собой так же костные наросты на поверхности суставных поверхностей большеберцовой и берцовой костей. Но в отличие от остеохондромы, они не являются единым целым с материнской костью, а возникают в результате развития дегенеративно-дистрофических изменений в колене, например при артрозе.
Симптомы и осложнения
Нередко заболевание протекает бессимптомно, особенно при незначительных размерах остеохондромы. Обычно она растет со скоростью прямо пропорциональной росту скелета. При определенном расположении ее можно прощупать: это плотное неподвижное образование, как правило, безболезненное при пальпации.
При достижении крупных размеров оно может выпирать наружу и создавать косметический дефект. Также в таких случаях возможно возникновение таких симптомов, как:
боль, особенно при физической активности или ношении обуви на высоком каблуке;
отечность мягких тканей вокруг колена;
ограничение подвижности сустава;
Подобные проявления возникают, когда новообразование механически сдавливает сосудисто-нервный пучок. Их возникновение является поводом для получения консультации ортопеда-травматолога в ближайшее время.
Иногда экзостоз коленного сустава травмирует мягкие ткани, что провоцирует развитие тендинита, т. е. воспаления сухожилий, и бурсита – воспаление синовиальной капсулы колена. Подобное сопровождается:
болями разной степени интенсивности, склонными усиливаться при нагрузке на сустав, что обуславливает вынужденное ограничение подвижности;
покраснением, отечностью мягких тканей;
локальным повышением температуры тела.
Экзостоз может воздействовать на эпифизарные пластинки бедренной или большеберцовой кости. Это способно становиться причиной нарушения их роста и укорочения по отношению к здоровой конечности.
Также остеохондрома, особенно крупных размеров, способна провоцировать деформацию бедренной, большеберцовой или малоберцовой кости. Это приведет к искривлению ноги, а также повышает риск патологического перелома. Подобные изменения крайне нежелательны, так как не только существенно снижают качество жизни ребенка, но и негативно сказываются на его психическом и эмоциональном состоянии.
Но наиболее грозным осложнением опухолей такого рода является потенциальная возможность злокачественного преобразования. При единичных экзостозах коленного сустава подобное встречается менее чем в 1% случаев, но при множественной экзостозной болезни риск малигнизации возрастает до 10%.
Диагностика
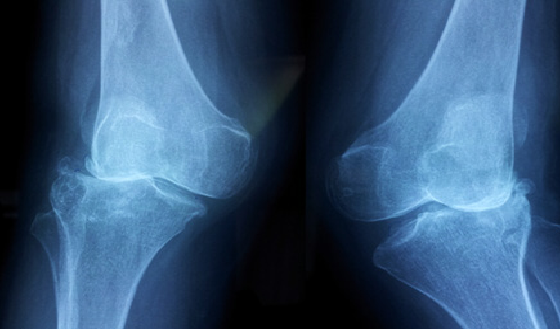
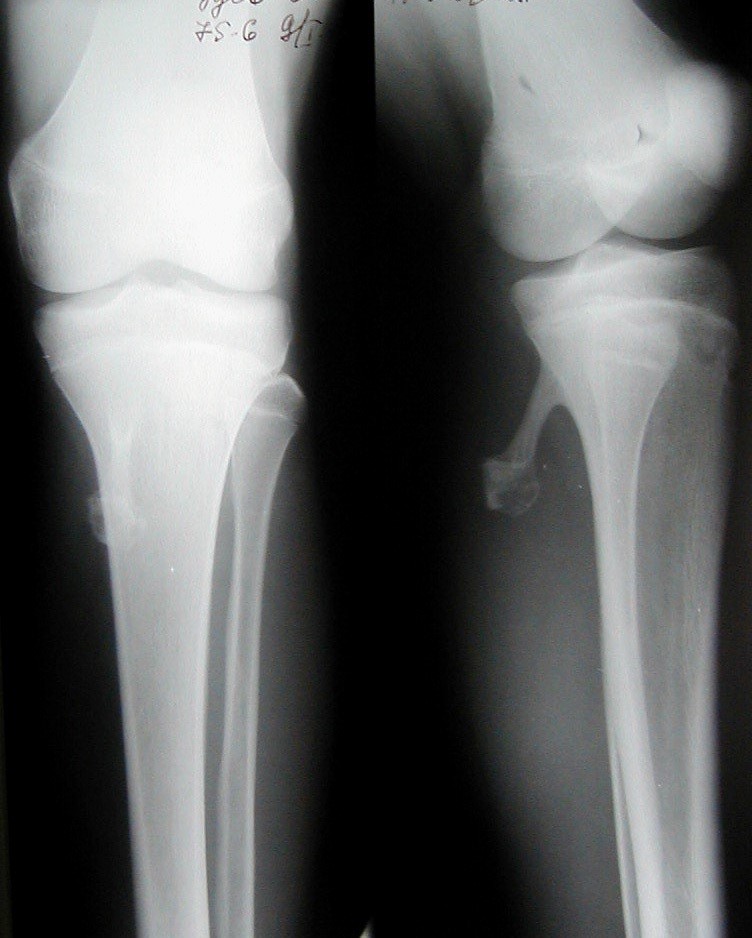
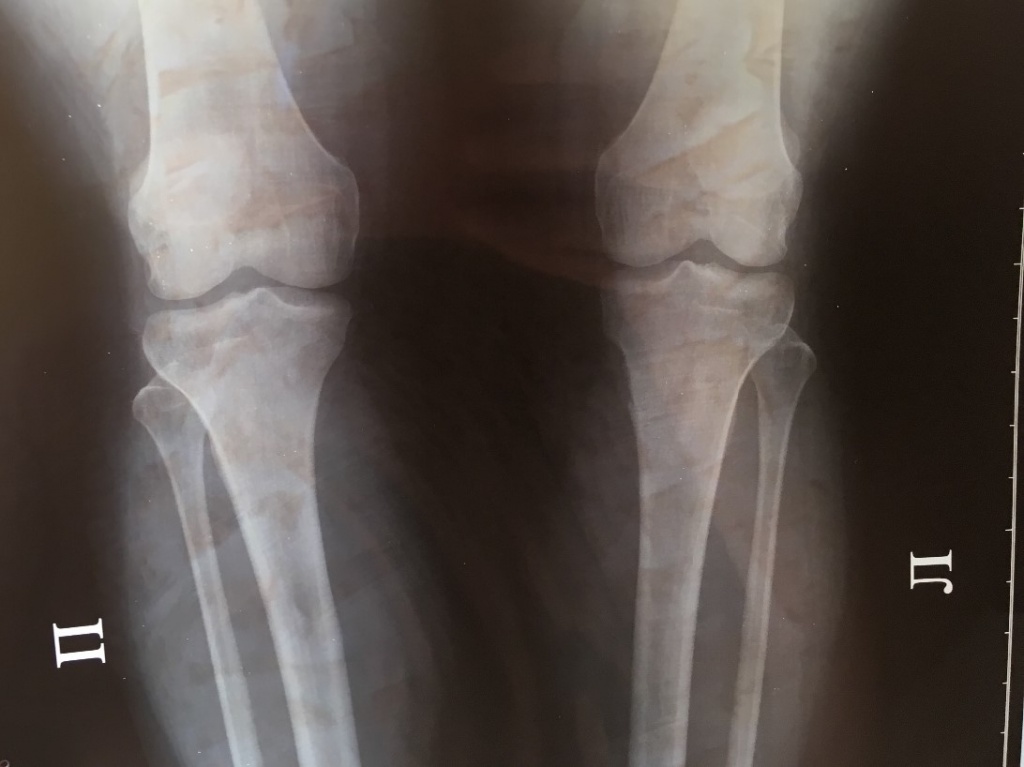
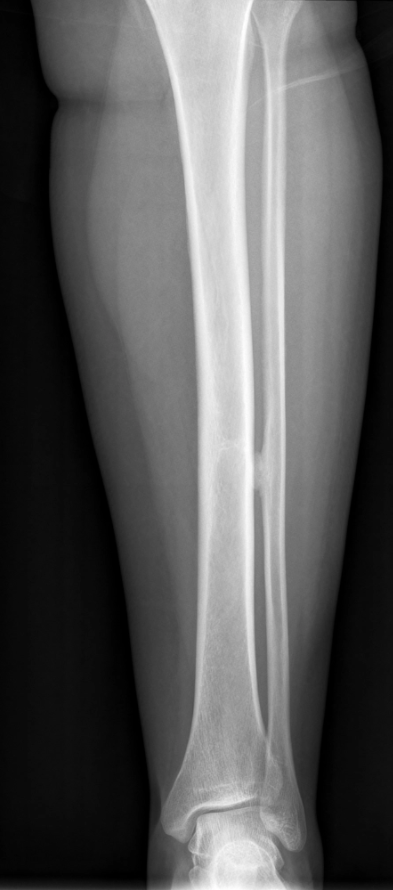
При обнаружении выпячивания в области колена или других симптомов следует получить консультацию ортопеда-травматолога. Основным способом диагностики остеохондром является рентген. На снимке опухоль имеет вид «цветной капусты», имеющей тонкую ножку или широкое основание. Типичным признаком экзостоза является единые с материнской костью кортикальные стенки и костномозговое пространство.
Но рентген не позволяет оценить структуру и размер хрящевой шапочки, особенно у детей, так как образование очагов минерализации в ней обычно происходит во взрослом возрасте. Ширина хрящевого колпачка – важный диагностический признак, позволяющий обнаружить признаки злокачественного перерождения. Поэтому для исключения этого проводят МРТ коленного сустава. Обнаружение толщины хрящевой ткани более 1,5—2 см рассматривают в качестве признака малигнизации. Дополнительно МРТ предоставляет исчерпывающие данные о состоянии и расположении сосудисто-нервного пучка, а также покрывающих эпифизы бедренной и большеберцовой кости гиалиновых хрящах. Но поскольку озлокачествление остеохондром, особенно единичных, происходит крайне редко, МРТ чаще не проводят до возникновения показаний к удалению экзостоза коленного сустава.
Лечение экзостоза коленного сустава
При бессимптомном течении лечение экзостоза коленного сустава не проводят. Пациентам назначаются только контрольные осмотры и выполнение рентгена. Если же новообразование провоцирует появление болей, могут назначаться препараты группы НПВС, реже кортикостероиды. Но единственным способом эффективного лечения является операция.
активном росте опухоли, появлении признаков озлокачествления;
переломе ножки новообразования;
деформации бедренной, большеберцовой, малоберцовой кости, самого коленного сустава;
стойких болях, мешающих пациенту вести активный образ жизни;
сосудистых и неврологических осложнениях.
Основным методом удаления костно-хрящевого экзостоза колена является краевая резекция. Операция осуществляется под общим наркозом и заключается в удалении опухоли вместе с хрящевой капсулой с помощью специальных инструментов в пределах здоровых тканей. Если после резекции формируется крупный дефект материнской кости, его закрывают с помощью введения синтетического материала или трансплантата, взятого из кости пациента.
При выраженной деформации остеохондромой кости может выполняться корригирующая остеотомия. В ходе операции экзостоз коленного сустава удаляется вместе с фрагментом материнской кости. Образовавшиеся отломки фиксируют в анатомически правильном положении с помощью титановых пластин, винтов.
Реабилитация
Длительность и сложность восстановительного периода зависят от вида проведенного хирургического вмешательства и индивидуальных особенностей пациента. При выполнении краевой резекции выписка из больничного стационара обычно осуществляется через 3 дня. При этом серьезных ограничений не требуется. А уже через 7—10 дней пациенты могут вернуться к повседневным занятиям. При корригирующей остеотомии реабилитация более сложная и длительная. Пациентам обязательно назначаются занятия ЛФК, физиотерапия, ношение ортезов.
Таким образом, остеохондрома или экзостоз колена – относительно безобидная опухоль, но иногда она способна снижать качество жизни больных и приводить к осложнениям. В подобных ситуациях показано его удаление хирургическим путем, так как других результативных методом лечения заболевания не существует.
Экзостоз кости ноги
Экзостоз кости ноги – достаточно часто встречающееся явление, особенно среди детей. Он представляет собой костно-хрящевой нарост на поверхности материнской кости, который относят к числу доброкачественных опухолей (остеохондром). Он может присутствовать на любой кости ноги: бедренной, большеберцовой, малоберцовой, костях стоп и даже фалангах пальцев. Тем не менее чаще всего поражаются длинные трубчатые кости – бедренная и большеберцовая. Это создает опасность деформации крупнейших суставов человеческого тела тазобедренного, сформированного проксимальным эпифизом бедренной кости, и коленного, образованного дистальным эпифизом бедренной кости и проксимальным большеберцовой. Кроме того, существует, хотя и невысокий, риск озлокачествления доброкачественных остеохондром. Поэтому они всегда требуют наблюдения, а при необходимости и консервативного или оперативного лечения.
Особенности экзостозов костей ног
По современным представлениям, остеохондромы, в том числе костей ног, являются следствием смещения эпифизарной пластинки в результате нарушений эмбриогенеза, получения травм, воздействия ионизирующего облучения и т. д. Поэтому в подавляющем большинстве случаев они образуются еще в детстве и изначально представляют собой хрящевое новообразование. Постепенно хрящевые клетки заменяются остеобластами, и нарост трансформируется в губчатую кость, имеющую кортикальный слой, общий с материнской костью. Он может соединяться с ней тонкой ножкой или широким основанием, но всегда снаружи покрыт слоем хрящевой ткани.
В основном заболевание диагностируется у детей, особенно в период активного роста – 8—16 лет, так как экзостоз на ноге так же начинает интенсивно расти. Но остеохондромы костей ног могут обнаруживаться и у взрослых людей, в том числе случайно при проведении обследования по другому поводу.
Экзостоз может быть единичным и присутствовать только на одной кости ноги, чаще бедренной, или же выступать только одним из многих аналогичных наростов. В последнем случае говорят о наличии множественной экзостозной болезни, представляющей большую опасность, чем солитарные или одиночные остеохондромы. Если последние переходят в злокачественную опухоль менее чем в 1% случаев, то при множественном поражении костей скелета риск малигнизации возрастает до 10%.
Симптомы
Остеохондромы часто растут бессимптомно. Проявления заболевания обычно возникают, когда опухоль кости достигает крупных размеров. При этом их характер зависит от локализации образования. Соответственно, если экзостоз сформировался в проксимальном отделе бедренной кости, будут присутствовать нарушения в области тазобедренного сустава. Если же он образовался в области дистального эпифиза бедренной кости или проксимальном отделе большеберцовой кости, нарушения возникнут в работе коленного сустава. При поражении костей стоп, соответственно, пострадает, прежде всего, опорная функция ноги.
В целом для экзостозов характерны следующие симптомы:
образование выпячивание, плотного и обычно безболезненного при пальпации в сочетании с отсутствиями изменений состояния кожи (легче всего обнаружить экзостозы коленного сустава и стоп);
дискомфорт и боль при ходьбе, длительном стоянии, физическом труде;
скованность движений в тазобедренном или коленном суставе.
Остеохондрома ноги может механически сдавливать проходящие вблизи материнской кости кровеносные сосуды и нервы. Это приводит к острым болям, а также возникновению проявлений тендинита, бурсита, невралгии. В результате клиническая картина может дополняться:
покраснением, отечностью мягких тканей в области поражения;
локальным повышением температуры (ощущением тепла при касании к области поражения);
онемением, ощущением бегания мурашек в участках ноги, иннервируемых сдавленным нервом;
При активном росте экзостоз ноги может деформировать как материнскую кость, так и соседние. Например, остеохондрома большеберцовой кости, растущая в сторону более тонкой и хрупкой малоберцовой, может давить и деформировать ее. Аналогично могут искривляться фаланги соседних пальцев, плюсневые кости стопы и т. д.
У детей экзостозы могут оказывать отрицательное влияние на состояние эпифизарных пластинок, что приводит к нарушению процесса естественного роста кости. В результате может наблюдаться укорочение голени, бедра, костей стопы. Это не только создает эстетический недостаток, но и провоцирует повышение риска перелома кости, а также способно приводить к инвалидизации.
Диагностика
Диагностика и лечение экзостозов ноги – задача ортопеда-травматолога. На первичной консультации врач проводит осмотр пациента, выясняет характер жалоб, пальпирует область локализации новообразования и назначает рентген в 2-х проекциях. Полученные снимки позволяют с высокой точностью установить наличие остеохондромы, ее размеры, форму, а также оценить состояние материнской кости.
На рентгене экзостоз обычно имеет форму «цветной капусты», контуры новообразования четкие. Также обнаруживается истончение кортикального слоя. Но у детей, особенно раннего возраста, рентген неэффективен, так как хрящевое образование на нем не визуализируется. Также метод не позволяет оценить размеры хрящевой шапочки остеохондромы у подростков в силу отсутствия кальцинатов. Поэтому в таких ситуациях иногда дополнительно назначается КТ, МРТ.
Лечение экзостоза ноги
Если костно-хрящевой экзостоз имеет небольшие размеры и не беспокоит больного, назначается только динамическое наблюдение. При незначительном дискомфорте, развитии воспалительного процесса может рекомендоваться медикаментозная терапия, включающая использование препаратов группы НПВС. В редких случаях назначаются лекарственные блокады с введением местных анестетиков и кортикостероидов. Иногда лечение дополняют методами физиотерапевтического воздействия и ЛФК. Но единственным результативным способом лечения, приводящим к полному выздоровлению, является хирургическое вмешательство. Его стараются не проводить детям из-за риска травмирования зон роста и обычно ограничиваются консервативным лечением до их закрытия при условии отсутствия признаков озлокачествления.
Операция при экзостозе ноги показана при:
признаках малигнизации (быстрый рост, размерах хрящевого колпачка более 1,5—2 см, размытость контуров);
крупных размерах новообразования, деформации кости;
частом развитии сосудистых, неврологических, воспалительных осложнений;
переломе ножки остеохондромы.
Удаление экзостоза ноги в большинстве случаев осуществляется методом краевой резекции. Операция заключается в спиливании новообразования в пределах здоровых тканей единым фрагментом. Обязательно полному удалению подлежит окружающая его капсула, так как в противном случае существует высокий риск рецидива. Если в ходе операции образуется значительный дефект кости, недостающий объем ткани заполняют специальным синтетическим материалом или собственной костью пациента, т. е. проводят костную пластику.
В отдельных случаях, в частности при выраженных деформациях костей ног показано проведение корригирующей остеотомии. В ходе нее кость распиливается по определенной схеме, костно-хрящевой экзостоз удаляют целиком, а затем сопоставляют и закрепляют фиксирующими элементами образовавшиеся фрагменты кости в таком положении, чтобы сформировать анатомически правильное ее положение.
Реабилитация после удаления экзостозов ноги обычно проходит легко. После краевой резекции выписка осуществляется уже на 3-й день, а к привычному для себя образу жизни пациент может вернуться в среднем через 7—10 дней. При проведении корригирующей остеотомии восстановительный период длится дольше и несколько сложнее.
Экзостоз большеберцовой и малоберцовой кости
Экзостозы или костно-хрящевые наросты большеберцовой и малоберцовой кости – частые находки при проведении других обследований опорно-двигательного аппарата. Чаще всего они протекают бессимптомно, но в отдельных случаях могут приводить к появлению болей и снижать качество жизни человека. Нередко они формируются еще в детстве, хотя обнаруживаются чаще у взрослых. Подобные новообразования требуют динамического наблюдения, а при быстром росте и нарушении самочувствия – удаления хирургическим путем.
Что такое экзостоз берцовой кости
Большеберцовая и малоберцовая кость представляют собой длинные трубчатые кости голени. Они соединяются в области коленного и голеностопного суставов, образуя единое механическое целое. Малоберцовая кость имеет меньшие размеры, чем большеберцовая, и расположена на наружной части голени. Большеберцовая кость проходит в центральной части голени и представляет собой 2-ю по величине во всем теле. Верхним эпифизом (головкой) она сочленяется с бедренной костью, формируя коленный сустав, а нижний ее эпифиз с таранной костью предплюсны образуют голеностопный сустав.
На каждой из них может образовываться доброкачественная опухоль – остеохондрома или костно-хрящевой экзостоз. Она представляет собой самую часто встречающуюся доброкачественную опухоль скелета. А большеберцовая кость – вторая по частоте поражения. В ней экзостозы обнаруживаются в 15—20% случаев диагностирования остеохондром. В большинстве случаев новообразование растет из компактной костной поверхности метафиза экзофитно, т. е. в направлении наружу.
Метафиз – часть трубчатой кости, расположенная между эпифизом и телом кости. Он формируется в процессе роста скелета из образовывающихся в эпифизарных пластинках (зонах роста кости) хрящевых клеток, которые впоследствии окостеневают. К 18—25 годам в норме процесс митотического деления клеток останавливается, и рост кости в длину прекращается.
Таким образом, экзостоз представляет собой отделившуюся по той или иной причине от эпифиза зону роста кости, которая продолжает расти в сторону от нее. В результате образуются шаровидные, грибовидные, гребенчатые или другой формы наросты, локализованные в непосредственной близости от костного сочленения коленного или голеностопного сустава. Они имеют узкую или толстую ножку и слой хрящевой ткани, покрывающей их снаружи. Ее называют хрящевой шапочкой. Обычно их рост прекращается вместе с завершением формирования скелета.
Остеохондромы берцовых костей могут достигать крупных размеров и провоцировать деформацию суставов, нарушение их функционирования и другие осложнения.
Особенности развития
Экзостоз берцовой кости в своем развитии проходит несколько стадий:
· образование безболезненного и не пальпируемого хрящевого нароста в области метафиза большеберцовой или малоберцовой кости;
· планомерное окостенение новообразования с сохранением хрящевой шапочки, его активное увеличение в размерах;
· остановка роста костной части при сохранении возможности увеличения размера хрящевой ткани.
Часто склонность к образованию остеохондромы передается наследственным путем. При этом возможно появление как одиночных (солитарных) экзостозов, так и множественное поражение костей. Но не исключается и возможность их приобретения в течение жизни в результате перенесения травм и микротравм, воспалительных процессов, компрессия ноги, в том числе при слишком туго наложенном гипсе и пр.
Костно-хрящевой экзостоз большеберцовой кости может озлокачествляться. Это чаще наблюдается при множественном поражении, но не исключено и при солитарных остеохондромах, хотя и наблюдается менее чем в 1% случаев.
Остеохондрома нижних (дистальных) отделов большеберцовой кости
В здоровом голеностопном суставе дистальный передний участок большеберцовой кости округлой формы. Шейка таранной кости, контактирующая с ним, имеет бороздку. При чрезмерном разгибании сустава передний край большеберцовой кости получает микротравмы из-за трения о бороздку, что и может становиться причиной образования в этом участке костно-хрящевого экзостоза. Причем нарост может формироваться как на передней нижней границе большеберцовой кости, так и в самой бороздке таранной кости.
Значительно реже остеохондромы наблюдаются в дистальном отделе малоберцовой кости, т. е. в области лодыжки или щиколотки. Они обычно являются следствием прямого удара или растяжения связок голеностопного сустава.
При поражении голеностопного сустава и достижении экзостозом крупных размеров он может становиться видимым невооруженным глазом и иметь вид плотной шишки. Также могут наблюдаться:
· боли при сильном разгибании голеностопа;
· припухлость мягких тканей;
· болезненность при пальпации, усиливающаяся при переразгибании стопы;
· ограничение подвижности, что особенно остро замечают спортсмены, поскольку снижается способность к бегу.
Экзостоз большеберцовой кости способен провоцировать развитие воспалительных процессов в голеностопном суставе. При этом первыми симптомами могут становиться как раз проявления тендовагинита и синовита, т. е. воспаления сухожилий, связок и синовиальной оболочки. Это проявляется болезненностью в лодыжке, усиливающейся при движениях, местным повышением температуры, отечностью мягких тканей.
Остеохондрома проксимального (верхнего) отдела берцовых костей
Образование экзостоза большеберцовой кости в области проксимального эпифиза может приводить к выраженной деформации костного сочленения. Чаще это одиночное новообразование. При достижении крупных размеров оно легко определяется невооруженным глазом. В области колена можно прощупать плотное, но безболезненное образование с гладкой или шероховатой поверхностью.
Также костно-хрящевой нарост может формироваться на задненаружной поверхности большеберцовой кости и распространяться на малоберцовую кость или наоборот. В обоих случаях по мере роста экзостоз деформирует более тонкую малоберцовую кость, что повышает риск ее перелома, искривления конечности и снижения ее функции. Также такое расположение новообразования создает предпосылки для компрессии проходящего между костями нерва и развития соответствующих нарушений чувствительности и двигательных расстройств. Поэтому экзостоз малоберцовой кости или давящую на нее остеохондрому большеберцовой кости показано удалять.
Экзостоз у ребенка
Чаще всего экзостозы начинают формироваться еще в детском возрасте из-за смещения эпифизарных пластинок, нарушений внутриутробного развития и генетической предрасположенности. До 6—8 лет они обычно никак не проявляются и растут медленно. Но в период интенсивного роста, приходящегося на 8—16 лет, они так же начинают активно увеличиваться в размерах. В это время уже могут возникать первые симптомы.
Дополнительно повышают риск ускорения темпов роста образования гормональные колебания в организме, происходящие в пубертатный период.
Костно-хрящевой нарост на большеберцовой кости, как и экзостоз малоберцовой кости у ребенка, редко диагностируется. Обычно сформировавшаяся в детстве остеохондрома обнаруживается уже во взрослом возрасте, так как заболевание чаще протекает бессимптомно.
Хотя не исключено проявление ее признаков и во время периода полового созревания. В таком случае может прощупываться плотное образование в виде шишки в верхней или нижней части кости.
Если костно-хрящевой экзостоз большеберцовой кости у ребенка растет быстрыми темпами, оказывает давление на малоберцовую кость, провоцирует деформацию коленного сустава, вальгусную деформацию конечности или сдавливает сосуды и нервные стволы, его показано удалить. В подобных ситуациях важно не медлить, поскольку даже при минимальном риске трансформации в злокачественную опухоль остеохондрома может становиться причиной укорочения и искривления голени.
Возможные симптомы
В большинстве случаев остеохондрома не проявляется, а обнаруживают ее в большеберцовой или малоберцовой кости случайно во время проведения рентгена при подозрении на перелом. Тем не менее в отдельных случаях она может прощупываться, хотя и оставаться безболезненной. Образование шишки на ноге вызывает беспокойство и заставляет больных обратиться к ортопеду.
В других случаях экзостоз может не выделяться внешне, но провоцировать компрессию проходящего вблизи него сосудисто-нервного пучка. Это уже будет проявляться соответствующими расстройствами:
· боль в области поражения;
· стреляющие по ходу нерва боли;
· отечность нижней конечности;
· снижение тонуса мышц голени;
В подобных случаях следует сразу же записываться на прием к ортопеду-травматологу.
Диагностика
Костный экзостоз большеберцовой кости, как и малоберцовой, хорошо виден на рентгенограмме. Поэтому при обнаружении ортопедом пальпируемого плотного образования в области коленного или голеностопного сустава служит поводом для проведения рентгена в двух проекциях. Экзостоз отображается на снимках в виде образования с четкими границами, нередко в виде цветной капусты из-за появления очагов обызвествления в хрящевой капсуле. При этом линия суставной щели остается нормальной, что позволяет дифференцировать остеохондрому от остеофита.
Но хрящевая ткань не рентгенконтрастна. Поскольку именно в ней могут возникать злокачественные клетки, для получения полной информации о природе новообразования дополнительно назначаются КТ и МРТ. Особенно информативна магнитно-резонансная томография, показывающая не только точные размеры хрящевой шапочки, но и степень вовлечения в патологический процесс сосудисто-нервного пучка. Она же дает исчерпывающие данные для планирования тактики лечения, хотя в виду высокой стоимости обследования проводится не всегда.
Лечение экзостоза
Единственным способом лечения экзостоза является хирургическое удаление. Но если остеохондрома обнаружена случайно, не беспокоит пациента и не создает риска развития осложнений, лечение не показано. Больным рекомендуется только раз в 6—12 месяцев посещать ортопеда и выполнять контрольный рентген для отслеживания динамики изменения состояния новообразования.
Показаниями к операции являются:
· крупные размеры образования или быстрый рост;
· присутствие стойких болей;
· возникновения сосудистых или неврологических расстройств;
· деформация нижней конечности;
· перелом основания экзостоза;
· появление рентгенологических признаков озлокачествления.
Противопоказаниями к операции служат:
· острые воспалительные процессы в организме;
· гнойно-воспалительные процессы в мягких тканей в проекции новообразования;
· обострение хронических заболеваний;
· декомпенсированная форма сахарного диабета;
· общее тяжелое состояние больного.
Если есть показания к операции и отсутствуют явные противопоказания, пациент проходит несложное предоперационное обследование. Оно включает выполнение свежих рентгеновских снимков, сдачу ОАК, ОАМ, биохимического анализа крови. После этого подбирается методика удаления экзостоза и назначается дата операции.
В большинстве случаев применяется краевая резекция. Хирургическое вмешательство выполняется под общим наркозом и заключается в получении доступа к костно-хрящевому образованию, его срезании единым блоком в пределах здоровых тканей вместе с хрящевой шапочкой с помощью долота, осциллярной пилы, дрели или бора. Важной задачей хирурга является удаление всех частей опухоли до здоровых тканей. В противном случае возможен рецидив. После ревизии кости и ее обработки фрезами на рану накладываются швы. В таких ситуациях пациент остается в стационаре 3 дня, после чего возвращается домой. Швы снимаются через неделю или немногим долее. С этого момента допускается возвращение к повседневным обязанностям.
Лечение экзостоза малоберцовой кости обычно осуществляется методом сегментарной резекции, особенно при появлении признаков озлокачествления. Он предполагает удаление фрагмента кости вместе с новообразованием. Это требует проведения костной пластики, замещения недостающего фрагмента кости и, соответственно, более длительной и сложной реабилитации.
В 98% случаев после проведения операции наступает полное выздоровление.