Эпителиальное образование ободочной кишки 0 11а что это
Что такое полип толстой кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кравченко А. Б., эндоскописта со стажем в 10 лет.
Определение болезни. Причины заболевания
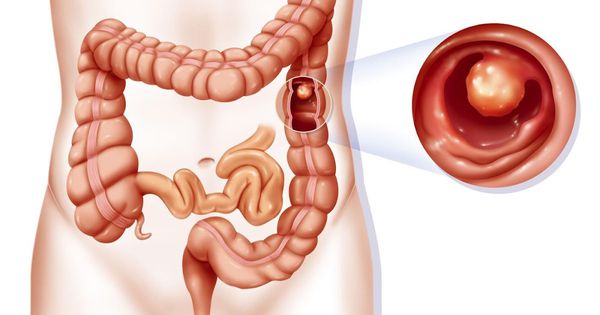
Полип толстой кишки (Colon polyp) — это патологическое разрастание железистой ткани на слизистой оболочке толстой кишки в виде объёмного образования.
Вместо термина «полип» врачи стали чаще использовать сочетание «эпителиальное образование», которое указывает на его клеточное строение (гистологическую принадлежность).
При полипах толстой кишки нет таких симптомов, которые бы точно указывали на это заболевание. Может появиться боль в животе неопределённого характера и патологические примеси в кале в виде крови и слизи.
Полипы толстой кишки являются доброкачественными образованиями, но со временем они могут перерождаться в злокачественные. Для профилактики колоректального рака их нужно своевременно выявлять и удалять.
Распространённость
Заболеваемость увеличивается с возрастом, обычно полипы толстой кишки развиваются после 40 лет, но могут возникать и раньше, если есть генетическая предрасположенность. Например, при семейном аденоматозном полипозе толстой кишки (FAP) полипы можно обнаружить уже в подростковом возрасте, в случае наследственного неполипозного колоректального рака (HNPCC) полипы развиваются в 20 – 40 лет.
Факторы риска развития полипов кишечника
Симптомы полипа толстой кишки
Клиническая картина при полипах толстой кишки зависит от таких факторов, как размеры, количество, локализация и гистологическое строение. Одиночные и мелкие, в том числе и множественные полипы, могут ничем не проявляться и быть случайной находкой при колоноскопии. Из-за крупных полипов сужается просвет кишки, что затрудняет нормальное продвижение каловых масс. В этом случае у больных появляются жалобы: боли в животе неопределённого характера, чаще периодические, неустойчивый стул с преобладанием поноса, вздутие живота, общее недомогание, потеря веса.
Патогенез полипа толстой кишки
Согласно одной из принятых теорий развития опухолей, эпителий желудочно-кишечного тракта, как и любая другая часть организма, в процессе жизнедеятельности подвергается воздействию вредных факторов окружающей среды. Из-за этого возникает хроническое воспаление.
Хронический воспалительный процесс в слизистой оболочке кишечника повреждает ДНК клеток, в результате чего в клетках накапливаются генетические мутации. При этом мутации обычно возникают в участках ДНК, ответственных за выживаемость и рост клетки.
Классификация и стадии развития полипа толстой кишки
Классификация полипов толстой кишки по количеству:
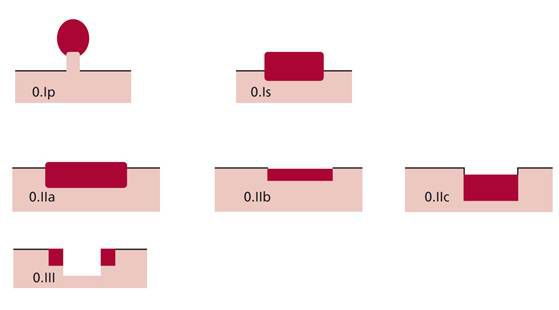
Парижская классификация делит все эпителиальные образования желудочно-кишечного тракта по форме:
Парижская классификация в описании эпителиальных образований толстой кишки позволяет оценивать риск озлокачествления и планировать оптимальный метод удаления:
По микроскопическому типу строения ткани, составляющей полип:
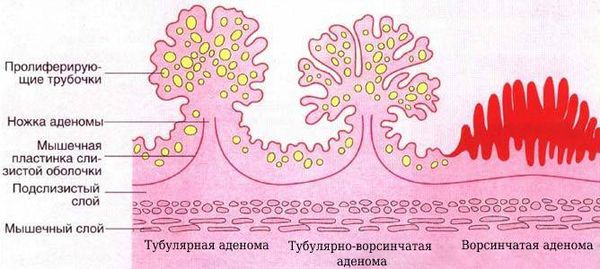
1. Аденомы. Выделяют три гистологических вида:
2. Зубчатые образования. Их так называют из-за характерной «пилообразной» структуры желёз. У зубчатых образований небольшие размеры, они протекают бессимптомно. Выявляются при скрининговой колоноскопии или во время обследования по поводу других заболеваний. Выделяют три основные категории:
3. Ювенильные (гамартоматические) образования. Это врождённые новообразования, которые представляют собой разрастание железистого эпителия и подлежащей соединительной ткани. Встречаются у детей и подростков. Клинически проявляются неустойчивым стулом со склонностью к диарее и периодически возникающими неприятными ощущениями в животе. С течением времени клиническая картина прогрессирует, присоединяется общая слабость и плохой аппетит. Часто течение болезни осложняется толстокишечным кровотечением различной интенсивности. Ювенильные образования обычно не становятся злокачественными.
Осложнения полипа толстой кишки
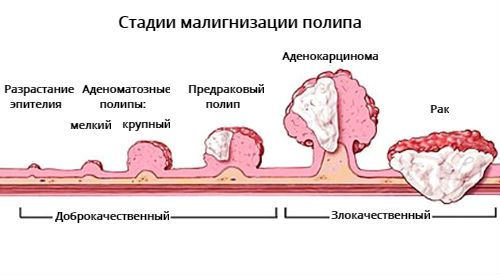
Количество клеток с предраковыми изменениями зависит от размера аденомы: чем больше размер полипа, тем выше вероятность развития в нём злокачественного процесса. Также имеет значение нарушение местного клеточного иммунитета, накопление мутаций в клетках и др. [10] Генетические мутации и показатели местного иммунитета тканей не проявляются клинически, их можно исследовать только в лабораториях.
Когда полип перерождается в рак, пациент может не заметить никаких изменений, но иногда симптомы нарастают:
Предраковый полип отличается от аденокарциномы в полипе и инвазивного рака. В процессе развития аденомы в ней могут появиться клетки с первой, второй и третьей степенью дисплазии, так образуется предраковый полип. При прогрессии дисплазии образуется аденокарцинома, её клетки начинают прорастать через ножку аденомы или стенку кишки т. е. развивается стадия инвазивного рака.
К другим осложнениям можно отнести полную или частичную кишечную непроходимость с появлением запора, вздутия живота, рвоты и других симптомов.
Диагностика полипа толстой кишки
Основными методами диагностики полипа толстой кишки являются анализ кала на скрытую кровь и колоноскопия.
Определение скрытой крови в кале. Исследование выполняется в рамках скрининга колоректального рака и диспансеризации населения в целом. Это наиболее безопасный и простой лабораторный метод диагностики полипов толстой кишки, который основан на определении гемоглобина в кале. Даже минимальные концентрации гемоглобина могут указывать на скрытое, клинически не проявляющееся кровотечение из желудочно-кишечного тракта.
Так как тест может давать ложноположительные и ложноотрицательные результаты, его может оказаться недостаточно для установки диагноза. Чтобы подтвердить или опровергнуть диагноз, нужно провести колоноскопию.
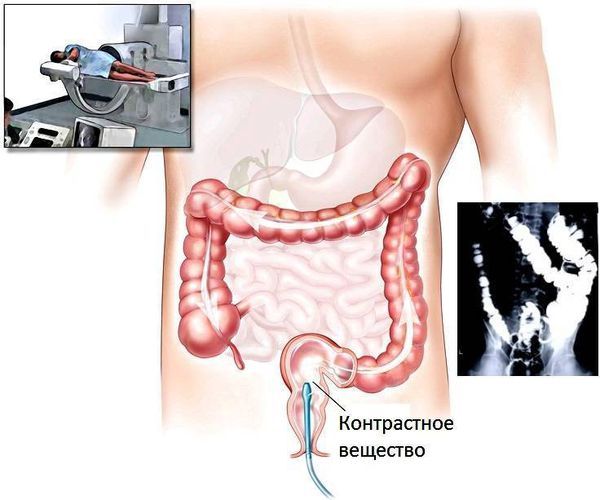
Колоноскопия. Это наиболее информативный метод диагностики полипов толстой кишки. Её рекомендуется делать всем в 45 лет, а если есть факторы риска (полипоз, колоректальный рак у родственников) — раньше. Это инструментальный метод, при котором врач в реальном времени осматривает слизистую оболочку толстой кишки c помощью гибкого эндоскопа. Во время колоноскопии можно детально рассмотреть патологическое образование, взять материал для гистологического исследования или полностью удалить новообразование.
Исследование выполняется после тщательной очистки кишки от содержимого. За 3 – 5 дней до исследования необходимо соблюдать диету с низким содержанием клетчатки. Это значит, что нужно исключить продукты растительного происхождения: фрукты, ягоды, овощи, зелень, злаковые, отруби. Также нужно применять слабительные препараты. Желательно использовать препараты большого или малого объёма (4 или 2 литра раствора) на основе полиэтиленгликоля. Схема приёма может быть двухэтапной или одноэтапной:
В 95 % случаев одной из этих схем достаточно, чтобы очистить слизистую кишки. Стоит лишь учитывать, что двухэтапная схема переносится пациентами легче, так как за один раз нужно принять меньший объём препарата.
Сигмоскопия — исследование, при котором врач осматривает не всю кишку, как при колоноскопии, а только её начальные отделы: прямую и сигмовидную кишку. Имеет такую же точность, как и колоноскопия. Этот метод применяется редко из-за широкого распространения колоноскопии.
Если нет возможности провести колоноскопию, то могут применяться другие методы диагностики:
Лечение полипа толстой кишки
Лечение полипов толстой кишки только хирургическое. Методов лекарственной терапии не разработано.
Чтобы предотвратить развитие колоректального рака, все полипы толстой кишки необходимо удалять. Исключение составляют мелкие гиперпластические полипы в прямой кишке и дистальном отделе сигмовидной кишки (рядом с прямой кишкой).
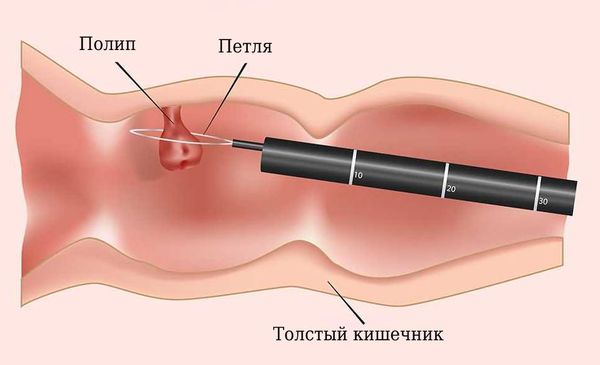
Метод удаления полипов зависит от технического оснащения клиники, подготовки медицинского персонала и особенностей клинического течения заболевания. Эндоскопическая полипэктомия — наиболее рациональный и безопасный метод удаления эпителиальных новообразований толстой кишки. Когда возможности гибкой эндоскопии были не так обширны, полипы удаляли хирургически: вскрывали брюшную полость и кишку, удаляли полип, после чего ушивали разрезы.
Методика удаления полипов зависит от внешнего вида, размеров и гистологического строения:
Все удалённые полипы, независимо от размеров, необходимо извлечь для гистологического исследования.
Рецидивы полипов после удаления могут возникнуть, если размер удалённого полипа более 40 мм, если в процесс вовлечён илеоцекальный клапан, разделяющий тонкую и толстую кишку, или ранее были неудачные попытки резекции.
Осложнения полипэктомии
Прогноз. Профилактика
Прогноз при полипах толстой кишки будет благоприятным, если их вовремя диагностировать и удалить. Без лечения полип может вызвать колоректальный рак.
Полипы толстой кишки растут медленно: обычно рак развивается примерно через 10 лет после образования небольшого полипа толстой кишки. Но если у пациента есть предрасположенность к наследственному неполипозному колоректальному раку, то озлокачествление происходит быстрее.
Полипэктомия не устраняет факторы риска образования новых полипов кишки, но снижает риски возникновения колоректального рака.
Профилактика развития полипов толстой кишки
Первичная профилактика. Чтобы предотвратить развитие полипов толстой кишки, рекомендуется вести здоровый образ жизни:
Также важно проходить скрининг на выявление злокачественных новообразований толстого кишечника:
Пациенты с генетической предрасположенностью к наследственному неполипозному колоректальному раку должны проходить обследование на полипы толстой кишки каждые 1–2 года.
Вторичная профилактика проводится, чтобы как можно раньше диагностировать рецидив и выявить вновь образовавшиеся полипы. Персональные рекомендации могут давать врачи-эндоскописты, онкологи или гастроэнтерологи, но только лечащий врач знает всё о течении заболевания и сопутствующих патологиях конкретного больного, поэтому именно он определяет стратегию наблюдения пациента и время выполнения последующей колоноскопии.
Эпителиальное образование ободочной кишки 0 11а что это
В червеобразном отростке можно часто встретить метастазы опухолей органов брюшной полости. В случае обсеменения брюшины метастатические узелки располагаются на серозной оболочке, при лимфогенном или гематогенном метастазировании скопления опухолевых элементов чаще обнаруживают неравномерно по периметру отростка, концентрируясь обычно у его ворот. Нередко группы опухолевых клеток обнаруживают в лимфатических щелях и сосудах стенки.
Чаще всего в слизистой оболочке отростка встречают гиперпластические полипы, аналогичные гипернластическим полипам толстой кишки. Гамартомные полипы (ювенильные, Пейтца Егерса) встречают редко. Несколько чаще они обнаруживаются в отростке при диффузном полипозе толстой кишки.
Эндометриоз. В стенке отростков, удаленных у женщин пубертатного возраста, могут встречаться очаги эндомегриоза обычно в субсерозном слое в виде нечетко отграниченных сине-багровых пятен или бляшек. Возможно сочетание с эндометриозом других органов. Гистологическая картина обычно типична для эндомегриоза. Однако в случаях со скудной стромой и полиморфизмом эпителия желез обнаруженные изменения можно принять за метастаз железистого рака, который чаще располагается в наружных слоях отростка.
Эпителиальные опухоли толстой кишки.
Доброкачественные эпителиальные опухоли толстой кишки до недавнего времени имели множество обозначений: полип, кишечный полип, слизистый полип, ворсинчатый полип, папиллома, ворсинчатая опухоль, железистый полип. Такие термины, как полип или ворсинчатая опухоль, отражают лишь макроскопические особенности опухоли и не несут в себе гистологическое содержание. Гистологическое строение эпителиальной опухоли точнее отражает термин «аденома». Выделяют 3 тина аденом: тубулярную, ворсинчатую и тубулярно-ворсинчатую.
Дифференциальная диагностика различного вида аденом строится на соотношении железистых и ворсинчатых структур.
Тубулярная аденома (железистый полип) — наиболее распространенная доброкачественная опухоль толстой кишки, составляет около 60% всех удаленных аденом. Тубуляриые аденомы имеют ножку или широкое основание, поверхность их гладкая или крупнодольчатая. При микроскопическом исследовании состоят из большого числа округлых или извитых желез, довольно тесно примыкающих друг к другу, и слабо развитой стромы с большим количеством тонкостенных сосудов. В строме обычно отмечают лимфоидную инфильтрацию разной степени выраженности. Дисплазия эпителия тубулярных аденом, как правило, умеренная. Наблюдают определенную зависимость между увеличением размеров аденомы и степенью дисплазии.
Малигнизацию выявляют редко (0,2—2%), особенно низок этот процент в группе аденом диаметром менее 0,5 см.
Ворсинчатые аденомы в отличие от тубулярных имеют большие размеры, превышающие в подавляющем большинстве случаев 1 см. Наряду с полиповидными формами на ножках или на широком основании наблюдают своеобразные стелющиеся («ковровые») ворсинчатые аденомы, занимающие изредка десятки квадратных сантиметров поверхности слизистой оболочки толстой кишки. Обильное выделение слизи (до 1 литра и более), описывавшееся как типичный клинический симптом у больных ворсинчатыми аденомами, всгречается редко даже при крупных опухолях. Микроскопически выявляют многочисленные тонкие ворсинки с заостренными кончиками, прослеживающиеся от верхушек до основания, которое располагается вблизи мышечной мембраны слизистой оболочки. На косых срезах ворсинки выглядят как островки рыхлой соединительной ткани, окруженные эпителием, чего никогда не наблюдают на таких же срезах, проходящих через железистые структуры.
В ворсинчатых аденомах степень дисплазии эпителия выражена обычно значительнее, чем при других формах аденом, так же как и частота малигнизации, составляющая от 24 до 60%. Наряду с этим встречаются ворсинчатые аденомы с высокодифференцированным эпителием, содержащим большое количество бокаловидных клеток.
Второе место по распространенности после тубулярных аденом занимают тубулярво-ворсинчатые аденомы. Поверхность их дольчатая, местами ворсинчатая, они часто располагаются на широком основании. Изредка эти аденомы могут стелиться по поверхности кишки без формирования полипа, что придает им сходство с «ковровыми» ворсинчатыми аденомами. При микроскопическом исследовании железы, составляющие большую часть аденомы, извитые неправильной формы, с наличием сосочков, выступающих над поверхностью полипа и в просвет желез. Встречают кистозно расширенные железы с прорывом скопившейся в них слизи в строму и развитием в этой зоне воспалительной реакции. В редкие случаях обнаруживают плоскоклеточную метаплазию эпителия.
Малигнизация в группе тубулярно-ворсинчатых аденом составляет около 10%. Учитывая, что существует прямая зависимость между нарастанием степени дисплазии эпителия аденом и их малигнизацией, при описании аденом следует отмечать и выраженность дисшшзии. При слабой сгепени дисплазии железы имеют правильную округлую форму, их эпителий располагается в один ряд. Ядра эпителиальных клеток незначительно увеличены, фигуры митоза встречаются редко. В железах много бокаловидных клеток. При значительной (тяжелой) дисплазии наблюдают выраженную структурную и клеточную атинии. Железы имеют неправильную форму с развитием на отдельных участках криброзных структур. Эпителий желез становится псевдомногорядным, что обусловлено увеличением размеров ядер и смещением их (в части клеток в апикальном направлении). Ядра гиперхромные, число фигур митоза может увеличиваться. Бокаловидные клетки встречаются редко или полностью отсутствуют. Из-за плотного примыкания желез друг к другу строма определяется в виде тонких прослоек.
При умеренной дисплазии изменения соответствуют промежуточному положению между описанными группами.
Наиболее важным для патологоанатома вопросом является определение границы между значительной дисплазией и началом рака. По мнению отдельных исследователей, эта стадия должна квалифицироваться как рак in situ. Однако для органов желудочно-кишечного тракта, по утверждению некоторых ведущих специалистов, нет обоснованных критериев, которые позволяли бы отличать рак in situ от значительной дисплазии эпителия аденом, и такие изменения предлагают объединить в одну группу со значительной дисплазией эпителия или выделить их в группу резко выраженной дисплазии. Эти предложения аргументируют еще и тем, что пока опухоль ограничена пределами слизистой оболочки, лимфогенные метастазы практически не возникают.
Рак развивающийся из аденом, но классификации ВОЗ диагностируют в тех случаях, когда обнаруживают прорастание раковых комплексов в мышечную мембрану слизистой оболочки или подслизистую основу. Однако следует иметь в виду, что изредка сходные изменения могут быть обусловлены псевдокарциноматознои инвазией, вызванной травматическим перемещением эпителия в подслизистую основу, например при перекруте ножки полипа. В этих случаях железы, проникающие под эпителий, могут иметь неправильную форму, заполняться слизью, однако выстилающий их эпителий не имеет признаков выраженной дисплазии, а в окружающей ткани часто определяют следы старых или свежих кровоизлияний.
Среди тубулярных и тубулярно-ворсинчатых аденом изредка встречаются опухоли, железы которых выстланы не «темными» дисплазированными всасывающими клетками, характерными для обычных аденом, а секретирующими бокаловидными клетками. Количество и размеры их значительно увеличены, многие клетки имеют сходство с перстневидными, что придает этим аденомам своеобразный «светлоклеточный» характер.
ОПУХОЛИ ОБОДОЧНОЙ КИШКИ
Диагностика заболевания
Для диагностики опухолей ободочной кишки применяется рентгенологическое исследование (ирригоскопия), эндоскопическое исследование (колоноскопией), пальцевое и эндоскопическое исследование прямой кишки (ректороманоскопия).
Клинические проявления рака ободочной кишки
Клинические проявления рака ободочной кишки во многом зависят от места расположениязлокачественного новообразования, степени распространения опухолевого процесса и наличия осложнений, отягчающих течение основного заболевания.
Наиболее частые симптомы: боли в животе, нарушение моторно-эвакуаторной функции кишки клинически проявляющиеся чередованием запоров и поносов, патологические выделения с калом, изменение общего состояния больного и, наконец, пальпируемая через переднюю брюшную стенку опухоль.
Боли в животе – наиболее частый симптом рака ободочной кишки и отмечаются практически у 80% пациентов. В клинических наблюдениях при правосторонней локализации опухоли боли, как один из первых симптомов рака, встречались в 2-3 раза чаще, чем при раке левой половины. Этот факт объясняется нарушением двигательной функции: маятникообразное перемещению содержимого кишечника из тонкой кишки в слепую и обратно.
Спастические сокращения кишечника, проталкивающего каловые массы через частично перекрытый опухолью просвет кишки, вызывают болевые ощущения. Внутриопухолевое и перифокальное воспаление кишечной стенки, часто сопутствующее распадающимся инфицированным опухолям, усугубляет боль.
Опухоли ободочной кишки могут длительное время протекать без болевого синдрома и только при распространении новообразования за пределы кишечной стенки, при переходе на брюшину и окружающие органы появляются боли, интенсивность и периодичность которых может быть различной. В зависимости от локализации опухоли болевой синдром может симулировать хронические аппендицит, холецистит, язвенную болезнь желудка и 12-перстной кишки, хронический аднексит.
Для злокачественных новообразований правой половины ободочной кишки характерно сочетание болевого синдрома, гипертермической реакции (повышение температуры), лейкоцитоза и ригидности (напряженность) мышц передней брюшной стенки. Клинические проявления заболевания напоминают деструктивный аппендицит, и правильный диагноз удается установить только во время ревизии органов брюшной полости в процессе хирургического вмешательства. Анализ клинического течения рака правой половины ободочной кишки показал, что почти в 60% случаев наличие опухоли сопровождается болями в правых отделах живота, кишечными расстройствами, гипертермией, наличием симптомов интоксикации и анемией.
Такое сочетание клинических симптомов является характерным для токсико-анемической формы рака ободочной кишки.
Нарушения моторно-эвакуаторной функции толстой кишки приводят к застою кишечного содержимого и обусловливают такие симптомы дискомфорта как чувство тяжести в животе, потерю аппетита, тошноту. Важную роль в развитии кишечного дискомфорта играют рефлекторные функциональные нарушения других органов пищеварительной системы. Всасывание продуктов распада воспаленной слизистой оболочкой, изменение нормального состава кишечной микрофлоры, сопровождающееся появлением патогенных штаммов, выделяющих экзо- и эндотоксинов, приводит к развитию синдрома эндогенной интоксикации. Функциональные расстройства желудочно-кишечного тракта у больных раком ободочной кишки проявляются нарушением пассажа содержимого, запором, вздутием живота, приступообразными болями.
Скопление каловых масс выше опухоли сопровождается усилением процессов гниения и брожения, приводя к вздутию живота с задержкой стула и газов.
В тех случаях, когда течение опухолевого процесса осложняется развитием явлений кишечной непроходимости, в клинической картине больных раком ободочной кишки преобладают такие симптомы как вздутие живота с затрудненным отхождением кала и газов, тошнота, отрыжка, рвота. Боли носят приступообразный характер. По мнению ряда авторов при локализации злокачественной опухоли в левой половине толстой кишки стенозирующий характер опухолевого роста приводит к сужению просвета кишки, вследствие чего каловые массы, скапливаясь выше опухоли могут пальпироваться через брюшную стенку и иногда ошибочно принимаются за опухоль.
Одними из довольно частых и сравнительно ранних клинических проявлений рака ободочной кишки являются патологические выделения из прямой кишки. К таковым относят слизь, кровь, гной, опухолевые массы и др. Наиболее часто патологические примеси в кале отмечены при левосторонней локализации опухоли толстой кишки, нежели при расположении опухоли в правой половине (62,4% и 18,5% соответственно). Значительно реже отмечены выделения гноя, фрагментов опухолевых масс, свидетельствующие о присоединении воспалительного процесса, приводящего к распаду опухоли, инфицированию и образованию перифокальных и внутриопухолевых гнойников. Во всяком случае, наличие таких выделений довольно часто свидетельствует о распространенном опухолевом процессе.
Одним из симптомов, свидетельствующих о далеко зашедшем опухолевом процессе, является пальпируемая через брюшную стенку опухоль. Частота этого симптома колеблется от 40 до 60%.
Любой из перечисленных выше симптомов (боль, кишечные расстройства, наличие патологических примесей в стуле) может присутствовать при любом заболевании кишечника, не только опухоли. Анализ клинического течения рака ободочной кишки свидетельствует о значительном проценте диагностических ошибок (до 35%), приводящих к госпитализации в общетерапевтические и инфекционные клиники для лечения анемии неясной этиологии, дизентерии и др. Высоким остается процент больных, госпитализируемых в общехирургические стационары по экстренным показаниям на высоте обтурационной кишечной непроходимости.
Выделяются следующие клинические формы рака ободочной кишки:
Необходимо подчеркнуть, что выделение клинических форм, в известной степени, условно и главным образом характеризует ведущий симптомокомплекс. Тем не менее, знание проявлений рака ободочной кишки позволяет заподозрить наличие опухоли даже в тех случаях, когда заболевание протекает с незначительно выраженными кишечными расстройствами.
Осложненные формы рака ободочной кишки
К осложнениям, довольно часто сопутствующим раку ободочной кишки, оказывающих непосредственное влияние на течение заболевания и прогноз опухолевого процесса относятся кишечная непроходимость различной степени выраженности, перифокальный воспалительный процесс, перфорация опухоли, кишечное кровотечение, а также распространение опухоли на окружающие органы и ткани.
По данным литературы, частота развития кишечной непроходимости у больных раком ободочной кишки составляет от 10 до 60%. Столь выраженные различия в частоте этого осложнения во многом обусловлены тем обстоятельством, что подавляющее большинство больных с осложненным течением опухолевого процесса попадают в скоропомощные хирургические стационары, а не в специализированные лечебные учреждения.
Клиническое течение заболевания во многом зависит от степени выраженности кишечной непроходимости. При декомпенсированной форме кишечной непроходимости (резкое вздутие живота с задержкой стула и газов, рвота, схваткообразные боли по всему животу на фоне выраженных расстройств метаболизма), показано экстренное хирургическое вмешательство, объем и характер которого зависит не только от локализации опухоли, но и от тяжести развившегося осложнения. В случаях компенсированной формы обтурационной кишечной непроходимости, довольно часто эффективными оказываются консервативные мероприятия, позволяющие подготовить больного к плановой операции.
Пассаж жидкого кишечного содержимого сохраняется при сужении просвета кишки до 0,8-1 см, при раке правой половины ободочной кишки явления илеуса (кишечной непроходимости) обычно возникают при больших размерах опухоли. По мере прогрессирования стеноза образуется расширение кишки выше опухоли, приводящее к скоплению каловых масс и появлению ноющих болей в животе, временами носящих схваткообразный и спастический характер.
При локализации опухоли в левых отделах ободочной кишки развитию кишечной непроходимости часто предшествуют запоры, чередующиеся с обильным зловонным жидким стулом. В случаях декомпенсированной кишечной непроходимости к расстройству функции органов желудочно-кишечного тракта довольно быстро присоединяются метаболические расстройства, приводящие к нарушению жизненно важных функций органов и систем.
Большую опасность при раке ободочной кишки представляют внутриопухолевые и перифокальные воспалительные процессы. Частота таких осложнений достаточно велика: от 12 до 35%.
Воспалительные изменения в опухоли, обусловленные наличием в кишечном содержимом большого количества вирулентных микроорганизмов, качественный и количественный состав которой изменяется при распаде опухолевой ткани, приводят к инфицированию и формированию воспалительных инфильтратов и гнойников.
В большинстве клинических наблюдений при гистологическом исследовании удаленных препаратов у больных с перифокальным воспалительным процессом отмечалось изъязвление опухоли и признаки острого гнойного воспаления с формированием абсцессов, некрозов и свищей в толще жировой ткани, строме опухоли или в лимфатических узлах.
Перфорация кишечной стенки и кровотечение из распадающейся опухоли – наиболее грозные осложнения этого заболевания. Длительный стаз кишечного содержимого на фоне хронической кишечной непроходимости в сочетании с трофическими расстройствами стенки кишки приводят к образованию пролежней и перфорации.
Наиболее неблагоприятной для прогноза является перфорация опухоли в свободную брюшную полость, приводящая к разлитому каловому перитониту. При перфорации отрезка кишки, лишенного брюшинного покрова, острый гнойный очаг формируется в забрюшинном пространстве. У ряда больных точечное перфорационное отверстие прикрывается сальником, либо расположенным рядом органом, приводя к образованию перифокального воспалительного процесса, распространяющегося на близлежащие органы и ткани. Перифокальное и внутриопухолевое воспаление, осложняющее течение основного заболевания с одной стороны, и перфорация опухоли ободочной кишки с другой, являются звеньями одного и того же патологического процесса, в основе которого лежит инфицирование пораженного отдела ободочной кишки условно патогенными штаммами микроорганизмов, проникающими через патологически измененную кишечную стенку.
Диагностика
Совершенствование методов клинического обследования больного с применением современной рентгенологической и эндоскопической техники, использование широкого арсенала скрининговых методов диагностики до последнего времени существенно не улучшило раннее выявление рака ободочной кишки. Более 70% больных раком ободочной кишки на момент госпитализации имели III и IV стадии заболевания. Только 15% из них обратились к специалисту в сроки до 2 месяцев с момента появления первых симптомов заболевания. Менее чем у половины из осмотренных больных диагноз был установлен в сроки до 2 месяцев от начала заболевания, а у каждого четвертого для выяснения характера заболевания потребовалось более полугода. Довольно часто встречающиеся диагностические ошибки приводили к выполнению необоснованных хирургических вмешательств, физиотерапевтических процедур, приводящих к диссеминации опухолевого процесса.
Диагноз рака ободочной кишки устанавливают на основании рентгенологического и эндоскопического исследований. Не менее важным методом физикального обследования больного является пальпация живота, позволяющая не только выявить опухоль в брюшной полости, но и оценить ее консистенцию размеры, мобильность.
По данным ряда авторов, в 60-70% случаев опухоль толстой кишки доступна пальпации.
Определение степени распространения опухолевого процесса
Программа обследования больного до операции, кроме уже перечисленных традиционных методов, включает в себя специальные рентгенологические и радиоизотопные исследования.
В основе гематогенного метастазирования лежит процесс эмболизации раковыми клетками путей венозного оттока из органа, пораженного опухолевым процессом. Проникновение опухолевых клеток в венозные сосуды происходит в результате инвазии и разрушения опухолью стенки сосуда. Основная масса венозной крови у больных колоректальным раком по системе нижней и верхней брыжеечных вен поступает в воротную вену, что объясняет факт основной локализации отдаленных метастазов в печени.
Ультразвуковое исследование нашло широкое распространение для оценки степени распространения опухолевого процесса. Оно основано на принципе регистрации отраженной ультразвуковой волны от границ раздела тканей, отличающихся по плотности и строению. Обладая высокой разрешающей способностью и информативностью, ультразвуковое исследование практически безвредный диагностический метод, позволяющий визуализировать опухолевые узлы размерами
0,5-2,0 см.
Анатомо-топографическое строение печени, хорошее распространение в ней ультразвука обусловливает высокую информативность исследования. Важным является тот факт, что УЗИ помогает определить не только характер патологических изменений в печени, но и установить локализацию и глубину залегания очаговых изменений. При выполнении ультразвуковой томографии получается послойное изображение внутренней структуры печени и выявляются патологические объемные образования или диффузные изменения. УЗИ печени возможно повторять довольно часто без ущерба для организма больного, что позволяет оценивать результаты проводимого лечения.
Применение рентгеновской компьютерной томографии (КТ) в медицине способствовало значительному улучшению диагностики различных патологических состояний.
Компьютерная томография обладает следующими важными преимуществами перед другими методами обследования:
По данным исследователей, при анализе КТ-картины метастатических опухолей колоректального рака в 48% случаев опухолевые узлы содержали кальцинаты, а иногда выявляли тотальное обызвествление метастатических опухолей.
Радионуклеидные (изотопные) методы диагностики и оценки степени распространения колоректального рака в повседневной практической работе лечебных учреждений используются достаточно редко. Одним из таких методов является позитивная сцинтиграфия, основанная на использовании таких специфических препаратов, как галлий в виде цитратного комплекса, а также меченый изотопом индия блеомицин.
ЛЕЧЕНИЕ РАКА ОБОДОЧНОЙ КИШКИ
Выбор вида хирургического вмешательства и обоснование его объема
История хирургического лечения рака ободочной кишки насчитывает более 150 лет. Reybard в 1833 году выполнил первую резекцию ободочной кишки по поводу злокачественной опухоли с формированием межкишечного анастомоза. В России в 1886 году Е.В. Павлов выполнил первую резекцию слепой кишки по поводу ее злокачественной опухоли с анастомозом между восходящей ободочной и подвздошной кишкой. В отличие от манипуляций на тонкой кишке резекция толстой кишки, по мнению В. Шмидена (1910 г.) относится к числу самых ответственных хирургических вмешательств, связанных с существованием таких особенностей, как наличие патогенной микрофлоры в содержимом полого органа, отсутствие брыжейки в фиксированных участках ободочной кишки, более тонким слоем мышечной оболочки. Указанные особенности толстой кишки предопределяют повышенную требовательность к надежности формирования межкишечных анастомозов с учетом анатомических особенностей различных отделов ободочной кишки и адекватности кровоснабжения анастомозируемых сегментов.
Основным недостатком данных хирургических вмешательств является наличие хоть и временной колостомы – вывода кишки на переднюю брюшную стенку. Поэтому в специализированных онкопроктологических клиниках происходит переосмысление показаний к выполнению двухэтапных хирургических вмешательств, считая их оправданными лишь у ослабленных больных с явлениями декомпенсированной кишечной непроходимости.
Объем и характер хирургического вмешательства по поводу рака ободочной кишки зависит от ряда факторов, среди которых важнейшими являются локализация, степень распространения опухоли, наличие осложнений основного заболевания, а также общее состояние больного.
Выбор вида хирургического вмешательства при осложненном течении рака ободочной кишки
Большинство больных колоректальным раком поступают в специализированные лечебные учреждения в III и IV стадии опухолевого процесса. У многих из них отмечаются различные осложнения (обтурационная форма кишечной непроходимости, перфорация опухоли, кровотечение и перифокальный воспалительный процесс), нередко требующие выполнения экстренного хирургического вмешательства.
Результаты оперативных вмешательств у больных с осложненным колоректальным раком в известной мере зависят от квалификации оперирующего хирурга, его способности оценить степень и выраженность патологического процесса, осложняющего течение основного заболевания, и учетом общего состояния больного.
При выборе вида хирургического вмешательства стремятся не только избавить больного от острого хирургического осложнения, но и при возможности выполнить радикальную операцию.
Одним из наиболее опасных осложнений рака ободочной кишки является перифокальное и внутриопухолевое воспаление, часто распространяющееся на окружающие ткани. Частота подобного осложнения достаточно высока и колеблется от 6% до 18%. Это осложнение проявляется клиникой острого воспаления и интоксикацией, а распространение процесса на соседние органы и окружающие ткани способствует образованию инфильтратов, абсцессов, флегмон. Нередко выраженный воспалительный процесс в опухоли и окружающих ее органах трактуют как опухолевую инфильтрацию, что является причиной неадекватного объема хирургического вмешательства.
Наличие перифокального и внутриопухолевого воспаления при раке ободочной кишки оказывает существенное влияние на выбор объема и характера хирургического вмешательства лишь в тех случаях, когда воспалительный процесс распространяется на окружающие органы и ткани, и вынуждает прибегать к выполнению комбинированных хирургических вмешательств.
Комбинированные операции при раке ободочной кишки
Расширение объема хирургического вмешательства, обусловленное распространением злокачественной опухоли на близлежащие органы и ткани увеличивает продолжительность операции, травму и кровопотерю. Выход опухоли за пределы кишечной стенки свидетельствует о далеко зашедшем неопластическом процессе, но отсутствие отдаленных метастазов, позволяет выполнить комбинированную операцию, которая, улучшая качество жизни больных, избавляет от тяжелых осложнений опухолевого процесса и создает реальные предпосылки для применения специфических методов противоопухолевого лечения.
Паллиативные хирургические вмешательства у больных раком ободочной кишки
Почти у 70% больных раком ободочной кишки в момент выполнения хирургического вмешательства устанавливают III и IV стадию заболевания, а у каждого третьего больного, из числа оперированных, диагностируют отдаленные метастазы, преимущественно в печень и легкие. Развитие кишечной непроходимости вынуждает прибегать к симптоматическим хирургическим вмешательствам – колостомии, формированию обходного анастомоза у больных с IV стадией заболевания. Однако, все больше хирургов при распространенном колоректальном раке отдают предпочтение паллиативной резекции или гемиколэктомии.
Паллиативная резекция ободочной кишки или гемиколэктомия существенно улучшает качество жизни, избавляя пациента от таких осложнений опухолевого процесса, как гнойно-септические осложнения, кровотечение, распад опухоли с образованием калового свища.
Сравнительный анализ непосредственных и отдаленных результатов лечения больных раком ободочной кишки, подвергшихся резекции или гемиколэктомии, независимо от того, носила ли операция радикальный или паллиативный характер, показал, что частота и характер послеоперационных осложнений были примерно одинаковымии.
Паллиативные хирургические вмешательства в объеме резекции или гемиколэктомии находят все больше сторонников и все чаще являются операцией выбора при метастатическом раке ободочной кишки. Этому способствовало снижение частоты послеоперационных осложнений и летальности, расширение показаний к резекции пораженных метастазами органов (печень, легкие). Определяя показания к выполнению паллиативных хирургических вмешательств в объеме резекции ободочной кишки или гемиколэктомии, учитывается как общее состояние больного, так и степень диссеминации опухоли.
Одним из важных факторов, оказывающих прогноз на течение заболевания у больных, подвергнутых резекции печени по поводу метастазов, является временной интервал между лечением по поводу первичной опухоли и выявлением метастазов в печень. Установлено, что чем больше продолжительность безрецидивного течения опухолевого процесса, тем благоприятнее прогноз хирургического лечения метастазов в печень.
При определении объема хирургического вмешательства по поводу метастатического колоректального рака важную роль играет изучение функционального состояния печени. Печеночная недостаточность сама по себе является одной из основных причин послеоперационной летальности при обширных резекциях печени. Печень является органом с большими компенсаторными возможностями. Достаточно 10-15% здоровой ее паренхимы для полноценного функционирования органа.
Важным вопросом для определения хирургической тактики является количество метастатических узлов в печени. Множественные узлы значительно ухудшают прогноз и являются одной из основных причин отказа от активной хирургической тактики. Однако, наличие множественных узлов, локализующихся в одной анатомической половине печени не являются противопоказанием к хирургическому лечения, хотя, конечно, прогноз у таких больных значительно хуже, чем при единственном и единичных (2-3 узла) метастазах.
Комбинированное лечение рака ободочной кишки
Причины неудач оперативного лечения больных аденокарциномой ободочной кишки – местные рецидивы и отдаленные метастазы. В отличие от рака прямой кишки, при этом заболевании местные рецидивы встречаются относительно редко, а преобладают метастазы в печень. У больных с III стадией рака ободочной кишки местные рецидивы встречаются в 7% случаев, а отдаленные метастазы – в 20%. Возникновение этих неблагоприятных вторичных опухолевых образований обусловлено диссеменацией опухолевых клеток во время операции. Повысить абластичность оперативных вмешательств позволяет предоперационная лучевая терапия, которая в последнее время стала внедряться в практическую деятельность онкопроктологических клиник.
В зависимости от последовательности применения ионизирующего излучения и оперативного вмешательства различают пред-, после- и интраоперационную лучевую терапию.
Предоперационная лучевая терапия
В зависимости от целей, с которыми назначается предоперационная лучевая терапия можно выделить две основные ее формы:
Гибель опухолевых клеток в результате лучевого воздействия приводит к уменьшению размера опухоли, отграничению от окружающих нормальных тканей за счет разрастания соединительнотканных элементов (в случаях длительного предоперационного облучения и отсроченных операций). Реализация положительного эффекта предоперационной лучевой терапии определяется величиной дозы излучения.
В клинических исследованиях было показано, что доза 40-45 Гр приводит к гибели 90-95% субклинических очагов роста. Очаговая доза не более 40 Грей, подведенная по 2 Грея ежедневно в течение 4 недель, не вызывает сложностей в выполнении последующей операции и не оказывает заметного влияния на заживление послеоперационной раны.
Послеоперационная лучевая терапия
Определенными достоинствами послеоперационной лучевой терапии являются:
Для достижения лечебного эффекта при послеоперационной лучевой терапии необходимо подведение высоких доз – не менее 50-60 Грей.
Наличие воспалительных явлений в зоне оперативного вмешательства, нарушение крово- и лимфоснабжения приводит к задержке поступления кислорода к опухолевым клеткам и их комплексам, что делает их радиоустойчивыми. Одновременно, нормальные ткани в состоянии регенерации становятся более радиочувствительными, а именно их в большем объеме надо включать в мишень для послеоперационного облучения, т.к. нужно воздействовать на ложе опухоли, весь послеоперационный рубец и зоны регионарного метастазирования.