голубой невус что это такое
Синий невус
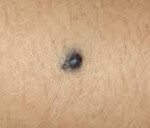
Синий невус (голубой невус, невус Ядассона-Тиче) – небольшое пигментное образование темно-синего или голубого цвета, связанное со значительным локальным скоплением меланина. Как правило, бывает единичным, хотя наблюдаются и множественные синие невусы. Чаще синий невус обнаруживают у женщин всех этнических групп.
Синий невус считается доброкачественным, но меланомоопасным пигментным образованием.
Причины синего невуса
Синий невус считается приобретенным пигментным образованием. Ученые до сих пор не нашли убедительных причин его возникновения.
Симптомы синего невуса
Синий невус может появляться у людей любых возрастных групп, но чаще его впервые обнаруживают уже в среднем возрасте. Он обычно не доставляет пациентам никакого особенного дискомфорта (кроме косметологического дефекта, когда локализуется на лице и имеет крупные размеры). Синий невус обладает следующими клиническими характеристиками:
Классификация синего невуса
Дерматологи выделяют несколько форм синего невуса:
Диагностика синего невуса
В большинстве случаев для точной верификации диагноза бывает достаточно одного визуального осмотра дерматолога. В непонятных и спорных клинических случаях рекомендуется следующее обследование:
Лечение синего невуса
Как правило, доктора выбирают выжидательную тактику. Пациентам необходимо только регулярно приходить на осмотр к дерматологу или онкологу. Удаление синего невуса необходимо только при неудачной локализации, способствующей постоянной травме образования, и при появлении ряда тревожных признаков:
Для удаления синего невуса используют:
Прогноз
Прогноз синего невуса благоприятный, у некоторых пациентов отмечается постепенный медленный рост пигментного образования. Малигнизация синего невуса бывает редко, но лучше его не травмировать.
Голубой невус
Голубой невус или синий невус Ядассона-Тиче (медицинское название) представляет собой доброкачественное новообразование плотной фактуры размером около 1 см. Внешне он выглядит как узелок темного синего или голубого цвета. Окраска образования обусловлена скоплением меланина в слоях кожи. Расцветка может быть неравномерной, более темной к центру. Образование эластичное и подвижное, имеет гладкую поверхность и не вызывает болезненных ощущений при пальпации, не сопровождается зудом.
Невус голубой, как правило, это единичное образование. Но в редких случаях у пациентов диагностируется множественная кожная патология. Новообразование не является врожденной аномалией. Появиться такая отметина может в любом возрасте. Наиболее частые места – лицо, ноги, кисти рук, шея и ягодицы. Однако анатомическое расположение не играет роли в прогнозе развития заболевания. Разве что из-за физиологической локации образование подвергается регулярному травмирующему механическому воздействию.
Почему появляется голубой невус?
Истинные причины появления этого меланоцитарного образования не изучены. Известно только, что природа кожной аномалии кроется, как уже сказано выше, в скоплении клеток, вырабатывающих меланин. Что касается предрасполагающих факторов появления, то к ним медики относят:
Меланоцитарное образование, получившее название «доброкачественная меланома», ведет себя достаточно спокойно. Однако сегодня врачи рекомендуют не наблюдательную тактику, а удаление голубого невуса еще до появления первых признаков перерождения. Это позволяет предупредить рак кожи.
Виды голубого невуса

Для пациентов эта информация может быть полезна тем, что клеточный голубой невус и комбинированный вид образования чаще перерождаются. А определить форму патологии может только врач дерматолог во время комплексного обследования.
Голубой невус опасен?
Из-за внешнего вида и цвета образование часто сравнивают с меланомой. Подтвердить доброкачественность может:
Опасен синий невус, если он начинает стремительно расти. Беспокойство может вызвать шелушение поверхности новообразования, изменение однородности цвета, появление новых узелков в «теле» невуса. Также ткани вокруг проблемной пигментной родинки могут покраснеть, опухнуть. Если вы обнаружили у себя эти симптомы, если при прикосновении к новообразованию и даже без него вы испытываете дискомфорт, боль, следует незамедлительно посетить кабинет дерматолога для диагностики патологии. Важно помнить, что меланома – агрессивный рак со стремительным течением. А факторами, провоцирующими перерождение, являются:
Ни один врач со 100% гарантией не может сказать, переродиться голубой невус кожи или нет. Поэтому его обязательно следует наблюдать, а лучше удалить, чтобы исключить опасность развития рака кожи.
Диагностика голубого невуса
Диагностика образования проводится с использованием специального оборудования. Практикуются такие диагностические методики как дерматоскопия, спектрофотометрический интракутанный анализ, гистологическое исследование, иногда УЗИ.
Они позволяют изучить границы и равномерность распределения меланина в пятне, глубину залегания опухоли, клеточную структуру. После проведения диагностики врач дает компетентные рекомендации по дальнейшему лечению кожной аномалии.
Способы лечения голубого невуса
Современная медицина предлагает несколько эффективных способов удаления кожных новообразований:
Голубой невус: удаление лазером
В Харькове и Одессе на лазерное удаление голубого невуса вы можете записаться в медицинском центре диагностики родинок «Лазерсвіт». Клиника проводит диагностику, наблюдение и лечение различных кожных патологий у взрослых и детей. Мы используем современное лазерное оборудование, поэтому гарантируем нашим пациентам высокий результат.
Лазерное лечение родинок, невусов, иных новообразований кожи проводится безболезненно, бескровно, быстро. Так как луч лазера дезинфицирует ранку, риски инфицирования отсутствуют, реабилитационный период короткий. Голубой невус исчезает бесследно. Посмотрите фото наших пациентов до и после операции, чтобы лично в этом убедиться.
У нас работают лучшие специалисты региона и даже Украины, поэтому лечение проходит без осложнений. Подтверждением этого являются многочисленные благодарные отзывы наших пациентов. Узнать больше о меланоцитарных новообразованиях, рисках и методах лечения вы можете на консультации у квалифицированного дерматолога. Записывайтесь на прием на удобное для вас время.
Голубой невус
Голубой невус (синий невус Ядассона-Тиче) — приобретенное пигментное новообразование кожи небольшого размера, имеющее характерную темно-синюю или голубую окраску. Как правило, такое образование бывает единичным, но в отдельных случаях встречаются и множественные голубые невусы. Данный невус относится к доброкачественным, но меланомоопасным образованиям. В редких случаях он может малигнизироваться с развитием меланомы. В лечении голубого невуса обычно придерживаются выжидательной тактики и проводят удаление невуса только при его значительном увеличении или других изменениях, которые могут быть признаком злокачественного перерождения.
Общие сведения
Голубой невус возникает у людей любой возрастной группы, но чаще всего появляется в период полового созревания. Он характеризуется медленным ростом и не вызывает у пациента никаких субъективных ощущений, поэтому длительное время может оставаться незамеченным. Среди женщин голубой невус встречается чаще, чем среди мужчин.
Симптомы голубого невуса
Голубой невус представляет собой расположенный внутри кожи четко отграниченный узелок овальной, округлой или веретенообразной формы. Он обычно имеет размер до 1 см в диаметре, в отдельных случаях наблюдались невусы величиной до 3см. Темно-синяя, голубая или сине-черная окраска невуса бывает неравномерной и обусловлена скоплениями большого количества меланина в глубоких слоях кожи. Невус может немного возвышаться над поверхностью кожи или вообще не выступать над ней. Глядя на него, складываться впечатление, что под кожей находится какое-то инородное тело. Поверхность голубого невуса гладкая без роста волос, консистенция плотная и эластичная.
Располагается невус на тыльной стороне стоп и кистей, на голенях и предплечьях, на ягодицах, реже — на лице или в ротовой полости. Обычно он не вызывает зуд, болезненность или какие-либо другие ощущения. Голубой невус бывает причиной дискомфорта только в том случае, если он расположен в месте, где постоянно травмируется. Заподозрить трансформацию голубого невуса в меланому можно по происходящим в нем изменениям: ускоренный рост, изменение цвета, снижение четкости контуров, появление неприятных ощущений в области невуса.
Различают простую и клеточную форму голубого невуса, а также комбинированные невусы. Простой голубой невус — это единичный узелок до 1 см в диаметре с гладкой поверхностью и плотно-эластичной консистенцией. Он может иметь любую окраску в диапазоне от светло-серого до черно-голубого. Излюбленное расположение такого невуса — шея, лицо и руки, но возможно его появление на туловище, слизистой рта, шейки матки и влагалища.
Клеточный голубой невус имеет большие размеры (1,5-3 см) и темную синюю окраску, поверхность его может быть неровной. Из-за этих особенностей его часто принимают за злокачественное новообразование. В половине случаев клеточный невус выявляется на пояснице или ягодицах, реже он располагается на тыльной поверхности стоп и кистей. Комбинированный невус — это комбинация простого голубого невуса с внутридермальным, пограничным или сложным пигментным невусом.
Диагностика голубого невуса
Небольшие размеры, выраженная отграниченность и характерный цвет во многих случаях позволяют сразу предположить диагноз голубого невуса. Для более точной диагностики проводится дерматоскопия — визуальное изучение глубины, границ и структуры невуса при увеличении. Сиаскопическое исследование позволяет определить характер распределения меланина и изучить структуру невуса. Голубой невус дифференцируют с пограничным невусом, дерматофибромой, меланомой. В сложных случая для дифференциальной диагностики с меланомой может применяться УЗИ кожного новообразования, определяющее глубину прорастания и злокачественный инфильтративный рост.
Гистологическое исследование, проводимое после удаления голубого невуса, выявляет скопления меланоцитов в средних и нижних слоях дермы. Для простого голубого невуса характерно скопление заполненных меланином клеток. Клеточный невус представлен клетками большого размера с малым содержанием пигмента. Эти клетки сгруппированы в островки, разделенные соединительнотканными перемычками.
Лечение голубого невуса
При спокойном течении голубого невуса без резких изменений его размеров и внешнего вида удаление образования не требуется. Владельцу невуса следует наблюдаться и проходить периодические осмотры у дерматолога или дерматоонколога. Хирургическое лечение необходимо и в тех случаях, когда голубой невус расположен так, что происходит его постоянное травмирование, которое может спровоцировать его злокачественную трансформацию в меланому. Удаление голубого невуса может быть проведено радиоволновым методом, электрокоагуляцией или криодиструкцией. Применяют также удаление невуса лазером. В сомнительных случаях, когда возникают затруднения в дифференциации голубого невуса от меланомы, или при появлении изменений невуса, говорящих о возможной малигнизации, проводят хирургическое иссечение невуса. Иссечение невуса осуществляют вместе с подкожной жировой клетчаткой и участком здоровой кожи шириной 5-8 мм от видимой границы невуса. При удалении невуса на лице для лучшего косметического эффекта ширина захватываемого участка здоровой кожи может быть уменьшена до 3-5 мм. Удаленный невус обязательно подвергается гистологическому исследованию.
За какими родинками нужно следить и как избежать развития меланомы, рассказал врач онколог-хирург
Родинки есть у 90% людей на планете. Эти уникальные скопления пигментных клеток могут передаваться по наследству, закладываться при эмбриональном развитии или появляться в течение жизни. В основном они не доставляют дискомфорта. Но иногда могут стать причиной тяжелых злокачественных заболеваний кожи.
Кому и какие родинки нужно держать на контроле и как избежать развития меланомы, объяснил врач онколог-хирург высшей категории Дмитрий Дятко.
Что такое родинка с медицинской точки зрения? Почему она появляется?
— Родинка или, по-медицински, невус — это доброкачественное пигментное новообразование на коже, которое состоит из скопления невусных клеток — невоцитов.
Есть две теории возникновения родинок. По одной из них все невусы являются врожденными. Их считают пороком эмбрионального развития. Порок возникает из-за влияния на организм беременной женщины разных факторов: изменения уровня половых гормонов, инфекций мочеполовых путей, воздействия ионизирующего излучения, химических агентов, а также из-за генетических нарушений. Такие родинки проявляются в самом раннем возрасте или в течение жизни.
По другой теории невусы делятся на:
Появление родинок провоцируют:
Почему за родинками стоит присматривать?
Опасность, которая связана с родинками, – это развитие меланомы. Многие боятся, что обычный невус может переродится в меланому. Такое случается, но редко.
Меланома – это злокачественная опухоль, которая развивается из меланоцитов – пигментных клеток, продуцирующих меланин и отвечающих за возможность загорать. Меланома может поразить кожу, а также распространиться на органы и кости.
Меланома в 5-14% случаев – это наследственное заболевание, которое обусловлено генетическими мутациями.
Важно как можно раньше обнаружить меланому: на ранней стадии ее можно удалить.
Какие родинки таят в себе опасность?
Особое внимание следует обращать на меланомоопасные невусы. У них большой риск малигнизации — перехода в злокачественные. Признаки такого перехода можно самостоятельно распознать по шкале «ФИГАРО»:
Ф – форма. Например, если родинка была плоская, а стала выпуклая.
И – изменение размеров и ускоренный рост. Если остальные невусы на теле растут равномерно, а какой-то растет быстрее всех, лучше показать его дерматологу.
Г – границы. Если границы размытые, неровные, в виде контурной карты.
А – асимметрия. Когда мы проводим условную линию, которая должна делить родинку пополам, нужно обратить внимание, одинаковые ли две половинки этой родинки.
Р – размер. Как правило, злокачественная больше 6 мм.
О – окраска. Неравномерный цвет родинки, беспорядочно расположенные коричневые, серые, розовые и белые участки могут говорить о том, что она опасна в плане малигнизации.
Даже если подходит 1 или 2 пункта из этого списка, лучше показаться специалисту.
Особое внимание нужно уделять и диспластическим невусам. Они являются атипичными, то есть такими, которые могут стать злокачественными. Их можно распознать по размеру – обычно от 5 мм до 1,5 см, светло-коричневому или розоватому цвету, размытым нечетким краям. Такие родинки лучше профилактически удалять хирургическим путем.
Какие факторы влияют на развитие меланомы?
Выделяют две группы факторов:
— генетический фактор. Если у кого-то из родственников была меланома, есть вероятность, что она перешла и к потомкам.
— фототип кожи. Люди с 1 и 2 фототипами болеют чаще, чем люди с 3 и 4. Большая часть белорусов имеют 2 и 3 тип.
— иммунные нарушения и гормональные перестройки: половое созревание, беременность, климакс.
Если человек проверил родинку, которая показалась ему подозрительной, и пока с ней всё в порядке, через какое время нужно проверить ее снова?
Это зависит от типа родинки. Их все можно проверять самостоятельно и по мере появления критериев по шкале «ФИГАРО» обращаться к специалистам.
Есть невусы, с которыми нужно раз в год приходить к дерматологу, чтобы сравнить снимки дерматоскопа, сделанные год назад, с тем, что есть на данный момент.
Кто находится в группе риска? Кому за родинками нужно следить особенно внимательно?
Существует несколько групп риска.
Как защититься от развития меланомы?
В случае отягощенного семейного анамнеза пациенту нужно приходить к врачу минимум раз в год для осмотра всех родинок на теле. Даже если кажется, что ничего страшного и аномального нет, доктор может увидеть небольшой невус, который покажется ему подозрительным.
Также нужно пользоваться средствами с SPF, не злоупотреблять пребыванием на солнце. Шоколадный загар – это ожог кожи. А любой ожог может привести к перерождению клеток. И стараться избегать травматизаций невусов.
Синий или голубой невус
Лечение синего невуса в Москве

Синий невус встречается во всех возрастных группах, чаще у лиц среднего возраста. Врожденным он никогда не бывает и нередко впервые появляется после полового созревания. Женщины болеют чаще мужчин. Локализуется синий невус чаще на лице, ягодицах и ногах. Иногда синий невус имеет вид мало инфильтрированного узелка, расположенного в толще кожи.
В большинстве случаев синий невус является солитарным (единичным) образованием. Синий невус отличает от пигментного пограничного невуса, некоторые его клинические особенности (большая отграниченность и инфильтрированность, синий или голубой цвет, появление в более позднем возрасте, полусферическая форма) При более глубоком расположении в коже синий невус иногда приходится дифференцировать с лентикулярной дерматофибромой. Отличает его меньшая инфильтрированность, цвет и обычно солитарный очаг поражения.
Развитие меланомы на месте синего невуса, в частности, после травмы, наблюдается реже, чем после других, но такие случаи описаны в литературе, поэтому невус относят к группе меланомоопасных.
В последние годы появилась тенденция даже выделять понятие «злокачественный синий невус» (так называемая злокачественная дермальная меланоцитома). Наблюдали злокачественный синий невус на стопе у 53-летней женщины;смерть от распространенных метастазов наступила через 7 лет после неполного хирургического иссечения первичного образования.
Всем пациентам клиники проводится обязательная дерматоскопия.
Всем пациентам клиники проводится обязательная дерматоскопия. Дерматоскопическая картина интрадермального невуса представлена преимущественно феноменом «булыжной мостовой». Кроме того, при дерматоскопии дермального невуса, могут обнаруживаться черные точки, слабоокрашенные гранулы и более или менее выраженная пигментная сетка, комедоноподобные отверстия и сосуды, напоминающие запятые.
Дерматоскопия — это неинвазивный метод визуальной диагностики кожи, который благодаря использованию высоких технологий позволяет перейти от субъективной оценки состояния кожного покрова к объективной и документировать выявленные изменения кожи.
Суть метода состоит в том, что с помощью специального прибора — дерматоскопа при 10-кратном увеличении исследуются поверхностные слои кожи. Это позволяет более основательно изучить симметричность новообразования, его границы, структуру.
Самая феноменальная и новая разработка в области диагностики на сегодняшний день, впитавшая все преимущества собрата постарше и преумножившая их в тысячи раз.
Эволюция кинематографа из 2D в 3D не прошла стороной мимо других сфер деятельности, потому что до недавнего времени система Vision была знаменита своей, так называемой, двухмерной или 2D-моделью для диагностики.
Нетрудно догадаться, что охват обрабатываемого участка с нескольких сторон даст куда больший эффект, нежели «наблюдение с одного ракурса».
Диагностика ЗDв нашей клинике проводиться бесплатно.
«3D» в нашем случае – не дань моде, а наглядное подтверждение технического прогресса. Установка позволяет производить трёхмерное сканирование лица клиента с помощью осуществления единственного короткого снимка. За качество можно не беспокоиться, так как аппарат оснащён шестью камерами высочайшего разрешения, расположенными под тремя углами, что дарит нам изображения с обеих сторон (профиль и анфас) одновременно за один снимок. Если время – деньги, то Clear Vision 3D понимает это, как никто другой!
Ультразвуковая диагностика кожи.
Ультразвуковое диагностическое сканирование – хорошо известная и отработанная методика, которая в настоящее время составляет более 1/3 объема всех диагностических процедур в медицинской практике. Современные приборы уже достаточно просты в применении и доступны для многих клиник.
Однако в дерматологии эти исследования ранее не применялись, что было связано с трудностью технического решения данной задачи. В обычных приборах датчики имеют частоту 3-10 МГц, при которой было невозможно получить изображение структур эпидермиса, дермы и гиподермы.
Немецкая компания TPM создала уникальные приборы с частотой датчиков 20-100 МГц. Такая методика называется цифровой ультразвуковой визуализацией высокого разрешения с возможностью изучения наиболее поверхностных слоев кожи.
По материалам исследований, проведенным при помощи аппарата DUB TPM (список прилагается отдельно), опубликовано множество статей и 2 монографии.
До настоящего времени основным методом изучения морфологии кожи было гистологическое и патоморфологическое исследование. Эта методика довольно трудоемкая и затратная, кроме того, исследуется биоптат, уже обработанный различными химическими реагентами.
Ультразвуковая диагностика кожи заполняет пробел, который существовал ранее между наружными методами исследований и гистологией, так как этот неинвазивный метод позволяет изучать кожу in vivo.
Значение ультразвукового сканирования для диагностики кожи трудно переоценить. Этот метод обладает целым рядом неоспоримых преимуществ – неинвазивность, безболезненность, безопасность и высокая точность измерений. Все исследования проводятся без повреждения тканей и могут повторяться на одном и том же участке кожи многократно.
Новый инструмент, позволяет увидеть срез кожи и подкожно-жировой клетчатки до мышечной фасции. Мы можем исследовать кожу в различные интервалы времени, документируя все особенности. Данные оцифровываются и помещаются в базу данных. Легко проводится сравнительный анализ снимков полученных в динамике, изображения сохраняются на любых цифровых носителях и данные передаются в общедоступных форматах через сеть Internet.
Ультразвуковое исследование кожи должно стать «золотым стандартом» в диагностике кожи, как в акушерстве, гинекологии и кардиологии.
Отличительные особенности системы DUB
Возможности прибора:
Преимущества использования этого метода:
Новым аспектом использования данного метода для производителей является проведение оценки воздействия на кожу различной продукции, в том числе косметических, лекарственных препаратов, приборов.
Самый точный диагностический прибор в дерматологии, дерматоонкологии и косметологии.
Конфокальный лазерный сканирующий микроскоп для гистологического исследования кожи in vivo с помощью флуоресценции с использованием лазеров 3 длин волн (785 нм, 658 нм, 445 нм)
Система VivaScope 1500 Multilaser сочетает технологию регистрации отраженного лазера с флуоресцентной конфокальной лазерной сканирующей микроскопией. Аналогично стандартному устройству VivaScope 1500, участки кожи могут быть просмотрены in vivo в инфракрасном диапазоне. Используются следующие длины волн: 785 нм (ближняя инфракрасная область), 658нм (красный) или 445 нм (синий). Все три лазера интегрированы в одном устройстве.
Перед использованием VivaScope на участок ткани, который необходимо исследовать, наносится флуоресцентный краситель(нетоксичный для организма). Соответствующее лазерное излучение возбуждает флуорофор и появляющаяся флуоресценция позволяет получить контрастное изображение, помогающее отобразить гистологическую структуру благодаря распределению красителя.
С VivaScope 1500 Multilaser возможно отображение различных функциональных аспектов изменения тканей in vivo. Живая ткань может быть визуально исследована последовательно с использованием всех доступных длин волн лазерного излучения.