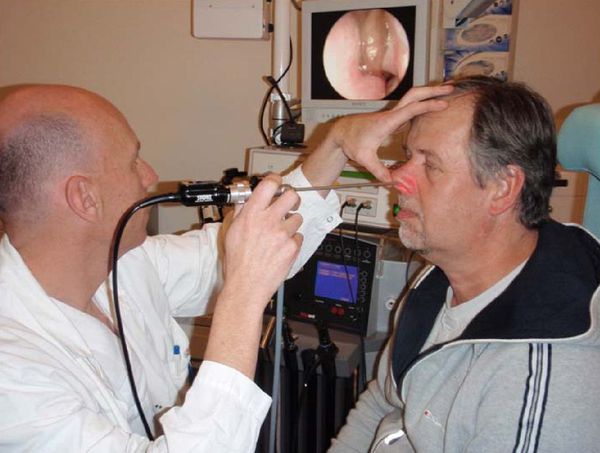
гранулематоз легких что это
Гранулематоз Вегенера
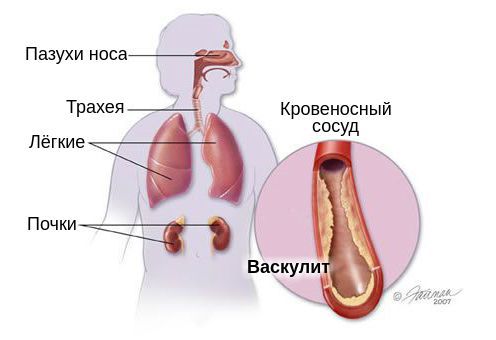
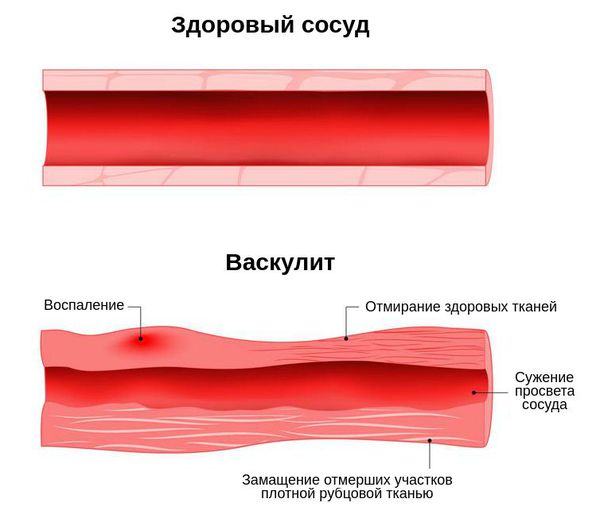
Гранулематоз Вегенера – системный некротический васкулит мелких вен и артерий с образованием гранулем в сосудистых стенках и окружающих тканях дыхательных путей, почек и др. органов. Гранулематоз Вегенера характеризуется язвенно-некротическим ринитом, изменениями гортани, придаточных пазух, инфильтрацией легочной ткани с распадом, быстропрогрессирующим гломерулонефритом, полиморфными высыпаниями на коже, полиартралгиями. Диагностика основана на оценке клинико-лабораторных, рентгенологических данных, результатов биопсии. При гранулематозе Вегенера показана гормональная и цитостатическая терапия; прогноз развития заболевания при генерализованной форме неблагоприятный.
МКБ-10
Общие сведения
Заболеваемость гранулематозом Вегенера одинаково распространена среди мужчин и среди женщин в возрастной группе около 40 лет.
Классификация
С учетом распространенности патологических изменений гранулематоз Вегенера может протекать в локализованной либо генерализованной форме.
В развитии гранулематоза Вегенера выделяются 4 прогрессирующие стадии. Первая стадия гранулематозно-некротического васкулита, или риногенный гранулематоз, протекает с клиникой гнойно-некротического или язвенно-некротического риносинусита, ларингита, назофарингита, деструктивными изменениями костно-хрящевого остова носовой перегородки и глазницы. На следующей стадии (легочной) в патологический процесс вовлекается паренхима легких. При третьей стадии развиваются генерализованные поражения с заинтересованностью нижних дыхательных путей, ЖКТ, сердечно-сосудистой системы, почек. Последняя, терминальная стадия гранулематоза Вегенера характеризуется легочно-сердечной либо почечной недостаточностью, приводящей к гибели пациента в ближайший год от начала ее развития.
Симптомы
Общая симптоматика гранулематоза Вегенера включает лихорадку, ознобы, повышенное потоотделение, слабость, потерю массы тела, миалгии, артралгии, артриты. Ведущим проявлением заболевания, встречающимся у 90% пациентов, служит поражение верхних отделов дыхательных путей. Для клиники гранулематоза Вегенера типично упорное течение ринита, гнойно-геморрагическое отделяемое из носа, изъязвление слизистых оболочек вплоть до перфорации носовой перегородки, седловидная деформация носа. Гранулематозно-некротические изменения развиваются также в полости рта, гортани, трахее, слуховых ходах, придаточных пазухах носа.
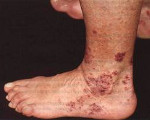
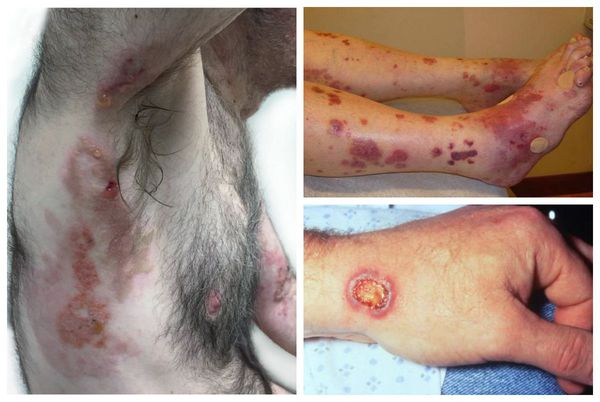
У 75% пациентов с гранулематозом Вегенера определяются инфильтративные изменения в легочной ткани, деструктивные полости в легких, кашель с кровохарканьем, свидетельствующий о развитии плеврита плевральный выпот. Вовлечение почек проявляется развитием гломерулонефрита с явлениями гематурии, протеинурии, нарушений выделительной функции. Стремительно прогрессирующее течение гломерулонефрита при гранулематозе Вегенера приводит к острой почечной недостаточности. Изменения со стороны кожи проявляются геморрагической сыпью с последующей некротизацией элементов.
Поражение органов зрения включает развитие эписклерита (воспаления поверхностных тканей склеры), образование орбитальных гранулем, экзофтальм, ишемию зрительного нерва с ухудшением функции зрения вплоть до ее полной утраты. При гранулематозе Вегенера поражаются нервная система, коронарные артерии, миокард.
Локализованная форма гранулематоза Вегенера протекает с преимущественным поражением верхних дыхательных путей – упорным насморком, затруднением носового дыхания, носовыми кровотечениями, образованием кровянистых корочек в носовых ходах, осиплостью голоса. Генерализованная форма характеризуется различными системными проявлениями – лихорадкой, суставно-мышечными болями, геморрагиями, полиморфной сыпью, приступообразным надсадным кашлем с кровянисто-гнойной мокротой, абсцедирующей пневмонией, нарастанием сердечно-легочной и почечной недостаточности.
Диагностика гранулематоза Вегенера
Комплекс диагностических процедур при гранулематоза Вегенера включает консультацию ревматолога, лабораторные анализы, диагностические операции, рентгенологические исследования. Клиническое исследование крови обнаруживает нормохромную анемию, ускорение СОЭ, тромбоцитоз, общий анализ мочи – протеинурию, микрогематурию. При биохимическом анализе крови определяется повышение γ-глобулина, креатинина (при почечном синдроме), мочевины, фибрина, серомукоида, гаптоглобина. Иммунологическими маркерами гранулематоза Вегенера служат антигены класса HLA: DQW7, DR2, B7, B8; наличие антинейтрофильных антител, снижение уровня комплемента.
При рентгенографии легких в их ткани определяются инфильтраты, полости распада, плевральный экссудат. Проводят бронхоскопию с биопсией слизистых верхних дыхательных путей. При исследовании биоптатов выявляются морфологические признаки гранулематозно-некротизирующего васкулита.
Лечение гранулематоза Вегенера
При ограниченной и генерализованной форме гранулематоза Вегенера назначается иммуносупрессивная терапия циклофосфамидом в комбинации с преднизономом. Быстро прогрессирующее течение альвеолита или гломерулонефрита служит показанием к проведению комбинированной пульс-терапии высокими дозами метилпреднизолона и циклофосфамида. При переходе течения гранулематоза Вегенера в стадию ремиссии дозы циклофосфамида и преднизолона постепенно снижают; на длительный (до 2-х лет) срок назначают метотрексат.
Осложнения и прогноз
Течение и прогрессирование гранулематоза Вегенера может приводить к деструкции лицевых костей, глухоте вследствие стойкого отита, развитию некротических гранулем в легочной ткани, кровохарканью, трофическим и гангренозным изменениям стопы, почечной недостаточности, вторичным инфекциям на фоне приема иммуносупрессоров. При отсутствии терапии прогноз течения гранулематоза Вегенера неблагоприятный: 93% пациентов погибает в период от 5 месяцев до 2-х лет.
Локальная форма гранулематоза Вегенера протекает более доброкачественно. Проведение иммуносупрессивной терапии способствует улучшению состояния у 90 и стойкой ремиссии у 75% пациентов. Период ремиссии в среднем продолжается около года, после чего у 50% пациентов наступает новое обострение. Прогрессирующее течение ограниченного гранулематоза Вегенера, несмотря на иммуносупрессивную терапию, отмечается у 13% заболевших. Мероприятий по профилактике гранулематоза Вегенера не разработано.
Саркоидоз легких
Саркоидоз легких (гранулематоз доброкачественного характера) — это заболевание, поражающее разные ткани организма. Но чаще все он проявляется в органах дыхания. При этой болезни в легких, а также в трахее, бронхах и лимфоузлах образуются гранулемы.
Опасность саркоидоза в том, что гранулемы постепенно растут, сливаются, затем рассасываются и оставляют после себя рубцовую ткань. Это сильно влияет на работу органов — в частности, легких — которые не могут полностью выполнять свои функции. При поверхностной вентиляции функция дыхания нарушается — а это, как известно, влечет за собой нагрузку на все внутренние органы, потому что кровь не может снабдить кислородом разные системы организма.
Заболевание не является заразным (в отличие от того же туберкулеза) и не представляет никакой опасности для окружающих.
Статистика и группы риска
Саркоидоз развивается у людей разного возраста, но чаще всего его выявляют в 20-40 лет. У женщин эта болезнь появляется чаще, причем больше всего страдают от нее жители африканских, азиатских, скандинавских стран, а также Ирландии, Германии и Пуэрто-Рико.
Симптомы
К симптомам саркоидоза относят следующее:
Все эти симптомы саркоидоза должны сразу же насторожить пациента и заставить его обратиться к специалистам за помощью. Таким заболеванием занимаются пульмонологи, но если вы сомневаетесь в первых признаках болезни, то можете обратиться и к терапевту, который дальше направит вас к нужному врачу.
Причины
Вместо четких причин специалисты выделяют факторы, которые способствуют развитию недуга. Например, это воздействие разных раздражителей на ткани легких — тех же сильных химикатов на вредном производстве или обильной пыли. Способствуют развитию недуга и патологические процессы внутри тела, включая аутоиммунные заболевания.
Поскольку одну причину саркоидоза обнаружить пока не удается, профессионалы сходятся в том, что речь идет о группе факторов: биохимических, иммунных, генетических и других.
В группе риска находятся курильщики, поскольку их легкие и без того ослаблены.
Стадии
Выделяют три стадии саркоидоза. На первой наблюдается увеличение лимфатических узлов, поражение легких либо одностороннее, либо симметричное. Вторая стадия характеризуется распространением болезни по лимфатическим путям. Гранулемы еще маленькие, легочная ткань постепенно начинает заменяться тканью более высокой плотности.
На третьей стадии соединительная ткань разрастается в альвеолах, образуются рубцы. Высоки риски таких осложнений, как эмфизема, пневмосклероз. Часто гранулемы растут одновременно и в легких, и в других частях организма.
Диагностика
Такое комплексное исследование позволяет довольно точно провести диагностику саркоидоза и дифференцировать его среди других заболеваний.
Лечение
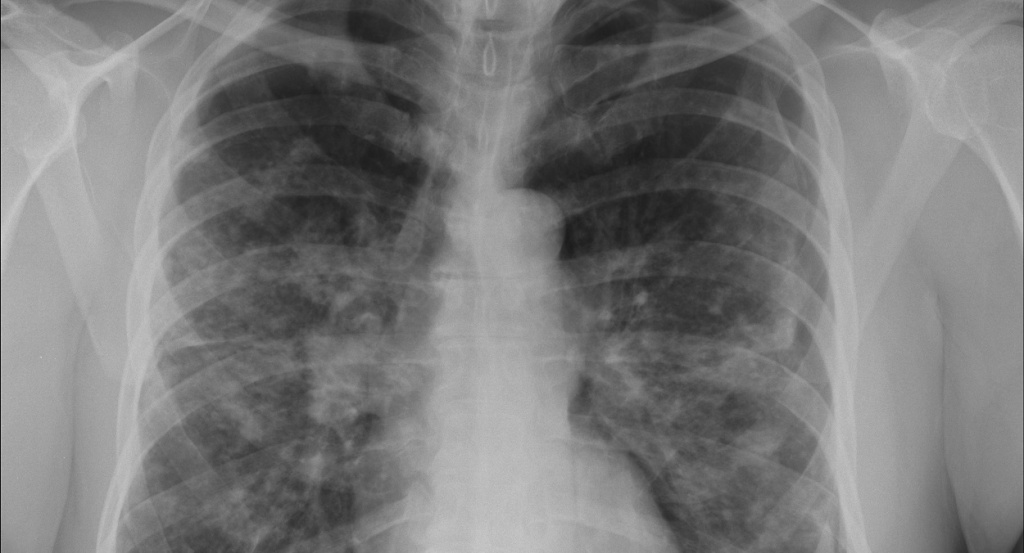

При лечении саркоидоза используют стероидные гормоны, противовоспалительные препараты, иммунодепрессанты, антиоксиданты и витамины. Также пациенту назначают белковую диету (при приеме гормональных препаратов) и рекомендуют снизить количество соли. Важный момент для выздоровления — полный отказ от такой вредной привычки, как курение.
После наступления ремиссии пациент еще несколько лет стоит на учете и наблюдается у своего лечащего врача.
Если у вас уже стоит диагноз или вы подозреваете у себя саркоидоз легких, обращайтесь в клинику АО «Медицина» в Москве: наши пульмонологи и терапевты всегда рады помочь, проконсультировать, назначить дополнительные обследования и скорректировать либо разработать для вас план лечения.
Вопросы и ответы
Насколько опасен саркоидоз?
Такая болезнь в запущенном состоянии может привести к смерти пациента, но это довольно редкие случаи. Если придерживаться клинических рекомендаций при саркоидозе, серьезных последствий можно избежать.
Какова профилактика саркоидоза?
Поскольку точных причин этого заболевания до сих пор не установлено, специфической профилактики не существует.
Что можно есть при саркоидозе?
В процессе лечения саркоидоза пациентам могут назначать белковую диету и ограничение соли. Если врач не ограничивает питание в связи с приемом определенных медикаментов, можно питаться обычной едой с уклоном в здоровую пищу.
Что такое гранулематоз Вегенера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Беляевой Е. А., ревматолога со стажем в 26 лет.
Определение болезни. Причины заболевания
Данный васкулит относится к группе АНЦА-ассоциированных, так как при нём выявляются специфические антитела к цитоплазме нейтрофилов (АНЦА) со специфичностью к таким ферментам, как миелопероксидаза и протеиназа-3.
Гранулематоз с полиангиитом одинаково часто встречается как среди мужчин, так и среди женщин. Обычно он развивается в возрасте около 40 лет. Тяжесть заболевания значительно варьирует.
Симптомы гранулематоза Вегенера
В начале заболевания могут преобладать неспецифические симптомы: боли в мышцах и суставах, потеря массы тела, лихорадка, слабость. В отдельных случаях заболевание распространяется только через несколько лет после его первых нетяжёлых проявлений.
В целом гранулематоз с полиангиитом поражает:
Поражение верхних дыхательных путей является самым частым симптомом ГПА. Типично появление насморка с гнойно-кровянистым отделяемым, изъязвление полости носа, развитие синуситов (воспаление пазух носа).
Гранулематозный синусит встречается примерно в 90 % случаев. От других синуситов он отличается наличием гранулём — скоплением и отграничением клеток в очагах воспаления. Внешне гранулёмы выглядят как небольшие узелки до 3 см в диаметре. Их развитие заканчивается распадом и изъязвлением. В связи с этим гранулематозные синуситы часто осложняются гнойной инфекцией, что может потребовать назначения дополнительной активной антибактериальной терапии.
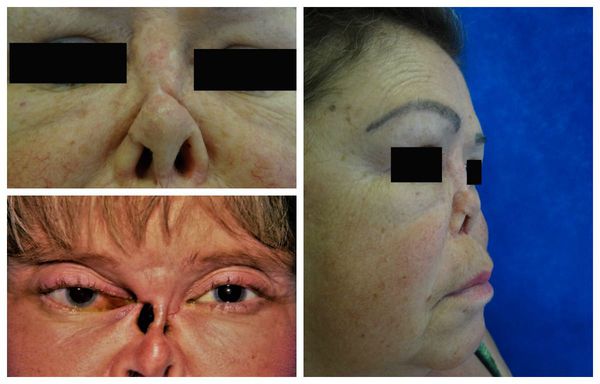
Распад гранулём в полости носа способен привести к перфорации носовой перегородки, западению спинки носа (седловидной деформации), разрушению верхнечелюстной пазухи и орбиты.
Помимо носа изъязвления могут возникать в полости рта и глотки, в трахее и гортани. В гортани возможно формирование подскладочной гранулёмы. Самостоятельно больной её не увидит — это может сделать только врач во время ларингоскопии (обследования гортани). При этой патологии может наблюдаться огрубение голоса и даже обструкция (сужение) верхних дыхательных путей.
Другим признаком болезни может стать рецидивирующий серозный или гнойный средний отит. Он возникает из-за воспаления слизистой глотки и обструкции слухового канала. Если острый средний отит у взрослого пациента возник впервые, то ему обязательно нужно обследоваться, чтобы исключить ГПА.
Типичным симптомом ГПА является поражение лёгких. Оно чаще всего возникает на поздних этапах болезни, но иногда возможно и в начале заболевания. Больной жалуется на кашель, боль в грудной клетке, одышку. При выслушивании лёгких наблюдается ослабленное дыхание, сухие и/или влажные хрипы. Эти проявления вызваны образованием в лёгких множественных двусторонних инфильтратов, которые распадаются и формируют полости с жидкостью. Данные изменения напоминают признаки абсцедирующей пневмонии или туберкулёза — такие диагнозы нередко ошибочно ставят больным с васкулитом.
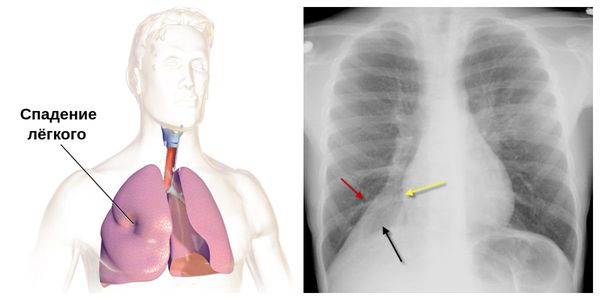
В результате распада ткани и разрушения сосудов может возникнуть кровохарканье и лёгочное кровотечение. У небольшой части больных образование инфильтратов протекает бессимптомно. Иногда возникает плеврит, увеличиваются лимфоузлы средостения. Возможны очаговые ателектазы (спадение лёгочной ткани) и пневмоторакс (воздух в плевральной полости).
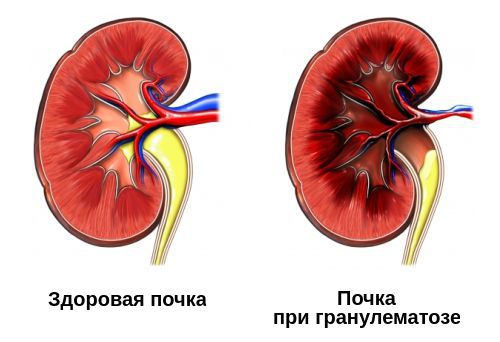
На поражение почек — гломерулонефрит — будут указывать:
Большинство перечисленных проявлений гломерулонефрита можно выявить только при лабораторной диагностике. Самостоятельно пациент может обратить внимание только на отёки и повышение артериального давления. Иногда пациент может заметить изменение цвета мочи и уменьшение её количества.
Большое клиническое значение имеет поражение глаз. Возможно развитие следующих патологий:
Кожа при ГПА поражается в 40-50 % случаев. На ней появляются специфические высыпания: узелки, папулы, пузырьки, язвы. Одним из вариантов поражения кожи может быть гангренозная пиодермия. Она начинается с образования мелких гнойничков и пузырьков, сливающихся между собой. В дальнейшем наблюдается омертвение тканей и образование глубоких болезненных дефектов на коже, покрытых гнойным отделяемым.
Поражения суставов разнообразны: могут возникать как артралгии (боли в суставах), так и артриты, несимметричные и симметричные, напоминающие ревматоидный артрит. Они не сопровождаются костными эрозиями и деформациями суставов, в отличие от истинного ревматоидного артрита. При этом в крови у 50 % больных присутствует ревматоидный фактор. Он может привести к ошибочной постановке диагноза «ревматоидный артрит».
Со стороны нервной системы при ГПА могут возникать множественные мононевриты, невриты черепных нервов, полинейропатия, церебральная ишемия. Проявлениями полинейропатии являются парестезии — ощущения «ползания мурашек», «ударов током», онемения, жжения, жара или холода. При мононевритах возможна потеря чувствительности, нарушение движений и атрофия мышц в зонах иннервации поражённого нерва. К симптомам церебральной ишемии относятся: частые головные боли, головокружение, шум в голове и/или ушах, нарушение памяти и внимания, слабость, повышенная утомляемость, нарушение сна, раздражительность, депрессивное настроение.
Сердечно-сосудистая система поражается крайне редко: возможен перикардит, коронариит (воспаление коронарных сосудов), гранулематозный миокардит с нарушением ритма и проводимости. При этих поражениях у больного может появляться клиника стенокардии: приступы загрудинных болей давящего и сжимающего характера, одышка, усиливающаяся при физической нагрузке, слабость, ощущение «перебоев» в работе сердца, головокружения.
Поражение пищеварительного тракта сопровождается болями в животе, диареей, кровотечениями из-за изъязвлений кишечника.
Патогенез гранулематоза Вегенера
Патогенез васкулитов не до конца расшифрован. Не исключено, что пусковым механизмом их развития может быть перенесённая инфекция.
Повреждение сосудов возникает после активации нескольких иммунных и неиммунных механизмов. При ГПА в поражении сосудов участвуют антитела против лизосомных ферментов нейтрофилов (АНЦА), также имеет место нарушение клеточного иммунного ответа и образование гранулём.
Для заболевания характерен процесс некроза. В основном он наблюдается в сосудах микроциркуляторного русла, т. е. в самых мелких сосудах. Поражаются все три оболочки сосуда. Формируются некротизирующие гигантоклеточные гранулёмы, склонные к распаду. Воспалительный процесс заканчивается склерозом артерий — они становятся менее эластичными, их просвет уменьшается.
Некротизирующие гранулёмы располагаются в основном в органах, контактирующих с внешней средой, — дыхательные пути, желудочно-кишечный тракт. Такие гранулёмы склонны к быстрому распространению, охвату большой площади поражения и распаду. Гранулёмы в почках и печени (органах, не имеющих прямого контакта с внешней средой) содержат много фибробластов и склонны к рубцеванию.
Классификация и стадии развития гранулематоза Вегенера
Существуют классификационные критерии гранулематоза с полиангиитом:
Для оценки активности васкулита применяют Бирмингемский индекс активности (BVAS) и индекс повреждения органов и систем (VDI). Бирмингемский индекс активности включает в себя девять групп симптомов в зависимости от локализации поражения, каждому симптому в группе присваивается свой балл. По сумме баллов врач определяет активность заболевания на момент визита больного. Индекс повреждения оценивает тяжесть необратимых повреждений органов и систем.
Выделяют два типа ГПА:
Осложнения гранулематоза Вегенера
Гранулематозное воспаление верхних дыхательных путей может осложняться стенозом гортани и трахеи (т. е. их сужением), которое требует наложения трахеостомы. Она позволяет пациенту свободно дышать.
При распаде гранулём тяжёлым осложнением становится перфорация трахеи с угрозой развития медиастинита — бактериального воспаления органов средостения. Медиастинит является потенциально смертельным осложнением.
Средний отит может осложниться парезом лицевого нерва — слабостью мимических мышц, которое возникает из-за поражения нерва и нарушения проведения нервных импульсов. Также осложнением среднего отита может быть разрушение височных костей, развитие облитерирующего или осиффицирующего лабиринтита (воспаления среднего уха с последующим разрастанием костной ткани и развитием тугоухости) и потеря слуха.
Следствием поражения лёгких становится лёгочный фиброз. Он становится причиной дыхательной недостаточности и предрасполагает к развитию инфекционных процессов. Дыхательная недостаточность может развиваться по трём типам:
Поражение лёгких также может привести к коллапсу бронхов (ограничению воздушного потока из-за сужения просвета бронхов более чем на 50 %), постобструктивной пневмонии, вызванной как типичными, так и нетипичными возбудителями — пневмоцистами, грибами, микоплазмами и др.
Присоединение пневмонии всегда очень опасно. Она может стать причиной смерти. Также возможны инфаркты лёгкого. Они возникают в результате нарушения локального кровотока и приводят к некрозу (гибели) лёгочной ткани и замещению её соединительной.
Из-за обструкции крупных бронхов возможен ателектаз (потеря воздушности) сегмента или доли лёгкого. Возможны случаи развития острой дыхательной недостаточности из-за пневмоторакса и ателектазов. Редко могут возникать лёгочные кровотечения из-за эрозии и разрушения лёгочной ткани.
Диагностика гранулематоза Вегенера
Ранняя диагностика васкулита необходима. Она позволяет своевременно начать терапию и предотвратить развитие необратимых изменений в организме больного. Для постановки диагноза используются:
При типичном течении с одновременным поражением ЛОР-органов, лёгких и почек постановка диагноза обычно не вызывает затруднений.
К характерным лабораторным признакам гранулематоза с полиангиитом относятся: наличие лейкоцитоза, тромбоцитоза, ускоренной СОЭ (скорости оседания эритроцитов) в общем анализе крови. Может обнаруживаться ревматоидный фактор. Повышается уровень СРБ (С-реактивного белка) — важнейшего маркера воспаления. Примерно в 70-80 % случаев выявляются АНЦА к миелопероксидазе и протеиназе-3 в повышенном или нарастающем титре.
В анализах мочи преимущественно выявляют протеинурию (повышенное содержание белка), цилиндурию (белковые слепки канальцев) и гематурию (наличие эритроцитов в моче). О нарушении функции почек свидетельствует нарастание уровня креатинина и мочевины в сыворотке крови.
При риноскопии в полости носа можно выявить истончённую слизистую оболочку, множественные эрозии, язвы, перфорацию носовой перегородки; в области раковин можно обнаружить бугристую гранулематозную ткань. При пункции верхнечелюстной пазухи гной обычно не получают.
Для диагностики изменений в лёгких используют рентгенографию и компьютерную томографию (последний метод предпочтительней). На полученных снимках выявляют инфильтративные изменения, полости с жидкостью, плеврит, ателектазы, фиброз и др. КТ высокого разрешения позволяет обнаружить изменения, которые невозможно выявить при рентгенографии: утолщение стенки бронхов, сужение гортани, трахеи и бронхов, признаки поражения лёгочных сосудов.
При бронхоскопии можно обнаружить эрозивный бронхит, сужение и рубцовую деформацию бронхов. В бронхо-альвеолярном лаваже (смывах) преобладают такие клетки крови, как нейтрофильные лейкоциты, макрофаги, эозинофилы.
Лечение гранулематоза Вегенера
Все больные с первично выявленным заболеванием подлежат госпитализации. Другими показаниями для стационарного лечения являются:
Лечение включает в себя три этапа:
Для индукции ремиссии при поражении жизненно важных органов назначаются глюкокортикостероиды (преднизолон, метилпреднизолон) в сочетании с циклофосфамидом (вводится внутривенно) или генно-инженерный биологический анти-В-клеточный препарат — ритуксимаб.
Лечение циклофосфамидом может продолжаться от 3 до 12 месяцев. Для профилактики пневмоцистной пневмонии на длительный период назначают ко-тримоксазол (бисептол).
Глюкокортикоиды сначала применяют внутривенно в виде пульс-терапии. Она предполагает введение высоких доз метилпреднизолона — 0,5-1 мг/кг массы тела — в течение трёх дней. После этого переходят на таблетированную форму препарата.
Ритуксимаб назначают при непрерывно рецидивирующем течении васкулита, при неэффективности циклофосфамида или противопоказаниях к его применению. В период лечения до введения циклофосфамида и через семь дней после этого необходимо исследовать общий анализ крови и мочи, выяснить уровень креатинина и ферментов печени — АСТ, АЛТ.
Для индукции ремиссии у больных без поражения жизненно важных органов может использоваться метотрексат (при отсутствии поражения почек) в дозе 20-25 мг в неделю и мофетила микофенолат в дозе 1-2 г в день в сочетании с таблетированными глюкокортикостероидами.
При тяжёлом поражении почек для сохранения их функции в дальнейшем может быть применён плазмаферез. В случае необходимости трансплантация почки проводится в период ремиссии при низком титре АНЦА. В дальнейшем этим больным назначают циклоспорин А и микофенолат мофетил.
Для поддержания ремиссии используются низкие дозы глюкокортикостероидов в сочетании с одним из препаратов: азатиоприном, ритуксимабом, микофенолата мофетилом, метотрексатом. Метотрексат может применяться у пациентов без тяжёлого поражения почек и лёгких. При противопоказаниях к назначению азатиоприна может быть применён лефлуномид.
Самостоятельное лечение заболевания недопустимо. Оно должно осуществляться только врачом, имеющим опыт лечения больных с системными васкулитами.
Прогноз. Профилактика
ГПА — это хроническое заболевание, оно остаётся с человеком на всю жизнь. Поэтому на протяжении болезни могут наблюдаться периоды с различной выраженностью клинических проявлений.
Профилактика осложнений лекарственной терапии: