грибковая пневмония что это такое
Грибковая пневмония ( Пневмомикоз )
Грибковая пневмония – это микотическое поражение легких, возбудителями которого выступают различные виды грибов. Заболевание проявляется повышением температуры, слабостью, кашлем со слизисто-гнойной мокротой и кровохарканьем, одышкой, болью в груди, миалгией. Диагноз грибковой пневмонии ставится по данным анамнеза, симптоматики, рентгенографии легких, микробиологического, серологического и молекулярно-генетического исследований. Лечение грибковой пневмонии включает назначение антимикотических препаратов, иммунокорректоров, поливитаминов, детоксикационных и десенсибилизирующих средств.
МКБ-10
Общие сведения
Грибковую пневмонию считают одной из тяжелейших форм воспаления легких, количество случаев которой в последнее время увеличивается, несмотря на использование в пульмонологии новейших антимикотических препаратов. Специфичность возбудителей и торпидное течение пневмомикозов представляют большие трудности для точной постановки диагноза и затягивают своевременное начало терапии, усугубляя воспалительные изменения.
Причины
В зависимости от возбудителя пневмомикозы разделяют на:
Факторы риска
Грибковая пневмония часто развивается у пациентов со злокачественными заболеваниями крови (острый лейкоз) и лимфопролиферативными опухолями, получающих длительную лучевую или системную химиотерапию (иммунодепресантами и глюкокортикоидами); как осложнение ВИЧ-инфекции и СПИДа, сахарного диабета, апластической анемии, туберкулеза, состояния после трансплантации органов, искусственной вентиляции легких. Возникновению грибковой пневмонии способствует нарушение нормальной микрофлоры (дисбактериоз респираторного тракта), связанное с продолжительным и нерациональным приемом антибиотиков. Среди основных факторов развития и реактивации грибковой пневмонии у 50% больных выступает агранулоцитоз. Грибковая пневмония часто сочетается с микозным поражением слизистых оболочек, кожи, ногтей.
Патогенез
Симптомы грибковой пневмонии
В большинстве случаев начало пневмомикоза характеризуется нечеткой клинической картиной, с незначительными, иногда атипичными симптомами и проявляется эпизодами повышения температуры, слабостью, сухим кашлем, миалгией. Интоксикация связана с действием микотоксинов. Появление гнойной мокроты при разрыве абсцессов, образованных скоплением грибов в ткани легких, делает картину заболевания более выраженной.
Массивное однократное заражение экзогенными грибками провоцирует острый процесс, в случае многократно повторяющихся поступлений небольших доз патогенов и у ослабленных пациентов пневмомикоз принимает хроническое течение с рецидивами. Избыточное развитие соединительной ткани приводит к появлению одышки, прожилок крови в мокроте (иногда, профузным легочным кровотечениям). Микст-формы пневмомикозов протекают тяжелее, чем моноинфекция. Грибковая пневмония может осложниться экссудативным или фибринозным плевритом при вскрытии абсцесса в плевральную полость или прорастании грибка в плевру; развитием дыхательной (в т. ч., острой) и сердечно-сосудистой недостаточности. Течение пневмомикозов различной этиологии имеет определенные клинические особенности.
Аспергиллез легких
Аспергиллезные пневмонии могут быть острыми и хроническими, включать тяжелые молниеносные формы. Для них часто характерны признаки абсцедирующей пневмонии, возможное вовлечение плевры и лимфоузлов, а также образование специфических нагнаивающихся гранулем. Беспокоят почти постоянные приступы кашля с обильными слизисто-гнойными или гнойными выделениями (в виде плотных комочков) и примесью крови, боли и тяжесть в груди, одышка, переходящая в удушье, длительный субфебрилитет с температурными скачками, ознобами и ночным потоотделением. Наблюдается тяжелое общее состояние, сильная слабость, анорексия и кахексия.
Кандидоз легких
Первичная кандидозная пневмония может сопровождаться признаками интоксикации при нормальной температуре тела, иногда может начинаться остро с лихорадки, одышки, кашля со скудной мокротой, охриплости голоса, боли в груди, повышенной потливости. Типично двустороннее поражение, у детей раннего возраста возможно рецидивирующее течение с переходом в хронический гранулематозный генерализованный кандидоз. Вторичная кандидозная пневмония протекает тяжело с удушающим кашлем, гнойно-кровянистой мокротой, рвотой, дегидратацией. Нередко она приобретает характер прогрессирующего деструктивного процесса с образованием в легких крупных тонкостенных кист, развитием ателектаза легкого, милиарной диссеминации или септического состояния.
Пневмоцистоз
Пневмоцистная пневмония протекает как моно- или микст-инфекция, часто асимптомно или со стертой клиникой, может латентно протекать уже в первые годы жизни. Нередка вероятность последующего реинфицирования. Характеризуется постепенным нарастанием гипоксемии и дыхательных расстройств, длительным непродуктивным кашлем на фоне скудных физикальных и рентгенографических данных. У недоношенных детей отмечается манифестная форма пневмоцистной пневмонии с длительной, резко выраженной дыхательной недостаточностью. Возникая первой из оппортунистических инфекций у иммунокомпрометированных больных, пневмоцистоз имеет достаточно длительное вялое течение, осложняясь спонтанным пневмотораксом, присоединением суперинфекции. В отсутствие специфического лечения возможен летальный исход.
Диагностика
При аспергиллезе выявляется картина абсцедирующей пневмонии и явления гнойного бронхита. При наличии данных за предшествующее лечение антибиотиками и отсутствие ответа на терапию можно изначально заподозрить грибковую пневмонию. Присутствие очага микоза в виде молочницы полости рта дает повод думать о кандидозной природе заболевания. Необходимо учитывать, что при наличии иммунодефицитного состояния риск развития грибковой пневмонии намного выше.
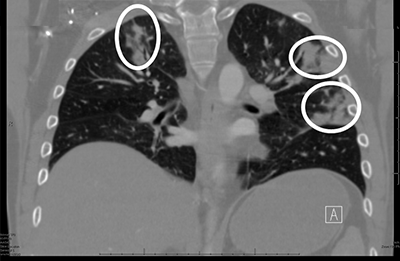
При грибковой пневмонии терапевт или пульмонолог аускультирует в легких множественные сначала сухие, затем влажные разнокалиберные хрипы. В крови больного выявляется эозинофильный лейкоцитоз со сдвигом влево и повышение СОЭ. На рентгенограмме определяется усиление легочного рисунка, инфильтративные тени незначительных или огромных размеров с неровными краями; при появлении абсцессов видны хаотично расположенные полости с уровнем жидкости.
Материал из дистальных отделов бронхов получают методом бронхоскопии с бронхоальвеолярным лаважем. В смыве возбудитель пневмоцистной пневмонии выявляется в 89–98% случаев. При необходимости показано получение аспирата (биоптата) методом пункционной или открытой биопсии легкого. ПЦР при грибковой пневмонии информативна и после начала антибиотикотерапии и позволяет провести одновременное определение ДНК разных возбудителей при микст-инфекции. При серодиагностике показателен анализ динамики выявления антител к потенциальным возбудителям грибковой пневмонии.
Лечение грибковой пневмонии
Поскольку при грибковой пневмонии применение антибиотиков приведет к усугублению течения заболевания, требуется назначение или специфических антимикотических препаратов (итраконазола, амфотерицина В, флуконазола, кетоконазола и др.), или ингибиторов фолиевой кислоты и клиндамицина при пневмоцистозе.
При грибковой пневмонии для устранения дефицита иммунитета применяются иммунокорригирующие препараты, поливитамины, детоксикационные и стимулирующие средства, рациональный режим и питание. В случае грибково-бактериальной природы пневмонии показан короткий курс антибиотиков, а при сочетании с аллергической симптоматикой применяют десенсибилизирующие препараты, кортикостероиды. При осложнении пневмомикоза экссудативным плевритом выполняют плевральную пункцию и промывание плевральной полости.
Прогноз и профилактика
Точная оперативная диагностика и терапия делают прогноз грибковой пневмонии обнадеживающим. В случае несвоевременного и неадекватного лечении высок риск тяжелых осложнений. Грибковая пневмония является одной из самых частых причин летального исхода больных СПИДом. При благоприятном прогнозе первичного аспергиллеза и кандидоза может сохраняться склонность к воспалительным заболеваниям респираторного тракта и грибковая сенсибилизация; а легочные осложнения (пневмосклероз) могут приводить к инвалидности больного. При вторичной грибковой пневмонии прогноз зависит от тяжести основного фонового заболевания.
Предупреждение грибковой пневмонии включает профилактику на производстве и в сельском хозяйстве (герметизацию технологических процессов, связанных с выделением пыли; применение респираторов, микробиологический контроль окружающей среды); в медицине и пищевой промышленности (соблюдение правил дезинфекции и стерилизации). Индивидуальная профилактика подразумевает укрепление иммунитета, устранение дисбактериоза и хронической патологии, проведение рациональной антибиотикотерапии.
Грибковая пневмония
Пневмония (воспаление легких) – достаточно часто диагностируемое заболевание, при этом его новые формы появляются почти ежегодно. Одна из них – грибковая пневмония, обусловленная активностью патогенных микроорганизмов в период ослабления иммунной системы человека.
Что такое Грибковая пневмония
Грибковая пневмония – это воспалительный процесс, возникающий в паренхиме и альвеолярных тканях, и вызываемый грибковыми микроорганизмами. Заболевание может возникать самостоятельно при инфицировании легочных тканей либо быть осложнением другой фоновой патологии, например – абсцесса легкого, обструктивного бронхита, бронхоэктатической болезни.
Грибковая пневмония – одна из тяжелейших форм воспаления легких. Несмотря на применение новейших антимикотических препаратов количество случаев ее возникновения увеличивается. Вялое течение пневмомикозов и специфичность возбудителей затрудняют постановку точного диагноза. По этой причине затягивается начало терапии, что приводит к обострению воспалительного процесса.
В зависимости от вида грибка выделяют несколько форм пневмомикоза:
Причины возникновения
Развитие грибковой пневмонии обусловлено интенсивным размножением инфекционных агентов, проникших в легкие через верхние и нижние дыхательные пути. Патология может быть первичной или вторичной – следствием других заболеваний фона или дыхательной системы.
Важно! Активация патогенных микроорганизмов возможна только при снижении функций иммунной системы.
Грибковая пневмония может быть осложнением на фоне следующего:
Также в группу риска входят люди, перенесшие искусственную вентиляцию легких, или трансплантацию органов.
Симптомы и признаки
Симптомы грибковой пневмонии обусловлены формой заболевания. При остром воспалении легких самочувствие пациента резко ухудшается, в то время как хроническая форма характеризуется стертой симптоматикой. Для воспалительного процесса в легких характерно:
Важно! Тяжелые формы болезни нередко становятся причиной образования абсцессов легкого.
Какой врач лечит
Лечением грибковой пневмонии занимается врач-пульмонолог.
Методы диагностики
С целью выявления заболевания в первую очередь проводится сбор анамнеза, после чего делается анализ мокроты и биопсия ткани. Помимо этого возможно назначение КТ легких и бронхоскопии. Для определения масштабов локализации очага и наличия возможных осложнений пациенту назначают анализы крови и рентгенографию легких.
Методы лечения
Терапия грибковой пневмонии включает одновременный прием противогрибковых медикаментозных препаратов и мультивитаминных комплексов. Такой подход способствует выведению из организма токсинов и стимулированию иммунной системы.
Результаты
Своевременная диагностика и грамотное лечение обуславливают благоприятный, обнадеживающий прогноз. В то же время длительное отсутствие медицинской помощи существенно повышает риск развития серьезных патологий, и может привести к инвалидности или летальному исходу.
Реабилитация и восстановление образа жизни
Реабилитационная программа включает несколько составляющих:
Все эти процедуры направлены на устранение остаточных явлений, полное восстановление дыхательных функций легких и укрепление иммунной системы.
Образ жизни при грибковой пневмонии
При грибковой пневмонии необходимо следующее:
В процессе течения заболевания важно одновременное устранение всех патологических очагов в организме.
Микозы легких
Аспергиллёз
Основной метод выявления:

Прогноз. Без лечения инвазивный аспергиллёз практически всегда заканчивается летальным исходом (в течение 1-4 нед.). При проведении лечения летальность составляет 30-50% и зависит от основного заболевания (острый лейкоз и др.), а также от распространённости аспергиллеза или локализации заболевания (диссеминация, поражение ЦНС)
Хронический некротизирующий аспергиллёз лёгких — относительно редкое заболевание, составляющее примерно 5% всех случаев аспергиллёза лёгких. Возбудитель — A. fumigatus, реже — A. flavus, A. terreus и др. Факторы риска — СПИД, сахарный диабет, алкоголизм, длительное лечение стероидами.
Симптомы характерны, но не специфичны. Обычно развивается хронический продуктивный (с мокротой) кашель, нередко с умеренным кровохарканьем. Субфебрилитет. Общая слабость и снижение массы тела. Болезнь протекает «хронически» с периодическими обострениями и прогрессирующим нарушением функций лёгких вследствие развития фиброза. Осложнения: поражение плевры, рёбер, позвонков, лёгочное кровотечение, инвазивный аспергиллез лёгких (пневмония) с гематогенной диссеминацией, поражением головного мозга и внутренних органов.
Диагностика – см. инвазивный аспергиллез.
Лечение. Длительное применение противогрибковых препаратов. Показанием к хирургическому лечению служит высокий риск лёгочного кровотечения.
Аспергиллома (неинвазивный аспергиллез), или «грибной шар», представляет собой мицелий (грибницу) грибка Aspergillus, разрастающегося в полостях лёгких, образованных в результате туберкулёза, опухоли и других заболеваний. Аспергиллома может возникать в придаточных пазухах носа.
Возбудитель — Aspergillus fumigatus, реже A.flavus. Туберкулёз является причиной образования полости при аспергилломе в 40-70% случаев; деструктивная пневмония — в 10-20%; буллёзная эмфизема — в 10-20%; бронхоэктазы — в 5-10%; опухоли — в 3-7% случаев. Вероятность развития аспергилломы в каверне размером 2 см составляет 15-20%. Обычно возникает в возрасте от 40 до 70 лет, чаще у мужчин.
Изначально протекает бессимптомно, но по мере прогрессирования начинает беспокоить кашель, возникают кровохарканье, субфебрилитет. При вторичном бактериальном инфицировании поражённой грибами полости могут развиваться признаки острого воспаления. В большинстве случаев аспергиллома возникает в верхней доле правого лёгкого (50-75%), реже — в верхней доле левого лёгкого (20-30%). Приблизительно у 10% больных признаки аспергилломы проходят спонтанно, без лечения. У боль¬шинства больных в течение заболевания возникает эпизод кровохарканья, у 20% — лёгочное кровотечение. Осложнениями аспергилломы являются лёгочное кровотечение и инвазивный рост Aspergillus с развитием хронического некротизирующего аспергиллёза лёгких или специфического плеврита.
Диагностика – см. инвазивный аспергиллез.
Лечение проводят при развитии или высоком риске осложнений (повторное кровохарканье, лёгочное кровотечение и др.), при бессимптом¬ной аспергилломе показано наблюдение. Основным методом лечения является хирургическое удаление поражённого участка лёгкого.
Аллергический бронхолёгочный аспергиллёз характеризуется развитием реакции гиперчувствительности I типа при поражении дыхательных путей Aspergillus. Частота у больных бронхиальной астмой составляет 1-5%, у больных муковисцидозом — 5-14%.
Возбудители — Aspergillus fumigatus, A. clavatus, реже — другие Aspergillus.
Возникновению способствуют врождённая предрасположенность.
Инвазивного поражения тканей лёгких не наблюдается. Заболевание обычно протекает хронически с периодическими обострениями бронхообструктивного синдрома и/или возникновением эозинофильных инфиль¬тратов. Основными признаками обострения являются приступы удушья, повы¬шение температуры тела, боли в грудной клетке и кашель с мокротой, содержа¬щей коричневые включения и слизистые пробки. При длительном течении формиру¬ются бронхоэктазы и фиброз лёгких, приводящие к дыхательной недостаточности.
Гиалогифомикозы — группа заболеваний, вызываемых грибами Fusarium spp., Acremonium spp., Paecilomyces spp., Scedosporium spp., Scopulariopsis brevicaulis и Trichoderma longibrachiatum. Возбудители распространены повсеместно, часто встречаются в почве, на раз¬личных растениях.
Fusarium считают вторыми по частоте возбудителями инвазивных микозов лёгких после Aspergillus. Кроме пневмонии гиалогифомицеты у иммунокомпетентных пациентов вызывают локальные поражения, у иммуноскомпрометированных — фунгемию (грибок в крови) и диссеминированные инфекции, которые характеризуются очень высокой летальностью. Неблагоприятный прогноз связан как с выраженностью иммуносупрессии у больных, так и с низкой чувствительностью гиалогифомицетов к большинству применяемых антимикотиков.
Гиалогифомикозы лёгких наиболее часто развиваются у больных гемобластозами или реципиентов трансплантатов костного мозга, значительно реже — у больных с распространёнными глубокими ожогами. Инфицирование обычно происходит ингаляционным путём. Одним из возможных источников возбудителя являются поражённые ногти при онихомикозе. Возбудители могут поражать артерии с последующим развитием тромбозов, инфарктов и гематогенной диссеминацией. Заболевание обычно начинается как пневмония или синусит, при прогрессировании развивается гематогенная диссеминация с поражением кожи, внутренних органов, костей и головного мозга. Клиническая картина заболевания определяется локализацией процесса; общим признаком является рефрактерная к антибиотикам лихорадка. У 55-70% больных развивается характерное поражение кожи и подкожной клетчатки: болезненные эритематозные папулы или подкожные узелки с последующим образованием очага некроза в центре.
Диагностика: см. инвазивный аспергиллез.
Лечение.
Возбудители гиалогифомикозов характеризуются низкой чувствительностью и даже резистентностью к антимикотикам
Грибковая пневмония
Грибковая пневмония – это воспаление легочной ткани, вызванное грибами. Также эту группу заболеваний называют пневмомикозы и микозные пневмонии.
Пневмонию чаще всего вызывает три типа грибов:
– гистоплазма капсулатум (Histoplasma capsulatum) – вызывает гистоплазмоз;
– кокцидиоидес иммитис (Coccidioides immitis) – вызывает кокцидиоидомикоз;
– бластомицес дерматитидис (Blastomyces dermatitidis) – вызывает бластомикоз.
У большинства инфицированных людей проявляются лишь незначительные симптомы, и больные, как правило, не знают, что инфицированы. В редких случаях развивается тяжелое заболевание. Опасны грибковые пнев
Гистоплазмоз встречается во всем мире, но наиболее распространен в речных долинах в умеренном и тропическом климате.
Другие микозы (криптококкоз, аспергиллез, кандидоз, мукормикоз) возникают прежде всего у людей с подавленной иммунной системой. Криптококкоз – наиболее широко распространенный из них – может развиваться у здорового человека, но тяжело протекает только у людей с заболеваниями иммунной системы, например СПИДом. Криптококкоз может распространяться на другие органы, особенно мягкие оболочки мозга, в результате развивается криптококковый менингит. Аспергиллюс вызывает воспаление органов дыхательной системы у людей, больных СПИДом или перенесших трансплантацию какого-либо органа. Редкое заболевание – легочный кандидоз – возникает чаще всего у пациентов с низким количеством лейкоцитов, например, больных лейкозом, которые получают химиотерапию. Мукормикоз, относительно редкий микоз, встречается у людей с тяжелым сахарным диабетом или лейкозом.
В крови определяется лейкоцитоз, эозинофилия, СОЭ увеличена.
Рентгенологическое исследование показывает очаги затемнения в легких разных размеров – от точечных до крупных инфильтратов без четких границ, а также увеличенные лимфоузлы у корня легкого.
Диагноз устанавливают, идентифицируя тип гриба в мокроте или на основании анализа крови, который позволяет выявить антитела к возбудителю.
Лечение заключается в назначении противогрибковых препаратов, например итраконазола (орунгала) или амфотерицина В.
Кроме того назначается общеукрепляющая терапия: витаминные препараты, иммуномодулирующие средства, общеоздоровительные процедуры. Антибактериальная терапия при грибковой пневмонии не проводится.
Запущенный актиномикоз легких может потребовать оперативного лечения.
Лечение больных СПИДом и другими заболеваниями иммунной системы от грибковых пневмоний редко бывает успешным.
3 КОММЕНТАРИЯ
Дочке 31 год, у нее бронхиальная астма, положили в больницу с приступом, начали лечить различными антибиотиками, “перекормили” ими настолько что начался кандидоз легких, с каждым днем ей становится хуже, никакого эффективного лечения нет, началась одышка, утомляемость, дойти до двери палаты ей тяжело из-за сильной одышки. Подскажите как помочь ей, очень тяжело смотреть на нее, голос с каждым днем всё слабее, ей даже разговаривать трудно.
Кандидоз питается глюкозой. Можно пить соду натощак (чайная ложка, залить водой 90 градусов) чтобы помочь почкам и поджелудочной. Попутно вы выравниваете водородный показатель лимфы и крови (pH). Обязательно принимать мультивитамины + йод (можно йодид калия, но лучше “келп” — это водоросли богатые йодом и минералами) + селен. Не помешает и Омега-3 для укрепления сосудов. Не сидеть/лежать сутками а двигаться по возможности. Лёгкое голодание с приёмом крутого бульона, кость вывариваем по 5-8 часов на медленном огне. Потом переходим на нежирное мясо и побольше овощей. Особенно зелени укроп петрушка лук — с куриным яйцом довольно хорошее и полезное блюдо. Постепенно восстановитесь.
Этиология и патогенез пневмонии
Причины
Симптомы
Лечение
Хроническая пневмония
Причины
Симптомы
Диагностика
Лечение
Причины
Симптомы
Лечение
Причины
Симптомы
Лечение
Грибковая пневмония
Симптомы
Диагностика
Лечение
Казеозная пневмония
Причины
Симптомы
Диагностика
Лечение
Пневмония при инсульте
Причины
Профилактика
Ингаляции дыхательных путей
Насыщение кислородом и ЛФК
Восстановление нормальной микрофлоры
Диета
Пневмония является острым заболеванием легких инфекционно-воспалительного характера, в которое вовлекаются все структурные элементы легочной ткани. Этиология пневмонии бывает различной, однако наиболее предрасположены к развитию воспаления легких люди с ослабленным иммунитетом. Некоторые больные пневмонией люди ошибочно принимают ее симптомы за проявления простуды, тем самым откладывая визит к врачу-пульмонологу и усугубляя тяжесть состояния.
Пневмония может привести к серьезным осложнениям. Чтобы не допустить их, необходимо знать признаки болезни и выбирать для ее лечения опытного специалиста. Одним из современных медицинских учреждений Москвы является Юсуповская больница, в состав которой входит клиника терапии. В больнице работают врачи-пульмонологи с многолетним стажем, владеющие современными методиками лечения воспаления легких.
Этиология
Этиология пневмонии или ее происхождение, заключается в жизнедеятельности патогенных микроорганизмов, именно они вызывают воспаление легких. Наиболее распространены формы пневмонии, вызванные пневмококками, данный возбудитель выявляется в 40% от всех случаев. Кроме этого, воспаление легких может развиться вследствие попадания в организм микоплазмы и различных вирусов.
При выборе методов лечения важно установить как этиологию, так и патогенез пневмонии. В клинике терапии Юсуповской больницы врачи-пульмонологи тщательно изучают особенности заболевания, чтобы оказать пациенту наиболее эффективную помощь.
Патогенез
Патогенез пневмонии может быть различным. Так, микроорганизмы наиболее часто проникают в организм при вдыхании их из окружающей среды. Кроме этого, может происходить переселение бактерий и вирусов в нижние отделы дыхательной системы из верхних. Бронхогенный путь проникновения патогенных микроорганизмов включает проникновение их при медицинских манипуляциях.
Патогенез пневмонии может включать и гематогенный путь. Бактерии и вирусы, попавшие в организм при внутриутробном заражении, наркомании или септических процессах, распространяются с током крови. Однако данный путь встречается реже, чем бронхогенный. Другим путем проникновения микроорганизмов является лимфогенный.
Патогенез пневмонии во многом зависит от состояния иммунной системы. Предрасположенность к воспалению легких отмечается у курящих, у людей, испытывающих эмоциональное перенапряжение или хроническую усталость, а также при искусственной вентиляции легких, у больных, находящихся длительное время в лежачем положении.
Врачи-пульмонологи клиники терапии Юсуповской больницы знают патогенез пневмонии, особенности ее протекания и методы диагностики и лечения. Если вы заметили тревожные симптомы, обратитесь в Юсуповскую больницу для получения консультации и прохождения обследования.
Причины
Внегоспитальная пневмония развивается в домашних условиях или в течение первых 48 часов пребывания пациента в лечебном учреждении. Госпитальная пневмония возникает после 48 часов нахождения пациента в стационаре. Аспирационная пневмония развивается после попадания в дыхательные пути содержимого ротоглотки или желудка у пациентов, пребывающим без сознания, с ослабленным кашлевым рефлексом и нарушенным актом глотания (алкогольное опьянение, черепно-мозговые травмы, приступ эпилепсии, инсульт).
У взрослых самыми частыми возбудителями пневмонии являются бактерии, однако воспаление легких могут вызывать любые болезнетворные организмы. Легкие постоянно подвергаются воздействию болезнетворных организмов, которые находятся во внешней среде. В верхних дыхательных путях и ротоглотке обитает так называемая нормальная флора, являющейся безопасной благодаря иммунной защите организма. В том случае, когда болезнетворные организмы преодолевают многочисленные защитные барьеры, развивается инфекционное заболевание.
Самыми частыми бактериальными возбудителями пневмонии являются пневмококки, гемофильная палочка, хламидии и микоплазмы. Часто воспаление легких вызывают респираторно-синцитиальный вирус, аденовирус, мета пневмовирус, вирус гриппа и вирус парагриппа. Пневмония развивается под воздействием грибов-возбудителей гистоплазмоза и кокцидиоидомикоза, бластомикоза и паракокцидиоидомикоза.
К предполагающим факторам пневмонии относятся:
хронические обструктивные болезни легких;
операции в области грудной клетки и брюшной полости;
длительное горизонтальное положение.
Классификация
В зависимости от возбудителя различают следующие виды пневмоний:
Довольно часто встречается воспаление легких, которое возникает под воздействием ассоциаций различных микроорганизмов, чаще вирусов и бактерий. По степени тяжести течения пневмония может быть:
В зависимости от распространения патологического процесса различают очаговую, сегментарную, долевую, субтотальную или тотальную (крупозную) пневмонию. Воспалительный процесс может располагаться в одном легком или быть двухсторонним.
В зависимости от характера течения выделяют следующие виды пневмонии:
В соответствии с возбудителем пневмонию классифицируют на:
Острая пневмония
Острое воспаление легких характеризуется выраженным воспалительным процессом с нарушением микроциркуляции крови в легочной ткани, образованием очагов инфильтрата в легких, с заполнением альвеол патологической жидкостью. Острая пневмония требует срочного медицинского вмешательства, так как имеет тенденцию к быстрому прогрессированию с отягощением процесса.
Причины
К причинам развития острой пневмонии относят:
поражение легких токсическими веществами;
травмы грудной клетки.
Бактериальная пневмония встречается наиболее часто, ее могут вызывать: пневмококки, стафилококки, стрептококки, кишечная палочка, гемофильная палочка, легионелла, хламидии, микоплазмы, уреаплазмы.
Вирусная пневмония встречается значительно реже. Из вирусов развитию заболевания способствуют вирусы гриппа, респираторно-синцитиальные и аденовирусы.
Симптомы
Острая пневмония имеет болезненное течение. Возбудитель, попадая в организм, начинает быстро размножаться, поражая значительные объемы легочной ткани. Развивается тяжелый воспалительный процесс. Человек начинает себя плохо чувствовать, однако точно определяют картину происходящего несколько позже. При поражении большой области легкого возникает ателектаз (спадание доли легкого).
С развитием заболевания у пациента появляется кашель, чаще с гнойным отделяемым. Наблюдается повышение температуры, которая может достигать 40ºС. Больному тяжело дышать, отмечаются боли в груди. Появляется одышка даже при незначительных движениях.
Очаги острой пневмонии обычно локализуются в нижних сегментах легких. На ее фоне может развиться застойная пневмония, которая образуется из-за нарушенного кровообращения в легких. Острая пневмония может привести к гипоксии, легочной и сердечной недостаточности. Пневмония развивается достаточно быстро, поэтому требует оперативного обращения к врачу.
Диагностика
Для выявления острой пневмонии врач-терапевт выясняет жалобы пациента, проводит осмотр, выполняет аускультацию. При наличии подозрительных хрипов больного направляют на анализ крови и рентгенографию. В анализе крови при острой пневмонии будет обнаружен лейкоцитоз, что говорит о развитии воспалительного процесса. На рентгеновском снимке будет хорошо виден очаг поражения и его масштабы.
Для выявления природы пневмонии исследуют мокроту. Бактериологический анализ отделяемого из легких поможет определить вид возбудителя заболевания. Нередко при острой пневмонии в мокроте обнаруживают несколько типов возбудителей. На основании полученных данных врач ставит диагноз и подбирает соответствующее лечение.
Лечение
При выявлении у пациента острого воспаления легких показана срочная госпитализация. Пациент должен находиться под контролем врача, поскольку заболевание имеет тенденцию к молниеносному прогрессированию и развитию осложнений. Если пациенту требуется интенсивная терапия, в Юсуповской больнице специалисты выполняют мероприятия для стабилизации состояния больного. Далее пациента переводят в стационар, где лечение продолжается. Стационар Юсуповской больницы включает комфортные палаты, которые обеспечены комплектом предметов гигиены. Система кондиционирования позволяет устанавливать нужную температуру и влажность воздуха, что важно в лечении воспалительного заболевания легких.
Терапия пневмонии включает курс антибиотиков, которые вводят на первых этапах внутривенно или внутримышечно, в дальнейшем используют таблетированную форму. Выбор препарата будет зависеть от данных диагностики. Нередко при острой пневмонии используют антибактериальные средства широкого спектра действия или сочетают несколько видов препаратов. Курс антибиотикотерапии составляет от 10 дней. Длительность лечения зависит от реакции организма на введенные препараты.
Дополнительно используют отхаркивающие средства для выведения мокроты из легких. При одышке назначают оксигенотерапию. Используют жаропонижающие вещества, витамины и иммуностимуляторы для улучшения защитных функций организма.
Пациент должен соблюдать постельный режим, пить достаточное количество жидкости и хорошо питаться. Диетологи Юсуповской больницы подбирают питание для пациентов с острой пневмонией, которое легко усваивается и обогащено витаминами и микроэлементами.
Хроническая пневмония
Хроническая пневмония у взрослых – патологический процесс в легких, который сопровождается замещением паренхимы соединительной тканью и развитием деформирующего бронхита. Заболевание характеризуется обострениями и ремиссиями.
Причины
Хроническое воспаление легких развивается в ходе острой или затяжной пневмонии. Заболевание возникает при сохранении в легком участков пониженной вентиляции или ателектаза (спадания доли). Переходу острой фазы заболевания в хроническую способствуют следующие факторы:
несвоевременное и неадекватное лечение острой пневмонии;
ранняя выписка из стационара;
Хроническая пневмония чаще развивается у пациентов, страдающих хроническим бронхитом. У детей в развитии хронического воспаления легких играют дефекты ухода, гипотрофия (истощение), перенесенный первичный туберкулез, экссудативный диатез, хронические инфекции носоглотки, своевременно не извлеченные инородные тела из бронхов.
Заболевание вызывают следующие микроорганизмы:
гемофильная палочка Пфейффера;
грибы рода Кандида.
При хронической пневмонии происходят необратимые изменения легочной ткани и бронхов. Они приводят к нарушению дыхательной функции преимущественно по рестриктивному типу за счет уменьшения дыхательной поверхности легких или снижения их растяжимости. Усиленная секреция слизи в сочетании с неэффективной дренажной способностью бронхов, а также нарушение аэрации альвеол в зоне пневмосклероза приводят к тому, что пораженный участок легочной ткани становится более уязвимым к неблагоприятным воздействиям. По этой причине происходит повторное локальное обострение бронхолегочного процесса.
Симптомы
Критериями перехода острого воспаления легких в хроническую пневмонию считается отсутствие положительной рентгенологической динамики в период от 3 месяцев до 1 года, несмотря на интенсивную длительную терапию, и неоднократные рецидивы воспаления в том же участке легкого. Во время ремиссии симптомы отсутствуют или скудные. Общее состояние удовлетворительное. Пациентов в утреннее время беспокоит малопродуктивный кашель. При обострении хронического воспаления легких появляется фебрильная или субфебрильная температура, слабость, потливость. Кашель усиливается, становится постоянным. Мокрота приобретает гнойный или слизисто-гнойный характер. Пациентов беспокоят боли в грудной клетке в проекции патологического очага, может возникать кровохарканье.
При тяжелом течении заболевания во время обострения больных хроническим воспалением легких развивается выраженная интоксикация. Пациенты предъявляют жалобы на наличие одышки в покое, кашель с большим количеством мокроты. Клиническая картина обострения напоминает тяжелую форму крупозной пневмонии.
При слишком короткой или недостаточно полной терапии обострение сменяется вялотекущим воспалением. Пациентов беспокоит легкая утомляемость, периодический кашель (сухой или с мокротой), одышка при физической нагрузке. Температура может быть субфебрильной или нормальной. Вялотекущий воспалительный процесс сменяется ремиссией только после дополнительной, тщательно проведенной терапии.
В зависимости от преобладающих патоморфологических изменений хроническую пневмонию принято делить на:
карнифицирующую (вследствие зарастания альвеол соединительной тканью);
интерстициальную (преобладает интерстициальный пневмосклероз).
По распространенности патологических изменений различают:
долевую хроническую пневмонию.
В зависимости от степени активности воспалительного процесса выделяют фазы ремиссия (компенсации), вялотекущего воспаления (субкомпенсации) и обострения (декомпенсации).
Диагностика
Врачи Юсуповской больницы проводят обследование пациентов с хронической пневмонией с помощью следующих методов:
общего и биохимического анализов крови;
микроскопического и бактериологического исследования мокроты.
Решающее значении в установке диагноза хронической пневмонии имеет рентгенография легких в 2 проекциях. На рентгенограммах пульмонологи выявляют следующие признаки: уменьшение объема доли легкого, очаговые тени, деформацию и тяжистость легочного рисунка, изменения плевры, перибронхиальную инфильтрацию. В фазу обострения на фоне пневмосклероза обнаруживают свежие инфильтративные тени. С помощью бронхографии определяется неравномерность распределения контраста и неровность контуров. В Юсуповской больнице для выявлений деформации бронхов используют мультиспиральную компьютерную томографию.
Во время бронхоскопии может выявляться катаральный или гнойный бронхит, более выраженный в соответствующем сегменте или доле. При неосложненных формах хронического воспаления легких показатели функции внешнего дыхания, определяемые с помощью спирографии, могут изменяться несущественно. Если у больного есть сопутствующие заболевания (эмфизема, обструктивный бронхит) снижается жизненная емкость легких и другие параметры.
В фазе обострения хронической пневмонии возникают изменения в общем и биохимических анализах крови. В этот период увеличивается количество лейкоцитов, фибриногена, серомукоида, альфа-глобулинов и гамма-глобулинов, появляется С-реактивный белок. При микроскопии мокроты обнаруживается большое количество нейтрофилов. Бактериальный анализ позволяет определить характер патогенной микрофлоры.
Лечение
Врачи Юсуповской больницы проводят комплексное лечение застарелой пневмонии. Принципы терапии в период обострения хронического воспаления легких полностью соответствуют правилам лечения острой пневмонии. Антибактериальные препараты подбирают с учетом чувствительности возбудителей. Часто одновременно используют 2 антибиотика разных групп (пенициллины, макролиды, цефалоспорины II-III поколения). Антибактериальное лечение сочетают с инфузионной, иммунокорригирующей терапией, внутривенным введением хлористого кальция, приемом витаминно-минеральных комплексов, бронхолитических и муколитических средств.
Большое внимание уделяют проведению эндотрахеальной и эндобронхиальной санации. Проводят промывание бронхиального дерева раствором гидрокарбоната натрия и вводят антибиотики. В период стихания обострения проводят дыхательную гимнастику, делают массаж грудной клетки, ингаляции. Эффективными являются физиотерапевтические процедуры: индуктотермия, лекарственный электрофорез, магнитотерапия. Повышает дренажную функцию бронхиального дерева лечебная физкультура. При частых и тяжелых обострениях, обусловленных осложнениями хронической пневмонии, торакальные хирурги в клиниках-партнерах выполняют резекцию участка легкого.
В фазу ремиссии пациенты наблюдаются у пульмонолога. Для предупреждения обострений хронической пневмонии врачи рекомендуют прекратить курить, употреблять спиртные напитки. Следует избегать переохлаждений, чрезмерных физических нагрузок. Полезно оздоровление в санаториях-профилакториях, на морских курортах.
Причины
Выздоровление пациента при диагнозе пневмония замедляется по причине угнетения иммунной системы организма, вызванного рядом причин, среди которых:
хронические инфекции: гепатиты, СПИД и пр.;
хронические заболевания легких: эмфизема, бронхиальная астма и пр.;
химиотерапия при онкологических заболеваниях, длительный прием иммуносупрессивных препаратов – цитостатиков, кортикостероидов и пр.;
хроническая интоксикация организма вследствие злоупотребления алкогольными напитками, курения, наркомании, воздействия отравляющих химических веществ;
преклонный возраст. Также риск развития затяжной пневмонии увеличивается у недоношенных детей;
атипичные возбудители: пневмоцисты, микоплазма и пр.;
развитие осложнений в виде абсцессов и др.;
нарушения дренажной функции легких: стенозы, наличие инородных тел и пр.;
нерациональное применение антибиотиков.
Таким образом, болезнь продолжается прогрессировать, а у вируса, вызвавшего пневмонию, вырабатывается резистентность к определенному виду антибиотиков.
Симптомы
Для затяжной пневмонии характерна смазанная клиническая картина. При этом у пациента наблюдается постепенное ухудшение общего состояния. Общими симптомами пневмонии являются:
повышенная температура тела. Показатели повышены, как правило, в вечернее время, а утром температура обычно в пределах нормы;
Если вышеперечисленные симптомов наблюдаются у больного на протяжении 4-х недель, то это дает повод заподозрить развитие затяжной пневмонии. Данные клинические признаки свойственны для простуды и гриппа. Поэтому крайне важно вовремя обратиться к врачу, выяснить диагноз и предотвратить развитие тяжелых осложнений.
Лечение
Лечение затяжной пневмонии имеет ряд специфических особенностей. Курс терапии назначают только с учетом бактериологического анализа. Только после него пульмонологи Юсуповской больницы назначают необходимый антибиотик. Длительность его приема определяется на основании рентгенологических и клинико-лабораторных данных.
Если пациент преждевременно прекратит принимать антибиотик, заболевание может продолжить развиваться с появлением характерной для него симптоматикой. В данном случае воспаление легких может перейти в хроническую форму.
В ходе лечения основным направлением является восстановление вентиляционной и дренажной функций бронхов. Для этого больному назначают прием бронхолитиков, муколитиков, отхаркивающих средств и антигистаминных препаратов. Также в сочетании с медикаментозной терапией показана лечебная физкультура, рефлексотерапия и физиотерапия.
Во время лечения больному необходимо придерживаться постельного режима, соблюдать специальную диету и употреблять в пищу больше продуктов, богатых витаминами и минералами. Питье должно быть обильным.
Причины
В большинстве случаев пневмонию без кашля вызывают бактерии (пневмококки, стрептококки, стафилококки). Воспаление легких часто является осложнением гриппа и вирусных инфекций. Провоцирующими факторами являются:
Возбудитель пневмонии может приникнуть в легочную ткань аспирационным, гематогенным, лимфогенным или бронхогенным путем. При нарушении механизмов местной бронхолегочной защиты под воздействием инфекционного агента развивается локальный воспалительный процесс, который распространяется по легочной ткани. Вследствие повышения чувствительности к микроорганизмам формируются иммунные комплексы. Повышается способность тромбоцитов к склеиванию, нарушается микроциркуляция и нейротрофические процессы в легких. Это является причиной повреждения структуры и нарушения функции клеток легочной ткани, в результате которых развивается пневмония.
Симптомы
На начальных стадиях заболевания пневмония у детей и взрослых может протекать без кашля. В этом случае следует обратить внимание на неспецифические симптомы:
боль в грудной клетке при движениях.
Лечение
Врачи Юсуповской больницы индивидуально подбирают антибактериальные препараты в зависимости от предполагаемого возбудителя, возраста пациента, тяжести течения пневмонии и наличия сопутствующих заболеваний.
Лечение пневмонии без кашля является сложной задачей, поскольку бронхиальный секрет не выделяется из дыхательных путей. Это приводит к затяжному течению заболевания, развитию осложнений. Врачи назначают бронхолитические и муколитические препараты. Средства, которые стимулируют отхаркивание, усиливают активность мерцательного эпителия и способствуют передвижению мокроты в верхние отделы дыхательных путей. Под действием этих лекарственных средств усиливается секреция бронхиальных желез и уменьшается вязкость мокроты. Наиболее эффективными муколитиками врачи считают ацетилцистеин, бромгексин и амброксол.
Для улучшения дренажной функции бронхов применяют бронхолитические средства. Пульмонологи Юсуповской больницы отдают предпочтении ингаляционных формам β2- адреностимуляторам (беротеку, беродуалу), М-холинолитикам (атровенту) и внутривенным инфузиям 2,4% раствора эуфиллина. Если кашлевой рефлекс восстановить не удаётся, проводят санацию бронхиального дерева при помощи бронхоскопии.
Обязательным компонентом комплексного лечения пневмонии являются немедикаментозные способы улучшения дренажной функции бронхов. Пациентам рекомендуют пить много теплой жидкости (щелочные минеральные воды, молоко с добавлением небольшого количества натрия гидрокарбоната или меда). Это усиливает секрецию слизи бронхиального дерева и снижает вязкость мокроты.
Улучшает отхождение мокроты массаж грудной клетки (перкуссионный, вибрационный, вакуумный). Эффективным средством восстановления дренажной функции бронхов является дыхательная гимнастика. Глубокие дыхательные движения стимулируют кашлевой рефлекс, а дыхание с созданием искусственного сопротивления во время выдоха (через специальные флаттеры или сомкнутые губ) препятствует спаданию мелких бронхов. Отхаркивающие средства влияют на физико-химические свойства мокроты и облегчают её отхождение. Их условно разделяют на две группы: препараты рефлекторного действия и средства резорбтивного действия.
При тяжелом течении пневмоний проводят дезинтоксикационную терапию. Внутривенно капельно вводят солевые растворы, 5% раствор глюкозы, поливинилпирролидон, альбумин. В Юсуповской больнице пациентам с целью детоксикации выполняют плазмаферез.
Одним из эффективных средств лечения пневмонии является гепарин. Препарат улучшает кровоток в микрососудистом русле лёгких, уменьшает отёк слизистой бронхов и улучшает их дренажную функцию. Под его воздействием уменьшается вязкость мокроты, и она легче отходит во время кашля. Для стимуляции защитных сил организма при пневмонии вводят внутривенно гипериммунную плазму, внутримышечно иммуноглобулин. Пациентам назначают иммуномодуляторы (метилурацил, натрия Т-активин, тималин), проводят внутривенные инфузии нативной или свежезамороженной плазмы.
Грибковая пневмония
Грибковая пневмония – это воспаление легких, возбудителем которого служит грибок. Такой вариант пневмонии является очень опасным, поскольку протекает во многих случаях бессимптомно и больной может даже не подозревать о наличии у него заболевания.
Благоприятными факторами для роста грибка служат:
наличие сопутствующих заболеваний.
Отдельно следует отметить развитие грибковой пневмонии на фоне антибиотикотерапии. Как известно, антибиотики убивают не только «вредных» микроорганизмов, но также и уничтожают полезную микрофлору. Чаще всего это проявляется в виде дисбактериоза кишечника.
Антибиотики, уничтожая полезную микрофлору, вызывают резкий дисбаланс. Грибки под действием антибиотиков начинают стремительно размножаться. При этом возбудитель может из ротоглотки попадать в легочную ткань, что провоцирует воспалительный процесс.
В зависимости от возбудителя, выделяют следующие формы пневмомикозов:
актиномикоз легких. Возбудитель Actinomyces bovis;
кандидамикоз легких. Возбудитель Candida albicans;
бластомикоз легких. Возбудитель Blastomyces dermatitidis;
стрептомикоз легких. Возбудитель Trichomycetes;
аспергиллез легких. Возбудитель Aspergillus fumigatus;
кокцидиоидомикоз легких. Возбудитель Coccidioides immitis;
гистоплазмоз легких. Возбудитель Histoplasma capsulatum.
Симптомы
Данное заболевание характеризуется размытой клинической картиной. В начале развития грибковой пневмонии у больного наблюдается общая слабость, кашель, озноб, повышение температуры тела. Со временем появляется кашель с выделениями гноя и различных микроорганизмов. Именно такие проявления болезни настораживают врачей и подводят к правильному диагнозу. Довольно часто грибковая пневмония приводит к развитию плевритов.
Диагностика
Установить точный диагноз возможно при помощи рентгенограммы легких, результатов бактериологического, молекулярно-генетического, микроскопического, серологического анализов мокроты больного, крови и плевральной жидкости
Лечение
Для лечения грибковой пневмонии используют противогрибковые препараты, такие как Флуконазол, Амфотерицин В, Итраконазол, Кетоконазол и др. Все эти лекарственные препараты широко применяют доктора Юсуповской больницы. Исключение составляет лишь пневмоцистная пневмония. Ее лечение проводят ингибитором фолиевой кислоты Триметоприм либо антибиотиком Клиндамицин. При наличии иммунодефицита применяют поливитамины и иммуномодуляторы.
При тяжелой стадии течения заболевания курс лечения включает глюкокортикостероиды и дезинтоксикационную терапию. При образовании абсцессов и кист в легочной ткани проводят хирургическое лечение. Методы лечения заболевания разнообразны и зависят от возбудителя, вызвавшего пневмонию, степени тяжести воспаления легких, а также наличия сопутствующих заболеваний.
Казеозная пневмония
Наиболее серьезной формой воспаления легких является казеозная пневмония, при которой в легких происходят казеозно-некротические процессы, вследствие которых в большом количестве формируются полости легочного распада.
Причины
Возбудителями казеозной пневмонии являются патогенные бактерии рода микобактерии, которые передаются аэрогенным способом. Основными источниками данных бактерий являются люди, которые больны туберкулезом, так как в среду вместе с воздухом они выдыхают микобактерии. Казеозная пневмония развивается у людей с ослабленной иммунной системой, поэтому в зоне риска находятся люди, имеющие вредные привычки, перенесшие болезни, а также ВИЧ-инфицированные.
При попадании микобактерий в организм человека со слабыми иммунными реакциями они интенсивно размножаются в легочной ткани. Развитие патологического процесса происходит в несколько стадий. На первой стадии формируется первичный комплекс, при котором воспаляются сосуды, легочная ткань и лимфоузлы. Затем в паренхиме легкого начинает формироваться узелок, который впоследствии трансформируется.
Казеозная пневмония прогрессирует достаточно быстро. На следующей, необратимой стадии возникает очаговый некроз, формируются творожистые массы, при расплавлении которых образуются полости, или каверны. Некротические изменения отражаются на близлежащих тканях. Кроме этого, возбудитель с током лимфы может попасть в другие органы.
Симптомы
Казеозная пневмония развивается стремительно с ярко выраженными симптомами. На первой стадии, в период образования казеозно-некротических масс, появляются признаки интоксикации и другие симптомы: