группа патогенности смб что это
Условно-патогенная микрофлора
В организме существует множество бактерий, которые находятся с человеком в разных взаимоотношениях. Большую часть микрофлоры (микробиоценоза) представляют микроорганизмы, которые сосуществуют с человеком на основе симбиоза. Иными словами, основная масса микробов получает от человека пользу (в виде постоянной температуры и влажности, питательных веществ, защиты от ультрафиолета и так далее). В то же время эти бактерии сами приносят пользу, синтезируя витамины, расщепляя белки, соперничая с болезнетворными микроорганизмами и выживая их со своей территории. И одновременно с такими полезными бактериями у человека есть «сожители», которые в небольших количествах не приносят существенного вреда, но при определенных условях становящиеся болезнетворными. Такую часть микробов называют условно-патогенной микрофлорой.
Условно-патогенные микроорганизмы (УПМ) желудочно-кишечного тракта борются за свое выживание, поэтому их поколения вырабатывают устойчивость к конкурентной нормальной флоре. Лакто– и бифидобактерии в процессе жизнедеятельности производят вещества, сходные с антибиотиками по своему действию. Кроме того, сам организм, благодаря иммунной системе сдерживает размножение болезнетворных бактерий. Прием алкоголя и табакокурение, не говоря уже о наркомании, нервные стрессы, физические перегрузки, возрастные изменения, физиологическое несовершенство лимфатической системы (у маленьких детей), различные заболевания (в первую очередь – вирусного происхождения) – все это нарушает нормальный баланс микрофлоры в желудочно-кишечном тракте, приводит к гибели полезных микроорганизмов. Природа не терпит пустоты, и на смену погибшим полезным бактериям приходят условно-патогенные. С этого момента начинается развитие дисбиоза и дисбактериоза. Если же бывшие условно-патогенными, а теперь ставшие болезнетворными, бактерии покидают свое привычное место жительства, проникая через тканевые барьеры, то развивается оппортунистическая инфекция.
Состав условно-патогенной микрофлоры
Нормофлора у каждого человека индивидуальна по своему составу. То же самое касается и условно-патогенной микрофлоры, как части нормального биоценоза. Да-да! Несмотря на свою пагубную деятельность, условно-патогенные микроорганизмы нужны нормальной микрофлоре. Бактерии живут по принципу: «Что нас не убивает, то делает сильнее». То есть, постоянно соперничая за место, наши полезные бактерии становятся более выносливыми, вырабатывают «навыки» борьбы с УПМ на генном уровне. То же самое происходит и с остальной иммунной системой. Так что, можно сказать, что даже условно-патогенные микробы нужны нашему организму в качестве своеобразного «тренера» иммунитета.
К условно-патогенным микроорганизмам желудочно-кишечного тракта относится практически все семейство Enterobacteriaceae. Сюда входят клебсиелла пневмония, энтеробактеры (аэрогенес и клоацеа), цитробактер фреунди, протеи. Предельно допустимой нормой для семейства энтеробактерий в ЖКТ является показатель в 1000 микробных единиц. Из семейства стафилококков в кишечнике обитают на постоянной основе негемолитические формы стафилококка, количество которого может достигать в норме 10 000 микроорганизмов на 1 гкала. Гемолитических форм, то есть растворяющих эритроциты, в кишечнике в норме быть не должно вообще. Из УПМ очень большое количество бактероидов (фрагилис, например), можно встретить в толстом отделе кишечника. Эти бактерии принимают участие в жировом (липидном) обмене. Но их количество не должно выходить за пределы 10 9 колониеобразующих единиц, то есть отдельных особей, в1 г кала. В кишечнике можно также встретить небольшое количество стрептококков, которые помимо антагонистических (враждебных) свойств несут также и полезную нагрузку в нашем организме – они стимулируют выработку иммуноглобулинов, а также активно подавляют патогенных бактерий типа сальмонелл, шигелл.
Среди представителей нормофлоры также есть микроорганизмы, способные вызывать дисфункции кишечника. То есть, собственно эти бактерии относят к условно-патогенным, но тем не менее, их полезные свойства преобладают над патогенными. Такими бактериями являются энтерококки фекалис и фециум.
Из представителей условно-патогенной микрофлоры желудочно-кишечного тракта есть и такие, которые весьма редко, но все же могут вызывать заболевания. К таким можно отнести вейлонелл и фузобактерий. Их локализация, преимущественно, ограничена ротовой полостью. Но при попадании в кишечник, по данным некоторых ученых, они могут вызывать разного рода воспаления. Сведения о роли этих микробов в возникновении заболеваний ЖКТ весьма разрозненные и поэтому врачи, в лабораторных исследованиях причин дисбактериозов, особого внимания на них не обращают.
В отличие от вейлонелл и фузобактерий, хеликобактер пилори изучен довольно неплохо. Ему было отведено большое внимание в последнее время в связи с тем, что средой обитания он избрал желудок. Гастриты, язвенная болезнь желудка инфекционной природы в первую очередь связывается именно с хеликобактером. Лечение и приведение концентрации этого микроба к норме – довольно сложный процесс. Основная сложность терапии – высокая устойчивость хеликобактера к антимикробным препаратам. Еще бы – ведь он обитает в среде с повышенной кислотностью и через него проходят все лекарственные препараты. Какие должны быть защитные механизмы у бактерии, чтобы не только выживать, но и прекрасно себя чувствовать в подобных условиях!
Для того чтобы сдерживать патогенные свойства УПМ организму необходима помощь. Человек должен понимать, что его здоровье – в его же руках. Какими бы замечательными антагонистическими свойствами ни обладали наши эшерихии, бифидобактерии и лактобактерии, им нужна наша помощь, которая заключается в разумном подходе к образу жизни, и в первую очередь – к питанию.
Сапрофитическая микробиота СМБ (микрофлора). Что это такое, что значит
Что показывает анализ на СМБ
Мазок на СМБ представляет собой точный информативный анализ, дающий возможность получения информации о качественном и количественном составе микрофлоры исследуемого объекта в организме человека.
Сапрофитическая микробиота — это лактобактерии, живущие во влагалище здоровой женщины, и поддерживающие в нем оптимальный уровень pH. Резкое уменьшение их количества указывает на преобладание патогенной микрофлоры, развитие вагинита или трихомониаза.
Но при этом увеличение сапрофитного стафилококка в носоглотке или появление его в моче свидетельствует о воспалительных процессах в верхних дыхательных органах, а также цистите и уретрите.
Резкое снижение или увеличение показателей сапрофитической микробиоты также дает основание предположить о снижении уровня иммунитета, и необходимости назначения дополнительных обследований.
Когда назначают исследование
Бактериальное исследование мочи на СМБ назначают при подозрении на развитие воспаления в почках, мочевом пузыре и мочевыводящем канале. Мазок из носоглотки берут при хронических ринитах, тонзиллитах, ларингитах, фарингитах.
Показанием для проведения бактериологического обследования на сапрофиты из цервикального канала являются вагиниты, сопровождающиеся обильными выделениями с неприятным запахом, зудом или жжением.
Взятие мазка из цервикального канала и зева на сапрофитическую микрофлору входит в состав обязательных анализов для беременных женщин. Врачи рекомендуют проходить данную процедуру на этапе планирования зачатия, чтобы своевременно пройти курс лечения и обезопасить себя от аномалий развития плода, преждевременных родов и других проблем со здоровьем во время вынашивания.
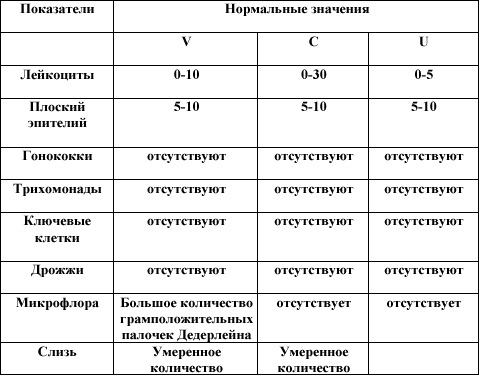
Нормы показателей у женщин, мужчин, детей
Сапрофитическая микробиота — это микроорганизмы, которые присутствуют в организме постоянно в определенной концентрации. По изменениям данного показателя врач может судить о развитии патологии.
Как подготовиться к исследованию?
Общие правила подготовки к сдаче анализов заключаются в том, что пациент за 14 дней должен прекратить употреблять системные антибиотики, а за 5-7 дней — местные антибактериальные препараты. Далее требования варьируют в зависимости от места забора материала.
Перед взятием мазка из зева запрещено:
За 2-ое суток до взятия мазка из цервикального канала женщинам запрещено:
За 2-3 часа до забора материала не опорожнять мочевой пузырь.
Требования для мужчин:
Женщин и мужчин настоятельно просят воздержаться от опорожнения мочевого пузыря за 2-3 часа до забора материала.
Так как забор кала и мочи требует соблюдения максимально возможной стерильности, то необходимо провести тщательную гигиену наружных половых органов и ануса. Не следует сдавать анализы во время менструации, потому что случайное попадание эритроцитов в исследуемый материал сделает результаты исследований некорректными.
Готовясь к сдаче анализов из носа, следует за 3-4 часа перестать использовать спреи, капли и другие местные препараты.
Как происходит забор биоматериала
Схема проведения забора материала для выявления наличия сапрофитической микробиоты зависит от обследуемого органа. От точности ее соблюдения зависит результат исследований и постановка диагноза.
Из зева
Имеется точный порядок проведения забора патологического материала из зева:
Сбор мочи можно осуществлять дома или в медицинском учреждении после проведения тщательной гигиены промежности по определенному алгоритму:
Из носа
Схема взятия мазка из носовой полости:
Из цервикального канала
Схема получения мазка у женщин:
Схема получения мазка у мужчин:
Для мужчин данная процедура является достаточно неприятной и вызывает болезненные ощущения.
Сколько ждать результатов исследования
Независимо от типа мазков результаты исследований выдаются на 7-10 сутки после забора материала. Полученные данные считаются действительными на протяжении 90 дней.
Расшифровка ответов анализов
Если количество лактобацилл во влагалище у женщины составляет менее 90%, то это указывает на развитие инфекции. Параллельно может увеличиваться количество дрожжей (более 10 4 КОЕ/мл), указывая на появление молочницы. Увеличение кокковых форм сапрофитных микроорганизмов свидетельствует о мочеполовой инфекции.
В некоторых клиниках выдают бланки с результатами анализов, в которых указаны полученные данные и их нормативные эталоны. В этом случае пациент может легко составить представление о микрофлоре отдельного органа или системы.
Однако ставить самостоятельно диагноз, основываясь на этих показателях, нельзя. Это может сделать только лечащий врач, основываясь на анамнестических данных, клиническом осмотре, аппаратных методах и результатах лабораторных исследований.
Сколько стоят исследования, где проводят?
Сдать материал для проведения посева на сапрофитную микрофлору можно в государственной или частной клинике, где имеется собственная лаборатория. В качестве альтернативного варианта можно рассматривать медицинские учреждения, осуществляющие забор патматериала и отправляющие его в специализированные лаборатории, с которыми заключен договор.
Стоимость обследования варьируется в соответствии со следующими факторами:
Средняя цена составляет от 500 до 1300 руб. за 1 исследование.
Что делать при отклонении показателей от нормы?
Получив результаты анализов, следует обратиться к лечащему врачу с целью их расшифровки. При обнаружении отклонений от нормы он назначит соответствующее лечение.
Медикаментозное лечение
Сапрофитическая микробиота — это, преимущественно, бактерии. Поэтому в состав терапии обязательно должны входить антибиотики, подбираемые с учетом чувствительности конкретного возбудителя, выявленного при бактериологическом исследовании.
Наиболее часто используются следующие антибактериальные препараты:
Дозировка растворов, кратность введения и продолжительность курса терапии определяется лечащим врачом в индивидуальном порядке.
Иногда в лечении используют бактериофаги, которые представляют собой вирусы, проникающие в бактериальные клетки и разрушающие их. Они избирательно поражают возбудителей заболеваний, не уничтожая «полезную» микрофлору.
Еще одним преимуществом бактериофагов является неограниченная возможность использования их с любыми терапевтическими средствами. Трудность применения заключается в их высокой специфичности, поэтому подбор должен проводить только квалифицированный опытный специалист. Параллельно назначается лечение антисептическими препаратами местного действия.
Для женщин подбираются следующие вагинальные суппозитории и крема:
Мужчинам и женщинам при тяжелых формах заболевания назначают антимикробные мази:
Для уничтожения сапрофитического стафилококка в зеве используются спиртосодержащие средства (Хлорофилипт). Часто его сочетают с такой физиотерапевтической процедурой, как кварцевание, санирующее ротовую полость с помощью УФ лучей.
В качестве иммуностимулятора назначают ректальные суппозитории Виферон, вводимые по 1 шт. 2 р./д. через равные промежутки времени на протяжении 5-10 дней. Для нормализации pH во влагалище при массовой гибели лактобактерий используют вагинальное средство Биофам, способствующее восстановлению баланса микрофлоры.
При развитии обширных абсцессов проводится хирургическое вмешательство.
После окончания курса терапии врач назначает повторное обследование, позволяющее удостовериться в полном выздоровлении.
Народные рецепты
Повысить эффективность медикаментозного лечения можно с помощью народных средств.
Для этого необходимо 2 раза в день (утром и вечером) проводить спринцевания отварами следующих трав:
Технология приготовления:
Эти же растворы можно использовать для полоскания ротовой полости. Сапрофитическая микробиота — это бактерии и грибки, для уничтожения которых требуются антибактериальные препараты. Поэтому применение только народных методов без традиционных медицинских средств не даст должного результата.
Диета
Во время болезни следует отказаться от сладостей, хлеба и мучных изделий. Также не следует употреблять жареную, копченую и острую пищу.
Большинство диетологов советует сократить потребление продуктов, содержащих белки животного происхождения, к которым относится:
Предпочтение стоит отдавать:
Такое сбалансированное питание позволяет не только ускорить процесс выздоровления, но и предотвратить появление рецидивов.
Осложнения
При отсутствии лечения у женщин могут развиться осложнения:
У мужчин может наблюдаться:
Осложнениями при поражении носоглотки являются:
Основной метод предотвращения чрезмерного развития или гибели сапрофитической микробиоты — это поддержание высокого уровня иммунитета организма. Это достигается отказом от вредных привычек, сбалансированным питанием, умеренными физическими нагрузками и умением управлять своими негативными эмоциями.
Оформление статьи: Владимир Великий
Видео про диету для восстановления микробиоты
Питание для микрофлоры:
Классификация патогенности
Содержание
Патогенность, токсичность и вирулентность
Патогенность — полидетерминантная, генотипическая характеристика определённого организма, ответственная за создание специфических структур(напр. капсула, экзотоксины) или отвечающая за поведение, нарушающее целостность тканей организма животных или человека. Патогенность характеризуется специфичностью, то есть способностью вызывать типичные для определённого возбудителя патофизиологические и морфологические изменения в определённых тканях и органах, при условии естественного для него способа заражения. [1] Чаще всего соответствуют определённому типу инфекционного заболевания с соответствующей клиникой и патоморфологией.
Условно-патогенные организмы — это естественные обитатели различных биотопов организма человека, вызывающие заболевания при резком снижении общего или местного иммунитета. К ним относят, например, клещ Demodex folliculorum.
Классификация патогенности, действующая на территории Российской Федерации
Наиболее опасные микроорганизмы классифицированы в 1 и 2 группу патогенности(см.таблицу).
2.1.3. Все виды работ с вирусами I группы патогенности и микроорганизмами, таксономическое положение которых не определено, а степень опасности не изучена, а также аэробиологические исследования проводят в максимально изолированных лабораториях
Представители 1 группы и некоторые представители 2 группы
| группы патогенности | группа организмов | Видовой состав группы | Заболевание |
|---|---|---|---|
| I группа патогенности | Бактерии | Yersinia pestis | Чума |
| I группа патогенности | Вирусы | Filoviridae(Марбург и Эбола) | Геморрагическая лихорадка |
| I группа патогенности | Вирусы | Arenaviridae(Ласса, Хунин, Мачупо, Себиа, Гуанарито) | Геморрагическая лихорадка |
| I группа патогенности | Вирусы | Род Ortopoxvirine(Variolaо, Monkeypox) | натуральная оспа человека и оспа обезьян |
| II группа патогенности | Бактерии | Bacillus anthracis | сибирская язва |
| II группа патогенности | Бактерии | Vibrio cholerae О1 | Холера |
| II группа патогенности | Риккетсии | Rickettsia typhi | крысиный сыпной тиф |
| II группа патогенности | Вирусы | Flaviviridae | клещевой энцефалит |
| II группа патогенности | Вирусы | Вирус гепатита С | парентеральный гепатит, гепатоцеллюлярная карцинома печени |
| II группа патогенности | Прионы (Unconventional agents) | Возбудитель губчатой энцефалопатии групного рогатого скота | «коровье бешенство» |
| II группа патогенности | Хламидии | Chlamydophila psittaci | орнитоз-пситтакоз |
| II группа патогенности | Грибы | Blastomyces dermatitidis | бластомикоз |
| II группа патогенности | Яды биологического происхождения | Ботулинические токсины всех типов | Ботулизм |
Классификация патогенности Всемирной организации здравоохранения
Всемирной организацией здравоохранения был предложен свой вариант классификации, однако ими настоятельно рекомендуется использовать её только для лабораторной работы. Классификация, принятая в США, Канаде, Японии, а также используемая Всемирной организацией здравоохранения, отличается от существующей в России обратным порядком: микроорганизмы наиболее высокой степени патогенности у них отнесены к IV группе.
Патогенные микроорганизмы и их основные характеристики
Инфекция – сложный биологический процесс, возникающий в результате проникновения патогенных микробов в организм и нарушения постоянства его внутренней среды. Возникновение инфекции зависит от нескольких факторов: степени патогенности (вирулентности) микроба, состояния макроорганизма и условий внешней среды.
Патогенность – это способность микроба определенного вида при соответствующих условиях вызывать характерное для него инфекционное заболевание. Следовательно, патогенность есть видовой признак.
Токсичность – способность патогенного микроба вырабатывать и выделять ядовитые вещества, вредно действующие на организм. Токсины бывают двух видов – экзотоксины и эндотоксины.
Экзотоксины – выделяются в окружающую среду при жизни микробов в организме или на искусственных питательных средах, а также в пищевых продуктах. Они очень ядовиты. Например, 0,005 мл жидкого столбнячного токсина или 0,0000001 мл ботулинического токсина убивает морскую свинку. Микробы, способные образовывать токсины, получили название токсигенных Под влиянием нагревания и света экзотоксины легко разрушаются, а под действием некоторых химических веществ теряют токсичность. Эндотоксины прочно связаны с телом микробной клетки и освобождаются только после ее гибели и разрушения. Они весьма устойчивы при действии высоких температур и не разрушаются даже после нескольких часов кипячения. Ядовитое действие многих бактерийных экзотоксинов связано с ферментами – лецитиназой (разрушает эритроциты), коллагеназой, гиалуронидазой (расщепляет гиалуроновую кислоту) и рядом других ферментов, которые производят в организме разрушение жизненно важных соединений. Условленно также, что некоторые патогенные бактерии (дифтерийные стафилококки и стрептококки) продуцируют фермент дезоксирибонуклеазу В процессе жизнедеятельности патогенные микробы выделяют и другие вещества, обусловливающие их вирулентность.
Пути внедрения патогенных микробов в организм
Место проникновения патогенных микробов в организм называется входными воротами инфекции. В естественных условиях заражение происходит через пищеварительный тракт (алиментарный путь), когда в пищу или в воду попадают патогенные микроорганизмы. Болезнетворное начало может проникать через поврежденные, а при некоторых инфекционных болезнях (бруцеллез) и неповрежденные слизистые оболочки рта, носа, глаз, мочеполовых путей и кожу. Судьба патогенных микробов, попавших в организм, может быть различной – в зависимости от состояния организма и вирулентности возбудителя. Некоторые микробы, попав с током крови в определенные органы, оседают (задерживаются) в их тканях, размножаются в них, выделяют токсины и вызывают заболевание. Например, возбудитель туберкулеза в легочной ткани. Любая инфекционная болезнь, независимо от клинических признаков и локализации микроба в организме, представляет собой заболевание всего организма. Если патогенные микробы проникли в кровеносные сосуды и начинают размножаться в крови, то они очень быстро проникают во все внутренние органы и ткани. Такую форму инфекции называют септицемией. Она характеризуется быстротой и злокачественностью течения и нередко заканчивается смертельным исходом. Когда микробы находятся в крови временно и не размножаются в ней, а посредством ее только переносятся в другие чувствительные ткани и органы, где затем уже размножаются, инфекцию принято называть бактериемией. Иногда микробы, проникнув в организм, остаются только в поврежденной ткани и, размножаясь выделяют токсины. Последние, проникая в кровь, вызывают общее тяжелое отравление (столбняк, злокачественный отек). Такой процесс называется токсемией. Пути выделения патогенных микробов из организма также различны: со слюной, мокротой, мочой, калом, молоком, выделениями из родовых путей.
Условия возникновения инфекций и значение состояния организма в этом процессе
Для возникновения инфекционного процесса требуется минимально заражающая доза микроба; однако чем больше проникло в организм микробов, тем скорее развивается болезнь. Чем вирулентнее микроб, тем быстрее наступают все клинические признаки болезни. Имеют значение и ворота инфекций. Например, после введения в легкие морской свинки 1 – 2 туберкулезных микробов может возникнуть заболевание, а чтобы вызвать заболевание путем подкожной инъекции микробов, надо ввести не меньше 800 живых туберкулезных палочек.
Одно из необходимых условий для возникновения заболевания – восприимчивость организма к данной инъекции очень восприимчивы, а к другим устойчивы. Например, крупный рогатый скот не заражается сапом лошадей, а чума свиней совершенно неопасно в смысле заражения для человека. Исключительно важное значение для возникновения инфекционного процесса имеет состояние организма. И.И.Мечников писал: «Болезнь, помимо внешних причин – микробов, обязана своим происхождением еще и внутренним условиям самого организма. Болезнь наступает тогда, когда эти внутренние причины оказываются бес сильными помешать развитию болезнетворных микробов; когда они, наоборот, успешно борются с микробами, то организм оказывается невосприимчивым. Проникновение патогенного микроба в чувствительный организм вовсе не обязательно вызывает соответствующее заболевание». Устойчивость организма против инфекции снижается при плохом питании. Влияет также простудный фактор, перегревание, радиация, отравление алкоголем и пр. Течение инфекционного заболевания Инфекционный процесс проявляется не сразу после внедрения патогенного микроба в организм, а спустя некоторый срок. Время от внедрения микробов в организм до появления первых клинических признаков заболевание называют скрытым, или инкубационным, периодом. Продолжительность его определяется вирулентностью и количеством внедрившихся микробов, воротами инфекции, состоянием организма и окружающими условиями. За период инкубации внедрившиеся микробы размножаются, производят качественные биологические изменения в организме, в результате чего появляются клинические признаки. По длительности течения инфекции бывают острые, кратковременно протекающие (ящур, холера, сибирская язва и многие др.). Большинство инфекций относится к острым. Инфекционные болезни людей и животных могут наблюдаться в виде единичных случаев, именуемых спорадическими. Когда инфекция быстро распространяется среди людей и охватывает населенные пункты значительной территории, такое распространение инфекции принято называть – эпидемия, соответственно инфекция среди животных – эпизоотия. Инфекционные болезни по природе отличаются от других заболеваний следующими свойствами: наличием живого возбудителя, заразительностью (передаются от больных здоровым), инкубационным периодом, иммунитетом (невосприимчивостью) переболевших. Последний наступает не всегда.Источники и пути распространения инфекции Основной источник и переносчик заразного начала – больной организм. От больного могут заражаться люди, животные. Зараженная почва может быть источником заражения. Болезни, при которых заражение происходит в результате попадания патогенных микробов из почвы, получили название почвенных инфекций (сибирская язва, газовая гангрена и др.)
Автор: Тайша Әсем Шарафиқызы
ГП на ПХВ Областная инфекционная больница
бактериологическая лаборатория –бак лаборантка