грушевидный синус гортани что это
Гипофарингеальный рак
Как и в большинстве других субсайтных обозначений (один из множественных участков связывания с различной специфичностью в пределах одного и того же антигенсвязывающего центра антитела), различия при гипофарингеальном раке анатомические, а не патофизиологические.
В целом этот вид рака относится к раку головы и шеи.
Гипофарингеальный рак получил свое название именно из-за места своего расположения в организме. В первую очередь это грушевидный синус, боковые, задние, средние стенки глотки, заперстневидный участок (глоточно-пищеводное соединение).
Большинство злокачественных новообразований возникают именно в грушевидном синусе. В Соединенных Штатах и Канаде, например, от 65 до 85% гипофарингеальных карцином обнаруживаются в грушевидном синусе, от 10 до 20% связаны с задней стенкой глотки, и от 3 до 5% встречаются в заперстневидной области.
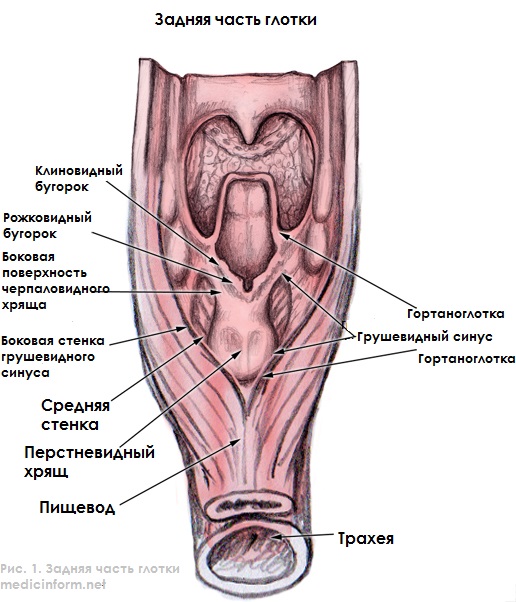
Строение задней части глотки
Гортаноглотка – это область между ротоглоткой (на уровне подъязычной кости) и пищеводом (на нижнем конце перстневидного хряща). По факту гортань является структурой, отделимой от глотки, поскольку располагается чуть впереди. Злокачественные опухоли при гипофарингеальном раке локализуются в основном в пределах грушевидного синуса (грушевидного кармана).
На рисунке 1 можно подробнее ознакомиться с анатомическим строением этого участка тела.
Гортаноглотка состоит из трех сегментов глотки. Это широкая вверху и постепенно сужающаяся по направлению к нижней части крикофарингеальная мышца. Она ограничена спереди задней поверхностью перстневидного хряща. В глотке по обе стороны гортани формируются грушевидной формы пазухи или ямки (отсюда и название участка тела).
Как и в других случаях рака головы или шеи, более 95% злокачественных опухолей образуются на слизистой оболочке, следовательно, обозначены как плоскоклеточный рак. Предраковые поражения слизистой оболочки мутируют в гиперпролиферирующие поражения, которые постепенно обретают способность расти и вторгаться в соседние ткани. Далее поражаются лимфатические узлы, рак вторгается в другие органы, образуя метастазы.
Рак глотки встречается примерно в 7% случаев рака верхних дыхательных путей и пищеварительного тракта. Заболеваемость раком гортани в 4-5 раз превышает частоту заболеваемости раком гортаноглотки. В настоящее время в мире ежегодно заболевает раком гортани около 125 тысяч человек.
Мужчины заболевают этим видом рака в 3 раза чаще, чем женщины. Несмотря на это, рак глоточно-пищеводного соединения у женщин встречается чаще. Специалисты полагают, что это следствие несбалансированного рациона (ввиду диет, ограничений в питании, синдрома Пламмера-Винсона). По национальному признаку так же можно выделить закономерность: афроамериканцы подвержены появлению злокачественных опухолей гортани и глотки больше, чем белые.
Прогноз при раке грушевидного синуса, факторы риска
Биологическое поведение карциномы глотки сильно отличается от рака гортани. Карциномы глотки, как правило, слабо дифференцированы, и пациенты могут не ощущать симптомов длительное время. Из-за этого прогноз в основном неблагоприятен.
Скорость образования метастаз при раке грушевидного синуса высока, как и степень поражения лимфатических узлов, и составляет от 50 до 70% от общего числа случаев заболеваний. Почти 70% пациентов, обращающихся за помощью к онкологу, к моменту начала лечения имеют 3 стадию рака. Метастазы в лимфатических узлах встречаются примерно у половины больных. Частота отдаленных метастазов при раке грушевидного синуса так же самая высокая среди всех видов рака головы и шеи.
Прогноз любого ракового больного зависит от стадии развития опухоли, её размеров, степени агрессивности и состояния здоровья больного на момент появления заболевания. Пятилетняя выживаемость с поражениями степени Т1-Т2 составляет 60%, однако при наличии поражений Т3 или Т4 показатель выживаемости снижается до 17-32%. Пятилетняя выживаемость для всех стадий составляет в среднем 30%.
На выживаемость в целом влияют следующие факторы:
Факторы риска
Симптомы рака грушевидного синуса, диагностика
При образовании первичной опухоли возникают следующие симптомы:
Гипофарингеальные раковые опухоли довольно агрессивны и могут за короткое время сильно увеличиться в размерах. Чем больше опухоль, тем интенсивнее проявляются симптомы.
Дополнительные симптомы:
Средняя продолжительность периода времени между бессимптомным началом болезни и фазой с активной симптоматикой составляет от 2 до 4 месяцев. На более поздних стадиях болезни голос пациента становится хриплым, сильно снижается вес, вся мокрота и слюна выходит с кровью. Около 70% больных умирают на 3 стадии рака гортаноглотки и грушевидного синуса.
Диагностика рака гортаноглотки начинается с подробного осмотра шеи и головы – это пальпация или волоконно-оптическое обследование при помощи гибкого эндоскопа. Типичные визуальные проявления рака гортаноглотки – появление язв на слизистых, в грушевидном синусе может накапливаться вязкая слюна, кроме того, наблюдается заметный отек одной или обеих голосовых связок, асимметрия миндалин, гиперкератоз или эритематоз слизистой.
Кроме того, проводится оценка функции черепных нервов, оценивается подвижность челюсти, проверка легких на предмет хронических инфекций. Обследование конечностей может выявить заболевания периферических сосудов или признаки поздних стадий заболеваний легких и вторичного рака легких.
Около 30% пациентов имеют серьезные сопутствующие заболевания на момент постановки диагноза «рак грушевидного синуса» или «рак гортаноглотки».
Лечение рака грушевидного синуса
Как и для лечения других форм рака головы или шеи, в случае образования злокачественной опухоли грушевидного синуса или другого участка ротоглотки применяют такие методы:
Кроме того, применяется такой подвид хирургического удаления, как трансоральная лазерная резекция. Ввиду специфического места расположения опухоли есть большой риск частичной временной или полной и постоянной утраты голоса, кроме того, послеоперационный период чреват трудностями с приемом пищи, жеванием и глотанием, а также затруднениями в процессе дыхания.
Дополнительные функциональные проблемы после хирургического вмешательства и лучевой терапии: фиброз шеи, отек лица, болевые ощущения в горле при глотании и в состоянии покоя.
Для частичного или полного восстановления речевой и глотательной функции проводят реконструктивные операции, используя ткани пациента. Крупные дефекты, например, могут быть исправлены за счет тканей тонкого кишечника, а также различных тканей с поверхности тела (кожа предплечья, передняя и боковая часть бедра).
В 2011 году специалистами Университетского колледжа Лондона была создана искусственная трахея. Орган был изготовлен из нанокомпозита и пересажен пациенту, чье дыхательное горло было повреждено раковой опухолью. Операция была проведена в Швеции, в Университетской клинике Каролинского института.
Широкая и пористая площадь поверхности синтетической трахеи позволила посеять стволовые клетки, взятые из костного мозга пациента и эпителия носа. В течение нескольких дней синтетическую трахею, выращенную из стволовых клеток на искусственном «шаблоне», пересадили пациенту. Таким образом, удалось избежать длительного периода приживаемости искусственного материала.
5 запрещенных продуктов для людей из группы риска развития сахарного диабета
Стало известно, когда впервые в истории человек заразился от животного
Ученые нашли способ на 99% очищать помещения от коронавируса
3 неожиданных фактора развития артрита у детей и взрослых
Эффективность вакцины от COVID-19 зависит от пола и возраста человека
Ученые нашли продукт, который на 35% снижает риск развития сахарного диабета
Грушевидный синус гортани что это
1. Аббревиатура:
• Плоскоклеточный рак (ПКР) грушевидного синуса
2. Определение:
• Злокачественное образование слизистой оболочки одного из отделов гортаноглотки
• 2/3 случаев ПКР ротоглотки возникают в грушевидном синусе
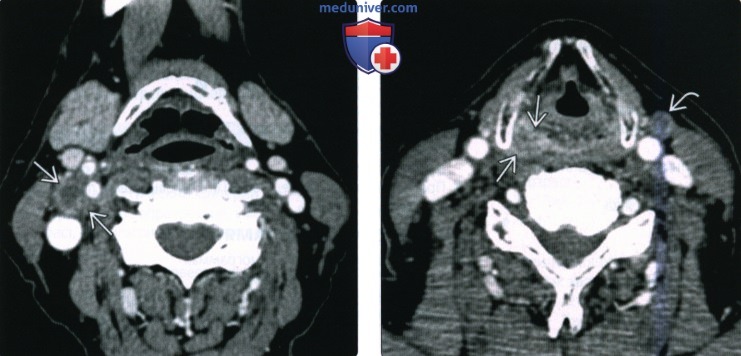
(Справа) При аксиальной КТ с КУ у этого же пациента в верхушке правого грушевидного синуса визуализируется небольшой, плохо различимый участок асимметричного накопления контраста, который был верифицирован как первичный ПКР. Обратите внимание на вторично измененный контрлатеральный лимфоузел с признаками некроза.
3. МРТ при плоскоклеточном раке грушевидного синуса:
• Признаки первичной опухоли:
о Т1 ВИ: низкая или промежуточная интенсивность, Т2 ВИ: промежуточная или высокая интенсивность
о Неравномерное накопление гадолиниевого контраста
• Признаки пенетрации хряща (Т4а) на МРТ:
о Гиперинтенсивный сигнал в хряще только на Т2 ВИ подозрителен на отек/перихондрит
о Пенетрация = прорастание хряща опухолью целиком
о Хрящ поражен, если
— Интенсивность сигнала в хряще на Т2ВИ =таковой в опухоли, и
— Интенсивность сигнала на Т1ВИ С+ FS = первичной опухоли
• Вторично измененные лимфоузлы могут быть солидными или некротическими:
о Необходимо обращать внимание на нечеткость краев лимфоузла как признак экстракапсулярного распространения
4. Сцинтиграфия:
• ПЭТ/КТ:
о Может использоваться для стадирования ПКР гортаноглотки на поздних стадиях для исключения метастазов в контрлатеральные лимфоузлы и М1
о Может быть полезен, когда метастатическая лимфаденопатия очевидна клинически, а первичная опухоль в грушевидном синусе скрыта
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о ПЭТ/КТ с КУ лучше всего для стадирования ПКР грушевидного синуса, подтверждения лимфаденопатии, обнаружения отдаленных метастазов
о КТ с КУ часто выполняется в первую очередь
о МРТ-дополнительный метод для выявления инвазии хряща
• Выбор протокола:
о КТ с КУ: при спокойном дыхании пациента; с целью лучшей визуализации слизистой через 90 секунд после введения контраста в вену
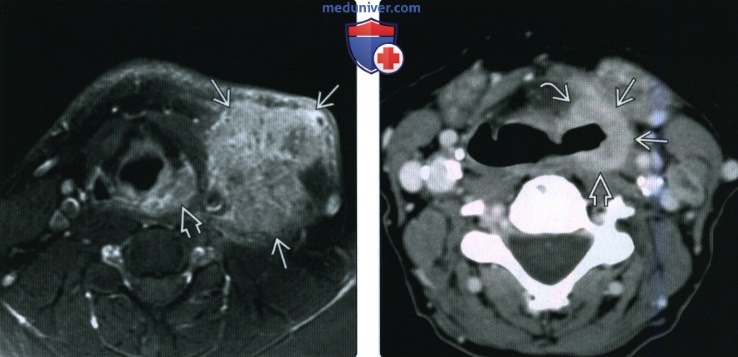
(Справа) При аксиальной КТ с КУ у пациента с жалобами на нарушение глотания и боль в ухе визуализируется образование, умеренно накапливающее контраст, вовлекающее все стенки грушевидного синуса, распространяющееся в окружающую клетчатку. Опухоль распространяется кзади в превертебральные мышцы в, заглоточная жировая клетчатка не визуализируется.
в) Дифференциальная диагностика плоскоклеточного рака грушевидного синуса:
1. Паралич голосовой связки:
• Вследствие расширения грушевидного синуса на стороне парализованной голосовой связки синус с другой стороны может выглядеть опухолеподобным
2. Супраглоттит:
• Воспалительное увеличение черпалонадгортанных складок
3. Киста четвертой жаберной щели:
• Аномалии третьей или четвертой жаберной щели чаще встречаются у пациентов младшего возраста
• Фистула грушевидного синуса: от вершины в нижние отделы шеи
4. Злокачественная опухоль малой слюнной железы гортаноглотки:
• Очень редкая опухоль гортаноглотки
• На МР Т2ВИ в большинстве случаев обладает сигналом неравномерной интенсивности с кистозными изменениями
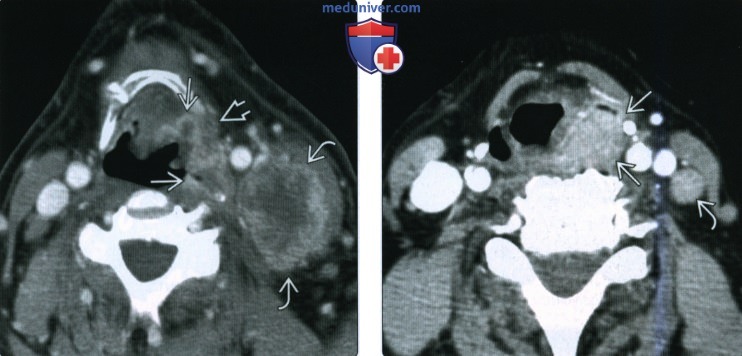
(Справа) При аксиальной КТ с КУ у мужчины 82 лет в задненаружной стенке грушевидного синуса визуализируется объемное образование (ПКР). Опухоль (T3N2bM1) сочетается с параличом левой голосовой связки, вызывает метастатическую лимфаденопатию, и метастазирует в легкие.
2. Стадирование, классификация плоскоклеточного рака грушевидного синуса:
• Стадирование опухолей всех трех отделов гортаноглотки (грушевидного синуса, заперстневидной области, задней стенки гортаноглотки) осуществляется с использованием одной системы
• Согласно Американскому Объединенному Комитету по Раку (АОКР) 2010
• Стадия N: аналогично опухолям ротоглотки и полости рта
• Возможные ошибки связаны с отсутствием абсолютной чувствительности (100%) методов визуализации в обнаружении инвазии превертебральной фасции:
о Сохранность заглоточной жировой пластинки: отсутствие инвазии
о Отсутствие жировой пластинки: инвазия/отсутствие инвазии
3. Макроскопические и хирургические особенности:
• Плохо отграниченное инвазивное или изъязвленное образование либо экзофитная опухоль гортаноглотки
4. Микроскопия:
• Плоскоклеточная дифференцировка, межклеточные мостики или кератинизация
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы: о Боль в горле и дисфагия
о Отраженная боль в ухе:
— Внутренний гортанный нерв и аурикулярный нерв (ЧН X): иннервируют наружный слуховой проход и ушную раковину
• Другие признаки/симптомы:
о Пальпируемые лимфоузлы, неизвестное расположение первичной опухоли
2. Демография:
• Возраст:
о Обычно >50 лет
• Пол:
о М>Ж
• Эпидемиология:
о 65% ПКР гортаноглотки возникают в грушевидном синусе:
— 20% в заперстневидной области, 15% в задней стенке гортаноглотки
3. Течение и прогноз:
• Часто обнаруживается поздно (ТЗ или Т4); первичная опухоль может быть скрытой (Т1) и сочетаться с лимфаденопатией
• Частота лимфаденопатии достигает 75% из-за развитой сети лимфатических сосудов шеи:
о Чаще всего поражаются лимфоузлы II, III, IV уровня
о Часто наблюдается двухсторонняя лимфаденопатия (N2c)
• Возможно распространение опухоли кпереди (в гортань), поскольку вершина грушевидного синуса располагается на уровне голосовых связок
• В 20-40% случаев появляются отдаленные метастазы:
о В легких > в костях и печени
• Общая пятилетняя выживаемость: 40%:
о ПКР гортаноглотки: наихудший прогноз (ПКР головы и шеи)
• В 16% случаев обнаруживается вторая первичная опухоль:
о Что существенно снижает выживаемость
е) Диагностическая памятка:
1. Следует учесть:
• Поскольку ПКР грушевидного синуса может обусловливать оталгию, пациенты с жалобами на боль в ухе нуждаются в лучевом исследовании глотки
2. Советы по интерпретации изображений:
• Небольшой ПКР грушевидного синуса: неизвестная первичная опухоль:
о Грушевидные синусы сложно оценить клинически
• ПКР большего размера может заполнять синус и распространяться в гортань; сложно определить, в какой стенке возникла опухоль:
о При КТ с пробой Вальсальвы или фонацией может обнаруживаться расширение грушевидного синуса
• Необходимо тщательно оценивать экстрафарингеальное распространение:
о Кпереди: в гортань
о Кнаружи: в щитоподъязычную мембрану, щитовидный хрящ
о Кзади: инвазия превертебральных тканей
о Каудально: в заперстневидную область гортаноглотки и пищевод
о Краниально: в ротоглотку
3. Моменты, которые необходимо отразить в заключении:
• У пациентов с ПКР гортаноглотки часто возникает вторая первичная опухоль
ж) Список использованной литературы:
1. Tanzler ED et al: Challenging the need for random directed biopsies of the nasopharynx, pyriform sinus, and contralateral tonsil in the workup of unknown primary squamous cell carcinoma of the head and neck. Head Neck. 38(4):578-81,2016
2. Chen AY et al: Pitfalls in the staging squamous cell carcinoma of the hypopharynx. Neuroimaging Clin N Am. 23(1 ):67-79, 2013
3. Park YM et al: Feasiblity of transoral robotic hypopharyngectomyforearlystage hypopharyngeal carcinoma. Oral Oncol. 46(8):597-602, 2010
Редактор: Искандер Милевски. Дата публикации: 3.2.2021
Грушевидный синус гортани что это
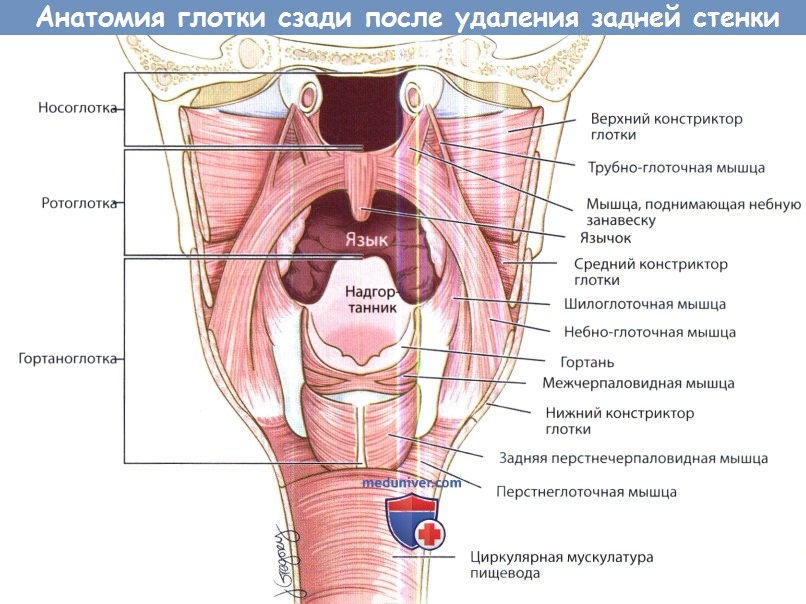
Глотка представляет собой мышечную трубку, выстланную слизистой оболочкой. Она начинается от уровня основания черепа и продолжается до перстневидного хряща и шестого шейного позвонка, где переходит в пищевод. Длина глотки составляет 12-14 см. Она имеет сообщение с полостью носа, полостью рта и гортанью.
Таким образом, в глотке выделяют носоглотку, ротоглотку и гортаноглотку. Все три этих отдела имеют схожую цилиндрическую мышечную основу, покрыты фасцией и слизистой оболочкой.
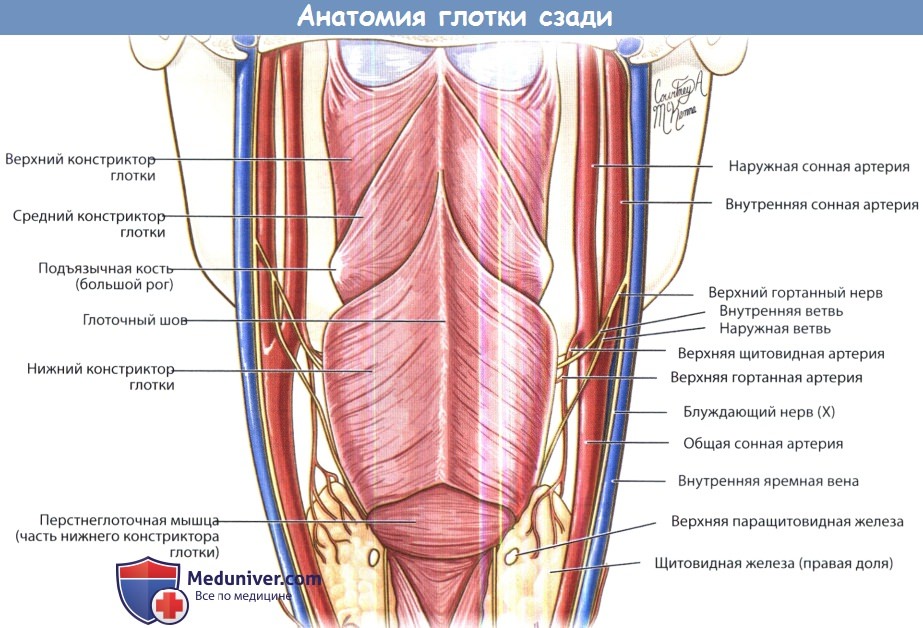
Основную массу глотки составляют три парных перекрещивающихся мышцы: верхний, средний и нижний констрикторы глотки. Сзади все они крепятся к глоточному шву, но спереди места их крепления отличаются. Верхний констриктор состоит из четырех частей, каждая из которых имеет свое место прикрепления:
(1) медиальный крыловидный отросток и его крючок;
(2) крылонижнечелюстной шов;
(3) альвеолярный отросток нижней челюсти;
(4) боковая поверхность языка.
Средний констриктор спереди крепится к подъязычной кости и шилоподъязычной связке. Нижний констриктор начинается от щитовидного и перстневидного хрящей. Сверху верхний констриктор глотки постепенно замещается глоточно-базилярной фасцией, которая крепится к черепу на уровне глоточных бугорков. Пространство между верхним констриктором и основанием черепа называется пазухой Морганьи.
Циркулярные волокна констрикторов глотки окружают продольные волокна трех следующих мышц: небно-глоточной, трубно-глоточной и шилоглоточной. Они участвуют в движении стенок глотки. Небно-глоточная мышца продолжается от мягкого неба и боковой стенки глотки до щитовидного хряща, образуя основной массив задней небной дужки. Она поднимает глотку во время глотания, закрывая носоглотку.
Трубно-глоточная мышца начинается от хрящевой части слуховой трубы и сплетается с волокнами небно-глоточной мышцы; она участвует в поднимании глотки, а также открывает устье слуховой трубы во время глотания. Шилоглоточная мышца начинается от шиловидного отростка, проходит между наружной и внутренней сонными артериями и крепится на задневерхней поверхности щитовидного хряща, некоторые из ее волокон сплетаются с волокнами констрикторов глотки. Подобно трубно-глоточной и небно-глоточной мышцам, она поднимает глотку, а также незначительно суживает ее.
Мышцы глотки покрывают две фасции. Фиброзная фарингобазилярная фасция начинается от глоточных бугорков основания черепа и продолжается до верхнего констриктора глотки. Располагаясь между основанием черепа и глоткой, она обеспечивает структурную опору носоглотки. На уровне миндаликовых ниш она утолщается и формирует соединительнотканное миндаликовое ложе; по мере спуска она постепенно истончается и затем пропадает. Щечно-глоточная (висцеральная) фасция является продолжением внутреннего листка глубокой шейной фасции.
Сразу за щечно-глоточной фасцией расположено заглоточное пространство, которое также ограничено крыльной фасцией. Заглоточное пространство сообщается со средостением. Еще более кзади расположено предпозвоночное пространство, которое распространяется до крестца. Предпозвоночная фасция формирует влагалища для мускулатуры позвоночника. Фасции играют роль в распространении инфекционных процессов и злокачественных новообразований. Они также позволяют мягким тканям глотки свободно скользить относительно позвоночника во время глотания.
Глотка выстлана неороговевающим многослойным плоским эпителием. Передние отделы носоглотки выстланы многослойным реснитчатым эпителием, который является продолжением слизистой оболочки полости носа. В задних отделах он замещается многослойным плоским неороговевающим эпителием, покрывающим всю оставшуюся часть глотки.
Иннервация гортани осуществляется ветвями глоточного сплетения, которое формируют языкоглоточный и блуждающий нервы, и, в меньшей степени, верхний симпатический шейный ганглий. Блуждающий нерв обеспечивает двигательную иннервацию. Важно, что из-за наличия ушной ветви блуждающего нерва (нерва Арнольда) чувствительные ощущения гортано-глотки могут восприниматься как возникающие в наружном слуховом проходе или мочке. Это объясняет дискомфорт в ушах, возникающий у некоторых пациентов с поражением гортаноглотки. Чувствительная иннервация обеспечивается языкоглоточным нервом и внутренней ветвью верхнего гортанного нерва.
Кровоснабжение глотки осуществляется ветвями наружной сонной артерии: восходящей глоточной артерией, миндаликовыми ветвями лицевой артерии, небными ветвями верхнечелюстной артерии. Венозный отток происходит в глоточные вены, которые затем впадают во внутреннюю яремную вену. Лимфоотток происходит в лимфоузлы обеих сторон, что важно учитывать при диагностике и лечении злокачественных новообразований глотки.
а) Анатомия носоглотки. В носоглотке выделяют: (1) боковые стенки, на которых расположены ямки Розенмюллера и глоточные устья слуховых труб; (2) крышу; (3) заднюю стенку. Спереди носоглотка сообщается с полостью носа посредством хоан. Сверху она ограничена основанием черепа, снизу — верхней поверхностью мягкого неба. Мягкое небо отделяет носоглотку от ротоглотки и формирует сужение, известное под названием перешейка глотки.
Боковые стенки носоглотки сформированы верхним констриктором глотки и жесткой фарингобазилярной фасцией. Посредством слуховой трубы с устьями на заднебоковой поверхности, носоглотка соединяется со средним ухом. Трубный валик образован хрящевой частью слуховой трубы, мышцей, поднимающей мягкое небо, и покрывающей их слизистой оболочкой. Ямка Розенмюллера лежит чуть выше трубного валика, она сформирована трубно-глоточной складкой, идущей от трубного валика к задней стенке глотки.
Крыша носоглотки образована основанием клиновидной кости и дном клиновидной пазухи. Часто в центре костной крыши носоглотки имеется небольшое вдавление, называемое глоточной сумкой. Иногда в этой области располагается киста Торнвальдта. Здесь же находятся аденоиды, или носоглоточная миндалина. Они формируют верхний край лимфоидного кольца Пирогова-Вальдейера, в которое также входят небные миндалины и язычная миндалина.
Сзади носоглотка отделена от глубоких фасциальных пространств шеи щечно-глоточной фасцией. Считается, что данная фасция также ограничивает распространение инфекции и злокачественных новообразований (на ранней стадии). Основной лимфоотток происходит в заглоточные лимфоузлы, но, как полагается, эти пути оттока облитерируются к подростковому возрасту в результате частых инфекций верхних дыхательных путей. Поэтому рак носоглотки часто метастазирует во вторичные лимфоузлы II, III и, реже, IV уровней.
б) Анатомия ротоглотки. Ротоглоткой называется часть глотки, которая сообщается с полостью рта. Сверху она ограничена местом соединения твердого и мягкого неба, снизу — валлекулами, сзади — желобовидными сосочками языка. В ротоглотке выделяют: (1) мягкое небо; (2) корень языка; (3) небные миндалины; (4) боковую и задние стенки глотки.
Мягкое небо отделяет полость носа от других отделов дыхательного и пищеварительного трактов во время глотания и фонации. Во время дыхания оно расслаблено, но при глотании приподнимается, разделяя полость носа и полость рта. Мышца Пассавана состоит из волокон, происходящих из латеральных частей небно-глоточной мышцы и заднелатеральной части твердого неба. При их сокращении образуется валик Пассавана, который противопоставляется мягкому небу, и помогает в закрытии носоглотки при глотании. Также валик Пассавана препятствует формированию гнусавости.
Корень языка расположен за желобовидными сосочками. Он помогает проталкивать пищу в гортаноглотку.
Небные миндалины расположены в миндаликовых нишах, между передней и задней небными дужками. Передняя небно-язычная дуга образована небно-язычной мышцей и покрывающей ее слизистой оболочкой. Задняя дужка образована небно-глоточной мышцей и покрывающей ее слизистой оболочкой. Глубже миндаликовых ниш находятся волокна верхнего и среднего констрикторов глотки.
Лимфоотток из ротоглотки осуществляется в заглоточные лимфоузлы, узлы II и III уровней, и, редко, узлы V уровня. Из небных миндалин лимфотток также может осуществляться в лимфоузлы околоушной слюнной железы.
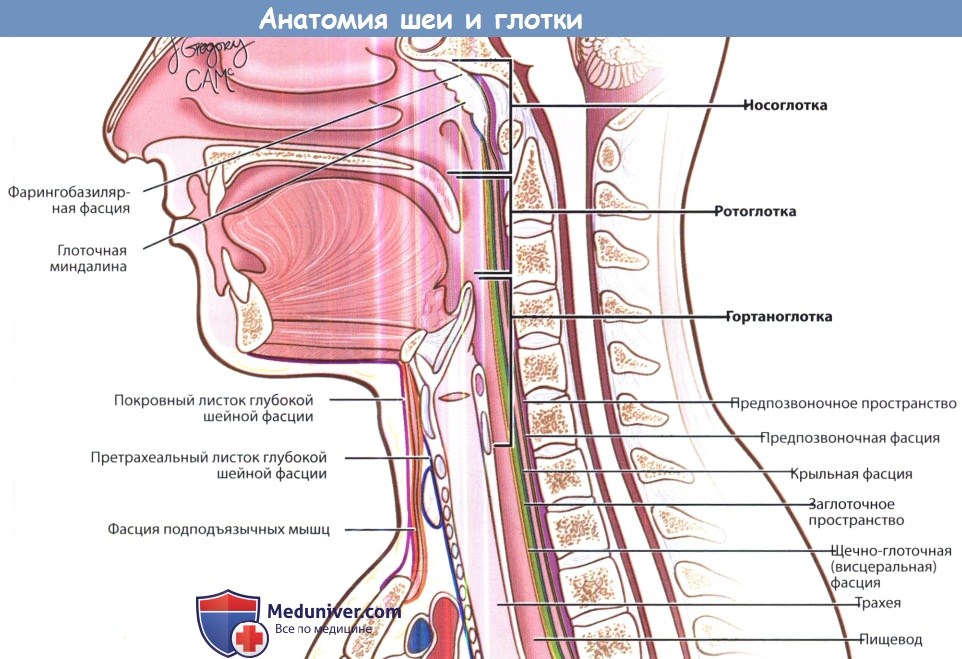
Фасциальные оболочки и пространства.
в) Анатомия гортаноглотки. Гортаноглотка начинается от верхушки надгортанника и заканчивается на уровне перстневидного хряща, где она переходит в шейный отдел пищевода. Гортаноглотка граничит с гортанью. От ротоглотки она отделяется латеральными язычно-надгортанными складками, которые вместе с медиальной язычно-надгортанной складкой формируют валлекулы. В гортаноглотке выделяют: (1) грушевидные синусы; (2) заднюю стенку глотки; (3) слизистую оболочку, расположенную за перстневидным хрящом.
Грушевидные синусы представляют собой выстланные слизистой оболочкой карманы, расположенные по обеим сторонам входа в гортань. Они ограничены внутренней поверхностью щитоподъязычной мембраны, щитовидным хрящом и боковыми поверхностями черпаловидно-надгортанных складок.
Задняя стенка гортаноглотки является продолжением задней стенки ротоглотки. Границей между ними является подъязычная кость. Задняя стенка перстневидной области продолжается от черпаловидных хрящей до нижнего края перстневидного хряща.
Перстнеглоточная мышца образована мышечными волокнами, перекидывающимися от одной стороны перстневидного хряща к другой. Она разделяет гортаноглотку и шейный отдел пищевода. Она постоянно находится в тоническом сокращении, расслабляясь в тот момент, когда пищевому комку необходимо покинуть гортаноглотку и войти в пищевод. Затем она смыкается вновь, закрывая пищевод и предотвращая рефлюкс пищи. При ее сокращении повышается внутриглоточное давление, а сама глотка расширяется (крупных мышц, расширяющих глотку, не существует).
Между верхним краем перстнеглоточной мышцы и нижним краем нижнего констриктора глотки находится небольшое пространство треугольной формы, покрытое слизистой оболочкой (пространство Киллиана). В этой области наиболее часто возникает дивертикул Ценкера.
Лимфотток происходит в двубрюшно-яремные лимфоузлы и добавочные вертебральные лимфоузлы. Из грушевидных синусов лимфоотток происходит в узлы II и III уровней, затем в узлы V уровня. Задняя стенка гортаноглотки дренируется в заглоточные узлы и узлы II и III уровней. Отток из заперстневидной области осуществляется в узлы III, IVh VI уровней.
г) Ключевые моменты:
• В носоглотке, ротоглотке и гортаноглотке выделяют определенные области, которые важно учитывать как для оценки нормальной физиологии, так и при распространении злокачественных новообразований.
• Слои задней стенки глотки определяют распространение инфекционных процессов и злокачественных новообразований.
• Констрикторы глотки образуют «перевязь», которая окружает глотку от основания черепа до перстнеглоточной мышцы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021