Щелочное питье что это такое при подагре
Щелочное питье — что это такое. Как помогает от подагры
Содержание
О таком недуге, как подагра, человечеству было известно еще во времена жизни Гиппократа. Этот диагноз поверг таких выдающихся личностей, как Юлий Цезарь, Исаак Ньютон, Людвиг ван Бетховен, Чарли Чаплин и др. Подагра была замечена во всех преуспевающих городах древности: в Афинах, Риме, Александрии и Константинополе, позже ее обнаружение было отмечено в Англии и Голландии. Однако в наше время недугом оказался захвачен весь мир. Так что же представляет собой данное заболевание, какие методы лечения ему присущи и какова роль щелочного питья при подагре? Обо всем этом необходимо разобраться поподробнее.
Что такое подагрический артрит?
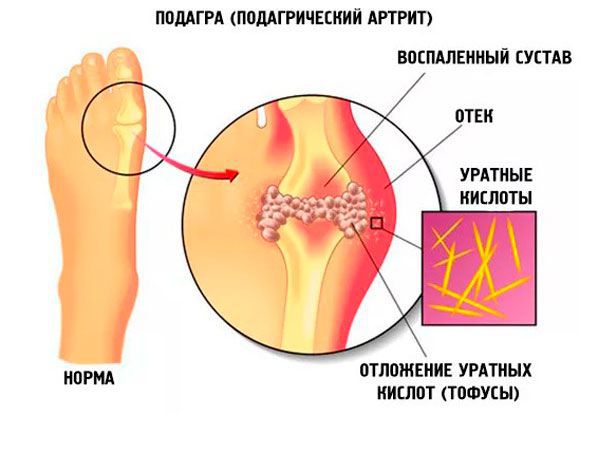
Подагра, или подагрический артрит, является хроническим заболеванием, которое возникает из-за нарушения обмена веществ, в частности, нуклеиновых кислот. Отложение солей — вот истинное лицо подагры. При этом уровень мочевой кислоты при подагре значительно повышается. Из-за накопления и уменьшения ее выведения из почек происходит гиперурикемия, т.е. повышение концентрации мочевой кислоты в крови. Мочевой натрий накапливается в хрящах, суставах и сухожилиях, что сопровождается довольно сильными болевыми ощущениями. Наиболее часто подагра встречается у мужчин, однако в последнее время распространенность среди женщин стремительно возрастает.
Первая фаза болезни сопровождается увеличением уровня мочевой кислоты, которая может длиться несколько лет до появления первого приступа. Суставные боли возникают внезапно, преимущественно в ночное время, в половине случаев поражается большой палец ноги. При этом над пораженным суставом появляются отеки, покраснение кожи и стремительно нарастает припухлость.
Диагностируется подагра при осмотре у терапевта, заключение основывается на изучении анамнеза и результатов исследований. Одним из основных признаков при диагностике подагрического артрита методом изучения анализа крови являются высокие показатели мочевой кислоты в сыворотке крови. Дополнительные исследования включают в себя биохимические анализы мочи и крови, проба суставной жидкости и рентгенография сустава.
Диагноз подагры ставится в том случае, если у больного наблюдаются такие признаки, как тофусы (отложение кристаллов мочевой кислоты в суставах), острый артрит, высокий уровень мочевой кислоты в крови и внутрисуставной жидкости.
Причины возникновения подагры
Одной из самых распространенных причин возникновения данного заболевания является переедание. Чрезмерное употребление жирной пищи, газированных напитков и алкоголя способствуют накоплению пуринов в организме. Вследствие этого нарушается работа почек и больше не происходит должная фильтрация мочевой кислоты, отмечается отложение солей в суставах и общее ухудшение организма. Мочегонные препараты препятствуют естественному выведению солей из организма, что также может привести к приступам подагры.
Нередко причиной возникновения подагры становится прием аспирина и циклоспорина. Такие заболевания, как сахарный диабет, гипертония, ишемическая болезнь сердца, почечная недостаточность, псориаз и др., также могут служить немаловажными факторами при возникновении подагрического артрита. Если больной страдает гипертонической болезнью, то применяемые в таких случаях мочегонные препараты следует отложить. Подагра может служить и вторичным заболеванием, которое возникает на фоне длительной интоксикации организма, в результате чего больные почки просто становятся не в состоянии выполнять свою работу.
Имеет место и наследственный фактор, т.к. повышенный уровень мочевой кислоты, возникающий при неправильном обмене веществ, передается по наследству. Чем выше уровень мочевой кислоты, тем ближе опасность возникновения воспаления суставов.
Лечение подагры
Во время приступа необходимо предоставить больному абсолютный покой, на больной сустав прикладывают пузырь со льдом, а после того как утихнет болевой синдром, на конечность накладывают согревающий компресс. Для достижения стойкого терапевтического результата применяют противовоспалительные препараты нестероидного действия.
В случаях с рецидивирующей формой подагры назначают пожизненную терапию с применением урикозурических препаратов («Аспирин», «Бутадион», «Кетазон», «Уродан», «Атофан»), для увеличения выведения мочевой кислоты из организма.
При хронической форме применяют урикодепрессоров («Аллопуринол»), для подавления синтеза мочевой кислоты в организме.
Однако сами препараты, дозу и частоту применения назначает исключительно лечащий врач.
Щелочное питье
Объем выпиваемой жидкости, если нет на то противопоказаний, необходимо увеличить до 2 литров в день. Особое внимание нужно обратить на щелочное питье, не только в ходе лечения и профилактики, но и в частности в период обострения, минеральная вода помогает сбалансировать кислотно-щелочное равновесия, вымыть из организма щавелевую и мочевую кислоты, а также вредные вещества и шлаки.
Минеральные воды, богатые гидрокарбонатом, своим эффектом помогают моче обрести более щелочную среду, при этом урат натрия практически не превращается в нерастворимую мочевую кислоту. Высокая концентрация мочевой кислоты может также привести и к образованию камней в почках.
Для курса не принципиально, будет вода куплена или изготовлена в домашних условиях. Но второй вариант значительно дешевле и выгоднее для пациентов.
Чтобы приготовить щелочное питье дома, потребуется взять бутылку, налить в нее 1 литр чистой, фильтрованной воды и засыпать в нее пол чайной ложки соли и такое же количество соды, а также около 5-и ложек сахара. После этого бутылку закрывают крышкой и тщательно взбалтывают, чтобы соль, сода и сахар полностью растворились и смешались. Такой раствор можно смело употреблять сразу после приготовления.
Обычно курс лечения длится в среднем 30 дней, после чего необходимо сделать перерыв на 2-3 месяца. При наблюдении отложения солей даже слабогазированная вода противопоказана. Если придерживаться всех правил, поддерживать диету и принимать все препараты, прописанные врачом, то двух курсов щелочного питья будет вполне достаточно, чтобы улучшить состояние больного и предотвратить дальнейшие появления приступов подагры.
Диета при подагре
Диета при подагре
Диета при подагре — неотъемлемая часть комплексной терапии. Если снять боль помогут фармакологические препараты, то избежать очередного приступа возможно только питаясь правильно и сбалансированно. Диетологии рекомендуют исключить из рациона продукты с пуринами. Это жирное мясо, наваристые бульоны, некоторые виды овощей. Коррекция еженедельного меню позволит достичь стойкой ремиссии, вести активный образ жизни.
Основные принципы диеты при подагре
Для подагры характерно накопление в суставах и почках кристаллов солей мочевой кислоты. Они раздражают их структуры, провоцируя развитие сильнейшего воспаления. Чтобы кристаллы растворились и эвакуировались из организма естественным путем, требуется щелочная среда. То есть употреблять следует такие продукты, после расщепления которых, pHповышался бы до 6-8. Одновременно необходимо ограничить поступление пуринов. Именно из-за нарушения регуляции их обмена в организме повышается концентрация мочевой кислоты.
После выставления диагноза больной направляется к врачу-диетологу. Им разрабатывается примерное меню с учетом тяжести течения подагры, степени поражения суставов и (или) почек. Врач обязательно дает рекомендации касательно рациона питания:
есть нужно часто (5-7 раз в день), но небольшими порциями;
следует запекать продукты, припускать в небольшом количестве воды, готовить на пару;
при отсутствии противопоказаний необходимо пить не менее 2,5 литров жидкости.
В подавляющем большинстве случаев толчком к развитию подагры стало употребление жирной пищи в сочетании с алкоголем. Неудивительно, что страдают от нее преимущественно полные мужчины. Диетологи советуют им ограничить энергозатратность ежедневного меню 2000-2500 килокалориями. Это поможет похудеть, снизить нагрузку на больные суставы, улучшить общее состояние здоровья.
Разрешенные продукты
Отлично подщелачивают организм овощи. Следует разнообразить свой рацион капустой белокочанной, морковью, кабачками, помидорами, огурцами, картофелями. До сих пор возникают споры об употребление при подагре баклажан. Некоторые диетологи категорически запрещают есть блюда из них при подагре. Но большинство медиков настаивают на их употреблении, в том числе Певзнер. Это терапевт, один из организаторов Института питания в Москве. Именно им и была разработана диета №6 при подагре. Также в перечень разрешенных продуктов включены:
практически все ягоды за исключением малины, клюквы, винограда. Особенно полезны красная, черная и белая смородина, крыжовник, голубика;
фрукты кисло-сладких сортов с высоким содержанием клетчатки. Диетологи советуют между приемами пищи перекусывать яблоком, грушей, апельсином, парой слив или абрикосов;
макаронные изделия из муки грубого помола;
крупяные каши — гречневая, пшенная, кукурузная, овсяная, пшеничная;
мясо постных сортов — индейка, цыплята, кролик, ягнятина, телятина;
морская и речная отварная рыба (без бульона!);
яйца, но не более штуки ежедневно;
хлеб цельнозерновой и белый в подсушенном виде;
любые кисломолочные продукты с низким содержанием жира — творог, несоленые сыры, варенец, ряженка, кефир, айран.
Для больных подагрой список сладостей весьма скуден. Состоит он преимущественно из натурального мармелада, яблочной или другой фруктовой пастилы, зефира. Можно слегка подслащивать медом или джемом каши, но только с разрешения врача.
Запрещенные продукты
Больным подагрой категорически запрещены наваристые мясные и рыбные бульоны, а также супы на их основе. При варке в них накапливается огромное количество пуриновых оснований. Употребление даже 100 мл бульона с большой долей вероятности спровоцирует очередной рецидив заболевания. Что еще необходимо полностью исключить из своего рациона:
субпродукты, жирное и постное красное мясо — свинину, говядину, баранину;
жирную морскую и речную рыбу — сельдь, лососевые породы, скумбрию;
морепродукты и красную икру;
домашние и фабричные маринады, соленья и другую консервацию;
приправы и соусы — хрен, горчицу, черный и душистый перец, майонез, кетчуп;
сыры, насыщенные солью и пряностями,
шоколад и другие десерты с какао, сладкую и несладкую выпечку, белковый, сливочный и заварной крем;
Питьевой режим
Как уже упоминалось выше, причиной развития подагры часто становится ежедневное употребление алкоголя. Поэтому больные нередко интересуются у врачей, можно ли время от времени выпивать немного спиртного. Ответ всегда отрицательный — даже стакан пива чрезвычайно вреден при подагре, не говоря уж о водке или коньяке. Красное сухое вино, разрешенное в небольших дозах при других заболеваниях, при подагре запрещено. 2-3 глотков достаточно для очередного обострения.
Из напитков нельзя также употреблять кофе, какао, кисели, крепко заваренный черный чай. А что полезно пить при подагре:
щелочную минеральную воду с низкой концентрацией солей — Славяновскую, Нарзан, Ессентуки №2 и №4;
отвар плодов шиповника, ромашковый чай;
сок, морс, компот домашнего приготовления из разрешенных при подагре ягод, фруктов, овощей;
слабо заваренный зеленый чай.
Обильное питье способствует не только очищению организма от токсичных веществ. Оно стимулирует растворение кристаллов мочевой кислоты, благотворно сказывается на работе почек. Если больной подагрой пьет достаточное количество жидкости, то нередко врачи, ориентируясь на результаты анализов, снижают дозы фармакологических препаратов.
Диетотерапия при подагре
А. Ю. Барановский, профессор, заведующий кафедрой гастроэнтерологии и диетологии Северо-Западного государственного медицинского университета им. И. И. Мечникова, г. Санкт-Петербург
Л. И. Назаренко, профессор кафедры гастроэнтерологии и диетологии Северо-Западного государственного медицинского университета им. И. И. Мечникова, г. Санкт-Петербург
До того как появились лекарственные препараты (а в настоящее время при их непереносимости или недостаточной эффективности) диета являлась единственным способом лечения подагры. Диетологические подходы в лечении больных должны различаться в зависимости от остроты процесса, частоты возникновения кризов, уровня мочевой кислоты в плазме, массы тела. Вне обострения заболевания питание больного подагрой, прежде всего, должно быть бедным пуриновыми основаниями, жирами, белками, солями натрия, не содержать алкогольных напитков, а при повышенной массе тела — еще и быть гипокалорийным.
Принципы диетотерапии
Главной целью диеты является снижение мочекислых соединений в организме, что может быть достигнуто следующими способами:
Из питания больного подагрой исключают продукты, содержащие большое количество пуринов (более 150 мг на 100 г продукта). К ним относятся: говяжьи внутренности (мозги, почки, печень, сладкое мясо: зобная и поджелудочная железы), мясные экстракты, сардины, анчоусы, мелкие креветки, скумбрия, жареные бобовые культуры. Сокращают потребление продуктов, содержащих в 100 г 50– 150 мг пуринов: мясных изделий (говядины, баранины), птичьего мяса, рыбы, ракообразных, овощей (гороха, фасоли, чечевицы). Особо следует подчеркнуть, что мясо молодых животных более богато пуринами, чем мясо взрослых, поэтому его также следует избегать. Кроме этого, рекомендуется значительно сократить употребление насыщенных жиров, так как в условиях гиперлипидемии значительно ухудшается выведение мочевой кислоты почками. Считается, что гипопуриновая диета должна содержать в суточном рационе не более 200 мг пуриновых оснований. При беспуриновой диете за сутки с мочой выделяется 450 мг мочевой кислоты. Содержание пуриновых оснований в пищевых продуктах приведено в табл. 1.
Важно знать продукты, которых необходимо больному избегать:
Больным рекомендуется использовать продукты и блюда с низким содержанием пуринов или без таковых вообще. Перечень их подробно представлен в диете № 6 по Певзнеру.
Кулинарная обработка продуктов — только варка или на пару, т. к. при отваривании более 50 % пуринов переходит в бульон, пища используется в неизмельченном виде.
Таблица 1. Содержание пуринов в 100 г пищевых продуктов
| Высокий уровень 150–1000 мг | Умеренный уровень 50–150 мг | Низкий уровень 0–15 мг |
| Цыплята, телятина, печень, почки, мясные бульоны, сардины, анчоусы, шпроты, копчености, сельдь иваси (в масле) | Мясо, рыба, мозги, свиной шпик, мидии, крабы, фа- соль, горох, соя, цветная капуста, шпинат, щавель, грибы | Молоко, сыр, яйца, икра рыб, крупы, орехи, мед, овощи, фрукты, смеси бел- ковые композитные сухие на основе сывороточного белка молока |
Питьевой режим
Для ускорения выведения из организма пуриновых оснований в диете важное значение придают питьевому режиму. Общее количество жидкости увеличивается до 2,5 литров в сутки (если нет противопоказаний со стороны сердечно- сосудистой системы). При наличии у больного подагрой мочекаменной болезни ему рекомендуют минеральные щелочные воды или питье с добавлением 4 г бикарбоната натрия на 1 литр воды. Ощелачиванию мочи способствует также преобладание в пище растительных белков над животными (1,5 : 1) и включение в диету цитрусовых.
Работа с весом
Снижение массы тела рекомендуется всем больным с подагрой, и особенно с ожирением. Поскольку потребление избыточно калорийной пищи ведет к повышению уровня мочевой кислоты в плазме, то общее ежедневное ее потребление не должно превышать соответственно 30 ккал на 1 кг массы тела. При этом уменьшение массы тела должно происходить постепенно примерно 1 кг в месяц, так как выраженная гипокалорийная диета, а тем более голодание, приводит к повышенному образованию кетоновых тел и вместе с ними к гиперурикемии. Для этой цели используют гипокалорийные диеты и контрастные рационы с низким содержанием пуринов (творожно- кефирные — 400 г нежирного творога, 500 г кефира; молочные или кефирные — на сутки 1,2 литра молока или кефира; овощные — 1,5 кг овощей, любой набор, любая обработка; фруктовые — 1,5 кг яблок или апельсинов). Снижение энергетической ценности осуществляется за счет резкого ограничения хлебобулочных изделий и сахара. В табл. 2 приводится вариант однодневного меню для больных подагрой согласно диете № 6.
Если подагра сочетается с артериальной гипертензией или ишемической болезнью сердца, то показана гипокалорийная диета с низким содержанием холестерина, насыщенных жиров и натрия.
В качестве примера приводим схему однодневного меню (табл. 3), диеты, рекомендованной Harry Spiera (1990). Содержание белков, жиров и углеводов в основных ее продуктах указано в табл. 4. Эта диета содержит примерно 1900– 2000 ккал, за счет углеводов 58 %, за счет белков 14–16 %, за счет жиров 26–28 %. Мясо, рыба и птица могут взаимозаменяться.
Таблица 2. Примерное однодневное меню при подагре
| Наименование блюд | Выход, г | Белки, г | Жиры, г | Углеводы, г |
| Первый завтрак | ||||
| Творожная запеканка Сыр пошехонский Кофе с молоком | 138 50 200 | 19,5 1,3 2,8 | 26,9 13,25 3,2 | 26,5 – 19,7 |
| Второй завтрак | ||||
| Яблоки печеные | 116 | 0,5 | – | 24,9 |
| Обед | ||||
| Щи из свежей капусты вегетарианские Картофельное пюре Рыбное суфле Отвар шиповника | 500 100 95 200 | 5,5 2,15 15,4 0,8 | 6,1 2,8 6,0 – | 29,8 16,7 6,1 10,0 |
| Полдник | ||||
| Омлет натуральный | 75 | 6,2 | 5,9 | 2,2 |
| Ужин: | ||||
| Каша гречневая рассыпчатая с маслом Морковное пюре Дрожжевой напиток | 145/10 90 200 | 8,9 1,6 3,8 | 9,5 2,6 0,8 | 45,5 7,5 9,9 |
| На ночь: | ||||
| Кефир | 190 | 5,3 | 6,1 | 7,8 |
| На весь день: | ||||
| Хлеб ржаной Джем фруктовый Лимон½шт. Масло растительное | 200 50 30 10 | 11,2 0,25 0,27 – | 2,2 – 0,03 9,9 | 75,0 34,4 1,29 – |
| Всего: | 85,47 | 95,28 | 317,29 | |
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Ограничения в диете
При сочетании подагры с сахарным диабетом, с поражением почек имеют место ограничения в диете. Степень ограничений зависит от тяжести этих осложнений. При сочетании с сахарным диабетом большее внимание уделяется калорийности, количеству жира и холестерина в диете. При поражении почек — повышению потребления овощей и снижению потребления соли.
В период обострения подагры вводятся более строгие ограничения в диете. Кроме этого, больному назначается постельный режим и медикаментозная терапия, основной целью которых является купирование воспалительного процесса. На весь период обострения назначается диета, состоящая преимущественно из жидкой пищи: молока, молочно- кислых напитков, киселей, компотов, овощных и фруктовых соков (особенно цитрусовых), овощных супов и жидких каш (калорийность 1950 ккал, содержание по бел- кам — 70 г, жирам — 80 г, углеводам — 240 г).
| Наименование продукта | Количество продукта |
| Молоко | 0,5 литра |
| Мясо* | 120 г |
| Сыр | 30 г несоленого |
| Яйца | 1 шт. |
| Хлеб | 6 кусочков или менее несоленого |
| Хлебные злаки | 0,5 чашки или менее |
| Картофель | 1 порция |
| Овощи | 3 порции и более |
| Фрукты или фруктовые соки | По желанию |
| Джем или сахар | 4 ч. л. или менее |
| Масло | 2 ч. л. или менее |
| Кофе или чай | По желанию |
* Выбор мясной порции (120 г) производится следующим образом:
Tаблица 4. Содержание белков, жиров и углеводов и энергетическая ценность пищевых продуктов, рекомендуемых при подагре
| Пищевой продукт | Количество продукта | Белки, г | Жиры, г | Углеводы, г | Калорий- ность, ккал |
| Молоко обезжиренное | 2 стакана | 15 | 0,25 | 23,5 | 156,25 |
| Мясо | 100 г | 20,2 | 2,8 | 0 | 106 |
| Рыба (хек) | 96 г | 13,1 | 1,7 | 0 | 63 |
| Яйца | 40 г | 5,08 | 4,6 | 0,3 | 63 |
| Творог | 30 г | 4,8 | 3,3 | 0,3 | 50,1 |
| Хлеб (ржаной) | 200 г | 13,2 | 2,4 | 68,4 | 348 |
| Овощи сырые или пригото- вленные на растительном масле: морковь капуста масло | 100 г 200 г 30 г | 1,3 3,6 0 | 0,1 0,2 29,9 | 8,4 11,4 0 | 39,7 61,8 269,7 |
| Фрукты свежие (бананы, ананасы, апельсины) | 600 г | 5,6 | 1 | 85,3 | 372,6 |
| Фруктовый сок | 600 г | 4,2 | 0 | 76,8 | 324 |
| Масло сливочное | 10 | 0,05 | 8,25 | 0,08 | 74,7 |
| Кофе, чай | 2 чашки | 0 | 0 | 0 | 0 |
| Сахар | 10 г | 0 | 0 | 9,98 | 39,92 |
| Всего | 86,13 | 54,5 | 284,46 | 1968 |
В заключение
Следует еще раз отметить, что правильная диета при подагре должна содержать относительно малое количество пуринов и жиров, умеренное количество белков, большее количество углеводов. Более существенные изменения в диету вносятся при сочетании подагры с другими заболеваниями. При отсутствии терапевтического эффекта от использования диеты для уменьшения уровня мочевой кислоты в плазме применяют лекарственные препараты.
Типичными ошибками в питании при подагре являются:
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Что такое подагра? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шестернина А. С., ревматолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Подагра — системное заболевание, которое развивается в связи с воспалительным процессом, возникшим в месте отложения кристаллов моноурата натрия у людей с повышенным уровнем мочевой кислоты в сыворотке крови (более 360 мкмоль/л). Гиперурикемия возникает под воздействием как внешнесредовых, так и генетических факторов.
Роль мочевой кислоты в развитии подагры
Подагра — заболевание, вызванное повышением уровня мочевой кислоты в крови, или гиперурикемией. Чем длительнее и тяжелее протекает гиперурикемия, тем вероятнее развитие подагры. Чаще всего гиперурикемия возникает при нарушенном выведении почками мочевой кислоты.
Эпидемиология
Особенности заболевания у мужчин и женщин
Факторы риска
Причинами подагры могут быть:
Особенности современного течения подагры:
Распространенность подагры растет, и это можно связать с ростом уровня жизни населения. Бессимптомная гиперурикемия встречается часто, однако далеко не всегда при этом развивается подагра.
Симптомы подагры
Боли при подагре. Заболевание сопровождается нестерпимой, быстронарастающей и быстропроходящей за несколько часов или суток суставной болью, кожа над суставом краснеет, сам он увеличивается в объеме.
Из других симптомов — повышенная температура тела, слабость, потливость.
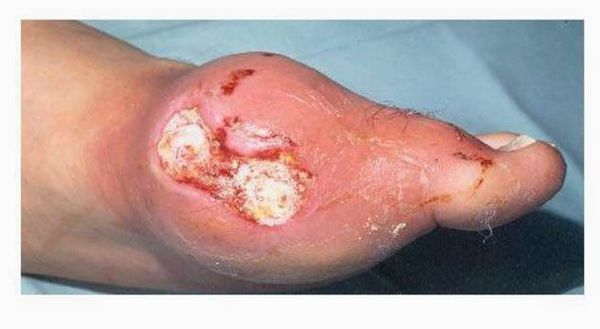
Тофусы. При переходе в хроническую форму заболевания вокруг поражённых суставов образуются тофусы, суставы деформируются. Тофусы — это единичные или множественные узелки белого и жёлтого цвета. Чаще всего возникают на пальцах, кистях, стопах, локтях. Тофусы также могут развиться под кожей на ушах, в почках или других органах.
Локальное повышение температуры. При остром подагрическом артрите локальная температура сустава повышается до 38-40 ºС.
Боли в пояснице, кровь в моче. В почках образуются уратные камни, провоцируя тянущие боли в пояснице и периодическое появление крови в моче, никтурию (больше мочи выделяется ночью). [2] [3]
Воспаление околосуставных тканей. При воспалении околосуставных тканей пациент испытывает выраженную боль. Сустав отёчный, кожа над ним приобретает багрово-синюшный оттенок. Местные симптомы сопровождаются общим недомоганием и лихорадкой.
Ограничение подвижности в суставе. При остром подагрическом артрите возникает ограничение подвижности в суставе длительностью 5-14 дней, затем функции полностью восстанавливаются.
Патогенез подагры
Поскольку образование уратов растет и нарушается выведение их почками, образуется избыток мочевой кислоты в крови, и происходит накопление уратов в тканях организма. Когда происходит отложение кристаллов моноурата в полости сустава, возникает воспалительный процесс из-за активации различных провоспалительных цитокинов. Кроме того, эти кристаллы откладываются в почечной ткани, приводя к развитию нефропатии и уратного нефролитиаза. [7]
Классификация и стадии развития подагры
Выделяют пять клинических форм подагры: бессимптомную гиперурикемию, острый подагрический артрит, межприступную подагру, хронический подагрический артрит, хроническую тофусную подагру.
Клинические формы подагры
Бессимптомная гиперурикемия — повышение уровня мочевой кислоты в крови без клинических проявлений подагры.
Межприступная (интервальная) подагра. Без лечения у 62 % пациентов повторный приступ развивается в течение первого года, в течение двух лет – у 78 %. Продолжительность бессимптомного периода со временем сокращается, приступы становятся всё тяжелее, затрагивая новые суставы.
Хронический подагрический артрит. Дальнейшее отложение кристаллов моноурата натрия приводит к развитию хронического болевого синдрома, значительным деформациям суставам и нарушениям их функций, особенно суставов стоп и кистей.
Хроническая тофусная подагра. Характеризуется появлением тофусов — очаговых скоплений кристаллов мочевой кислоты в тканях в виде узлов. Обычно они располагаются подкожно, но иногда образуются в костях и других органах. Тофусы, как правило, безболезненны, кожа над ними может изъязвляться и инфицироваться.
От первой «атаки» болезни до развития хронической подагры проходит в среднем 11,6 лет, темпы развития заболевания зависят от выраженности гиперурикемии.
Течение. Симптомы в зависимости от стадии развития подагры
Впервые подагрический приступ настигает пациента без предвестников, как правило, в возрасте от 40 до 50 лет, хотя известны случаи заболевания и в гораздо более молодом возрасте. Острая суставная боль, чаще в плюснефаланговом суставе большого пальца стопы (классический вариант начала), застает человека во второй половине ночи или в ранние утренние часы. Любое движение в суставе или прикосновение вызывает сильнейшую боль.
Нарушение диеты, застолья с алкогольными напитками (алкоголь блокирует почку к выделению мочевой кислоты), хирургические вмешательства, инфекционные заболевания, повышенные нагрузки и травматизация сустава предшествуют возникновению приступа. Пациенты жалуются на покраснение пораженной области, ее припухание, сильную боль, общую слабость и недомогание, повышение температуры тела, потливость, разбитость, подавленность. Также характерными являются острые бурситы (препателлярный или локтевой сумки). [6]
В течение нескольких дней (около недели) приступ самостоятельно проходит. Именно из-за этого подагра часто создаёт видимость доброкачественности: всё проходит (особенно в начале) самостоятельно, и проблема забывается до следующего обострения. На самом деле подагра при таком подходе может привести к разрушению и деформации суставов, хронической болезни почек.
Далее при отсутствии адекватного контроля над заболеванием приступы учащаются, перестают проходить самостоятельно, проходят за больший промежуток времени. Позже человек вообще перестает чувствовать себя здоровым, а находится в состоянии затянувшегося приступа. В результате этого над областью пораженных суставов образуются безболезненные подкожные узелки с крошковидным, творожистым содержимым – тофусы (соли мочевой кислоты беловатого или желтоватого цвета). Излюбленное место расположения тофусов – область суставов кистей и стоп, ахиллово сухожилие, ушные раковины, голеностопные и локтевые суставы. При хронической тофусной подагре происходит разрушение хряща, что грозит деформацией, полным разрушением сустава и его анкилозом (полное заращение и отсутствие движений). Иногда тофусы могут самостоятельно вскрываться, а из них выделяется густое содержимое. [9] [17]
Осложнения подагры
Возможные осложнения:
Чем опасна подагра
К серьёзным осложнениям подагры относятся повышение артериального давления и ишемическая болезнь сердца. Гиперурикемия связана с повышенным риском смерти от болезней сердечно-сосудистой системы.
Диагностика подагры
Сбор анамнеза
При подозрении на подагру врач выяснит, что предшествовало приступу. К возможным причинам обострения относятся застолье с употреблением мяса и алкогольных напитков, интенсивная физическая нагрузка или голодание, перенесённое простудное заболевание.
Оценка клинической картины течения болезни
При подагре врач осматривает суставы — для подагрического артрита характерно поражение большого пальца стопы. В этом случае доктор обращает внимание на увеличение объёма сустава, изменение цвета кожи, отсутствие движений в суставе из-за выраженных болей, наличие или отсутствие тофусов.
Острый артрит, болевые ощущения при котором нарастают лавинообразно, появляется отек и покраснение пораженного сустава, является веским поводом подумать о подагре.
Диагностические критерии подагры
Диагностические критерии подагры Wallace (предложены ААР в 1975 году, одобрены ВОЗ в 2002 году):
Исследование синовиальной жидкости
При пункции врач получает синовиальную жидкость, в которой под микроскопом обнаруживаются кристаллы моноурата натрия. Они могут обнаруживаться и в тофусе. Диагноз при этом можно установить со стопроцентной вероятностью.
Микроскопическое исследование кристаллов в суставах
Ураты под микроскопом выглядят как иглообразные кристаллы с одним утонченным концом. В отсутствие поляризационного микроскопа диагноз основывается в основном на типичных клинических проявлениях подагры.
Уровень уратов в сыворотке
Визуализация
Рентгенологическое исследование суставов на ранней стадии болезни малоинформативно. Изменения выявляются на поздней стадии. В частности, симптом «пробойника» (субкортикальные кисты) — типичный рентгенологический признак подагры — полезен для диагностики ее тофусных форм. Также при рентгенографии при подагре отсутствует околосуставной остеопороз, редко видим сужение суставной щели, часто выявляется остеолиз. [11]
Диагностика хронического подагрического артрита
Дифференциальная диагностика:
Стоит обратить внимание на то, что во время приступа уровень содержания мочевой кислоты в крови может быть нормальным, так как она в этот момент усиленно выводится почками. На ее уровень в крови не следует ориентироваться при постановке диагноза.
Лечение подагры
Можно ли вылечить подагру навсегда
Вылечиться от подагры полностью нельзя, но можно контролировать её развитие и предотвратить обострения.
Нелекарственные методы
Диета при подагре является довольно строгой, но выполнение диетических рекомендаций является залогом успешного лечения. Продукты, которые богаты пуринами, подлежат исключению или минимизации. Обильное щелочное питье помогает почкам избавиться от избытка мочевой кислоты в крови (почки — единственный орган, выводящий мочевую кислоту).
Начнем с главного источника пуринов — птицы и мяса. Курица — один из самых вредных видов птицы. Курице немного уступают (содержат меньше пуринов) утка и гусь. Индейка замыкает список, обладая самым низким содержанием пуринов среди птицы. Говядина — лидер среди мясных продуктов по содержанию пуринов, далее идут телятина и свинина, баранина.
Объем употребляемой за сутки жидкости — 2-2,5 литра. Рекомендовано щелочное питье: щелочная минеральная вода, вода с добавлением лимона, соки.
Теперь о бедных пуринами продуктах — как раз о тех, которые необходимо есть. Ими являются: молоко и молочные, молочнокислые продукты, многие овощи (капуста белокочанная, картофель, огурцы, помидоры, морковь, лук), орехи, фрукты, мучные изделия, крупы, мед, масло сливочное. Отварное мясо и рыбу рекомендуется есть 2-3 раза в неделю. Можно есть сало, так как жир почти не содержит пуринов. Некоторые исследования свидетельствуют, что 1,5 литра кофе в день приравнивается к 100 мг аллопуринола, а таккже известно, что вишня и черешня обладают гипоурикемическим действием. [4] [15]
Лекарственные методы
Лечение подагры противоотечными и обезболивающими препаратами поможет уменьшить симптомы заболевания. Анальгетики при подагре неэффективны.
Как лечить подагру в период обострения:
Лечение хроничекого подагрического артрита
Чтобы успешно лечить хроническую подагру, нужно предупредить образование и растворить уже имеющиеся кристаллы моноурата натрия, а для этого необходимо поддерживать уровень мочевой кислоты ниже 360 мкмоль/л.
Пациенты подлежат диспансерному наблюдению у врача-ревматолога. Врач определяет периодичность контроля анализов, меняет (увеличивает или уменьшает) дозы получаемых препаратов, занимается лечением приступа. Противоподагрические средства принимаются длительное время. Также к лечению сопутствующей патологии могут быть подключены смежные специалисты (кардиолог, эндокринолог, уролог, нефролог). Пациент может быть госпитализирован в ревматологическое отделение при длительном по времени приступе, неэффективном лечении на амбулаторном этапе, а также для подбора постоянной терапии.
Прогноз. Профилактика
Прогноз зависит от своевременности и успешности начатого лечения, приверженности пациента к лечению, соблюдения диетических рекомендаций. По большей части прогноз благоприятный, но он ухудшается при развитии поражения почек, которое может стать даже причиной смерти пациента.
Как предупредить приступы подагры
Строгое соблюдение диеты является основным моментом в профилактике приступов подагры. Необходимо ограничить употребление алкоголя, не принимать некоторые лекарства (мочегонные препараты из группы тиазидов и петлевые мочегонные, неселективные бета-блокаторы, аспирин, никотиновую кислоту, леводопу). Если пациент худеет, то следует опасаться быстрой потери веса. Нужно стараться избегать обезвоживания и тяжелых физических нагрузок, воздействия низких температур. В профилактических целях аллопуринол может быть назначен только пациентам, страдающим онкологическими заболеваниями и получающим химиотерапию. [14]
За дополнение статьи благодарим Ирину Семизарову — ревматолога, научного редактора портала «ПроБолезни».