Шагрень что это такое болезнь
Синдром Шегрена – что это такое? Причины, симптомы и лечение у опытных врачей медицинской Клиники МЕДСИ
Оглавление
Синдром Шегрена – аутоиммунное системное поражение соединительной ткани. Патология отличается тем, что в нее вовлечены железы внешней секреции (преимущественно слезные и слюнные). Вследствие развития заболевания появляется выраженная сухость кожи, носоглотки, глаз, рта, трахеи и влагалища. Также сокращается выработка пищеварительных ферментов. Патология может развиваться как самостоятельная или сопровождать склеродермию, дерматомиозит и другие заболевания. Лечение симптома Шегрена следует начинать после обнаружения первых же признаков.
Патоморфология
На раннем этапе в процесс вовлекаются мелкие протоки желез. При развитии заболевания железистая ткань атрофируется и замещается соединительной. Это приводит к нарушению функций пораженного органа. Нередко даже при отсутствии других выраженных симптомов синдрома Шегрена у пациентов отмечаются признаки воспаления слюнных желез.
Причины развития
Причины возникновения патологии в настоящий момент до конца не установлены.
Наиболее вероятной считают теорию о патологической реакции иммунной системы, которая развивается в ответ на повреждение клеток ретровирусом (герпесом, ВИЧ и др.). Как вирусы, так и клетки эпителия, измененные под их воздействием, воспринимаются иммунной системой человека как чужеродные. Иммунная система защищает организм и вырабатывает антитела. Это и приводит к разрушению тканей железы. Нередко синдром Шегрена передается по наследству, встречается у родителей и детей, у близнецов.
Спровоцировать развитие патологии могут следующие факторы (нередко их комбинации):
Симптомы синдрома Шегрена
Симптомы синдрома Шегрена во много зависят от причин заболевания, но всегда требуют устранения (лечения), так как существенно снижают уровень качества жизни пациента.
К основным железистым признакам относят:
К внежелезистым проявлениям патологии относят:
Нередко пациенты жалуются на повышенную чувствительность к ряду медикаментозных препаратов (нестероидным противовоспалительным средствам, антибиотикам и др.).
Если у вас появилась сыпь на теле, повысилась температура, пересыхают слизистые или обнаруживаются другие симптомы, и вы не знаете, что это, но хотите начать лечение, следует обратиться к специалисту: только он может провести диагностику и выявить синдром Шегрена или другую патологию.
Диагностика
Такие симптомы, как жжение и сухость глаз, например, не всегда свидетельствуют о синдроме Шегрена, но становятся причиной обращения к врачу с целью профилактики и лечения. Профессионалу очень важно точно распознать заболевание.
Диагностировать синдром Шегрена можно при наличии воспалительного процесса. Но в некоторых случаях воспаление провоцируется другими патологиями (например, сахарным диабетом). Для этого заболевания также характерно снижение секреции слюны. По этой причине диагностика должна быть максимально точной.
Наиболее информативным методом является биопсия слюнных и слезных желез с последующей гистологией полученного материала. Она проводится быстро и не доставляет пациентам выраженного дискомфорта. Фрагменты слизистых оболочек исследуются под микроскопом. Благодаря этому специалистам удается зафиксировать поражение желез.
Осложнения
К основным осложнениям синдрома Шегрена относят:
Патология прогрессирует как без лечения, так и в том случае, если терапия проводится неправильно. Именно поэтому следует обращаться только к высококвалифицированным врачам, располагающим опытом работы с пациентами с синдромом Шегрена.
Лечение заболевания
Основными задачами в терапии синдрома Шегрена являются снятие воспаления пораженных органов и устранение симптомов слизистых оболочек.
Для устранения воспалительного процесса назначаются:
В ходе подготовки к лечению пациентам проводят плазмаферез, позволяющий очистить кровь.
Для профилактики сухости конъюнктивы назначают препараты искусственной слезы и мази. Уход за полостью рта заключается в тщательном полоскании после каждого приема пищи.
Важно! Лечение синдрома Шегрена всегда проводится только под контролем врача-ревматолога.
Прогноз
Синдром Шегрена опасен тем, что может приводить к повреждению жизненно важных органов, постепенно прогрессировать. Бывают и случаи длительных ремиссий, когда патология никак не проявляет себя и больному кажется, что он полностью излечился, но болезнь внезапно возвращается. Одним пациентам помогает только симптоматическое лечение, другие долгое время борются с постоянным дискомфортом. Качество жизни многих больных существенно снижается. Пациенты страдают от суставных болей, сухости слизистых, упадка сил.
Важно! Пациенты с синдромом Шегрена подвержены высокому риску неходжкинской лимфомы. У некоторых больных развиваются другие онкологические заболевания, которые могут стать причиной не только снижения качества жизни, но и смерти.
При правильном и комплексном лечении пациенты могут рассчитывать на длительную и стойкую ремиссию. Но терапия должна быть комплексной и начаться как можно раньше – после обнаружения первых же признаков патологии.
Преимущества лечения синдрома Шегрена в МЕДСИ
Если вы хотите записаться на прием к ревматологу, позвоните
Что такое синдром Шёгрена? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабинцевой Марины Юрьевны, эндокринолога со стажем в 27 лет.
Определение болезни. Причины заболевания
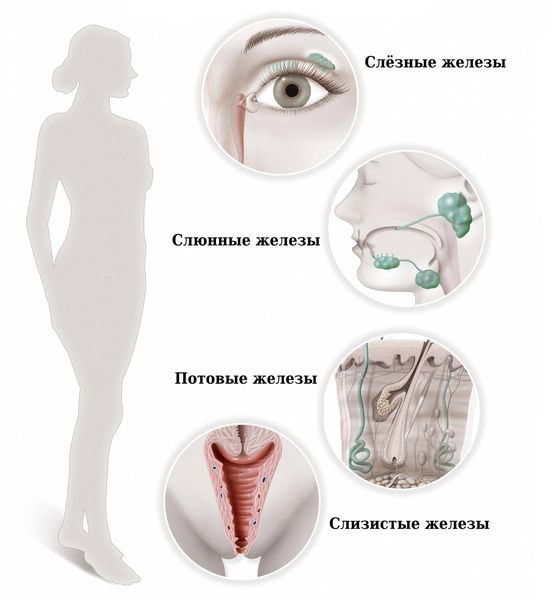
Синдром Шёгрена (Sjogren’s syndrome) — это аутоиммунное системное заболевание соединительной ткани, при котором поражаются железы внешней секреции: преимущественно слёзные и слюнные, а также потовые, сальные, слизистые и др. Характерными признаками болезни являются сухость глаз, полости рта и кожи.
Синонимы: болезнь Шёгрена, синдром Съегрена, «сухой» синдром, ксеродерматоз, синдром Предтеченского — Гужеро — Шёгрена.
Синдром Шёгрена бывает первичным и вторичным:
Распространённость
Причины развития синдрома Шёгрена
Наличие похожей патологии слюнных желёз у родственников (братьев и сестёр, родителей или детей) указывает на генетическую предрасположенность к развитию болезни Шёгрена.
Факторы риска развития синдрома Шёгрена
Симптомы синдрома Шёгрена
Проявления синдрома Шёгрена разнообразны. Среди них можно выделить две группы симптомов:
Симптомы, связанные с поражением желёз
Нарушение работы слюнных желёз проявляется сухостью во рту (ксеростомией). Это второй постоянный симптомом «сухого» синдрома. Ещё до начала клинически выраженной картины болезни Шёгрена можно заметить сухость губ, «заеды» в уголках рта и стоматит. Со временем уменьшается количество слюны и появляется сухость во рту. Сначала она беспокоит только при волнении и физической нагрузке, затем постоянно. Больному приходится запивать сухую пищу и увлажнять рот во время разговора.
Поражение подслизистых желёз трахеи и бронхов вызывает у пациентов сухой лающий кашель.
Поражение потовых и сальных желёз — причина сухости кожи при болезни Шёгрена. Нарушение работы потовых желёз наружных половых органов вызывает жжение, зуд, иногда интенсивные жгучие боли.
Поражение желудочно-кишечного тракта часто становится причиной боли в животе различной локализации, тошноты, отрыжки воздухом с тухлым запахом и др. [1] [2]
Внежелезистые системные проявления
Патогенез синдрома Шёгрена
Механизм развития синдрома Шегрена неясен. Считается, что под воздействием стресса или каких-либо факторов окружающей среды у генетически предрасположенных людей нарушается работа иммунной системы, что и приводит к развитию болезни.
Например, в слюнных железах под воздействием провоцирующих факторов повышается проницаемость клеточных мембран. Из-за этого секрет, который образуется в клетках желёз, не поступает в проток, он переполняет клетку и проникает через её оболочку в интерстициальную (соединительную) ткань. Белок, содержащийся в секрете, попадая в интерстициальную ткань, воспринимается организмом как чужеродный и вызывает образование антител против ткани железы.
Классификация и стадии развития синдрома Шёгрена
Классификация болезни Шёгрена по течению:
1. Подострый вариант. Он начинается с повышения температуры до 38–40 ˚C и симптомов одностороннего или двустороннего паротита (воспаления околоушных слюнных желёз). Пациент при этом чувствует дискомфорт, распирание или боль в проекции околоушных слюнных желёз. Эта область припухает, а при выраженном воспалительном отёке железы значительно увеличиваются в размерах.
Форма лица становится грушевидной. Кожа над поражённой слюнной железой туго натянута, лоснится, кожные складки не образуются или образуются с трудом. Также характерно выраженное поражение суставов: чаще воспаляются мелкие суставы кистей, но иногда процесс затрагивает и крупные суставы (коленные, плечевые, локтевые). Воспаление сопровождается сильной болью в суставах.
В анализах крови наблюдается увеличенная скорость оседания эритроцитов (СОЭ), повышенный уровень определённых иммуноглобулинов (антител), снижение количества лейкоцитов и высокие титры ревматоидного фактора. Подострый вариант болезни чаще развивается у молодых пациентов.
Нарушения параметров крови выражены умеренно, системные проявления, такие как регионарная лимфоаденопатия (увеличение лимфатических узлов), поражение почек и другие, отмечаются крайне редко. Этот вариант течения синдрома Шёгрена чаще встречается у пациентов старше 50 лет.
По стадиям развития:
По степени активности:
Осложнения синдрома Шёгрена
Инфекционные осложнения. Из-за сухости полости рта, носоглотки, слизистых оболочек глаз и изменения состава слюны и слёзной жидкости присоединяются бактериальные, герпесные или грибковые кератоконъюнктивиты, синуситы, трахеобронхиты и пневмонии.
Злокачественные проявления:
Поражение центральной и периферической нервной системы часто бывает опасно жизнеугрожающими осложнениями. Они возникают у 2–4 % больных. К таким осложнениям относятся острое нарушение мозгового кровообращения (инсульт), поражение ЦНС по типу рассеянного склероза, поперечный миелит, тяжёлый цереброваскулит и др. [10]
Диагностика синдрома Шёгрена
Пациент с начальными признаками болезни Шёгрена может оказаться на приёме у стоматолога, офтальмолога, оториноларинголога, терапевта и ревматолога. Диагностика основана на выявлении у больных одновременного поражения глаз и слюнных желёз, а также лабораторных признаков аутоиммунного заболевания.
Сбор жалоб и осмотр
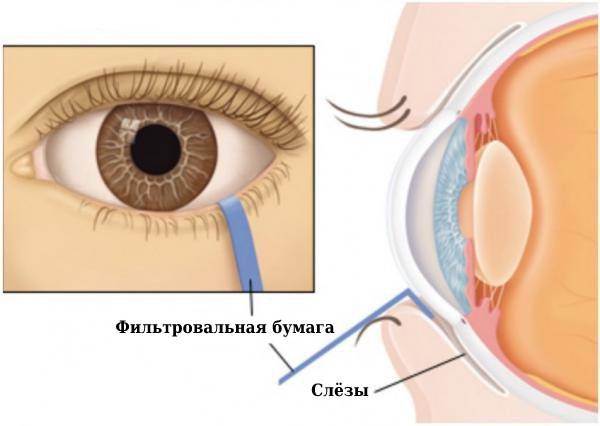
К типичным офтальмологическим симптомам болезни относят постоянную сухость глаз на протяжении трёх месяцев и более, ощущение песка в глазах, необходимость использовать искусственные слёзы три раза в день и чаще.
При осмотре врач отмечает сухость склеры и конъюнктивы, расширение сосудов конъюнктивы, белые или желтоватые выделения крошковатого вида или густой вязкой консистенции. Из-за уменьшения слёз развивается сухой конъюнктивит или блефароконъюнктивит с дистрофией и изъязвлением слизистой оболочки глаз.
Состояние слюнных желёз сначала определяют с помощью сиалометрии, когда врач собирает слюну пациента в пробирку, затем оценивает её количество. Также слюнные железы исследуют с помощью инструментальных методов диагностики.
Инструментальная диагностика
Сиалография. Это рентгенконтрастное исследование слюнных желёз. При синдроме Шёгрена сиалография показывает характерные признаки: изменение строения долек и повреждение протоков железы. Также определяется выход контрастного вещества в ткань желёз за пределы протоков. Поэтому контуры протоков нечёткие, вокруг них определяется «облачко» контрастной массы, проникшей в окружающие ткани.
УЗИ и МРТ. Эти методы позволяют оценить структуру желёз и внутрижелезистых лимфоузлов, контролировать динамику лечения и отличить болезнь от опухоли слюнных желёз.
Лабораторная диагностика
В ходе лабораторной диагностики выполняют:
Дифференциальная диагностика
Лечение синдрома Шёгрена
Лечение проводится в зависимости от наличия железистых и внежелезистых проявлений и иммуновоспалительной активности заболевания.
В первую очередь всем пациентам с синдромом Шёгрена рекомендуется немедикаментозное лечение:
Лечение железистых проявлений
При поражении слюнных желёз используют заменители слюны. Их изготавливают на основе муцина и метилцеллюлозы, они смазывают и увлажняют полость рта, облегчая состояние пациента.
Часто удаётся стимулировать остаточную функцию слюнных и слёзных желёз, для этого используются агонисты М1 и М3 мускариновых рецепторов: Пилокарпин или Цевимелин.
Лечение внежелезистых проявлений
Основой лекарственной терапии болезни Шегрена являются две группы препаратов:
Они назначаются при системных проявлениях заболевания и высокой активности процесса, подтверждённой лабораторными показателями.
Пациентам с васкулитом назначается Циклофосфан в комбинации с Преднизолоном. Дозы подбираются в зависимости от тяжести внежелезистых симптомов. Доза Преднизолона при тяжёлых угрожающих жизни системных проявлениях увеличивается.
У пациентов с такими симптомами может использоваться также пульс-терапия Преднизолоном или комбинированная пульс-терапия Преднизолоном и Циклофосфаном. При этом в начале лечения применяются значительные дозы препаратов, затем они снижаются и пациент длительно получает умеренные или низкие дозы. Пульс-терапия позволяет уменьшить ежедневную дозу пероральных глюкокортикоидов и цитостатиков и избежать осложнений, возникающих из-за их длительного применения. Длительный приём глюкокортикоидов может привести к стероидному диабету, язве желудка или двенадцатиперстной кишки, повышению артериального давления и др. Цитостатики уменьшают количество нейтрофилов и тромбоцитов, токсично влияют на сердце, печень и почки. Кроме того, применение препаратов обеих этих групп снижает иммунитет и повышает риск присоединения инфекции.
Экстракорпоральная терапия — это метод интенсивной терапии болезни Шёгрена. К ней относится гемосорбция, криоаферез, плазмоферез, двойная фильтрация плазмы, которая проводится одновременно с пульс-терапией. Эти методы основаны на очистке крови и плазмы от циркулирующих иммунных комплексов и агрессивных аутоантилел вне тела пациента на специальном оборудовании.
Абсолютные показания для экстракорпоральной терапии:
Прогноз. Профилактика
Кроме нарастающего поражения слюнных и слёзных желёз со временем прогрессируют и внежелезистые проявления. Причиной летального исхода может быть генерализованный васкулит, опухоли (чаще всего желудочно-кишечного тракта) и аутоиммунные пацитопении (одновременное снижение лейкоцитов, эритроцитов и тромбоцитов), реже интерстициальный нефрит с почечной недостаточностью, острый инфаркт миокарда и острое нарушение мозгового кровообращения.
Факторы риска неблагоприятного исхода при болезни Шёгрена: анемия, лейкопения или тромбоцитопения, генерализованная лимфаденопатия, спленомегалия (увеличение селезёнки), значительное увеличение околоушных слюнных желёз, полиневропатия, криоглобулинемическая пурпура. Эти факторы могут возникать одновременно, или один фактор может предшествовать другому.
Профилактика синдрома Шёгрена
Первичная профилактика направлена на предотвращение болезни. Так как этиология болезни Шёгрена неизвестна, методов первичной профилактики не существует.
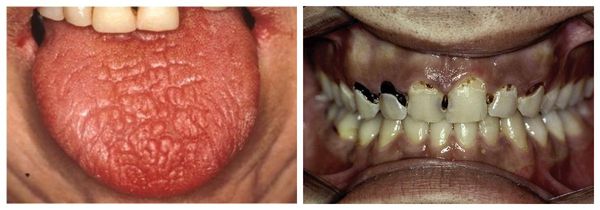
Вторичная профилактика проводится, чтобы предотвратить прогрессирование болезни и развитие осложнений. Для этого необходимо своевременное и адекватное лечение. Чтобы начать лечение как можно раньше, пациенту нужно обратиться к врачу при первых признаках болезни: сухости глаз и полости рта, рецидивирующей или постоянной припухлости в области слюнных желёз. Насторожить должен также прогрессирующий множественный пришеечный кариес.
Болезнь Шегрена
Болезнь Шегрена – системное аутоиммунное заболевание, относящееся к болезням соединительной ткани; характеризуется поражением многих секретирующих желез, главным образом слюнных и слезных.
Выделяют также синдром Шегрена (поражение слезных и слюнных желез), сопутствующий ревматоидному артриту, диффузным болезням соединительной ткани, заболеваниям желчевыводящей системы и другим аутоиммунным болезням.
Болезнь Шегрена является наиболее частым заболеванием среди болезней соединительной ткани и встречается у женщин в 10–25 раз чаще, чем у мужчин, обычно в возрасте 20–60 лет, значительно реже наблюдается у детей.
Причины заболевания неизвестны. Большинство исследователей рассматривают болезнь Шегрена как следствие иммунопатологических реакций на вирусную инфекцию, предположительно ретровирусную.
Проявления болезни Шегрена
Симптомы болезни Шегрена можно разделить на железистые и внежелезистые.
Железистые проявления обусловлены поражением секретирующих желез, характеризующимся главным образом снижением их функции.
Постоянным признаком поражения слезных желез при болезни Шегрена является поражение глаз, связанное со снижением секреции слезной жидкости. Больные жалуются на ощущения жжения, “царапины” и “песка” в глазах. Нередко отмечаются зуд век, покраснение, скопление в углах вязкого белого отделяемого. Позднее появляются светобоязнь, сужение глазных щелей, снижается острота зрения. Увеличение слезных желез при болезни Шегрена наблюдается редко.
Вторым обязательным и постоянным признаком болезни Шегрена является поражение слюнных желез с развитием хронического воспаления. Для него характерны сухость во рту и увеличение слюнных желез.
Нередко еще до появления этих признаков отмечаются сухость красной каймы губ, заеды, стоматит, увеличение близлежащих лимфатических узлов, множественный (чаще пришеечный) кариес зубов. У трети больных наблюдается постепенное увеличение околоушных желез, приводящее к характерному изменению овала лица, описываемому в литературе как “мордочка хомяка” или “мордочка бурундука”.
В начальной стадии болезни сухость во рту появляется только при физической нагрузке и волнении.
В выраженной стадии сухость во рту становится постоянной, сопровождается потребностью запивать сухую пищу, желанием увлажнить рот во время разговора. Слизистая оболочка полости рта становится ярко-розовой, легко травмируется. Свободной слюны мало, она пенистая или вязкая. Язык сухой. Губы покрыты корочками, отмечаются явления воспаления, может присоединяться вторичная инфекция, в том числе грибковая и вирусная. Характерен множественный пришеечный кариес зубов.
Поздняя стадия проявляется резкой сухостью полости рта, невозможностью говорить, проглатывать пищу, не запивая ее жидкостью. Губы у таких больных сухие, в трещинах, слизистая оболочка полости рта с явлениями ороговения, язык складчатый, свободная слюна в полости рта не определяется.
Сухость носоглотки с образованием сухих корок в носу, в просвете слуховых труб может приводить к временной глухоте и развитию отита. Сухость глотки, а также голосовых связок обусловливает осиплость голоса.
Частыми осложнениями являются вторичные инфекции: синуситы, рецидивирующие трахеобронхиты и пневмонии. Поражение желез наружных половых органов наблюдается примерно у 1/3 больных болезнью Шегрена. Слизистая оболочка влагалища покрасневшая, сухая, нередко больных беспокоят жгучие боли и зуд.
Частым признаком болезни Шегрена является сухость кожи. Потоотделение может быть снижено.
Нарушение глотания обусловлено наличием сухости слизистых. У многих больных развивается хронический атрофический гастрит с выраженной секреторной недостаточностью, клинически проявляющийся тяжестью и дискомфортом в подложечной области после еды, отрыжкой воздухом, тошнотой, снижением аппетита. Реже наблюдаются боли в подложечной области.
Прослеживается прямая зависимость между степенью сухости и угнетением секреторной функции желудка. Поражение желчных путей (холецистит) и печени (гепатит) наблюдается у большинства больных. Имеются жалобы на тяжесть и боли в правом подреберье, горечь во рту, тошноту, плохую переносимость жирной пищи.
Вовлечение в процесс поджелудочной железы (панкреатит) проявляется болью и нарушением пищеварения.
Внежелезистые проявления болезни Шегрена очень разнообразны, носят системный характер. Боли в суставах, небольшая скованность по утрам. Признаки воспаления мышц (боли в мышцах, умеренная мышечная слабость, незначительное повышение уровня креатинфосфокиназы в крови) наблюдаются у 5–10% больных.
У большинства больных болезнью Шегрена отмечается увеличение подчелюстных, шейных, затылочных, надключичных лимфатических узлов, а у 1/3 больных увеличение лимфоузлов носит распространенный характер. В последнем случае нередко выявляется увеличение печени.
Различные поражения дыхательных путей наблюдаются у 50% больных. Сухость в горле, першение и царапание, сухой кашель и одышка являются наиболее частыми жалобами.
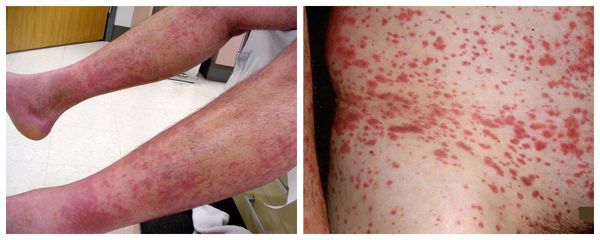
При болезни Шегрена отмечается поражение сосудов. Мелкоточечные кровянистые высыпания чаще появляются на коже голеней, однако со временем распространяются выше и могут обнаруживаться на коже бедер, ягодиц и живота. Высыпания сопровождаются зудом, болезненным жжением и повышением температуры кожи в пораженной области.
Поражение нервной системы с нарушением чувствительности по типу “носков” и “перчаток”, невриты лицевого и тройничного нервов наблюдаются у трети больных.
У трети больных наблюдаются аллергические реакции, чаще – на антибиотики, сульфаниламиды, новокаин, препараты группы В, а также на химические средства (стиральные порошки и др.) и пищевые продукты.
Диагностика
Наиболее информативными лабораторными показателями при болезни Шегрена являются высокая СОЭ, уменьшение количества лейкоцитов, гипергаммаглобулинемия (80–70%), наличие антинуклеарных и ревматоидных факторов (90–100%), а также антител к растворимым ядерным антигенам SS-A/Ro и SS-B/La (60–100%). У трети больных обнаруживаются криоглобулины.
В поликлинических условиях целесообразно учитывать различные сочетания следующих признаков:
Хотя ни один из этих признаков, взятый в отдельности, не является специфичным для болезни Шегрена, наличие четырех признаков и более позволяет в 80–70% случаев заподозрить и в дальнейшем с помощью специальных методов исследования подтвердить диагноз.
Дифференциальный диагноз при болезни Шегрена проводят с ревматоидным артритом, системной красной волчанкой, аутоиммунными заболеваниями печени и желчных путей в сочетании с синдромом Шегрена.
Лечение болезни Шегрена
Основное место в лечении болезни Шегрена принадлежит гормонам и цитостатическим иммунодепрессантам (хлорбутин, циклофосфамид).
В начальной стадии заболевания при отсутствии признаков системных проявлений и умеренных нарушениях лабораторных показателей целесообразно длительное лечение преднизолоном в малых дозах (5–10 мг/день).
В выраженной и поздней стадиях болезни Шегрена при отсутствии признаков системных проявлений необходимо назначение преднизолона (5–10 мг/день) и хлорбутина (2–4 мг/день) с последующим длительным, в течение нескольких лет, приемом поддерживающих доз преднизолона (5 мг/день) и хлорбутина (6–14 мг/неделю).
Такая схема может быть использована для лечения больных и в начальных стадиях заболевания при наличии выраженных нарушений лабораторных показателей активности процесса, а также криоглобулинемии без четких признаков системных проявлений.
Пульс-терапия высокими дозами преднизолона и циклофосфана (1000 мг 6-метилпреднизолона внутривенно ежедневно в течение трех дней подряд и однократное внутривенное введение 1000 мг циклофосфана) с последующим переводом на умеренные дозы преднизолона (30–40 мг/день) и цитостатиков (хлорбутин 4-6 мг/день или циклофосфамид 200 мг внутримышечно 1–2 раза в неделю) при отсутствии воздействия на печень является наиболее эффективным методом лечения больных с тяжелыми системными проявлениями болезни Шегрена, как правило, хорошо переносится больными и позволяет избежать многих осложнений, связанных с длительным приемом высоких доз преднизолона и цитостатиков.
Экстракорпоральные методы лечения (гемосорбция, криоадсорбция, плазмаферез, двойная фильтрация плазмы) в комбинации с пульс-терапией наиболее эффективны при лечении больных болезнью Шегрена с язвенно-некротическим васкулитом, гломерулонефритом, полиневритом, миелополирадикулоневритом, цереброваскулитом, обусловленными криоглобулинемией.
Местная терапия при поражении глаз направлена на устранение сухости, предотвращение вторичной инфекции. Сухость глаз является показанием к назначению искусственных слез. Частота применения препаратов зависит от тяжести поражения органа зрения и колеблется от 3 до 10 раз в сутки.
С целью защиты роговицы применяются лечебные мягкие контактные линзы. Для профилактики вторичной инфекции используют растворы фурацилина (в разведении 1:5000), 0,25% раствор левомицетина, ципрофлоксацина и др.
Терапия хронического воспаления слюнных желез направлена на преодоление сухости, укрепление стенок протоков слюнных желез, профилактику обострений, улучшение восстановления эпителия слизистой оболочки полости рта и борьбу со вторичной инфекцией.
С целью нормализации питания и секреции слюнных желез используют новокаиновые блокады. В случаях обострения хронического паротита (и для профилактики его рецидивов) применяют аппликации 10–30% раствора димексида. В случаях развития гнойного паротита в протоки слюнных желез вводят антибиотики и местно назначают противогрибковые препараты (нистатин, леворин, нистатиновую мазь). Для уменьшения проницаемости протоков внутривенно или внутримышечно вводят препараты кальция.
Ускорить заживление слизистой оболочки полости рта и красной каймы губ при возникновении эрозий и трещин удается с помощью масел шиповника и облепихи, солкосериловой и метилурациловой мазей, а также путем обработки слизистой оболочки рта препаратом ЭНКАД (активные дериваты нуклеиновых кислот). Антибактериальными свойствами обладает также декаминовая карамель.
При сухости слизистой оболочки носа применяют частые аппликации изотонического раствора натрия хлорида (с помощью турунд).
Сухость влагалища уменьшается при использовании калиево-йодистого желе.
При сухости трахеи и бронхов рекомендуется длительный прием бромгексина (8–16 мг 3 раза в сутки в течение 2–3 месяцев).
При наличии признаков хронического гастрита с секреторной недостаточностью в течение длительного времени проводят заместительную терапию (соляная кислота, натуральный желудочный сок, пепсидил).
Недостаточность поджелудочной железы требует приема ферментов: панзинорма, креона, фестала курсами по 2–3 месяца или постоянно, проводится также лечение солкосерилом (по 2 мл внутримышечно 2 раза в день в течение 15–30 дней).
Прогноз
Прогноз для жизни благоприятный. При своевременно начатом лечении удается замедлить прогрессирование заболевания, восстановить трудоспособность больных. При позднем начале лечения обычно быстро развиваются тяжелые проявления заболевания, происходит инвалидизация больного.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.