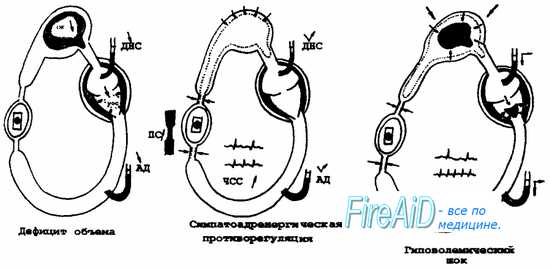
Шоковый индекс альговера что это такое простыми словами
Индекс Альговера — определение степени шока
Шоковый индекс Альговера (ШИА)используется для определения объема кровопотери.
Он вычисляется как отношение частоты пульса (ЧСС) к уровню систолического артериального давления (САД).
ШИА = ЧСС/САД. В норме он приближается к 0,5.
Молодцы все, кто ответил верно на этот вопрос! Поздравляем!
Как определять кровопотерю по Индексу?
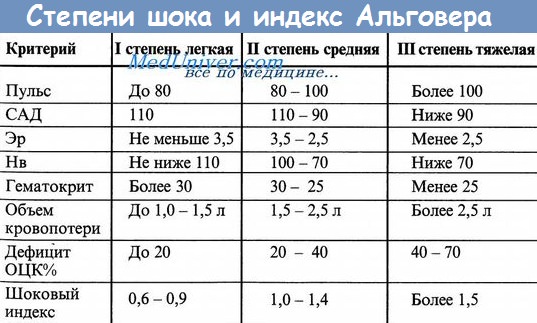
Для оценки кровопотери ориентируемся на таблицу. Чем больше полученная цифра индекса, тем больше объем потерянной пострадавшим крови. А значит, тем больше степень шока.
Пример 1: у человека в номер пульс равен 60, а уровень САД = 110. Индекс будет равен 60/110 = 0,545. С человеком все в порядке, кровопотери нет.
Пример 2: у человека пульс равен 100, и САД равно 100. ШИА равен 1. Объем кровопотери составляет примерно 20% ОЦК, что находится в пределах 1-1,2 литра для взрослого человека. Шок-I
Пример 3: у пострадавшего пульс равен 120, а САД = 80. Индекс равен 1,5 (120/80). Кровопотеря равна примерно 30-40% ОЦК или 1,5-2 литра для взрослого человека. Шок-II
Пример 4: у пострадавшего пульс равен 120, САД равно 60. Индекс = 120/60 = 2. Кровопотеря 50% ОЦК или более 2 литров. Шок-III
Геморрагический шок. Степени и их клинические признаки.
Для быстрой оценки состояния пострадавшего стоит использовать сам Индекс Альговера и объективные и субъективные характеристики состояния человека.
К таким характеритискам относятся:
Соответственно, чем адекватно спокойнее ведет себя человек, чем яснее отвечает на ваши вопросы и реагирует на окружающую действительность, чем розовее у него кожа — тем человеку лучше.
Чем он бледнее, кожа влажнее, человек с трудом отвечает на ваши вопросы (как будто «уплывает», отвлекается) или вообще находится без сознания — тем ему хуже и тем скорее его необходимо доставить в лечебное учреждение.
В таблице ниже приведены сводные данные по оценке состояния пострадавшего. Не стоит запоминать все, все равно в критической ситуации вы не будете оценивать все параметры. Просто почитайте и поймите зависимость состояния от уровня кровопотери.
Первая помощь:
Кровотечения бывают внешние и внутренние. Конечно, первая помощь при внешнем кровотечении будет заключаться в его остановке.
Для этого используйте те методы, про которые мы уже неоднократно говорили:
Внутреннее кровотечение распознать можно только по косвенным признакам. В том числе и по шоковому индексу. А также по состоянию и самочувствию человека — по выше рассмотренным признакам.
К сожалению, без медицинской подготовки и необходимых медикаментов остановить внутреннее кровотечение практически невозможно. Все зависит от поврежденного органа/сосуда. Это может быть кровотечение из небольшого сосуда, а может быть поврежден магистральный сосуд — тогда человек погибнет в считанные минуты.
Шоковый индекс альговера что это такое простыми словами
Синдромный диагноз «шок» ставится у больного при наличии острого нарушения функции кровообращения, которое проявляется следующими симптомами:
• холодная, влажная, бледно-цианотичная или мраморная кожа,
• резко замедленный кровоток ногтевого ложа,
• затемненное сознание,
• диспноэ,
• олигурия,
• тахикардия,
• уменьшение артериального и пульсового давления.
В тех случаях, когда у больного имеются бесспорные признаки кровопотери, но еще отсутствует гипотония, нужно решить вопрос, развился шок или нет. В данной ситуации удобно пользоваться патогенетической классификацией Г. А. Рябова. Исходя из патогенеза, автор предлагает выделять три стадии в развитии гипо-волемического (геморрагического) шока (см. табл. 18):
1. Компенсированный обратимый шок (синдром малого выброса).
2. Декомпенсированный обратимый шок.
3. Необратимый шок.
Острая кровопотеря в объеме до 500 мл у взрослого человека протекает практически бессимптомно и не требует проведения интенсивной терапии.
Таблица 18. Патогенетическая классификация, основные клинические симптомы и компенсаторные механизмы гиповолемического шока (по Г. А. Рябову).
| Кровопотеря % и объем (мл) | Состояние | Клинические симптомы | Компенсаторные и патологические механизмы |
| 10% 450-550 | Норма | Отсутствуют | Гемодилюция, юные эритроциты |
| 15-25% 700-1300 | Шок 1 ст. | 1. Умеренная тахикардия 2. Незначительная артериальная гипотония 3. Умеренная олигурия | Перестройка ССС, катехоламины, начинает формироваться централизация кровообращения |
| 25-45% 1300-1800 | Шок II ст. | 1. ЧСС 120-140 2. АД 140 2. Гипотония более 12 ч. 3. Гипостаз 4. Анурия | Сладж, феномен некроза и отторжения слизистой кишечника |
При шоке ПЕРВОЙ СТАДИИ организм хорошо компенсирует острую кровопотерю физиологическими изменениями деятельности ССС. Сознание полностью адекватное, иногда отмечается некоторое возбуждение. При осмотре обращают на себя внимание незначительная бледность кожных покровов и наличие запустевших, нитевидных вен на руках. Верхние и нижние конечности на ошупь прохладные. Пульс слабого наполнения, умеренная тахикардия. АД, несмотря на снижение сердечного выброса, остается в пределах нормы, а иногда даже отмечается его увеличение. ЦВД на уровне нижней границы нормы или еще ниже, умеренная олигурия. Незначительные признаки субкомпенсированного ацидоза. С патогенетической точки зрения, первую стадию шока можно расценивать как начало формирования централизации кровообращения.
Для шока ВТОРОЙ СТАДИИ ведущим клиническим симптомом является снижение системного давления. В основе этого явления лежит истощение возможностей организма при помощи спазма периферических сосудов компенсировать малый сердечный выброс. В результате нарушения кровоснабжения сердца падает его сократительная способность. Это в еще большей степени нарушает органную перфузию и усиливает ацидоз. В системе микроциркуляции развивается стаз. Клинически вторая стадия проявляется спутанностью сознания, компенсаторными тахикардией (ЧСС 120—140) и одышкой, низким пульсовым АД, венозной гипотонией, низким или отрицательным ЦВД. Компенсаторная одышка появляется в ответ на метаболический ацидоз и как ответная реакция на формирующиеся шоковые легкие. Прогностически плохими предвестниками в данной стадии шока является появление у больного акроцианоза на фоне общей бледности в сочетании с гипотонией и олигоанурией.
Шок ТРЕТЬЕЙ СТАДИИ начинает формироваться, если некомпенсированная гипотония держится у больного 12 и более часов. С точки зрения патогенеза, принципиальным отличием третьей фазы шока от второй является переход стаза в системе микроциркуляции в сладж-синдром. Это сопровождается, помимо начала первой фазы ДВС-син-дрома, феноменом некроза и отторжения слизистой оболочки кишечника. В основе данного явления лежит переполнение сосудов кишечника кровью, выходом плазмы в интерстиций и последующим отторжением. Клинически состояние больного характеризуется как крайне тяжелое. Сознание отсутствует. Отмечаются резкая бледность кожных покровов, холодный пот, низкая температура тела, олигоанурия. Пульс на периферии определяется с большим трудом или вообще отсутствует, ЧСС более 140, АД менее 60 мм рт. ст. или совсем не определяется.
Травматический шок; геморрагический шок
Симптомы травматического и геморрагического шока
Травмированные больные вначале возбуждены, беспокойны, жалуются на интенсивную боль в области разрушенных тканей. При выраженной патологии наблюдается угнетение деятельности нервной системы (заторможенность, кома). Дыхание частое, глубокое; в нем активно участвует вспомогательная мускулатура. По мере угнетения ЦНС дыхание становится ослабленным, поверхностным. В коматозных больных могут возникать обструктивные расстройства дыхания (западение языка, накопления во рту и горле мокроты, крови, поступления желудочного содержимого).
Кожа у больных приобретает синюшную окраску, по мере длительности шока становится «мраморной». Особенно это заметно над коленями и на бедрах. При значительной кровопотере (более 30% ОЦК) кожа бледная, влажная. Вследствие нарушенной микроциркуляции у больных снижается периферическая температура тела. Разница между ректальной температурой и температурой кожи составляет более 3-х градусов по Цельсию. Возникает симптом «белого пятна» (при нажатии на кожу появляется белое пятно, которое в норме исчезает через 3 с. Значительное удлинение времени существования пятна свидетельствует о микроциркуляторные расстройства).
Потеря крови и тканевой жидкости приводит к снижению тургора подкожной клетчатки, тонуса глазных яблок, кровенаполнение подкожных вен. Пульсация периферических артерий слабая; пульс становится частым, мягким, нитевидным. Снижается артериальное давление, центральное венозное давление. Вследствие гипотензии и компенсаторного спазма почечных артерий снижается почечный кровоток (перфузия почек). Развивается олигурия; почасовой темп мочеотделения составляет менее 0,5 мл / кг массы тела.
Классификация кровопотерь (1998, США)
Обьем кровопотерь (% от ОЦК)
Артериальная гипотензия в положении лежа на спине, олигурия
Нарушения сознания, коллапс
При травматическом шоке различают эректильную и торпидную фазы. Эректильная фаза возникает далеко не всегда. Она проявляется на догоспитальном этапе, продолжается короткий период (до нескольких минут) и проявляется чрезмерным возбуждением больного. Торпидная фаза проявляется угнетением жизнеобеспечивающих систем организма.
Относительная простота исследование позволяет быстро установить степень шока и объем кровопотери для адекватного восстановления дефицита ОЦК. Используют следующие вычисления.
Определение объема кровопотери по шоковому индексу
Обьем кровопотери ( % от ОЦК )
Например, масса тела потерпевшего 80 кг, показатели гемодинамики: АД — 80 и 50 мм рт.ст., ЧСС — 120 уд / мин. Надлежащий объем циркулирующей крови для него составляет 70 мл / кг массы тела, т.е. 70 х 80 = 5600 мл.
Шоковый индекс = 120: 80 = 1,5.
Степень глубины шока (согласно таблице) = 2.
При таком значении шокового индекса кровопотеря составит около 30% от ОЦК. Итак, больной потерял 30% от 5600 мл, или
5600 х 0,3 = 1680 мл крови.
По мере длительности шока, даже при остановленном кровотечении, ОЦК продолжает снижаться (так называемая относительная кровопотеря, обусловленная стазом эритроцитов в сосудах микроциркуляции, их агрегацией, отторжением и исключением из общего кровообращения).
При кровопотере включается компенсаторный механизм поступления воды в сосудистое русло из межклеточного пространства и возникает феномен «разведения» крови. Лабораторные исследования выявляют снижение гемоконцентрационных показателей (гематокрита, гемоглобина, эритроцитов и белка). Этот механизм начинает срабатывать уже в первые минуты после травмы. Однако окончательно оценить объем потерянной крови по величине гемоконцентрационных показателей возможно лишь через 12-24 часа.
Непосредственную угрозу для жизни составляет быстрая массивная кровопотеря (более 30% ОЦК в течение часа); при хронических анемиях организм способен существовать даже при дефиците 70% эритроцитов и 30% плазмы.
Клинические признаки геморрагического шока (по Г.М.Сусла и соавт., 1999)
Критерии степени тяжести шока
код для вставки на форум:
Клиническая классификация
Шок I степени. Сознание сохранено, больной контактен, слегка заторможен. Систолическое артериальное давление (АД) превышает 90 мм ртутного столба, пульс учащен.
Шок II степени. Сознание сохранено, больной заторможен. Систолическое АД 90-70 мм ртутного столба, пульс 100—120 ударов в минуту, слабого наполнения, дыхание поверхностное.
Шок III степени. Больной адинамичен, заторможен, на боль не реагирует, на вопросы отвечает односложно. Кожные покровы бледные, холодные, с синюшным оттенком. Дыхание поверхностное, частое. Систолическое АД ниже 70 мм ртутного столба, пульс более 120 ударов в минуту, нитевидный, центральное венозное давление (ЦВД) равно нулю или отрицательное. Наблюдается анурия (отсутствие мочи).
Шок IV степени проявляется клинически как одно из терминальных состояний.
Комментарий к «Правилам степени тяжести вреда, причиненного здоровью человека» (Российский центр СМЭ)
Критерии III степени шока: систолическое давление 50-70 мм рт. ст., индекс Альговера (отношение частоты пульса к величине систолического давления) более 1,2; дефицит ОЦК (объема циркулирующей крови) 30% и более; пострадавший находится в сопорозном состоянии.
Ориентировочно тяжесть шока можно определить по индексу Альговера, то есть по отношению пульса к значению систолического АД.
Индекс Альговера у детей
похожие статьи
Факторы неспецифической резистентности как возможные индикаторы развития и тяжести шока / Харин Г.М. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №2. — С. 29.
Неизгладимое обезображивание лица вследствие переломов костей лицевого черепа / Морозов Ю.Е., Плотников В.С., Никитин С.А. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 149-153.
Актуальные вопросы проведения судебно-медицинских экспертиз при травмах глаз / Кулеша Н.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 114-117.
Судебно-медицинская оценка повреждений в случаях ненасильственной смерти / Корнейчук Г.В., Власюк И.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 101-105.
Шоковый индекс альговера что это такое простыми словами
В качестве экспресс-диагностики шока можно использовать определение «шокового индекса» (ШИ) — это отношение частоты сердечных сокращений за 1 мин. к величине систолического давления (П. Г. Брюсов).
Нормальная величина ШИ = 60/120 = 0,5
Примечание. 60 — ЧСС в I мин, 120 — нормальная величина систолического АД в мм рт.ст.
При шоке I ст. (кровопотеря 15-20% ОЦК) ШИ=0,8-0,9 (80/110),
при шоке II ст. (кровопотеря 20-40% ОЦК) ШИ=0,9-1,2 (100/90),
при шоке III ст. (кровопотеря более 40% ОЦК) ШИ=1,3 и выше (140/70).
В диагностике шока на первоначальном этапе используют общедоступные клинические тесты, на втором — лабораторные и специальные методы исследования. В конечном итоге контроль направлен на выяснение механизмов возникновения шока, определения его глубины и эффективности проводимых мер.
Для адекватного лечения необходимо осуществлять постоянный контроль за состоянием сознания, температурой и цветом кожных покровов, ЦВД, АД, МОС, УО, ОЦК, ЧСС и их ритмом, кислотно-щелочным и водно-электролитным состоянием, вязкостью крови и гематокритом, почасовым диурезом и плотностью мочи, свертывающей системой крови, функцией легких, основными биохимическими параметрами, определением температурного градиента между кожными покровами и прямой кишкой и т. д. Вообще, по данному разделу можно сказать, что здесь предела нет и быть не может. Очень многое в объеме исследований зависит от уровня оснащенности конкретного лечебного учреждения. При умелом подходе к вопросам оценки полученной информации можно обойтись минимумом, и, в то же время, самые совершенные методы исследования, выполненные по расширенной программе, не помогут больному, если врач не может их правильно интерпретировать.