Что такое остиомеатальный комплекс
Что такое остиомеатальный комплекс
Околоносовые пазухи представляют собой воздухоносные полости в костях примыкающих к полости носа.
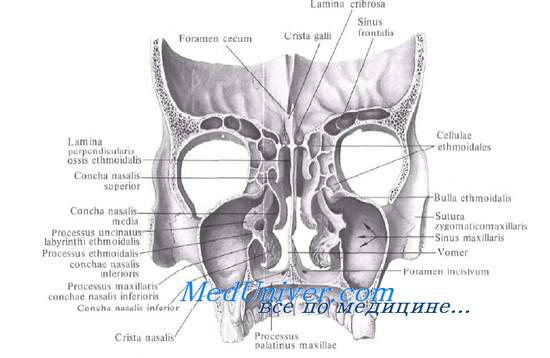
а) Остиомеатальный комплекс. Под остиомеатальным комплексом понимают функциональную единицу в переднем отделе решетчатого лабиринта, которая представляет собой общий путь для дренирования и вентиляции лобной и верхнечелюстной пазух и передних ячеек решетчатой кости. Поражение любой из ячеек или всех ячеек, расщелин и отверстий, а также околоносовых пазух, которые через них дренируются, проявляется соответствующими симптомами синусита.
б) Решетчатый лабиринт. Центральной структурой в системе пневматизированных полостей является решетчатая кость. Передний отдел решетчатого лабиринта является морфологическим связующим звеном и секреторным каналом между полостью носа и лобной и верхнечелюстной пазухами. Узкие пространства и щели его в норме обеспечивают вентиляцию и дренирование слизи, выделяющейся в околоносовые пазухи.
Передний отдел решетчатой кости играет главную роль в патогенезе острого, рецидивирующего и хронического воспалительного процесса в лобной и верхнечелюстной пазухах, так как примерно в 90% случаев заболевание лобной и верхнечелюстной пазух начинается с поражения именно этого отдела.
Объем этих ячеек подвержен значительным индивидуальным колебаниям, но в целом он примерно имеет размеры спичечного коробка, поставленного вертикально на короткую грань.
Решетчатая пластинка расположена в решетчатой вырезке (incisura ethmoidalis) лобной кости. Обонятельные нервы направляются от обонятельного ободка к обонятельной луковице.
Воздухоносные ячейки решетчатого лабиринта делятся на переднюю и заднюю группы. Они развиваются из пары эмбриональных зачатков, которые, сливаясь на первом году жизни, образуют единый решетчатый лабиринт. Все воздухоносные ячейки лабиринта одной стороны сообщаются между собой.
Все передние ячейки решетчатого лабиринта нередко открываются общим отверстием в средний носовой ход, а задние ячейки решетчатого лабиринта открываются в верхний носовой ход. В отличие от всех других околоносовых пазух, решетчатый лабиринт к моменту рождения бывает полностью сформировавшимся.
Наверху решетчатый лабиринт примыкает к передней части основания черепа и может служить путем распространения риногенной инфекции в полость черепа. Со стороны основания черепа решетчатый лабиринт закрыт лобной костью.
На латеральной стороне ячейки лабиринта отделяются от полости глазницы глазничной пластинкой. Через нее инфекция может распространиться в глазницу. У детей эта пластинка очень тонкая.
Сзади решетчатый лабиринт граничит с клиновидной пазухой. Ячейки решетчатого лабиринта сзади закрыты клиновидной костью. Зрительный нерв часто проходит в непосредственной близости от задних ячеек решетчатого лабиринта или даже через сами ячейки. Этим обстоятельством объясняются некоторые случаи развития ретробульбарного неврита зрительного нерва.
Медиальная стенка решетчатого лабиринта граничит с верхней и средней носовыми раковинами.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лазерная пластика остиомеатального комплекса
Синуситы – это группа заболеваний, связанных с воспалением в околоносовых пазухах. В зависимости от локализации патологического процесса синуситы подразделяются на гаймориты, сфеноидиты, этмоидиты и фронтиты.
Суть заболевания заключается в том, что нарушается нормальный физиологический дренаж между околоносовыми пазухами и полостью носа. Происходит это следующим образом – ОРЗ, вирусы или аллергические реакции провоцируют избыточную секрецию жидкости слизистыми оболочками носа.
В результате сама слизистая набухает и просвет отверстий между пазухами и полостью носа сужается. Возникает замкнутый круг – чем больше жидкости в пазухах, тем хуже дренаж и так далее по нарастающей. Со временем в экссудате начинаю размножаться бактерии, что становится причиной развития гнойных синуситов.
Чаще всего в ЛОР-практике встречается воспаление гайморовых пазух – гайморит.
Синуситы характеризуются комплексом симптомов – головные боли, усиливающиеся при нажатии на лицевые проекции пазух, болями при повороте головы, температурой, признаками общего недомогания и не проходящим насморком или постоянной заложенностью носа.
Что такое остиомеатальный комплекс?
Ключевым понятием в лечение синусита лазером является такое анатомическое образование, как остиомеатальный комплекс, которое претворяет собой вход в средний носовой ход и включает в себя следующие структуры:
В эту зону открываются соустья передней группы околоносовых пазух, через которые и осуществляется дренаж образовавшейся слизи по направлению к носовой полости.
Как лечат синуситы – это страшное слово «пункция»!
Синуситы лечат консервативными способами или хирургически. Последний метод подразумевает пункцию или прокол в области нижнего носового хода. Манипуляция заключается в прокалывании специальной иглой костного образования между полостью носа и пазухой, далее специалист присоединяет шприц, наполненный физраствором, и начинает процесс промывания. В завершение процедуры в полость гайморовых пазух вводят антибиотики для локализации воспалительного процесса. Это достаточно болезненная и неприятная процедура.
Почему лечение гайморита лазером более эффективно, чем прокол?
В Клинике Доктора Коренченко для решения проблемы синуситов наряду с классическими методами используется лазерная пластика остиомеатального комплекса. Данная манипуляция показана пациентам на начальной стадии заболевания. Суть операции сводится к воздействию лазерного луча на воспаленную слизистую оболочку околоносовых пазух, что позволяет уменьшить ее отечность и открыть соустья околоносовых пазух для дренажа и физиологичного очищение.
В результате воздействия лазерного луча происходит коагуляция небольших сосудов, питающих слизистую. Другими словами, под воздействием температуры капилляры спаиваются, и рыхлая разросшаяся слизистая уменьшается в объеме. Это расширяет просвет отверстий околоносовых пазух до нормальных величин, и гнойное или серозное содержимое может беспрепятственно покинуть пазуху через средний носовой ход до полного выведения из организма.
Процедура лечения гайморита лазером проводится под местной анестезией и длится не более 15-20 минут. Вся манипуляция выполняется в амбулаторных условиях и не требует госпитализации пациента.
Лазерная пластика остиомеатального комплекса проводится интраназально под контролем эндоскопии. Таким образом, врач может разглядеть до мельчайших подробностей структуру слизистой и выявить наиболее воспаленные очаги.
Преимущества лазерной пластики остиомеатального комплекса:
Варианты анатомии околоносовых пазух
Перевод на русский язык статьи » Иллюстрированное эссе: анатомические вариации околоносовых пазух при компьютерной томографии. Как это помогает хирургам при эндоскопической хирургии?»
Латеральная стенка полости носа содержит выпячивания, которые именуют верхним, средним и нижним носовыми раковинами, они делят полость носа на верхний, средний и нижний носовой ходы. Верхний носовой ход дренируется в задние этмоидальные клетки, а клиновидные синусы дренируются в него через сфеноэтмоидальный карман. В средний носовой ход дренируются лобные синусы через лобные карманы и верхнечелюстные синусы через отверстия синусов, а также передние решетчатые клетки через их отверстия. Носослезный канал дренируется в нижний носовой ход.
Остиомеатальный комплекс
Остиомеатальный комплекс (далее-ОМК) включает в себя отверстие верхнечелюстного синуса, решетчатую воронку, передние решетчатые клетки и лобный карман (Рис. 1А). Эти структуры именуют передними синусами. ОМК- ключевая структура в патогенезе хронического синусита. Этмоидальные клетки являются ключевыми в дренировании передних синусов. Они подвержены травме во время операции из-за их тесной связи с орбитой и передними отделами основания черепа.
Клетка бугорка носа
Лобный карман
Лобный карман является узким воздухсодержащим каналом, который сообщается с лобным синусом. Лобный карман- частое место для разного рода воспалительных процессов. Стенки канала образованы клетками бугорка носа спереди, бумажной пластинкой латерально, средней носовой раковиной медиально (Рис. 1В). Карман в 62% открывается в средний носовой ход, в 38% в решетчатую воронку. На корональных сканах карман определяется выше клетки бугорка носа.
Решетчатая воронка
Решетчатая воронка ограничена спереди крючковидным отростком, сзади- передней стенкой решетчатой буллы, латерально- бумажной пластинкой (Рис. 1А). Она открывается в средний носовой ход медиально через полулунную щель. На корональных сканах булла расположена выше решетчатой воронки. Устье верхнечелюстного синуса открывается в области дна воронки.
Решетчатая ямка является критическим элементом анатомии по двум причинам. Во-первых, она наиболее чувствительна к ятрогенным повреждениям, и, как следствие этого, формированию ликворных фистул. Во-вторых, передняя решетчатая артерия подвержена риску травмы, что может привести к неконтролируемому кровотечению в орбиту. При эндоскопической хирургии, внутричерепное повреждение может случиться на той стороне, где решетчатая ямка расположена ниже (Рис. 2).
Глубина ольфакторной ямы определяется высотой латеральной ламелы ситовидной пластинки, которая является частью решетчатой кости. В 1962 г. Керос классифицировал глубину ольфакторной ямы на три типа: Керос 1, когда яма менее 3 мм глубиной (Рис. 3), Керос 2, когда яма 4-7 мм глубиной (Рис. 4), Керос 3, когда яма 8-16 мм глубиной (Рис. 5). Тип Керос 3 является наиболее опасным для ятрогенного повреждения.
Клетки Оноди
По данным radiopedia.org, клетки Оноди- это сфеноэтмоидальные воздушные клетки, которые также определяются как самые задние этмоидальные клетки, которые выступают кзади, кверху и латеральнее клиновидных синусов, располагаются в непосредственной близости к зрительному нерву и внутренней сонной артерии. Они часто распространяются на передние наклоненные отростки; важно, что воздушность переднего наклоненного отростка может быть обусловлена просто таким вариантом анатомии клиновидного синуса и не обязательно говорит о наличии клетки Оноди.
Межпазушная перегородка клиновидных синусов
Межпазушная перегородка клиновидных синусов прикрепляется к стенке, содержащей выступ внутренней сонной артерии, таким образом, повреждение артерии может быть обусловлено удалением этой перегородки синуса (Рис. 7). Артерия может пролабировать в синус в 65-72% случаев. Может быть дегисценция или отсутствие костной стенки между артерией и синусом в 4-8% случаев.
Агенезия синуса может также наблюдаться (Рис. 8).
Крыловидный канал (Рис. 9) или борозда верхнечелюстного нерва (Рис. 10) могут пролабировать в клиновидный синус, что способствует появлению невралгии тройничного нерва, обусловленной синуситом.
Пневматизация передних наклоненных отростков (Рис. 9) ассоциируется со 2-м и 3-м типом положения зрительного нерва и предрасполагает к повреждению нерва при эндоскопической хирургии.
Варианты взаимоотношения зрительного нерва и задних околоносовых синусов
Зрительный нерв, сонные артерии и видиев канал формируются до появления околоносовых синусов и способствуют врожденным вариантам строения стенок клиновидных синусов. Delano, et al. разделяют взаимоотношение зрительного нерва и задних околоносовых синусов на 4 группы:
Delano, et al. обнаружили, что в 85% случаев пневматизированные передние наклоненные отростки ассоциируются со 2-м или 3-м типом положения зрительных нервово, при этом в 77% обнаруживается дегисценция стенки канала нерва (Рис. 16), что сопряжено с повышенным риском травмы зрительного нерва при эндоскопической хирургии.
Перегородки клиновидного синуса могут прикрепляться к стенке канала зрительного нерва, предрасполагая к травматизации нерва при операции (Рис. 17).
Варианты средней носовой раковины
Нормальный изгиб средней носовой раковины направлен медиально. Когда изгиб направлен латерально, такую ситуацию именуют парадоксальным изгибом средней носовой раковины (Рис. 18). Большинство авторов согласно, что парадоксально изогнутая средняя носовая раковина может быть фактором, способствующим появлению синусита.
Варианты крючковидного отростка
На корональных сканах можно определить, что задняя секция крючковидного отростка прикрепляется к нижней носовой раковине внизу, при этом задний край отростка остается свободным. Передняя секция крючковидного отростка прикрепляется к основанию черепа сверху, к средней носовой раковине медиально, бумажной пластинке или клетке бугорка носа латерально.
Крючковидный отросток может быть медиализирован, латерализирован, пневматизирован или изогнут. Медиализация встречается, как присутствует большая решетчатая булла. Латерализация наблюдается, когда имеет место обструкция решетчатой воронки. Пневматизация крючковидного отростка (булла отростка) (Рис. 21) наблюдается у 4% популяции и редко приводит к обструкции решетчатой воронки.
Клетки Галлера
Клетки Галлера, они же инфраорбиальные решетчатые клетки (Рис. 22), располагаются вдоль медиальной стенки верхнечелюстного синуса и самой нижней порции бумажной пластинки, ниже решетчатой буллы, латеральнее крючковидного отростка. Эти клетки могут суживать решетчатую воронку и устье верхнечелюстного синуса, способствовать появлению возвратного верхнечелюстного синусита.
По данным radiopedia.org, клетки Галлера (инфраорбитальные решетчатые клетки или максиллоэтмоидальные клетки)- это экстрамуральные решетчатые клетки, которые выступают в сторону нижнемедиального края орбиты и присутствуют примерно у 20% пациентов (2-45%). Их значимость возрастает, когда они поражаются воспалительным процессом, воспаление от них может переходить на орбиту; клетки могут суживать решетчатую воронку или устье верхнечелюстного синуса, если клетки большие, и способствовать обструкции синуса при его воспалении; при резекции клетки Галлера может повреждаться орбита.
Решетчатая булла
Самая большая и выступающая передняя решетчатая клетка называется решетчатой буллой. Она расположена латеральнее бумажной пластинки. Булла может сливаться с основанием черепа сверху и базальной пластинкой средней носовой раковины сзади. На корональных сканах она расположена кверху от решетчатой воронки (Рис. 23). Уменьшение степени пневматизации буллы варьирует, а отсутствие пневматизации буллы именуется torus ethmoidalis. Гигантская булла может заполнять средний носовой ход и располагаться между крючковидным отростком и средней носовой раковиной.
Воздушные клетки задне-верхней порции перегородки носа
Воздушные клетки могут располагаться в задне-верхней порции перегородки носа и соединяться с клиновидным синусом (Рис. 24). Воспалительные процессы, которые встречаются в околоносовых синусах, могут поражать и эти клетки. Такие клетки могут напоминать цефалоцеле.
Петушиный гребень
Петушиный гребень может быть пневматизирован, при этом гребень может иметь сообщение с лобным карманом, вызывать обструкцию отверстия лобного синуса и приводить к хроническому синуситу или образованию мукоцеле. Важно обнаруживать и отличать этот вариант решетчатой клетки перед операцией во избежание проникновения в переднюю черепную ямку.
Что такое остиомеатальный комплекс
На основании комплексного обследования 102 пациентов с хроническим кистозным синуситом изучены анатомо-морфологические особенности состояния структур остиомеатального комплекса. Проведены векторный анализ компьютерных томограмм околоносовых пазух с измерением просвета решетчатой воронки и диаметра естественного соустья гайморовой пазухи и гистологическое исследование слизистой оболочки структур остиомеатального комплекса. В результате исследования было установлено, что поражение слизистой оболочки в области решетчатой воронки и естественного соустья верхнечелюстной пазухи носит хронический характер с развитием склероза собственной пластинки и частыми гиперплазией и гиперсекрецией слизистых желез. При этом просвет сложной системы сообщения пазухи с полостью носа сохраняется на всем протяжении и составляет 1,31±0,03 мм в области решетчатой воронки и 2,09±0,02 мм в области естественного соустья (р
Воспаление верхнечелюстной пазухи является самым распространенным заболеванием в структуре патологии ЛОР-органов. Так, в России доля больных, страдающих верхнечелюстным синуситом, составляет 20—30% от общего числа пациентов, госпитализированных на стационарное лечение [1]. Неблагоприятный экологический фактор, стабильно высокий уровень заболеваемости острыми респираторными вирусными инфекциями и нерациональное применение антибактериальных препаратов — все это определяет ежегодный прирост численности больных хроническим гайморитом на 1,5—2,0% [2, 3].
Диагностика хронического синусита основывается на субъективных симптомах, продолжительности заболевания и объективных данных обследования пациента. Хронический гайморит является клиническим синдромом, проявление которого связано со стойким (не менее 12 нед) воспалением слизистой оболочки (СО) полости носа и верхнечелюстной пазухи. Одной из форм хронического продуктивного воспаления гайморовой пазухи является ее кистозное поражение. Распространенность кист верхнечелюстных пазух (КВЧП) составляет 18,1% от общего числа больных с патологией околоносовых пазух (ОНП) [3]. Лечебная тактика при КВЧП определяется клинической симптоматикой. Оперативному лечению подлежат лишь симптоматически значимые КВЧП, при этом выбор типа хирургического доступа во многом зависит от размера и локализации кисты. На сегодняшний день разработаны три основных хирургических подхода к пораженному верхнечелюстному синусу: унцинатэктомия с формированием антростомы в среднем носовом ходе и без него, доступ через переднюю (лицевую) стенку гайморовой пазухи по Калдвеллу—Люку и антротомия в области нижнего носового хода. Современная медицинская техника позволяет провести лечение хронического синусита с минимальной травмой «путевых» тканей. Но, несмотря на это, спорным остается вопрос о преимуществах и недостатках различных методик удаления КВЧП. Дискутируя о возможности качественного удаления кисты гайморовой пазухи и вероятности развития послеоперационной невралгии ветвей тройничного нерва, не следует забывать о функциональном аспекте. Функциональная эндоскопическая хирургия пазух (functional endoscopic sinus surgery, FESS), концептуальные основы которой заложил W. Messerklinger (1972), получила широкое признание в нашей стране. За более чем 40-летний опыт использования данная методика имеет только позитивный вектор развития, связанный в основном с внедрением новых технологий. Но, несмотря на это, базисное положение, связанное с причинами развития синусита, остается неизменным. На наш взгляд, ошибочно полагать, что любой воспалительный процесс в крупных ОНП является следствием блокады выводных путей. Трактовка в сторону универсальности FESS может привести к непоправимым последствиям.
Основной внутриносовой структурой, отвечающей за нормальное функционирование передней группы ОНП, является остиомеатальный комплекс (ОМК). Костно-слизистый канал, имеющий сложное строение и конфигурацию, соединяет верхнечелюстную пазуху со средним носовым ходом. На процесс аэрации и дренирования синуса влияют как анатомические особенности его строения, так и патологические процессы, затрагивающие С.О. Принято считать, что хроническое воспаление распространяется со стороны верхнечелюстной пазухи на СО структур ОМК и проявляется метаплазией мерцательного эпителия в переходный и многослойный плоский [3]. Но данное утверждение носит обобщающий характер и не учитывает форму хронического синусита. В связи с этим комплексное исследование особенностей повреждения СО ОМК при кистозной форме хронического синусита и определение показаний к эндоназальному доступу представляется актуальной задачей.
Цель работы — изучить анатомические и гистологические особенности состояния структур ОМК у больных с кистозным поражением верхнечелюстной пазухи по данным векторного анализа компьютерных томограмм (КТ) ОНП и результатов гистологического исследования СО.
Пациенты и методы
Под нашим наблюдением находились 102 пациента (38 женщин и 64 мужчины) с хроническим синуситом в возрасте от 16 до 56 лет, проходивших плановое хирургическое лечение в НИКИО им. Л.И. Свержевского. Критерии включения: одностороннее кистозное поражение верхнечелюстной пазухи с искривлением перегородки носа и фиброзной гипертрофией нижних носовых раковин. Критерии исключения: одонтогенная этиология хронического синусита, аномалии развития структур ОМК (буллезная гипертрофия и парадоксальный изгиб средней носовой раковины, гипертрофия решетчатого пузыря и аномалии развития крючковидного отростка), наличие клеток Хеллера и дополнительного соустья верхнечелюстной пазухи, ее деструктивные изменения и тотальное затемнение при КТ-исследовании ОНП.
Рентгенологическое исследование состояния структур ОМК мы проводили на спиральном томографе Brilliance CT 40 («Philips», Германия) во время КТ ОНП с толщиной среза 0,5 мм. На обзорном снимке мы оценивали состояние ОНП и структур полости носа. Программное обеспечение томографа позволило нам провести компьютерную обработку полученных коронарных сканов верхнечелюстных пазух с дальнейшим векторным исследованием. Изображение увеличивали до 300—500%, при этом четко визуализировали костные структуры ОМК. На всем протяжении измеряли просвет решетчатой воронки (d-РВ) и определяли диаметр естественного соустья (d-ЕС) гайморовой пазухи. Далее выявляли наибольший диаметр КВЧП. Результаты векторных исследований (в мм) компьютерный томограф отображал в автоматическом режиме.
Всем больным мы провели хирургическое лечение под эндотрахеальным наркозом. Первым этапом осуществляли септопластику. Если во время коррекции перегородки носа возникали разрывы ее СО, мы проводили одномоментную пластику ятрогенного дефекта по методике А.И. Крюкова и соавт. [4, 5]. Следующим этапом под эндоскопическим контролем частично резецировали крючковидный отросток, инструментально вскрывали решетчатую буллу и после расширения естественного соустья удаляли кисту. По завершении санации пазухи мы иссекали гипертрофированные участки нижних носовых раковин. Операцию завершали шинированием перегородки носа по методике А.И. Крюкова и соавт. с тампонадой полости носа оригинальными секционными гидротампонами [6, 7]. Срок тампонады составил 24 ч.
У 27 больных во время резекционных этапов операции в области среднего носового хода мы проводили забор гистологического материала из трех локусов ОМК: СО латеральной поверхности крючковидного отростка, СО наружной поверхности решетчатой буллы и СО естественного соустья (таким образом, всего был изучен 81 биоптат). Гистологическое исследование проводили на кафедре патологической анатомии МГМСУ им. А.И. Евдокимова. Биоптаты фиксировали в 10% нейтральном формалине и по общепринятой методике заливали в парафиновые блоки, из которых изготавливали по 2—3 гистологических среза толщиной 3—4 мкм и окрашивали их гематоксилином и эозином. Полученный в результате исследований цифровой материал подвергали статистической обработке.
Результаты
Векторное исследование КТ ОНП. В зависимости от размера КВЧП всех больных мы разделили на три группы: в 1-й группе (n=27) диаметр кисты не превышал 10 мм, во 2-й группе (n=46) — был от 11 до 20 мм, в 3-й группе (n=29) — превышал 20 мм, при этом максимальный размер составил 32 мм. Изучив сложную систему «прохода», соединяющего верхнечелюстную пазуху со средним носовым ходом, мы отметили, что у всех пациентов (100% КТ-исследований ОНП) просвет естественного соустья и полулунной щели был сохранен и прослеживался на всем протяжении. После анализа полученных данных векторного измерения нами было установлено, что у пациентов 1-й группы d-ЕС достигал 2,12±0,07 мм, d-РВ — 1,37±0,03 мм, во 2-й группе — 2,06±0,01 и 1,29±0,02 мм соответственно, в 3-й группе — 2,20±0,04 и 1,32±0,01 мм соответственно (р 
Гистологическое исследование. Проведенный нами анализ данных гистологического исследования биоптатов трех групп больных не выявил каких-либо отличительных признаков. В ходе исследования нами была установлена морфологическая гетерогенность хронических воспалительных изменений в СО изучаемых областей ОМК. При этом следует отметить, что ни в одном случае мы не выявили морфологические признаки, свидетельствующие о наличии аллергического или инфекционно-аллергического воспаления. Выявленные морфологические изменения СО характеризуют различную степень склероза, гиперплазии желез и слабо или умеренно выраженную хроническую воспалительную инфильтрацию. В отдельных наблюдениях в части биоптатов отмечена атрофия слизистых желез и метаплазия мерцательного эпителия в неороговевающий многослойный плоский.
При гистологическом исследовании СО латеральной поверхности крючковидного отростка была представлена мерцательным многорядным эпителием с гиперплазией и гиперпродукцией слизи, гиалинозом базальной мембраны. Собственная пластинка СО со слабо выраженным отеком, полнокровными расширенными сосудами, склерозом и умеренно выраженным воспалительным инфильтратом. Слизистые железы гиперплазированы, с признаками гиперсекреции (рис. 2).

При гистологическом исследовании СО наружной поверхности решетчатой буллы мы наблюдали мерцательный многорядный эпителий с гиалинозом базальной мембраны. Собственная пластинка СО с отеком, выраженным склерозом, склерозом стенок расширенных сосудов, умеренным воспалительным инфильтратом. Слизистые железы с признаками умеренной атрофии (рис. 3).

СО естественного соустья при гистологическом исследовании была выстлана мерцательным многорядным эпителием с гиалинозом базальной мембраны. Явления отека и склероза в собственной пластинке СО были выражены слабо. Слизистые железы гиперплазированы с признаками гиперсекреции (рис. 4).

Таким образом, проведя сравнительный анализ результатов рентгенологического и морфологического исследований состояния структур ОМК у больных с кистозным поражением верхнечелюстной пазухи, развившимся на фоне деформированной перегородки носа и при отсутствии признаков аномального строения, мы пришли к следующем заключениям: во-первых, поражение СО в области решетчатой воронки и естественного соустья верхнечелюстной пазухи носит хронический характер с развитием склероза собственной пластинки СО; во-вторых, при хроническом кистозном верхнечелюстном синусите независимо от размера ретенционной кисты просвет сложной системы сообщения пазухи с полостью носа сохраняется на всем протяжении и составляет 1,31±0,03 мм в области решетчатой воронки и 2,09±0,02 мм в области естественного соустья (р