деконгестивное действие что это
Применение антиконгестантов при острых респираторных вирусных инфекциях у детей
Опубликовано в журнале:
«Практика педиатра», февраль 2010, с. 54-58
А.Л. Заплатников, профессор кафедры педиатрии ГОУ ДПО Российская медицинская академия последипломного образования Росздрава, зампред комитета по этике Национального органа контроля медицинских иммунобиологических препаратов, д-р мед. наук
Антиконгестанты – это назальные сосудосуживающие лекарственные средства, терапевтический эффект которых направлен на купирование насморка и заложенности носа (от англ. congestion – закупорка, застой).
Механизм действия антиконгестантов связан с сужением сосудов слизистой оболочки носа. Благодаря этому уменьшается отек слизистой оболочки, снижается назальная гиперсекреция. В зависимости от способа применения различают системные и местные (топические) антиконгестанты. Следует особо отметить, что у детей до 12 лет могут быть использованы сосудосуживающие препараты исключительно топического действия [2, 6–8].
В педиатрической практике антиконгестанты наиболее часто применяются для лечения симптомов острого воспаления слизистой оболочки носа, развивающегося на фоне острой респираторной вирусной инфекции (ОРВИ) [3, 6]. Признаками ринита служат насморк, чувство заложенности носа, нарушение носового дыхания. Затруднение носового дыхания у детей раннего возраста, учитывая их анатомо-физиологические особенности, может стать причиной снижения аппетита, появления беспокойства, нарушения сна. Нельзя не обратить внимание также на то, что при рините из-за гиперсекреции и отека слизистой оболочки нарушаются дренаж параназальных синусов и аэрация среднего уха, что может способствовать развитию у маленьких пациентов синусита, евстахиита и среднего отита [1, 3, 6].
Применение антиконгестантов при ОРВИ не только купирует симптомы ринита, принося субъективное облегчение ребенку, способствуя нормализации его сна и аппетита, но также предупреждает развитие осложнений, таких как синусит, евстахиит, острый средний отит. Это связано с тем, что благодаря назальным сосудосуживающим препаратам купируются гиперсекреция и отек слизистой оболочки носа, нормализуется дренаж параназальных синусов, снижается риск обструкции слуховой трубы и восстанавливается аэрация среднего уха [1, 3].
Среди топических антиконгестантов, используемых в современной педиатрической практике, наибольшее предпочтение отдают производным имидазолина (оксиметазолин, ксилометазолин, тетризолин и др.) и бензолметанола (фенилэфрин) (табл. 1). Механизм действия этих веществ связан с их симпатомиметическим эффектом, развивающимся в результате активации постсинаптических альфа-адренорецепторов сосудов слизистой оболочки носа. Это сопровождается сужением сосудов, что приводит к уменьшению гиперемии и отека слизистой оболочки носа, снижению назальной секреции и сосудистой проницаемости. В результате улучшается носовое дыхание, купируется насморк и исчезает чувство «заложенности» [1, 5–8].
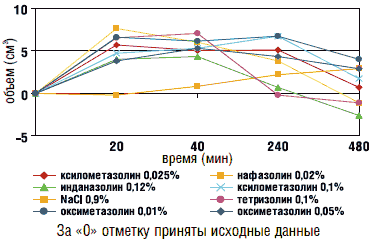
В зависимости от продолжительности сосудосуживающего эффекта выделяют антиконгестанты короткого, среднего и длительного действия (см. табл. 1, рис. 1). К антиконгестантам короткого действия относятся производные нафазолина, тетризолина, трамазолина и инданазолина. При этом установлено, что производные бензолметанола (фенилэфрин) также характеризуются непродолжительным (не более 4 часов) сосудосуживающим эффектом. Учитывая короткий период действия указанных лекарственных средств, для достижения терапевтической эффективности требуется более частое их использование – до 4 раз в сутки [2, 8]. При этом показано, что среди всех назальных антиконгестантов короткодействующие имидазолины оказывают наибольшее цилиотоксическое действие, а также характеризуются наиболее высокой частотой других нежелательных эффектов [11].
Таблица 1
Топические деконгестанты, зарегистрированные и разрешенные к применению в педиатрической практике [2, 8]
| Продолжительность действия: | Активное вещество (торговое название) | |
| Производные имидазолина | Производные бензолметанола | |
| До 4–6 часов | нафазолин, тетризолин | фенилэфрин, фенилэфрин+трамазолин, фенилэфрин+диметинден |
| До 6–8 часов | ксилометазолин | — |
| Более 8 часов | оксиметазолин (Називин и др.) | — |
Рисунок 1
Продолжительность эффекта топических деконгестантов
(назальный объем высчитывался на основании результатов динамической риноманометрии)
К антиконгестантам средней продолжительности действия (до 6–8 часов) относятся производные ксилометазолина. Эти препараты не рекомендованы для применения у новорожденных, младенцев и у детей первых 2 лет жизни. У детей в возрасте от 2 до 12 лет может использоваться 0,05%-ный раствор ксилометазолина, а у детей старше 12 лет – 0,1%-ный раствор. Учитывая продолжительность действия препаратов, кратность их применения не должна превышать 3 раз в сутки [2–4, 8].
Производные оксиметазолина (Називин и др.) относятся к топическим сосудосуживающим препаратам, продолжительность действия которых сохраняется на протяжении 8 часов и более [12, 14]. Благодаря этому кратность их применения не превышает 2–3 раз в течение суток. Следует отметить, что оксиметазолин (Називин), при использовании рекомендованных режимов дозирования не вызывает значимых повреждений клеток реснитчатого эпителия слизистой оболочки носа [11]. Установлено также, что терапевтическая эффективность этого препарата по сравнению с другими антиконгестантами достигается в более низких концентрациях. Благодаря этому были созданы лекарственные формы оксиметазолина в концентрации 0,01%-ного раствора (Називин 0,01%), которые безопасны и эффективны для лечения острого ринита у новорожденных и детей грудного возраста [2, 8, 10].
Особый интерес представляют данные о том, что Називин помимо сосудосуживающего обладает также и противовирусным эффектом [4, 16, 17]. Было установлено, что использование этого лекарства при гриппе у детей способствовало более быстрой элиминации вирусов и сопровождалось четкой тенденцией к ускорению регресса клинических симптомов заболевания [4]. Среди возможных противовирусных эффектов Називина обсуждается его ингибирующее влияние на вирусную репликацию и адгезию вирусов к клеткам-мишеням [4, 16]. Установлено также, что действующее вещество – оксиметазолин – обладает противовоспалительным эффектом, препятствуя синтезу лейкотриена В4 и уменьшая оксидантный каскад [9]. Высказывается предположение, что противовоспалительный эффект Називина потенцирует его противовирусное действие, чем, вероятнее всего, объясняется высокая терапевтическая эффективность препарата при лечении ринитов вирусной этиологии [4, 9].
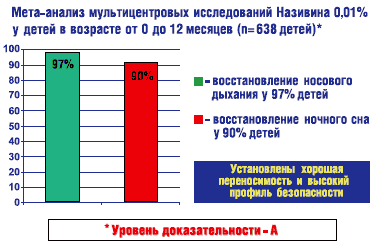
Мета-анализ результатов многоцентровых исследований по изучению клинической эффективности и безопасности применения оксиметазолина (Називин 0,01%), проведенные у 638 детей первого года жизни, показал, что в 97% случаев использования препарата наблюдалось длительное восстановление носового дыхания (рис. 2) [13, 15]. При этом более чем в 90% случаев отмечалась нормализация ночного сна [13]. Высокая эффективность и хорошая переносимость низких концентраций оксиметазолина (Називин 0,01%) позволили рекомендовать данный препарат для использования у детей даже в неонатальном периоде. Следует отметить, что Називин 0,01% в настоящее время – единственный топический антиконгестант, разрешенный в России к применению у новорожденных [2, 8]. Особо следует подчеркнуть, что в серии контролируемых исследований была показана не только высокая эффективность этого препарата, но и его хорошая переносимость. При этом профиль безопасности Називина был сопоставим с физиологическим раствором, который использовался в качестве контроля [14].
Рисунок 2
Клиническая эффективность и переносимость називина
Следует подчеркнуть, что в педиатрии уделяется особое внимание вопросам безопасного использования лекарственных средств. В целом отмечено, что при строгом соблюдении официальных рекомендаций по использованию топических сосудосуживающих препаратов побочные эффекты у детей встречаются редко. Тем не менее следует помнить, что применение антиконгестантов может сопровождаться развитием местных (медикаментозный ринит) и общих (головная боль, тошнота, повышенная возбудимость, сердцебиение и др.) нежелательных явлений [2, 8]. Медикаментозный ринит, как правило, развивается из-за нарушения режима дозирования (увеличение частоты использования и/или превышение доз, длительное применение), при котором сосуды слизистой оболочки носа становятся рефрактерны к адреномиметикам и возникает вторичная назальная вазодилятация. При длительном и бесконтрольном использовании антиконгестантов возможно развитие атрофии слизистой оболочки носа. Поэтому применение данных препаратов не должно превышать 3–5 суток [1, 2, 8]. Нарушения рекомендуемого режима дозирования антиконгестантов могут привести не только к местным нежелательным явлениям, но и к возникновению таких симптомов передозировки, как беспокойство, тремор, бессонница, головная боль, тахикардия и артериальная гипертензия. Следует помнить, что у пациентов с повышенной чувствительностью к адреномиметикам указанные побочные эффекты могут появляться даже при обычных дозах антиконгестанта. При случайном оральном приеме антиконгестантов возможно тяжелое отравление с развитием серьезных патологических состояний – вплоть до угнетения центральной нервной системы, развития гипотермии и комы.
В целом для уменьшения риска нежелательных эффектов при использовании местных сосудосуживающих средств у детей с ОРВИ необходимо придерживаться следующих положений:
Правила применения деконгестантов
Деконгестантами, или сосудосуживающими назальными средствами, называют капли и спреи в нос, которые применяются для устранения отека слизистых. Подобные препараты можно использовать при сильной заложенности носа, которая затрудняет или делает невозможным носовое дыхание, мешает есть и спать. Деконгестанты работают быстро и мощно, восстанавливают дыхание носом всего за пару минут. Однако столь положительный эффект сопряжен с некоторыми опасностями.
Побочные эффекты
Правила применения
Согласно рекомендациям американской службы по контролю качества пищевых продуктов и лекарств (FDA), местные деконгестанты противопоказаны детям младше 6 лет. Для детей до 12 лет их применение нежелательно. Согласно клиническим рекомендациям Союза педиатров РФ, сосудосуживающие капли при необходимости могут назначаться с рождения. Учитывая столь разноречивые данные, при применении деконгестантов следует руководствоваться следующими правилами:
1. Сосудосуживающие капли и спреи лучше применять только при острой необходимости (если малыш вообще не дышит носом, не может есть или спать из-за отека).
2. К сосудосуживающим каплям следует прибегать, если отек сохраняется после применения солевых растворов.
3. Деконгестантами лучше пользоваться только по назначению врача.
4. По возможности нужно свести к минимуму кратность применения средства. Например, пользоваться лекарством только перед сном.
5. Важно строго соблюдать возрастную дозировку. Лучше в меньшую сторону. Взрослым, которые давно не пользовались такими медикаментами, можно выбирать средства с детской концентрацией.
6. Применять сосудосуживающие капли рекомендуется не дольше 3-5 дней.
Выбираем препарат
Если вам назначили сразу несколько препаратов для интраназального применения, нужно учитывать их состав. Нередко комбинированные средства (Виброцил, Ринофлуимуцил) уже содержат сосудосуживающий компонент, а увеличивая количество деконгестантов, мы увеличиваем риск побочных эффектов.
Противопоказания
Местные деконгестанты нужно использовать только по рекомендации врача. Применение этих средств противопоказано в следующих случаях:
При беременности и лактации лучше избегать этих препаратов, в случае крайней необходимости важно обсудить возможность их приема с врачом!
Помните, что применение сосудосуживающих спреев или капель должно быть обоснованным. Ответственное отношение к медикаментам позволяет не только избежать побочных эффектов, но в некоторых случаях — сохранить здоровье.
Использование топических деконгестантов в лечении ринита
Опубликовано в журнале: «Практика педиатра», декабрь 2010, с. 24-29
С.В. Морозова, профессор кафедры болезней уха, горла и носа, ГОУ ВПО «Московская медицинская академия им. И.М. Сеченова» Росздрава, д-р мед. наук, профессор
Виброцил ® : для быстрого устранения всех симптомов ринита
Проблема острых и хронических ринитов остается актуальной, несмотря на то что и педиатры, и ЛОР врачи прекрасно осведомлены о распространенности, принципах диагностики этого заболевания, а также об особенностях его течения у пациентов разного возраста. Это связано не только с высоким уровнем заболеваемости различными формами ринита, но и с увеличением числа пациентов с тяжелыми формами заболевания, при которых повышается вероятность развития осложнений. По данным разных авторов, за последние годы частота распространения заболеваний носа и околоносовых пазух у детей составляет 35–37%, из них 50% переходит в хроническую форму. Ежегодно количество таких больных увеличивается на 1,5–2% (Лопатин А.С., Овчинников А.Ю., Свистушкин В.М. и соавт. Топические препараты для лечения острого и хронического ринита. Con.Med. 2003). Все это вынуждает специалистов искать новые терапевтические методы, которые помогут устранить острые симптомы ринита, взять под контроль течение заболевания и предупредить возникновение осложнений.
Особое внимание безопасности и эффективности лечения ринитов уделяется в педиатрии, так как в детском возрасте (в первую очередь – у детей до года) это заболевание протекает наиболее тяжело, существенно ухудшает качество жизни пациентов и чаще приводит к нежелательным последствиям, в первую очередь – к развитию острого среднего отита.
Наиболее распространенные формы ринитов
Чаще всего педиатру приходится сталкиваться с несколькими формами ринита: острым инфекционным (вирусным, бактериальным и грибковым), аллергическим и неаллергическим, неинфекционным ринитом (NANIPER – Non-Allergic, Non-Infectious Persistent Rhinitis). У каждой формы ринита при всей общности симптомов – заложенность носа, слизистые выделения из носовых ходов, снижение обоняния и аппетита, дыхание ртом – есть и свои особенности.
Так, например, инфекционный ринит может встречаться в любое время года, но в большинстве случаев он более характерен для периодов сезонного всплеска ОРВИ и ОРЗ. Чаще всего его причиной становится вирусная инфекция, которая при отсутствии адекватного лечения осложняется бактериальной. В течении острого инфекционного ринита принято выделять три стадии: сухая стадия раздражения, стадия серозных выделений и стадия слизисто-гнойных выделений (таблица 1).
Таблица 1
Клинические стадии острого ринита
Важная задача врача – предотвратить хронизацию воспалительного процесса, переход патологических изменений в полости носа на околоносовые пазухи с развитием риносинусита. Заподозрить развитие хронического риносинусита позволяет длительное сохранение у пациента выделений и заложенности носа, но предположительный диагноз необходимо подтвердить результатами МСКТ околоносовых пазух, бактериологического исследования отделяемого.
Под неаллергическим, неинфекционным персистирующим ринитом (NANIPER) подразумевают гетерогенную группу назальных нарушений, включающую профессиональный, медикаментозный, гормональный и идиопатический вазомоторный риниты (Прилепина И.А. Острые простудные риниты в практике участкового педиатра//РМЖ «Мать и дитя (Педиатрия)». М., 2009). При этом у ребенка отмечается повышенная чувствительность к другим неспецифическим раздражителям: холодному воздуху, табачному дыму, парфюмерным средствам, загрязненному воздуху и т.д. valign=topОструю проблему представляет аллергический ринит, который в последнее время получает все более широкое распространение в мире, в том числе и в России, как среди взрослого населения, так и среди детей. В России аллергический ринит встречается у 5–20% детского населения (Геппе Н.А. Возможности применения антигистаминных препаратов в педиатрической практике. // Избранные лекции для практикующих врачей. / IX Российский национальный конгресс «Человек и лекарство». М., 2002). Важнейшим диагностическим критерием аллергического ринита является его выраженный сезонный характер, связанный с воздействием двух групп аллергенов: пыльцы некоторых растений и спор плесневых грибов, обитающих на растениях. После завершения сезона цветения основные симптомы ринита, как правило, исчезают или значительно уменьшаются. В острый период помимо аллергенов-виновников больной ребенок чувствителен к перекрестным аллергенам, а также некоторым раздражителям (пыли, дыму, резким запахам и т.д.).
Особенности течения ринита у детей раннего возраста
Как уже говорилось, все виды ринита сопровождаются отеком слизистой оболочки полости носа, который приводит к серьезному нарушению носового дыхания и крайне тяжело переносится детьми. Причем тяжесть состояния больного во многом зависит от его возраста, что дало основание отдельно рассматривать острый ринит у детей старшего возраста и острый ринит у детей грудного возраста. Такое деление подчеркивает клиническую важность этой патологии у детей первого года жизни, которые в силу физиологических особенностей значительно тяжелее переносят нарушение носового дыхания.
Строение ротоглотки у детей первых месяцев жизни не позволяет им дышать ртом при возникновении отека носовых ходов. Нарушение нормального дыхания усложняет процесс кормления: ребенок не может сосать, вынужден часто прерываться, заглатывает воздух. Результатом этого становится ухудшение сна, частые срыгивания, метеоризм и нарушение общего состояния ребенка (Острые респираторные заболевания у детей: лечение и профилактика//Научно-практическая программа Союза педиатров России – М.: Международный фонд охраны здоровья матери и ребенка, 2002).
К тому же проблемы с дыханием через нос нередко вызывают рефлекторное запрокидывание головы (ложный опистотонус), которое увеличивает пространство между языком и задней стенкой глотки и тем самым несколько облегчает дыхание. При этом из-за общности путей оттока венозной крови из синусов твердой мозговой оболочки и полости носа повышается внутричерепное давление, проявляющееся в беспокойстве ребенка, напряжении большого родничка и судорожной готовности.
Таким образом, появление ринита у грудного ребенка (как, впрочем, и у пациентов более старшего возраста) требует безотлагательного устранения отека слизистой оболочки полости носа и восстановления нормального дыхания.
Общие принципы лечения ринитов
Современный подход к лечению острых форм ринита предполагает назначение симптоматической терапии: использование антисептических средств, элиминационной терапии, промывание полости носа изотоническими растворами, ингаляции, применение отвлекающей терапии, жаропонижающих и болеутоляющих, а также антигистаминных препаратов и топических деконгестантов.
Особое место в медикаментозной терапии всех видов ринита уже давно занимают сосудосуживающие препараты, устраняющие заложенность носа. Эффективность и удобство применения деконгестантов в сочетании с их экономической доступностью привели к массовой популярности этих средств у пациентов. Однако у такой востребованности есть и крайне негативное последствие: нередко заболевший человек (или родители больного ребенка) используют сосудосуживающие средства без врачебной консультации, с нарушением режима дозирования, что значительно повышает риск нежелательных побочных эффектов.
По существующей классификации все адреномиметики принято разделять на системные (которые не применяются в педиатрии) и топические – короткого, среднего и длительного действия. Применение топических деконгестантов позволяет воздействовать непосредственно на слизистую оболочку носа, сужая расположенные в ней кровеносные сосуды и тем самым устраняя образование слизи, гиперемию и отек тканей, что приводит к уменьшению выраженности симптомов ринита и заложенности носа, а также восстановлению проходимости носовых ходов и евстахиевой трубы.
Уменьшение отека слизистой оболочки под воздействием сосудосуживающих препаратов значительно облегчает состояние больного и ускоряет процесс выздоровления. До недавнего времени деконгестанты широко применялись в детской оториноларингологии, однако проведенные исследования и опыт клинического применения показали, что эта группа препаратов не лишена серьезных недостатков. Так, например, большинство деконгестантов среднего и длительного действия при использовании более 5–7 дней сопровождаются снижением терапевтического эффекта, могут вызывать «синдром рикошета» и так называемый медикаментозный ринит.
Поэтому для лечения ринитов у детей (особенно на первом году жизни) рекомендовано назначение препаратов на основе фенилэфрина (альфа1-адреномиметика). Он обладает мягким сосудосуживающим действием и при этом практически не влияет на бета-адренорецепторы, что позволяет избежать уменьшения кровотока в слизистой оболочке полости носа, сохранить ее функциональную активность, значительно снизить риск развития нарушений ритма сердечных сокращений и «синдрома рикошета» (по сравнению с другими адреномиметиками), а также исключает центральный стимулирующий эффект.
Свойства и преимущества препарата Виброцил ®
Виброцил ® – комбинированный препарат, в его состав помимо фенилэфрина входит антигистаминный компонент – диметиндена малеат. Этот топический деконгестант, активность которого не зависит от концентрации в плазме крови, обладает тройным действием: сосудосуживающим, противоаллергическим и противоотечным.
Деконгестивный компонент Виброцил ® – фенилэфрин – избирательно стимулирует альфа1-адренергические рецепторы кровеносных сосудов носовых ходов и вызывает их временное сужение, которое позволяет на несколько часов купировать отек слизистой и восстановить проходимость дыхательных путей.
Антигистаминный компонент препарата – диметиндена малеат – блокирует H1-гистаминовые рецепторы, благодаря чему устраняются основные симптомы аллергического ринита.
Применение Виброцил ® позволяет максимально быстро купировать основные симптомы ринита и значительно улучшить состояние пациента. Препарат начинает действовать уже через 5 минут и сохраняет свою активность на протяжении 6–7 часов (Ludwig, A. (1983), Nose drops. Farm. Tijdschr. Belg., 60 (1983) 357–373).
Комбинированный состав Виброцил ® обеспечивает и максимальную эффективность препарата. Уже на 30-й минуте после использования снижается назальная резистентность и носовое дыхание улучшается в 3 раза, а к концу первого часа достигается максимум эффективности (Sauer, P.H. (1982), Rhinomanometric tests of nasal resistance after a single application of Vibrocil dosing spray, Med Welt, 34 (1982)102–103).
Виброцил ® по праву считается препаратом выбора для лечения острых и хронических ринитов любой этиологии. К числу его наиболее важных достоинств можно отнести: отсутствие в составе стероидов, физиологичность – уровень рН сопоставим с рН слизистой, изотоничность (гель и раствор Виброцил ® изотоничны – 300 mOsm) и отсутствие нежелательного местного действия (не подавляет функции мерцательного эпителия и слизистой оболочки, не вызывает реактивную гиперемию, не нарушает кровообращение в полости носа). Благодаря вспомогательным компонентам препарат обладает прекрасными органолептическими свойствами: масло лаванды придает ему легкий приятный аромат, а сорбитол и гипромеллоза обеспечивают увлажняющий эффект.
Отельного внимания заслуживает и качество Виброцил ® – это швейцарский препарат, соответствующий последним требованиям GMP и ISO. При его производстве соблюдаются все европейские стандарты технологического процесса, строго контролируется качество исходного сырья и готовых материалов. Все это является надежной гарантией хорошей переносимости Виброцил ® у 85% больных (Gunter, S. (1982), Treatment of rhinitis: Not at the cost of mucosal injury, Arztl. Praxis, 34 (1982) 102–103), позволяет минимизировать риск негативных побочных эффектов и, в отличие от традиционных деконгестантов, продлить использование препарата до 14 дней (у взрослых и детей старше 12 лет).
Показанием для применения Виброцил ® являются:
К числу несомненных достоинств Виброцил ® относится и разнообразие лекарственных форм выпуска, что позволяет с максимальным удобством дозировать и применять его у пациентов любого возраста.
Капли в нос (раствор для интраназального применения) назначаются:
взрослым и детям старше 6 лет – по 3–4 капли в каждый носовой ход 3–4 раза в сутки;
детям (с 1 года до 6 лет) – по 1–2 капли в каждый носовой ход 3–4 раза в сутки;
детям до 1 года – по 1 капле в каждый носовой ход 3–4 раза в день.
Перед применением капель Виброцил ® необходимо очистить носовые ходы и вводить раствор в нос, запрокинув больному голову. Это положение рекомендуется сохранять в течение нескольких минут. Грудным детям Виброцил ® закапывают в нос перед кормлением.
Спрей назальный позволяет максимально равномерно оросить всю слизистую оболочку полости носа. Он назначается взрослым и детям в возрасте старше 6 лет – по 1–2 вспрыскивания в каждый носовой ход 3–4 раза в сутки.
При использовании спрея распылитель держат вертикально, наконечником кверху. Вставляют наконечник в носовой ход, один раз коротким резким движением сжимают расширитель, а вынув наконечник из носа, разжимают. Во время вспрыскивания рекомендуется слегка вдохнуть через нос.
Гель назальный в первую очередь показан пациентам с чувствительной оболочкой носовой полости, склонностью к ее сухости и раздражению, а также при образовании корок. Взрослым и детям в возрасте старше 6 лет гель наносят в каждый носовой ход как можно глубже 3–4 раза в сутки. Применение препарата непосредственно перед сном позволяет предупредить заложенность носа в ночные и утренние часы, обеспечивая пациенту полноценный сон.
Также стоит отметить, что применение Виброцил ® хорошо переносится пациентами, крайне редко регистрируются местные побочные проявления, как правило, не требующие отмены препарата: преходящее ощущение жжения и сухости слизистой оболочки полости носа.
Таким образом, все вышесказанное дает основание сделать вывод о том, что высокая терапевтическая эффективность и благоприятный профиль безопасности позволяют рекомендовать Виброцил ® для лечения ринитов любой этиологии у детей и взрослых.