дерматит дюринга чем лечить
Герпетиформный дерматит Дюринга
Герпетиформный дерматит Дюринга — хроническое рецидивирующее поражение кожи, проявляющееся полиморфной сыпью в виде эритематозных пятен, пузырей, папул, волдырей и сопровождающиеся выраженным зудом и жжением. Заболевание получило свое название благодаря тому, что элементы сыпи при дерматите Дюринга группируются таким же образом, как высыпания при герпесе. Диагностика проводится при помощи гистологического исследования, анализа содержимого пузырей и реакции прямой иммунофлуоресценции. В лечении герпетиформного дерматита Дюринга эффективна сульфоновая группа препаратов и кортикостероиды.
Общие сведения
Герпетиформный дерматит Дюринга встречается в любом возрасте, но наиболее часто он развивается в 30-40 лет. Мужчины более подвержены этому заболеванию, чем женщины. В некоторых случаях герпетиформный дерматит Дюринга является кожной реакцией на имеющуюся в организме злокачественную опухоль внутренних органов, то есть выступает в качестве параонкологического дерматоза.
Причины возникновения
Причины и механизм развития герпетиформного дерматита Дюринга неизвестны. У многих пациентов выявляется непереносимость белка глютеина, содержащегося в злаковых растениях. В пользу аутоиммунного компонента в развитии заболевания говорит обнаружение IgA-антител на границе дермы и эпидермиса — в области базальной мембраны. Предполагают, что определенную роль в возникновении герпетиформного дерматита Дюринга играют повышенная йодная чувствительность, наследственность, аскаридоз, воспалительные процессы желудочно-кишечного тракта (гастрит, язвенная болезнь), вирусные заболевания (ОРВИ, герпетическая инфекция и др.).
Симптомы
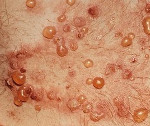
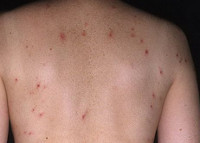
Обычно герпетиформный дерматит Дюринга имеет острое начало с появлением очагов полиморфной сыпи. Высыпаниям могут предшествовать умеренный подъем температуры тела, общая слабость, зуд и чувство покалывания. Элементы сыпи могут возникать на любом участке кожного покрова, кроме подошв и ладоней. Но наиболее частое их расположение — это разгибательные поверхности рук и ног, область лопаток, плечи, поясница и ягодицы. На ладонях могут возникать петехии и экхимозы — крупные (больше 3мм) пятна внутрикожных кровоизлияний. Высыпания сопровождаются выраженным дискомфортом: ощущением жжения, интенсивным зудом и парестезиями. Поражение слизистых оболочек при герпетиформном дерматите Дюринга, как правило, отсутствует. В редких случаях в полости рта могут возникать пузыри, быстро переходящие в эрозии.
Истинный полиморфизм сыпи при герпетиформном дерматите Дюринга связан с одновременным появлением на коже различного размера эритематозных пятен, волдырей, папул и пузырей. Со временем к истинному полиморфизму присоединяется ложный: образуются связанные с трансформацией высыпаний эрозии и корочки, а также вызванные сильным расчесыванием кожи экскориации. При заживлении элементов сыпи на коже остаются очаги гипо- и гиперпигментации, иногда рубцы.
Эритематозные пятна при герпетиформном дерматите Дюринга имеют четкий контур и округлую форму. Их гладкая поверхность часто покрыта расчесами, кровянистыми и серозными корочками. Со временем они пропитываются выпотом из расширенных сосудов и превращаются в похожие на волдыри (уртикароподобные) образования. Последние растут по периферии и сливаются, трансформируясь в розово-синюшные очаги, покрытые корочками, расчесами и пузырьками. Наряду с этим эритематозные пятна могут переходить в сочные розово-красные папулы. Кроме того, возникновение папул и уртикароподобных высыпаний может происходить без стадии эритематозного пятна.
Пузырные элементы сыпи при герпетиформном дерматите Дюринга могут быть небольшого размера — везикулы и диаметром более 2 см — буллезные высыпания. Они заполнены прозрачной жидкостью, помутнение которой говорит о присоединении инфекции. Пузыри вскрываются и подсыхают с образованием корки. Из-за расчесывания происходит снятие корки и на месте пузыря остается эрозия.
В зависимости от преобладания того или иного вида сыпи над остальными выделяют следующие виды герпетиформного дерматита Дюринга: папулезную, везикулезную, буллезную и уртикароподобную. Возможны атипичные варианты заболевания: трихофитоидные, экзематоидные, строфулоидные и др.
Острые периоды герпетиформного дерматита Дюринга сочетаются с довольно продолжительными ремиссиями (от нескольких месяцев до года и более). Обострения часто протекают с ухудшением общего состояния больного, подъемом температуры, нарушениями сна.
Диагностика
При подозрении на герпетиформный дерматит Дюринга проводят йодную пробу Ядассона. На здоровый участок кожи накладывают компресс с мазью, содержащей 50% йодида калия. Через 24 ч компресс снимают. Выявление на его месте покраснения, везикул или папул говорит в пользу герпетиформного дерматита Дюринга. Если проба отрицательна, то ее повторяют. Для этого через 48 ч накладывают такой же компресс на область пигментации, оставшейся после бывших высыпаний. Пробу Ядассона можно проводить с приемом препарата йода внутрь. Но такое исследование чревато резким обострением заболевания.
При герпетиформном дерматите Дюринга в клиническом анализе крови обнаруживается повышенное содержание эозинофилов. При цитологическом исследовании содержимого пузырей также выявляется большое количество эозинофилов. Однако эти данные, как и проба Ядассона, не являются обязательными или строго специфичными для заболевания.
Наиболее надежным способом диагностики герпетиформного дерматита Дюринга считается гистологическое исследование участков пораженной кожи. Оно выявляет расположенные под эпидермисом полости, скопления эозинофилов, нейтрофилов и остатков их разрушенных ядер. Реакция прямой иммунофлуоресценции (РИФ) обнаруживает на верхушках дермальных сосочков отложения IgA.
В диагностике буллезной формы герпетиформного дерматита Дюринга необходима дифференциация с другими буллезными дерматитами: буллезным пемфигоидом, вульгарной пузырчаткой и другими видами пузырчатки.
Поскольку герпетиформный дерматит Дюринга является параонкологическим заболеванием, для пациентов пожилого возраста желательно проведение дополнительных обследовании для исключения онкологической патологии внутренних органов: УЗИ органов брюшной полости и моче-половой системы, рентгенограмму легких, КТ почек и т. п.
Лечение герпетиформного дерматита Дюринга
Больным герпетиформным дерматитом Дюринга показано лечение у дерматолога. Назначают диету, исключающую злаки и йодосодержащие продукты (морская рыба, морепродукты, салат и др.). Медикаментозная терапия проводится препаратами сульфоновой группы: диафенилсульфон, сульфасалазин, солюсульфон и другие. Эти препараты обычно назначают внутрь циклами по 5-6 дней с перерывами в 1-3 дня. В случаях неэффективности сульфоновой терапии лечение проводят средними дозами кортикостероидов (преднизолон, дексаметазон и др.) Для купирования зуда применяют антигистаминные препараты: лоратадин, цетиризин, дезлоратадин.
Местное лечение герпетиформного дерматита Дюринга включает теплые ванны с раствором марганцовки, вскрытие пузырей и их обработку зеленкой или фукарцином, наложение кортикостероидных мазей или аэрозолей, применение 5% дерматоловой мази.
Болезнь Дюринга. Дерматит герпетиформный
Общая информация
Краткое описание
Герпетиформный дерматит (dermatitis herpetiformis Duhring; болезнь Дюринга) – воспалительное заболевание кожи, ассоциированное с глютеновой энтеропатией и характеризующееся полиморфными зудящими высыпаниями, хроническим рецидивирующим течением, гранулярным отложением IgA в сосочках дермы.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L 13.0 | Болезнь Дюринга. Дерматит герпетиформный |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| ГД | – | герпетиформный дерматит |
| ПИФ | – | прямая иммунофлюоресценция |
| ИФА | – | иммуноферментный анализ |
| ГКС | – | глюкокортикостероиды |
| РКИ | – | рандомизированное контролируемое исследование |
| ПМСП | – | первичная медико-санитарная помощь |
| Ig | – | иммуноглобулин |
| в/в | – | внутривенно |
| в/м | – | внутримышечно |
| гр | – | грамм |
| мг | – | миллиграмм |
| мл | – | миллилитр |
| р–р | – | раствор |
| таб | – | таблетка |
Пользователи протокола: врач общей практики, терапевт, педиатры, дерматовенеролог.
Категория пациентов: взрослые, дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общепринятой классификации не существует.
В зависимости от преобладающего вида сыпи выделяют ряд клинических форм ГД [1,2]:
· буллезная;
· герпесоподобная;
· уртикароподобная;
· трихофитоидная;
· строфулезная;
· экзематоидная.
Примечание: если герпетический везикулярный дерматит развивается под воздействием канцерогенных опухолей, то его нередко именуют параонкологическим дерматозом.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ 6
Диагностические критерии
Жалобы и анамнез:
Жалобы на:
· кожные высыпания;
· зуд различной интенсивности (выраженный, умеренный);
· жжение.
Из анамнеза:
· кожные заболевания в семье в прошлом и настоящем;
· начало заболевания и его течение (длительность, количество обострений);
· эффективность ранее проводимой терапии другие факторы.
Инструментальные исследования: нет.
Показания для консультации специалистов:
· консультация гастроэнтеролога – при наличии заболеваний желудочно-кишечного тракта;
· консультация невропатолога – при наличии заболеваний нервной системы;
· консультация терапевта – при наличии сопутствующих заболеваний;
· консультация онколога – при подозрении на онкологические заболевания.
Диагностический алгоритм: (схема)
Диагностический алгоритм ГД
| Диагностические показатели | Оценка показателя и заключение | ||
| 1 | а) Полиморфная сыпь (пятна; волдыри, папулы, пузыри); а-1) пузыри различных размеров, обычно с плотной покрышкой, с серозным или мутным, иногда геморрагическим содержимым; а-2) эрозии быстро эпителизируются, оставляя гиперпигментацию; б) склонность к группировке; симметричность высыпаний; в) характерная локализация (преимущественное поражение разгибательных поверхностей верхних и нижних конечностей, волосистой части головы, коленей и локтей, крестца и ягодиц); г) выраженный зуд; д) симптом Никольского отрицательный; | Имеются все перечисленные клинические признаки и симптомы (а (1,2), б, в, г, д). Провести исследование показателей №2 и/или 3. | Имеются некоторые перечисленные клинические признаки и симптомы (два или три из пяти (а, б, в, г, д). Провести исследование показателей №2,3,4,5. |
| 2 | Определение количества в содержимом пузырей (эозинофилия) | Результат положительный. Если имеются все перечисленные клинические симптомы и признаки, диагноз ГД считается подтвержденным. | Результат отрицательный. Провести исследование показателей №3,4,5. |
Диагноз ГД ставится после сопоставления со всеми диагностическими показателями
Диагноз ГД ставится после сопоставления со всеми диагностическими показателями
Диагноз ГД ставится после сопоставления со всеми диагностическими показателями
Диагноз ГД ставится после сопоставления со всеми диагностическими показателями
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
Дифференциальную диагностику ГД проводят с вульгарной пузырчаткой, буллезным пемфигоидом Левера, буллезной формой токсикодермии, линеарным IgA-дерматозом, а также с атопическим дерматитом, чесоткой, папулезной крапивницей у детей.
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Бетаметазон (Betamethasone) |
| Гентамицин (Gentamicin) |
| Гидрокортизон (Hydrocortisone) |
| Гидрокортизона 17-бутират (Hydrocortisone 17-butyrate) |
| Дезлоратадин (Desloratadine) |
| Дексаметазон (Dexamethasone) |
| Диафенилсульфон (Diaphenylsulfonum) |
| Дифенгидрамин (Diphenhydramine) |
| Клотримазол (Clotrimazole) |
| Лоратадин (Loratadine) |
| Метилпреднизолон (Methylprednisolone) |
| Мометазон (Mometasone) |
| Натамицин (Natamycin) |
| Неомицин (Neomycin) |
| Преднизолон (Prednisolone) |
| Сульфасалазин (Sulfasalazine) |
| Триамцинолон (Triamcinolone) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Цинка оксид (Zinc oxide) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [2]:
При ограниченных легких формах ГД и развитии ремиссии рекомендуется преимущественно амбулаторное лечение.
Немедикаментозное лечение:
· режим 2;
· стол №15 (общий). Безглютеновая диета: исключение продуктов из пшеницы, ржи, овса, ячменя, проса и других злаков, морепродуктов, богатых йодом, а также ограничение употребления поваренной соли;
· отказ от приема йодсодержащих (галогенсодержащих) лекарственных средств.
Медикаментозное лечение
Цели лечения:
1) прекращение появления новых высыпаний;
2) эпителизация эрозий;
3) достижение и поддержание ремиссии;
4) повышение качества жизни больных.
Основные положения терапии [1,2,4]:
Соблюдения безглютеновой диеты является принципиально важным аспектом комплексной терапии (УД – С). Строгое соблюдение безглютеновой диеты в течение длительного времени приводит к уменьшению потребности в лекарствах, снижению риска развития лимфом кишечника, разрешению кожных высыпаний и симптомов энтеропатии/мальабсорбции [3].
Дапсон является препаратом выбора для лечения больных ГД. Необходимо осуществлять лабораторный контроль, в особенности функции печени и почек.
Ниже представлены основные и дополнительные лекарственные средства, используемые в терапии ГД на амбулаторном уровне.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
Хирургическое вмешательство: нет.
Дальнейшее ведение:
Диспансерное наблюдение по месту жительства у дерматолога (в процессе которого решаются вопросы поддерживающей терапии, минимизация побочных эффектов от проводимого лечения, мониторинг диеты, психологическая поддержка).
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· разрешение высыпаний на коже;
· отсутствие появления новых высыпаний;
· эпителизация эрозий;
· достижение ремиссии процесса на коже;
· повышение качества жизни.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ 5:
При распространенных, тяжелых формах ГД и обострении кожного процесса рекомендуется преимущественно стационарное лечение.
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы):
Маршрут пациента с ГД
Немедикаментозное лечение:
Режим 2. Стол №15.
· Безглютеновая диета: исключение продуктов из пшеницы, ржи, овса, ячменя, проса и других злаков, морепродуктов, богатых йодом, а также ограничение употребления поваренной соли;
· отказ от приема йодсодержащих (галогенсодержащих) лекарственных средств.
Медикаментозное лечение:
Ниже представлены основные и дополнительные лекарственные средства, используемые в терапии ГД на стационарном уровне.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Герпетиформный дерматит Дюринга
Что провоцирует / Причины Герпетиформного дерматита Дюринга:
Этиология и патогенез до настоящего времени остаются невыясненными. По современным представлениям герпетиформный дерматит Дюринга имеет аутоиммунную природу. Определенную роль в этиологии заболевания играет повышенная чувствительность к препаратам йода. При даче внутрь 3-5 % раствора йодида калия возникают высыпания, типичные для этого заболевания.
Патогенез (что происходит?) во время Герпетиформного дерматита Дюринга:
Герпетиформный дерматит Дюринга является полиэтиологическим синдромом, развивающимся у лиц с нарушениями функции тонкой кишки (синдромом мальабсорбции) и формированием впоследствии иммуноаллергических реакций.
Заболевание обычно начинается с субъективных ощущений (зуд, жжение, покалывание), небольшой лихорадки, недомогания, которые могут предшествовать кожным высыпаниям за несколько часов, дней или даже месяцев. Высыпания при герпетиформном дерматите характеризуются истинным полиморфизмом и представляют собой сочетание эритематозных пятен; напряженных пузырьков и пузырей как на отечном эритематозном основании, так и на внешне не измененной коже; уртикароподобных эритематозных элементов, папуловезикул. Высыпания симметричны, располагаются чаще всего на разгибательных поверхностях конечностей, плечах, ягодицах, пояснице, лице и волосистой части головы.
Изолированное поражение слизистой оболочки рта не отмечается, но наряду с типичными поражениями кожи возникают изменения в полости рта. Клиническая картина герпетиформного дерматита Дюринга характеризуется полиморфизмом высыпаний. На гиперемированной и отечной слизистой оболочке рта появляются папулы, пузыри и пузырьки. Иногда образуются только пузыри, располагающиеся на гиперемированном основании группами, субэпителиально, с прозрачным содержимым и толстой покрышкой. Это делает их внешне похожими на герпес, вследствие чего заболевание получило свое название. Через 3-4 дня пузыри вскрываются, образуя яркокрасные эрозии с фестончатыми очертаниями, болезненность выражена слабо. Симптом Никольского отрицательный, акантолитических клеток нет. Эрозии в полости рта существуют 2-3 нед. После их эпителизации остаются гипо и гиперпигментированные пятна. Элементы поражения чаще всего локализуются на слизистой оболочке неба и щек. Заболевание характеризуется циклическим течением. Длительность периодов ремиссии может значительно варьировать.
В периферической крови больных герпетиформным дерматитом Дюринга и в содержимом пузырей выявляется эозинофилия.
Диагностика Герпетиформного дерматита Дюринга:
Диагноз дерматита Дюринга ставят на основании типичных клинических проявлений (групповое расположение субэпидермальных пузырей на слизистой оболочке рта, отрицательный симптом Никольского, отсутствие акантолитических клеток, циклическое течение заболевания, типичные полиморфные высыпания на коже), а также эозинофилии в периферической крови, содержимом пузырей и повышенной чувствительности к йоду.
Заболевание дифференцируют от:
Лечение Герпетиформного дерматита Дюринга:
Для лечения дерматита Дюринга используют препараты сульфонового ряда: диафенилсульфон (дапсон, ДДС, авлосульфон), диуцифон и др. Наряду с препаратами сульфонового ряда назначают аскорбиновую кислоту, рутин, витамины группы В, антигистаминные препараты. В случае тяжелого, упорного характера заболевания эти препараты комбинируют с кортикостероидами в суточных дозах (40-50 мг преднизолона в течение 2-3 нед с последующим снижением дозы на 2,5-5 мг каждые 5-7 дней). Назначают диету с исключением продуктов из ржи и пшеницы.
К каким докторам следует обращаться если у Вас Герпетиформный дерматит Дюринга:
Дерматит герпетиформный
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ ДЕРМАТИТОМ ГЕРПЕТИФОРМНЫМ
Шифр по Международной классификации болезней МКБ-10
L13.0
Герпетиформный дерматит (dermatitis herpetiformis Duhring; болезнь Дюринга) – воспалительное заболевание кожи, ассоциированное с глютеновой энтеропатией и характеризующееся полиморфными зудящими высыпаниями, хроническим рецидивирующим течением, гранулярным отложением IgA в сосочках дермы.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Герпетиформный дерматит (ГД) – редкий дерматоз, чаще встречающийся у жителей Северной Европы.
По данным эпидемиологических исследований, проведенных в Северной Европе, в различных странах заболеваемость ГД колеблется от 0,4 до 3,5 случаев на 100 000 населения в год, распространенность – от 1,2 до 75,3 случаев на 100 000 населения [1–8].
Обычно заболевание начинается в возрасте 30–40 лет, однако может развиться в детском и пожилом возрасте [9]. Мужчины болеют чаще женщин; соотношение заболеваемости мужчин и женщин варьирует от 1,1:1 до 1,9:1 [10].
По данным официальных государственных статистических наблюдений, в 2014 году распространенность ГД в Российской Федерации составила 2,0 случаев на 100 тысяч населения в возрасте 18 лет и старше, заболеваемость – 0,8 случаев на 100 тысяч населения в возрасте 18 лет и старше. [11]
Герпетиформный дерматит, как и глютен-чувствительная энтеропатия (целиакия), ассоциирован с гаплотипами HLA-DQ2 и HLA-DQ8 [12]. Примерно у 5% пациентов с глютеновой энтеропатией развивается ГД [13].
К потенциальным механизмам развития ГД при глютеновой энтеропатии относятся следующие:
— после употребления и переваривания пищи, содержащей глютен, образуется глиадин, который всасывается через слизистую оболочку тонкой кишки;
— глиадин дезаминируется тканевой трансглютаминазой в слизистой оболочке тонкой кишки, формируются ковалентные перекрестные связи между глиадином и трансглютаминазой;
— дезаминированные пептиды глиадина связываются с молекулами HLA DQ2 или HLA DQ8 на антиген-презентирующих клетках, где они распознаются Тh-лимфоцитами;
— активированные Тh-лимфоциты вырабатывают провоспалительные цитокины и матриксные металлопротеиназы, которые стимулируют повреждение слизистой оболочки кишки и продукцию В-клетками антител против тканевой трансглютаминазы;
— развивается формирование иммунного ответа против эндогенного антигена или множественных эндогенных антигенов вследствие его/их экспозиции во время повреждения тканей и начинается продукция IgA антител, способных связываться с эпидермальной трансглютаминазой;
— IgA антитела к эпидермальной трансглютаминазе распространяются с кровотоком, достигают кожи, и связываются с эпидермальной трансглютаминазой в сосочках дермы;
— отложение иммунных комплексов в сосочках дермы стимулирует хемотаксис нейтрофилов, которые вызывают протеолитическое расщепление базальной мембраны на уровне светлой пластинки, приводящее к формированию субэпидермальных пузырей [14].
Клиническая картина
Cимптомы, течение
Наблюдаемая иногда мономорфность высыпаний позволила выделить ряд клинических форм ГД [9]:
— буллезная;
— герпесоподобная;
— трихофитоидная;
— строфулезная.
Заболевание характеризуется хроническим рецидивирующим течением со сменой рецидивов периодами медикаментозных или спонтанных полных ремиссий продолжительностью от нескольких недель до нескольких лет. Спонтанные ремиссии возможны у 10–25% больных.
Для ГД характерны полиморфизм, группировка и симметричность высыпаний. Высыпания локализуются преимущественно на разгибательных поверхностях конечностей, волосистой части головы, плечах, коленях, локтях, крестце, ягодицах, сопровождаются зудом. Сыпь представлена пятнами, волдырями, папулами и пузырями различной величины. Пузыри напряженные, с плотной покрышкой, наполненные прозрачным или мутным, иногда геморрагическим содержимым, образуются на гиперемированном отечном основании. Пузыри вскрываются, образуя эрозии, которые быстро эпителизируются, оставляя гиперпигментацию. Иногда поражение кожи носит локализованный характер. Поражение слизистой оболочки полости рта наблюдается редко. Общее состояние больных удовлетворительное.
Диагностика
Диагноз основывается на анализе анамнестических, клинических и лабораторных данных.
Для постановки диагноза необходимо проведение следующих лабораторных исследований [9, 14]:
— исследование содержимого пузырей на эозинофилию;
— гистологическое исследование биоптата кожи, полученного из свежего очага поражения, содержащего полость (пузырь) позволяет выявить субэпидермальное расположение полости, содержащей фибрин, нейтрофильные и эозинофильные лейкоциты;
— исследование биоптата кожи методом прямой иммунофлюоресценции позволяет выявить зернистые отложения иммуноглобулина класса А в сосочковом слое дермы;
— исследование сыворотки крови методом ИФА:
o определение содержания IgA-антител к тканевой трансглютаминазе в крови;
o определение содержания IgA-антител к эндомизию в крови.
Для оценки общего состояния больного и выявления ассоциированных с ГД заболеваний возможно проведение дополнительных исследований:
— биопсии тонкой кишки (в редких случаях по рекомендации гастроэнтеролога);
— определения маркеров мальабсорбции (уровня железа, витамина В12, фолиевой кислоты в сыворотке крови);
— скрининга на другие аутоиммуные заболевания:
o определение содержания неспецифических антител в крови: антител к тиреопероксидазе (обнаруживаются приблизительно у 20% больных ГД) и к париетальным клеткам желудка (у 10–25% больных ГД), антинуклеарных антител;
o тестирование для выявления заболеваний щитовидной железы (исследование уровня тиреотропного гормона (ТТГ), общего трийодтиронина (Т3) в крови, общего тироксина (Т4) в сыворотке крови);
o типирование на антигены гистосовместимости второго типа (HLA II): DQ2, DQ8.
Дифференциальный диагноз
Дифференциальную диагностику проводят с буллезным пемфигоидом, вульгарной пузырчаткой, линеарным IgA-дерматозом, многоформной эритемой, а также с атопическим дерматитом, чесоткой, папулезной крапивницей у детей.
Буллезный пемфигоид Левера отличается от герпетиформного дерматита отсутствием интенсивного зуда, группировки пузырей, локализацией высыпаний в складках тела. При исследовании биоптатов кожи больных буллезным пемфигоидом методом прямой иммунофлюоресценции вдоль базальной мембраны выявляются иммуноглобулины класса G.
Вульгарная пузырчатка. Первые высыпания чаще всего появляются на слизистых оболочках полости рта, носа, глотки и/или красной кайме губ. Больных беспокоят боли при приеме пищи, разговоре, при проглатывании слюны. Характерные признаки – гиперсаливация и специфический запах изо рта. Через 3–12 месяцев процесс приобретает более распространенный характер с поражением кожного покрова. Пузыри сохраняются непродолжительное время (от нескольких часов до суток). На слизистых оболочках их появление иногда остается незамеченным, поскольку покрышки пузырей – тонкие, быстро вскрываются, образуя длительно незаживающие болезненные эрозии. Некоторые пузыри на коже могут ссыхаться в корки. Эрозии при вульгарной пузырчатке обычно ярко-розового цвета с блестящей влажной поверхностью, имеют тенденцию к периферическому росту, возможна генерализация кожного процесса с формированием обширных очагов поражения, ухудшением общего состояния, присоединением вторичной инфекции, развитием интоксикации и смертельным исходом. Одним из наиболее характерных признаков акантолитической пузырчатки является симптом Никольского – клиническое проявление акантолиза, который при вульгарной пузырчатке может быть положительным как в очаге поражения, так и вблизи от него, а также на видимо здоровой коже вдали от очага поражения.
При многоформной экссудативной эритеме наряду с пятнами и папулами могут возникать пузырьки, пузыри, волдыри. На слизистых оболочках образуются пузыри, которые вскрываются с образованием болезненных эрозий. По периферии пятен и/или отечных папул образуется отечный валик, а центр элемента, постепенно западая, приобретает цианотичный оттенок (симптом «мишени», или «радужной оболочки», или «бычьего глаза»). Субъективно высыпания сопровождаются зудом. Высыпания склонны к слиянию, образуя гирлянды, дуги. Высыпания появляются в течение 10–15 дней и могут сопровождаться ухудшением общего состояния: недомоганием, головной болью, повышением температуры. Затем в течение 2–3 недель они постепенно регрессируют, не оставляя рубцов; на их месте может наблюдаться пигментация.
Лечение
Цели лечения:
— прекращение появления новых высыпаний;
— эпителизация эрозий;
— достижение и поддержание ремиссии;
— повышение качества жизни больных.
Общие замечания по терапии
Основу терапии составляет безглютеновая диета, приводящая к разрешению кожного процесса, устранению энтеропатии, исчезновению IgA- антител к глиадину, эндомизию и тканевой трансглютаминазе (С).
Препаратом выбора для лечения больных ГД является дапсон. Терапия дапсоном требует тщательного лабораторного контроля, особенно функции печени и почек. Возможно развитие серьезных побочных эффектов, особенно гемолиза. Может также развиться тяжелый синдром гиперчувствительности [15].
В случае возникновения нежелательных явлений во время терапии дапсоном или его неэффективности может назначаться сульфасалазин. На фоне терапии сульфасалазином могут отмечаться реакции гиперчувствительности, гемолитическая анемия, протеинурия и кристаллурия. Для контроля нежелательных явлений терапии препаратом назначаются клинический анализ крови и общий анализ мочи, которые проводят перед началом терапии и ежемесячно первые 3 месяца, далее – 1 раз в 6 месяцев. Наиболее частые нежелательные явления терапии сульфасалазином – тошнота, рвота и отсутствие аппетита предотвращаются назначением кишечно-растворимых форм препарата.
Системные глюкокортикостероидные препараты малоэффективны.
Диета (B)
Из рациона должны быть полностью устранены пшеница, ячмень, рожь, овес и другие злаки. Также необходимо исключить продукты, содержащие йод (продукты моря, фейхоа, хурма и др.).
Безглютеновая диета приводит к регрессу высыпаний через 1–2 года, однако герпетиформный дерматит неизменно рецидивирует в течение 12 недель после повторного поступления глютена с пищей, в связи с чем пациенты должны пожизненно придерживаться диеты. Только у 10–20% больных развивается иммунная толерантность, и появляется возможность придерживаться обычной диеты после нескольких лет строгой безглютеновой диеты; это наиболее часто наблюдается в случаях начала заболевания в детском возрасте и у пациентов, получавших дапсон.
Строгое соблюдение безглютеновой диеты в течение длительного времени приводит к уменьшению потребности в лекарствах, снижению риска развития лимфом кишечника, разрешению кожных высыпаний и симптомов энтеропатии/мальабсорбции [15].
Схемы терапии
Системная терапия
— дапсон (С) 1 мг на кг массы тела перорально в сутки в течение 1–2 лет (до наступления стойкого эффекта безглютеновой диеты) [15]
или
— сульфасалазин (С) перорально в дозе 1–2 г в сутки [15].
| Примечание. В инструкции по медицинскому применению сульфасалазина дерматит герпетиформный не включен в показания к применению препарата. |
Антигистаминные препараты (D)
Антигистаминные препараты могут применяться для контроля зуда, чередуясь при необходимости каждые 10 дней [16, 17]:
— клемастин 1 мг перорально 2 раза в сутки в течение 7–10 дней.
или
— хлоропирамин 25 мг перорально 1–2 раза в сутки в течение 7–10 дней
или
— лоратадин 10 мг 1 раз в сутки перорально в течение 7–10 дней
или
— мебгидролин 50–200 мг перорально 1–2 раза в сутки в течение 7–10 дней.
При выраженном зуде показано парентеральное введение антигистаминных препаратов:
— клемастин 2 мг внутримышечно на ночь в течение 7 дней
или
— хлоропирамин 20–40 мг внутримышечно на ночь в течение 7 дней.
Наружная терапия
Глюкокортикостероидные препараты (D)
Топические глюкокортикостероидные препараты могут применяться при выраженном зуде для его уменьшения [15]:
— клобетазола пропионат 0,05% мазь, крем на очаги поражения 1 раз в сутки
или
— триамцинолон 0,1% мазь на очаги поражения 2 раза в сутки
или
— бетаметазон 0,01% мазь на очаги поражения 2 раза в сутки
Обработка пузырей и эрозий (D) [9]:
Область пузырей, эрозий обрабатывают раствором анилиновых красителей, при наличии вторичной инфекции – аэрозолями, содержащими глюкокортикостероиды и антибактериальные препараты. На эрозии в области слизистой оболочки полости рта наносят антисептические растворы для полосканий.
Особые ситуации
Лечение детей
Рекомендуемая дозировка дапсона у детей – 2 мг на кг массы тела в сутки [16].
Требования к результатам лечения
— регресс высыпаний;
— эпителизация эрозий;
— исчезновение зуда.
Тактика при отсутствии эффекта от лечения
В случае отсутствия эффекта от терапии дапсоном в дозировке 1 мг на кг массы тела в сутки дозировка препарата может быть повышена до 150–200 мг в сутки кратким курсом или может быть назначена терапия сульфасалазином перорально.
ПРОФИЛАКТИКА
Первичная профилактика дерматита герпетиформного не разработана. Мерой вторичной профилактики является соблюдение безглютеновой диеты больными дерматитом герпетиформным и глютеновой энтеропатией (целиакией).
Госпитализация
— отсутствие эффекта от лечения, проводимого в амбулаторных условиях;
— появление новых высыпаний;
— наличие вторичного инфицирования в очагах поражения.
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Дерматит герпетиформный»:
1. Карамова Арфеня Эдуардовна – заведующий отделом дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
2. Знаменская Людмила Федоровна – ведущий научный сотрудник отдела дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, доктор медицинских наук, г. Москва
3. Чикин Вадим Викторович – старший научный сотрудник отдела дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.