дилатация большой цистерны у новорожденных что это
Дилатация большой цистерны у новорожденных что это
1. Сокращения:
• Расширение большой цистерны (РБЦ)
2. Определения:
• Размер большой цистерны >10 мм
б) Лучевая диагностика:
1. Общие сведения:
• Самый четкий диагностический критерий:
о Расширенное пространство в ЗЧЯ, заполненное ЦСЖ
• Размер:
о В норме размер большой цистерны 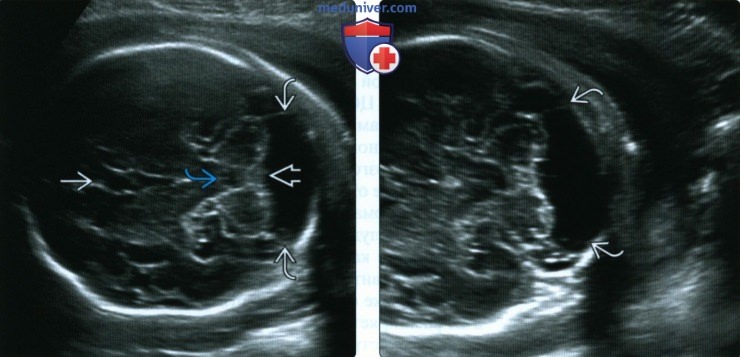
(Справа) При УЗИ в косой аксиальной плоскости видна выгнутая перегородка большой цистерны. Визуализируются рудиментарные стенки кармана Блейка, увеличивающегося при задержке формирования отверстия. В некоторых случаях РБЦ правильнее описать как гигантскую ККБ.
2. УЗИ при расширении большой цистерны головного мозга у плода:
• Большую цистерну измеряют в косой аксиальной плоскости на уровне полушарий мозжечка:
о При этом также должна визуализироваться ППП
о Избегайте измерений в косой полуфронтальной плоскости:
— Ориентируясь на такое изображение, можно ошибочно диагностировать РБЦ или дефект нижней поверхности червя мозжечка
• Должна быть видна нормально сформированная перегородка, пересекающая большую цистерну:
о Часто при РБЦ она выгнута наружу
о Обычно она выбухает на уровне соединения с червем мозжечка и его полушариями ниже червя
о Идет кзади до затылочной кости
• IV желудочек сформирован нормально
• Нормально сформированные полушария мозжечка
• Червь мозжечка развит полностью, имеет нормальное строение
3. МРТ при расширении большой цистерны головного мозга у плода:
• В аксиальной плоскости визуализируется РБЦ
• В сагиттальной плоскости червь мозжечка полностью покрывает IV желудочек:
о Нормальный угол между червем мозжечка и покрышкой моста
о Нормальная точка шатра и первичная борозда
• Может выявляться неровность внутренней пластинки кости черепа:
о Образуется при пульсации ЦСЖ
4. Рекомендации по лучевой диагностике:
• Плод тщательно исследуют на наличие сопутствующих пороков развития:
о Их обнаруживают менее чем в 20% случаев:
— Чаще всего выявляется вентрикуломегалия
о >Т18:
— Пороки развития сердца
— Кисты сосудистого сплетения
— Омфалоцеле
— Сжатые пальцы
— «Стопа-качалка»
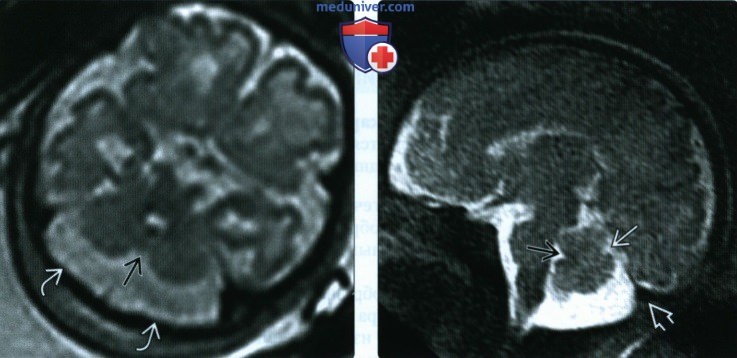
(Справа) При МРТ на Т2-ВИ в сагиттальной плоскости визуализируется РБЦ. Количество ЦСЖ в ЗЧЯ увеличено, но червь мозжечка сформирован нормально и не повернут. Обратите внимание на точку шатра и первичную борозду червя Расположение синусного стока также нормальное.
в) Дифференциальная диагностика расширения большой цистерны головного мозга у плода:
1. ККБ:
• Персистирующий карман Блейка в ЗЧЯ
• Нормально сформированный червь мозжечка повернут кпереди
2. Арахноидальная киста:
• Экстрааксиальное новообразование, заполненное ЦСЖ:
о Сдавливание прилежащих тканей головного мозга
о Смещение или облитерация перегородки большой цистерны
3. СДУ:
• Кистозное расширение IV желудочка, напрямую соединенного с РБЦ
• Сопровождается недоразвитием мозжечка
4. Агенезия мозжечка: полная или частичная:
• Частично отсутствует задняя часть червя мозжечка, расширения ЗЧЯ не наблюдается
г) Патологоанатомические особенности. Общие сведения:
• Эмбриогенез:
о Большая цистерна состоит из двух камер:
— Срединная камера, расположенная между перегородками большой цистерны (т.е. стенками кармана Блейка), заполнена ЦСЖ
— Боковые камеры возникают при образовании полостей (т.е. истинного субарахноидального пространства) первичной мозговой оболочки
о Образование отверстия Мажанди кармана Блейка, соединяющего карман Блейка (который в свою очередь сообщается с IV желудочком) и большую цистерну:
— Отверстие кармана Блейка при завершении фенестрации становится отверстием Мажанди
о При задержке образования отверстия карман Блейка или ЗЧЯ расширяется
о После фенестрации происходит декомпрессия кармана Блейка:
— Червь мозжечка занимает положение напротив ствола мозга
— Увеличивающееся пространство в ЗЧЯ наполняется ЦСЖ → РБЦ
д) Клинические особенности:
1. Клиническая картина:
• Обычно является случайной находкой
• Может быть одним из многих симптомов при Т18
2. Естественное течение и прогноз:
• Чаще всего доброкачественная патология, сопровождающаяся различными нарушениями строения крыши ромбовидного мозга:
о Ранее разнообразие этих пороков описывали как комплекс Денди-Уокера
• Если находка изолированная, риск анеуплоидии низкий, высока вероятность нормального развития
е) Особенности диагностики. Признаки, учитываемые при интерпретации результатов:
• При слишком остром угле ультразвукового сканирования может наблюдаться картина, напоминающая РБЦ
• Червь мозжечка тщательно исследуют для исключения его частичной агенезии
ж) Список использованной литературы:
1. D’Antonio F et al: Systematic review and meta-analysis of isolated posterior fossa malformations on prenatal ultrasound: nomenclature, diagnostic accuracy and associated anomalies. Ultrasound Obstet Gynecol. ePub, 2015
2. Ghali R et al: Perinatal and short-term neonatal outcomes of posterior fossa anomalies. Fetal Diagn Ther. 35(2): 108—17, 2014
3. Robinson AJ et al: The cistema magna septa: vestigial remnants of Blake’s pouch and a potential new marker for normal development of the rhombencephalon. J Ultrasound Med. 26(1):83—95, 2007
Видео УЗИ головного мозга плода в норме
— Вернуться в оглавление раздела «Акушерство.»
Редактор: Искандер Милевски. Дата обновления публикации: 23.9.2021
Дилатация большой цистерны у новорожденных что это
Диагностика перинатальных церебральных нарушений у детей раннего возраста включает комплексное изучение показателей венозного кровотока, УЗИ структур головного мозга в определении особенностей гемодинамических расстройств в сопоставлении с гемодинамическими проявлениями. У детей, особенно родившихся ранее 34-й недели гестации, необходимо регулярно оценивать морфометрические и функциональные показатели сердца для раннего выявления отклонений, которые могут усугубить церебральную патологию.
Проблема не только недоношенности
У доношенных и недоношенных новорожденных, перенесших тяжелую асфиксию или имеющих тяжелый синдром дыхательных расстройств, отмечена прямая связь между мозговым кровотоком и изменениями артериального давления, что явилось феноменом нарушения ауторегуляции. Из-за отсутствия регуляции мозговой кровоток пассивно следует за изменениями артериального давления, увеличивается риск развития ишемических поражений при гипотензии и кровоизлияний при эпизодах повышения артериального давления. Для более достоверной оценки состояния ребенка использовались не абсолютные значения скоростей артериального кровотока (ввиду их значительной вариабельности и зависимости от большого количества внешних факторов), а индексы резистентности, учитывая поправку на гестационный возраст.
У глубоконедоношенных детей возникают неврологические нарушения. Кроме того, на их дальнейшее развитие, биологическую и социальную адаптацию влияет ряд специфических факторов, включающих соматические хронические заболевания, функциональные расстройства, поведенческие особенности и нарушение социализации в семье и обществе. Проблемы связаны не только с самой недоношенностью, но и с перенесенной интенсивной терапией.
Качество жизни глубоконедоношенных детей может ухудшаться из-за специфических для них хирургических и соматических проблем, хронических заболеваний, регоспитализаций, что приводит к ежедневной активности, нарушению социального и поведенческого статуса. Ухудшение качества жизни происходит обратно пропорционально массе тела при рождении. Инфекции верхних дыхательных путей, бронхиальная астма, лор-патология усугубляют состояние, отягощенное неврологическим дефицитом.
Уровень физического развития ребенка является основным показателем здоровья. У недоношенных детей на первом году жизни отмечаются задержки весоростовых показателей, а также гетерохронии роста.
Диагностика микроцефалии (уменьшения окружности головы более чем на 2 стандартных отклонения в соответствии с возрастом и полом) продемонстрировала: патология связана с низким показателем психомоторного развития, высокой частотой развития детского церебрального паралича (ДЦП), задержкой двигательного и психического развития. Дети с замедленными темпами роста окружности головы имели значительно более низкий индекс ментального развития, чем здоровые.
Изучение биоэлектрической активности (БЭА) головного мозга проводится методом электроэнцефалографии (ЭЭГ). БЭА головного мозга формируется внутриутробно и к рождению имеет характер медленноволновой активности с фрагментами быстрых колебаний.
Важно учесть: при регистрации определенного патологического паттерна с помощью традиционной ЭЭГ нередко происходит наслоение ЭКГ, и помехи от работы электрических приборов могут маскировать грубое подавление активности в межвспышечных интервалах.
Фоновые характеристики БЭА (степень прерывистости, наличие циклической вариабельности БЭА, амплитуда, соответствие степени зрелости общего паттерна БЭА возрасту ребенка от зачатия) обладают высокой диагностической ценностью при оценке степени тяжести перинатальных поражений ЦНС у новорожденных разного гестационного возраста.
Сохранение патологического паттерна «вспышка — подавление» является маркером тяжести повреждения мозга для доношенных детей, патофизиологическая основа которого включает функциональное и/или структурное разобщение нейрональных связей между корой и глубокими структурами головного мозга, например, таламусом. В работах нейрофизиолога Карла Асо можно увидеть, что снижение амплитуды ЭЭГ-активности прямо пропорционально распространенности энцефаломаляции преимущественно коры головного мозга, мозолистого тела, таламуса, среднего мозга и моста при патологоанатомическом исследовании новорожденных. Патоморфологическое исследование показало прямую взаимосвязь между количеством поврежденных нейронов и фоновой активностью аЭЭГ как у доношенных, так и у недоношенных детей.
Преимущества аЭЭГ
Многоканальная неонатальная ЭЭГ подразумевает регистрацию БЭА от скальповых электродов, расположенных над основными областями коры головного мозга. Методика позволяет оценить общие и локальные характеристики фоновой БЭА с предположительной топической диагностикой одного или нескольких источников патологической активности, диагностировать задержку или процесс нарушения созревания функционального состояния ЦНС и объективно дифференцировать эпилептические феномены от пароксизмальных состояний несудорожного генеза.
При регистрации аЭЭГ (амплитудно-интегрированной электроэнцефалографии) на скальповые электроды подается очень слабый переменный ток частотой 400 Гц. Это необходимо для мониторного измерения межэлектродного импеданса и контроля исправности передачи сигнала от электродов через буферный усилитель к последующим каскадам усиления. После усиления сигнал проходит фильтр с полосой пропускания от 2 до 15 Гц, который минимизирует артефакты от движений, потоотделения, миограммы, ЭКГ и возможных помех от аппаратуры в условиях ОРИТ (искусственная вентиляция легких, инфузоматы и т. д.).
Метод аЭЭГ точно предсказывает исход у 80 % детей через 3 часа после рождения и у 90 % детей через 6 часов жизни. Сочетание клинической оценки неврологического статуса с аЭЭГ в первые 12 часов жизни повышает точность прогноза с 75 % до 85 %. При анализе взаимосвязи минимальной амплитуды аЭЭГ, оценки по шкале Sarnat и наличия структурных изменений при МРТ у доношенных младенцев наибольшую прогностическую информативность показала минимальная амплитуда. Ее значение менее 4 мкВ в первые 72 часа после рождения позволяло прогнозировать выявление последующих структурных отклонений при выполнении МРТ.
Вентрикуломегалия, диагностированная к 40-й неделе постменструального возраста, является предиктором развития ДЦП.
У глубоконедоношенных детей раннее прогнозирование исхода с использованием аЭЭГ/ЭЭГ значительно сложнее, чем у доношенных, перенесших асфиксию. Перинатальный исход зависит от степени недоношенности и спектра патологии перинатального периода и не всегда определяется наличием первичного церебрального повреждения.
Необходимо четко определять вспышки на аЭЭГ в первые 48 часов жизни, что будет ассоциировано с прогнозированием исхода пери- и интравентрикулярного кровоизлияния (ПИВК) до 3–4-й степени (около 130 вспышек за 60 минут увеличивают шансы на выживание, а также на благоприятный неврологический прогноз на 70–80 %). У детей с низкой плотностью вспышек БЭА статистически чаще отмечаются летальные или тяжелые инвалидизирующие исходы.
Судорожная активность, которая регистрируется на аЭЭГ у недоношенных детей с экстремально низкой массой тела, очень низкой массой тела с ПИВК 3–4-й степени, не имеет значимой взаимосвязи с неврологическими исходами.
Важным аспектом оценки функционального состояния мозга новорожденных является онтогенетический подход к анализу неонатальной ЭЭГ. Динамические изменения БЭА головного мозга у новорожденных с разным гестационным возрастом в полной мере отражают морфологическое и функциональное развитие ЦНС у детей в раннем онтогенезе.
Особенности диагностики
Для определения предрасположенности новорожденного к развитию ДЦП необходим комплексный подход оценки БЭА.
У малышей, рожденных в сроке гестации до 28-й недели, вплоть до 30–32-й недели постменструального возраста, БЭА представлена нерегулярной, прерывистой активностью на ЭЭГ. Окончательный переход от прерывистой к регулярной, непрерывной активности ЭЭГ заканчивается примерно к 44–46-й неделе постменструального возраста.
У новорожденных с малым и экстремально малым сроком гестации (до 30–32 недель) практически невозможно выделить физиологические стадии цикла сон/бодрствование или имеется их функциональная рудиментарность. Последовательное формирование физиологических и электрографических паттернов стадий цикла сон/бодрствование начинается примерно с 30-й недели, окончательная дифференцировка возможна после 36–37-й недели постменструального возраста.
В процессе функционального созревания ЦНС отмечается возрастание степени межполушарной синхронизации ритмов БЭА, которая достигает практически 100 % к 40–42-й неделе постментруального возраста.
Первые вспышки осцилляций активности на ЭЭГ могут быть зарегистрированы уже у плода на 22–23-й неделе гестации. Доминантной чертой ЭЭГ глубоконедоношенных новорожденных является прерывистый характер фоновой активности. Отмечаются при записи ЭЭГ интервалы электроцеребрального молчания, или межвспышечные инактивные интервалы, которые с некоторой периодичностью прерываются билатеральными разрядами высокоамплитудных медленных волн с включением в состав вспышки заостренных элементов и небольшого количества быстрых ритмов. Вспышки активности у новорожденных с экстремально малым сроком гестации (до 26 недель) в среднем составляют от 1 до 5 с, но могут достигать и 80 с, в то время как длительность межвспышечных интервалов электроцеребрального молчания у этих детей не превышает минуты.
Для недоношенного новорожденного в норме характерно наличие trace discontinue — прерывистой кривой. Необходимо помнить, что рудиментарные электрографические паттерны активного сна (REM) могут быть различимы у детей с 25–26 неделями постменструального возраста. С увеличением гестационного возраста новорожденных прогрессивно возрастает степень межполушарной синхронизации билатеральных вспышек в составе trace discontinuе.
Первой у недоношенных, начиная примерно с 25–26-й недели постменструального возраста, формируется филогенетически более древняя стадия активного сна (active sleep), или REM-стадия сна. На ЭЭГ в этот период регистрируется регулярная, непрерывная активность. Появление этих физиологических и функциональных феноменов отражает начало формирования стадии активного сна.
По принципу Prechtl
В основу оценки неврологического статуса лег принцип оптимальности Prechtl, при этом оптимальные показатели неврологического статуса новорожденного расценены как 0, субоптимальные — как отличные от 0. Оценивается неврологический статус новорожденного через взаимодействие процессов возбуждения и торможения. Избыток возбуждения или недостаток торможения определяется как положительное значение, а избыток торможения или недостаток возбуждения — как отрицательное. Методика включает 7 шкал: общей активности с 5 биполярными и 2 униполярными позитивными субшкалами особых феноменов (судорог-тремора), мышечного тонуса, глубоких рефлексов, рефлексов новорожденных, вегетативной, дополнительной биохимической, дополнительной нейрофизиологической. Затем определяется профиль новорожденного — суммируя баллы субшкал и вычисляя среднее арифметическое для данной шкалы. Также оценивается суммарный показатель по всем субшкалам и вычисляется суммарная оценка по шкалам.
Важно при УЗИ
При ультразвуковой визуализации необходимо учитывать повышение эхоплотности перивентрикулярной зоны над плотностью сосудистого сплетения. Отмечается выявление очагов инфаркта и некроза перивентрикулярного белого вещества мозга на уровне треугольника боковых желудочков и белого вещества лобных долей; визуализация кист на 2–4-й неделе жизни вдоль латеральной или верхней границы бокового желудочка, расположение кист в теменных и затылочных отделах головного мозга. В некоторых случаях может визуализироваться полное, частичное или изолированное отсутствие мозолистого тела, признаки голопрозэнцефалии и гидроцефалии, кальцификация коры, базальных ядер или перивентрикулярной области.
Клинический случай
Новорожденная девочка весом 1 600 г, ростом 43 см. Окружность головы — 31 см, груди — 28 см. Оценка по шкале Апгар 5/6 баллов (2-1(ИВЛ)-1-0-1 /2-1(ИВЛ)-1-1-1). От 3-й беременности, протекающей на фоне нарушения жирового обмена 1–2-й степени, артериальной гипертензии II риск 2, кисты правой почки, миопии средней степени обоих глаз в сроке 225 дней.
Поступление в ОАиР для новорожденных
Состояние крайне тяжелое. Находилась на аппарате ИВЛ. Мышечный тонус и двигательная активность снижены, рефлексы адаптации угнетены. Большой родничок — 2,0×2,0 см, спокоен. Кожа розовая, отечный синдром 2-й степени. Оценка гестационной зрелости по Petrussа 32 недели.
Дыхание аппаратное, симметрично проводится с обеих сторон, выслушиваются рассеянные хрипы в умеренном количестве. Тоны сердца ритмичные, несколько приглушены, шум не выслушивается. ЧСС 144–146 уд/ мин, АД 52/31→59/37 мм рт. ст. на фоне титрования дофамина 7,5 мкг/кг/мин и норадреналина 0,05 мкг/кг/мин. Вводился гидрокортизон по схеме.
Живот мягкий, доступен пальпации, перистальтика выслушивается, снижена. Печень +1 см, селезенка не пальпируется. Стул после очистительной клизмы, мекониальный. Мочилась, моча светлая.
Гемодинамика в течение 7 суток стабилизировалась титрованием дофамина 7,5→3 мкг/кг/мин и 4 суток — норадреналина 0,05 мкг/кг/мин. АД 59/37 — 69/44 мм рт. ст., ЧСС 146–160 уд/мин.
Ребенок на ИВЛ, дыхание симметрично проводится с обеих сторон, с постепенным исчезновением хрипов к 2-м суткам, SaO2 97 %. Учитывая данные коагулограммы и УЗИ головного мозга, для повышения коагуляционного потенциала крови в 1-е, 4-е сутки жизни переливалась СЗП О (I) Rh +.
Отечный синдром в динамике с уменьшением, с 8-го дня жизни отеков нет. Желтухи не было. Кормление с первых суток жизни физиологическим раствором с переходом на смесь Pre-NAN 0, остатков не отмечалось. С 6-го дня жизни переведена на смесь Pre-NAN, усваивает.
Обследование
ЭЭГ № 1–4: низкоамплитудная ЭЭГ с признаками дисциркуляторных расстройств в сосудистых бассейнах головного мозга.
УЗИ головного мозга № 1: боковые желудочки симметричны, передние рога справа 3 мм, слева 4 мм. Полости боковых желудочков не расширены. Затылочный рог справа 13 мм, слева 15 мм. III желудочек 3 мм. Перивентрикулярная область: эхогенность не повышена. Отмечается повышенное количество жидкости между извилинами. Межполушарная щель срединна, не расширена, 3 мм. Субарахноидальное пространство не расширено. Рисунок извилин и борозд слабо дифференцируется.
Сосудистые сплетения: справа контуры ровные, структура однородная, слева контуры неровные, структура однородная. Полость прозрачной перегородки 8 мм. Полость Верге 4 мм, большая цистерна 6 мм. Зрительные бугры и базальные ядра: эхоструктура однородная, эхогенность несколько повышена. В области переднего рога левого бокового желудочка визуализируется неоднородное гиперэхогенное образование 6×5 мм.
Заключение: субэпендимальное кровоизлияние слева, несколько снижен мозговой кровоток.
УЗИ головного мозга № 2–3: межполушарная борозда срединна. Подоболочечное пространство 4 мм. Извилины и борозды слабо дифференцируются. Передние рога боковых желудочков справа 4 мм, слева 4 мм. III желудочек 3 мм. Большая цистерна 8 мм. В области проекции боковых желудочков гиперэхогенные образования слева 7×4 мм, справа 6×4 мм.
Заключение: внутрижелудочковые кровоизлияния (ВЖК) 1–2-й степени с двух сторон.
УЗИ головного мозга № 4
Допплерометрия ПМА: RI 0,72.
Заключение: незрелость структур головного мозга. ВЖК 1–2-й степени с двух сторон.
УЗИ головного мозга № 5: боковые желудочки симметричны, передние рога справа 4 мм, слева 4 мм. Полости боковых желудочков не расширены. Затылочный рог справа 25 мм, слева 24 мм. III желудочек 5 мм. Перивентрикулярная область: эхогенность повышена. Межполушарная щель срединна, не расширена. Субарахноидальное пространство не расширено. Субкортикальные зоны: эхогенность повышена. Рисунок извилин и борозд слабо выражен.
Сосудистые сплетения: справа контуры ровные, структура однородная, слева контуры неровные, структура неоднородная. Полость прозрачной перегородки 8 мм. Полость Верге 3 мм, большая цистерна 10 мм. Зрительные бугры и базальные ядра: эхоструктура однородная, эхогенность несколько повышена. В области боковых желудочков имеются гиперэхогенные образования справа 6×4 мм, слева 8×4 мм.
Заключение: ВЖК 1–2-й степени с двух сторон. Выраженная незрелость структур головного мозга.
УЗИ головного мозга № 6
Допплерометрия: RI 0,65.
Заключение: вентрикуломегалия, ВЖК 1–2-й степени с двух сторон.
УЗИ головного мозга № 7: в области проекции боковых желудочков гиперэхогенные образования слева 7×4 мм, справа 8×5 мм.
Заключение: без динамики.
УЗИ органов брюшной полости № 1–2: без патологии.
Rtg органов грудной клетки и брюшной полости № 1
ОГК: легкие расправлены, определяется усиление легочного рисунка в прикорневых отделах с двух сторон. Средостение срединно. Cor — N.
ОБП: следы газа в желудке.
Rtg органов грудной клетки и брюшной полости № 2
ОГК: по всем легочным полям затенения среднеинтенсивные с нечеткими контурами. Корни прослеживаются. Средостение срединно. Cor — N.
Окулист № 1: OU: спокойны, роговицы отечные, рефлекс с глазного дна тусклый, глазное дно из-за отека не офтальмоскопируется. Рекомендовано: осмотр детским офтальмологом.
Окулист № 2: OU: спокойны, роговицы чистые, прозрачные, рефлекс с глазного дна розовый, глазное дно соответствует сроку гестации. Рекомендовано: осмотр детским офтальмологом.
ЭКГ: снижен вольтаж, ритм синусовый, ЧСС 166–170 уд/мин, отклонение ЭОС вправо, нарушение процессов реполяризации в миокарде.
Эхо-КС: открытое овальное окно. Регургитация на МК 1-й степени, на ТК 1-й степени.
Диагноз
Спастическая диплегия. Детский церебральный паралич: ранняя стадия (?). Синдром дыхательного расстройства у новорожденного в стадии разрешения и формирования бронхолегочной дисплазии. Церебральная депрессия у новорожденного. ВЖК 1–2-й степени с двух сторон. Недоношенность 32 недели. Внутриутробная гипоксия плода, впервые отмеченная до родов. Умеренная асфиксия при рождении.
К 6-му месяцу жизни выставлен окончательный диагноз: детский церебральный паралич, спастическая диплегия; канюленоситель.