дилатация воротной и селезеночной вен что это
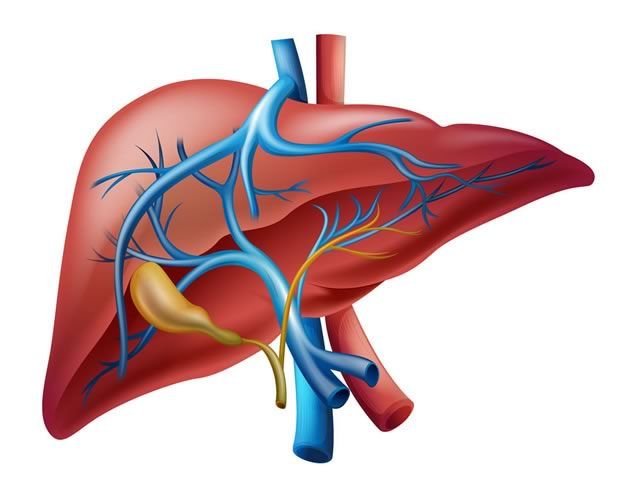
Воротная вена
Поражения воротной вены
Выделяют следующие виды патологий.
Портальная гипертензия. Данное заболевание характеризуется увеличением внутреннего давления в воротной вене. Причинами развития данной патологии могут быть вирусные гепатиты, печеночный цирроз, нарушения обменных процессов, тяжелые сердечные заболевания, тромбы печеночных, селезеночных вен и другие. Симптоматика выражена диспепсией, снижением веса, тяжестью в правом подреберье, общей слабостью.
Тромбоз. Данная тяжелая патология развивается при формировании кровяных сгустков в просвете воротной вены, препятствующих оттоку крови. Основными причинами развития тромбоза являются следующие: воспаление и злокачественные образования органов пищеварения, травмы печени, желчного пузыря, селезенки, аномалии свертываемости крови, цирроз, различные инфекции и другие. Патология проявляется болевыми ощущениями в области живота, тошнотой с последующей рвотой, повышением температуры, диспепсическим синдромом и другими симптомами.
Кавернозная трансформация. Заболевание характеризуется образованием сосудистых полостей (каверном), заполненных кровью, и развивается вследствие генетического порока формирования вен, заключающегося в их значительном сужении, частичном или полном отсутствии. Кавернозная трансформация является врожденной аномалией. Если она не была выявлена в детстве, то обнаруженная в зрелом возрасте указывает на прогрессирующую портальную гипертензию, вызванную гепатитом или циррозом.
Пилефлебит. Эта патология характеризуется гнойным воспалением воротной вены, спровоцированным перитонитом, возникшим после перенесенного острого аппендицита. Симптомами пилефлебита являются: сильный жар, боли в животе с признаками отравления, желтуха, внутреннее кровоизлияние в венозной области пищевода, желудка и другие.
Диагностика и лечение
Диагностические мероприятия включают в себя следующие этапы и методы: осмотр, сбор анамнеза, ультразвуковое обследование, компьютерную и магнитно-резонансную томографию, портографию. Полученные инструментальными обследованиями данные дополняются показателями анализов крови. Лечение зависит от вида и тяжести поражения, сопутствующих симптоматических патологий и других факторов.
Портальная гипертензия
Чаще всего портальная гипертензия развивается у больных с циррозом печени и является одним из факторов, приводящим к летальному исходу при данном заболевании. Для портальной гипертензии характерно расширение вен передней брюшной стенки, геморроидальных вен и вен пищевода. Печеночная недостаточность при циррозе печени приводит к недостаточной выработке белков свертывания крови, поэтому у этих пациентов повышенная кровоточивость. Этим обусловлена высокая летальность от кровотечений при портальной гипертензии. Даже при современном состоянии медицины летальность при кровотечении из варикозно расширенных вен составляет более 50%.
Лечение портальной гипертензии в Инновационном сосудистом центре
В Инновационном сосудистом центре для лечения портальной гипертензии применяются как классические операции по созданию сплено-ренальных анастомозов, так и экстренные эндоваскулярные операции трансъягулярного портокавального шунтирования (TIPS).
Эндоваскулярные операции выполняются на ангиографическом комплексе с дополнительным использованием визуализации воротной вены с помощью УЗИ навигации. Такие вмешательства проводятся под местной анестезией с внутривенной седацией.
Операции сплено-ренального анастомоза выполняются у сохранных пациентов, перенесших кровотечение из варикозно-расширенных вен пищевода. Такие вмешательства мы выполняем под наркозом через доступ в левой боковой стенке живота с переходом на грудную клетку. Подобные вмешательства позволяют избежать смертельно-опасных осложнений портальной гипертензии.
 Причины и факторы риска
Причины и факторы риска
Портальная гипертензия возникает, когда что-то препятствует кровотоку через печень, повышая давление внутри воротной вены. Эта обструкция (закупорка) может быть внутрипеченочной, подпеченочной (внепеченочной) или надпеченочной.
Внутрипеченочные причины портальной гипертензии
Основной причиной возникновения гипертензии является цирроз (в 70% случаев). Есть много причин возникновения цирроза, наиболее распространенной из них является злоупотребление алкоголем. Цирроз печени может вызвать обширный фиброз (рубцевание). Интенсивное рубцевание препятствует прохождению жидкостей через печень. Фиброз окружает сосуды в печени, что затрудняет кровообращение.
В качестве причины портальной гипертензии выступает большое количество болезней:
Подпеченочные причины портальной гипертензии
Надпеченочные причины портальной гипертензии
Эти причины вызваны обструкцией кровотока из печени в сердце и могут включать:
Международные данные по распространенности портальной гипертензии неизвестны, хотя известно что 80% пациентов страдают от портальной гипертензии из-за внутрипеченочных причин, то есть цирроза печени.
Течение заболевания
Течение заболевания можно разбить на 4 стадии:
I стадия — начальная
Заболевание уже появилось, но ещё не может диагностироваться. Протекает бессимптомно, либо пациенты ощущают тяжесть в правом подреберье и легкое недомогание.
II стадия — умеренная
Появляются выраженные клинические симптомы заболевания. Боли в верхней половине живота, метеоризм, расстройства пищеварения (отрыжка, изжога, тяжесть в животе и т.д.), спленомегалия и гепатомегалия (увеличение печени).
III стадия — выраженная
Присутствуют все признаки и симптомы портальной гипертензии в резко выраженной форме.
IV стадия — стадия осложнений
Развивается напряженный асцит, плохо поддающийся терапии, повторяющиеся кровотечения, а также возможные осложнения.
Осложнения
Основные осложнения: желудочно-кишечные кровотечения, асцит и печеночная энцефалопатия (печеночная недостаточность, комплекс психических, нервных и мышечных нарушений).
Спленомегалия часто вызывает анемию, низкие показатели лейкоцитов и низкие показатели тромбоцитов.
Общими осложнениями, связанными с портальной гипертензией, являются аспирационная пневмония, сепсис, почечная недостаточность, кардиомиопатия, аритмии и гипотония.
Портальная гипертензия является опасным заболеванием, поскольку может вызвать кровотечение. Во многих случаях эпизоды кровотечения считаются неотложными медицинскими ситуациями, потому что смертность от варикозных кровотечений составляет около 50%. Варикоз пищевода очень распространен у людей с прогрессирующим циррозом, и считается, что у каждого из трех человек с варикозом развивается кровотечение.
Прогноз
Портальная гипертензия является осложнением основного заболевания печени. Это заболевание часто можно контролировать, а выживаемость зависит от сохранения функций печени. Чем хуже печень выполняет свои функции, тем хуже прогноз.
Более высокие показатели смертности и заболеваемости у пациентов с тяжелым и стойким желудочно-кишечным кровотечением. Смертность пациентов с диагнозом варикозного расширения вен пищевода составляет 30%.
Пациенты, которые имели хотя бы один эпизод кровотечения из-за варикоза пищевода, имеют 80% шансов повторного кровотечения в течение 1 года. У пациентов с варикозом пищевода осложнения иммунных, сердечно-сосудистых и легочных систем способствуют примерно 20-45% смертей.
Преимущества лечения в клинике
Диагностика
Когда кровь не может легко протекать через печень, она пытается обойти портальную систему, используя венозную систему, чтобы вернуться к сердцу. Возникают осложнения, связанные со снижением кровотока через печень и повышенным давлением внутри вен, что приводит к расширению вен. Варикоз может возникать в пищеводе, желудке и прямой кишке.
Когда кровь пытается найти другой путь к сердцу, открываются новые кровеносные сосуды. Среди них те, которые проходят вдоль стенки верхней части желудка и нижнего конца пищевода. Эти вены могут кровоточить. Кровотечение может быть мягким, в этом случае анемия является наиболее распространенным симптомом; либо серьезным, сопровождающееся кровавой рвотой или меленой (черным, смолистым стулом, который появляется из-за кровотечения из верхних отделов желудочно-кишечного тракта). Варикоз пищевода и желудка может привести к кровотечениям, угрожающим жизни.
Брюшная водянка — избыточное скопление жидкости внутри брюшины, обусловленное сочетанием факторов, включая повышенное давление в портальной системе, застой крови и уменьшение уровня белка в крови. Асцит может достигать огромных размеров, сдавливая диафрагму и мешая нормальному дыханию.
Обратимое расстройство нервной и психической деятельности при заболеваниях печени. Проявляется спутанностью сознания, раздражительностью и сонливостью из-за накопления токсических веществ из-за неспособность печени адекватно фильтровать их.
Увеличение селезенки основной симптом при внепеченочной гипертензии, часто сопровождается анемией и тромбоцитопенией (низким уровнем тромбоцитов в кровотоке).
Снижение количества лейкоцитов в крови увеличивает риск инфицирования. Спонтанный бактериальный перитонит наиболее частое инфекционное заболевание, сопровождающее цирроз и печеночную гипертензию. Сопровождается ознобом, лихорадкой и болью в животе.
Портальная гипертензия является опасным осложнением многих заболеваний печени и несет значительные риски для жизни. Диагностика данного заболевания основана на клинических данных, результатах ультразвуковых и эндоскопических исследований желудка.
Лабораторные исследования позволяют оценить функцию печени и почек, что влияет на прогноз заболевания. С целью подготовки к возможному вмешательству при портальной гипертензии используются методы визуализации сосудов воротной системы. Нами используются методы компьютерной томографии и магнито-резонансной диагностики вен брюшной полости.
В клинике применяются следующие диагностические методы:
Лечение
Лечение портальной гипертензии представляет собой сложную задачу. Сложность связана с тем, что развивающаяся печеночная недостаточность обуславливает плохую переносимость тяжелых сосудистых вмешательств. Однако в нашей клинике отработали технологии лечения портальной гипертензии с низким риском для жизни пациента.
Операции по поводу кровотечений из вен портальной системы
Специальный двухкомпонентный зонд позволяет плотно сжать верхний отдел желудка и нижний отдел пищевода, придавив расширенные вены. Наряду с другими мероприятиями (переливанием плазмы, крови и гемостатических препаратов) позволяет остановить тяжелое желудочно-кишечное кровотечение. Остановка кровотечения не устраняет его причины, поэтому неизбежен рецидив. Но использование этого зонда позволяет отложить вмешательство на портальной системе на более спокойный период и провести его в плановом порядке. Держать зонд в раздутом состоянии рекомендуется не более 6 часов, после чего распускать его на час. Общая продолжительность использования не должна превышать более 2 суток.
Эндоваскулярная технология остановки кровотечения из варикозно-расширенных вен пищевода. Редко выполняется как самостоятельное вмешательство, так как требует чреспеченочного доступа, однако применяется совместно с созданием транспеченочного портокавального анастомоза (TIPS). В просвет варикозно-расширенных вен вводятся спирали и микроэмболы, которые блокируют кровоток в кровоточащих сосудах и способствуют остановке кровотечения.
Современный высокотехнологичный метод лечения портальной гипертензии, применяемый в экстренном порядке или как подготовка к пересадке печени. Смысл вмешательства заключается в создании искусственного соустья между ветвями воротной вены в толще печени и печеночной веной из системы нижней полой. В результате улучшается отток из воротной системы и снижается давления в варикозно-расширенных венах пищевода. Кровотечение быстро останавливается.
Диагностика портальной гипертензии при ультразвуковой ангиографии печени
ДИАГНОСТИКА ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ ПРИ УЛЬТРАЗВУКОВОЙ АНГИОГРАФИИ ПЕЧЕНИ
На правах рукописи
ШИПОВ ОЛЕГ ЮРЬЕВИЧ
Актуальность проблемы
По данным ВОЗ ежегодно в разных странах около 300 тыс. человек заболевают вирусным гепатитом В. Во всем мире насчитывается более 350 млн. носителей HBV, 45 млн. из которых по статистике погибают от цирроза печени (ЦП). Еще более серьезную опасность представляет вирусный гепатит С. В России частота встречаемости инфекции HCV составляет около 4,5 %.
Ко второй наиболее значимой проблеме современной гепатологии можно отнести алкогольную болезнь печени. До 20-35 % людей, регулярно употребляющих алкогольные напитки, страдают алкогольным гепатитом, у 10-20 % развивается алкогольный ЦП.
Ранняя диагностика этих заболеваний чрезвычайно важна. Своевременное выявление данной патологии позволяет с помощью профилактических и фармакологических средств существенно увеличить длительность и улучшить качество жизни таких больных. Одним из важнейших диагностических методов современной гепатологии является ультразвуковое исследование с применением методик ультразвуковой ангиографии (УЗ-ангиографии). Возможности и ограничения этого комплексного исследования до конца не определены. Несмотря на большое количество публикаций, посвященных допплерографии при диффузных заболеваниях печени и патологии печеночных сосудов, данная проблема остается изученной недостаточно: отсутствует общепринятая методика уз-ангиографии сосудов печени, значения количественных показателей печеночной гемодинамики различаются у разных авторов, до конца не определено место уз-ангиографии в диагностическом алгоритме обследования таких больных. Отсутствуют точные данные о динамическом изменении внутриорганного кровообращения при прогрессировании патологического процесса.
Большой интерес настоящая методика представляет у больных с заболеваниями, сопровождаемыми синдромом портальной гипертензии (ПГ), однако значение этого метода в дифференциальной диагностике причин развития этого синдрома окончательно не выяснено. Все вышеизложенное обосновывает актуальность проблемы и предопределяет цели и задачи нашего исследования.
Цель и задачи работы
Целью настоящего исследования явилось определение возможностей ультразвуковой ангиографии печени в диагностике синдрома портальной гипертензии и различных заболеваний, сопровождаемых сходной клинической картиной, обусловленной этим синдромом.
Для осуществления поставленной цели необходимо было решить следующие задачи:
1. Разработать протокол выполнения УЗ-ангиографии печени, оптимальный для диагностики ПГ и причин, вызвавших ее развитие;
2. Оценить значение УЗ-ангиографии в дифференциальной диагностике заболеваний, сопровождаемых синдромом ПГ;
3. Оценить информативность УЗИ, дополненного методиками УЗ-ангиографии, для диагностики ЦП;
4. Уточнить возможности ультразвукового метода в дифференциальной диагностике разных этиологических форм ЦП и в определении динамики нарастания проявлений ПГ при ЦП;
5. Сформулировать диагностические алгоритмы, определяющие показания к назначению, порядок проведения и возможности УЗ-ангиографии печени при заболеваниях, сопровождаемых синдромом ПГ.
Научная новизна работы
В настоящей работе предложено использовать комплексную УЗ-ангиографию, как высокоинформативный метод диагностики ПГ и сопровождаемых ей заболеваний. Проведена сравнительная оценка информативности режима серой шкалы и комплексного УЗИ с применением методик УЗ-ангиографии. Впервые выявлены уз-признаки атаки острого алкогольного гепатита (ОАГ) у больных ЦП. Разработаны диагностические алгоритмы, определяющие показания к выполнению, последовательность проведения и возможности УЗ-ангиографии печени.
Практическая значимость
В настоящей работе были уточнены и систематизированы основные уз-признаки заболеваний, сопровождаемых ПГ. Обоснованы принципы их ультразвуковой дифференциальной диагностики. Предложен способ диагностики ОАГ у больных ЦП, позволяющий диагностировать данную патологию в самые короткие сроки, в отличии от других методов. Внедрены диагностические алгоритмы, определяющие показания к проведению, порядок выполнения и возможности УЗ-ангиографии печени.
Реализация результатов работы
Основные положения диссертации используются в работе кабинетов ультразвуковой диагностики кафедры лучевой диагностики Учебно-научного центра Медицинского Центра УД Президента РФ, в работе отделения гастроэнтерологии ЦКБ МЦ УД Президента РФ, на циклах усовершенствования врачей ультразвуковой диагностики, проводимых кафедрой лучевой диагностики УНЦ МЦ УД Президента РФ.
Публикации
По теме диссертации опубликовано 11 печатных работ, подана заявка об изобретении ультразвукового способа диагностики ОАГ у больных ЦП.
Апробация диссертации
Основные положения диссертации доложены и обсуждены на 6-й международной конференции Ангиодоп-99 «Современное состояние методов неинвазивной диагностики в медицине». г. Санкт-Петербург, 28-30 июня 1999 г., на международной конференции «Ультразвуковая диагностика на пороге двадцать первого века». г. Москва, 9-10 сентября 1999 г., на 9-ом международном конгрессе Всемирной федерации ультразвука в медицине и биологии. г. Флоренция, Италия, 6-10 мая 2000 г., на 6-й Российской Гастроэнтерологической Неделе, г. Москва, 23-27 октября 2000 г., на заседании Московского общества медицинских радиологов, г. Москва, 15 ноября 2000 г., на Европейском конгрессе радиологов ECR 2001, г. Вена, Австрия, 2-6 марта 2001 г. Официальная апробация диссертации состоялась 18 сентября 2001 года на совместной научной конференции кафедры лучевой диагностики УНЦ МЦ УД Президента РФ и кафедры иммунологии, нефрологии и ревматологии УНЦ МЦ УД Президента РФ, кафедры терапии факультета фундаментальной медицины МГУ, отделений гастроэнтерологии, нефрологии и пульмонологии ЦКБ МЦ УД Президента РФ, службы ультразвуковой диагностики ЦКБ МЦ УД Президента РФ.
Объем и структура работы
Настоящая работа изложена на 110 страницах машинописного текста и состоит из введения, шести глав, заключения, выводов, практических рекомендаций и списка литературы. Диссертация иллюстрирована собственными сонограммами, содержит 9 таблиц, 2 диаграммы и 2 диагностических алгоритма. Библиографический указатель включает 108 источников.
1. ОСНОВНОЕ СОДЕРЖАНИЕ РАБОТЫ
Клинический материал и методы исследования
В основу настоящей работы положены результаты комплексного клинического обследования 143 больных с диффузными заболеваниями печени и патологией вен печени (табл.1 на стр.7).
Всем больным было выполнено комплексное обследование, стандартное для отделения гастроэнтерологии ЦКБ. Оно включало подробный сбор анамнеза, физическое исследование, УЗИ с УЗ-ангиографией печени (100 % больных), ЭГДС (87,7 %), биохимический и общий анализы крови (100 % больных), исследование крови на маркеры вирусных гепатитов (100 % больных). Клинический диагноз подтвержден гистологически при чрезкожной или интраоперационной биопсии печени у 53,8 % больных.
Настоящая работа была выполнена на ультразвуковых сканерах высшего класса (Toshiba 370А Power vision 6000, ATL HDI 5000, Siemens «Elegra»). Использовались мультичастотные конвексные датчики с доминирующей частотой 4,2 Mhz.
Таблица 1.
Распределение больных по характеру патологии.
ЦП в исходе аутоиммунного гепатита
ОАГ, алкогольный ЦП
Тромбоз воротной вены
Исследование сосудов печени проводилось в режиме УЗ-ангиографии, включавшей цветовое допплеровское и энергетическое картирование (ЦДК и ЭД), импульсно-волновой допплер (ИД) и трехмерную реконструкцию сосудов (3-D).
Статистическая обработка результатов выполнялась на ПК с помощью программы STATISTIKA 5.5. Достоверность различий между сравниваемыми величинами определялась по критерию Стьюдента. Оценивались общепринятые критерии оценки информативности метода: чувствительность, специфичность, точность, положительный и отрицательный предсказательные тесты.
Результаты исследований
К условным признакам были отнесены: спленомегалия, асцит, расширение вен воротной системы, снижение скорости воротного кровотока (Vpv
Таблица 2.
Частота встречаемости безусловных и условных признаков цирроза печени и портальной гипертензии.
Признак
Контроль
1. Безусловные признаки
Неровный контур печени
Извитой ход сосудов печени
Гепатофугальный воротный кровоток
2. Условные признаки
Расширение вен воротной системы
Изменение кровотока в печеночных венах
Снижение скорости воротного кровотока
Частота встречаемости безусловных и условных признаков ПГ приведена в таблице 2 на стр. 7.
Дополнение исследования уз-ангиографией позволило повысить чувствительность и точность метода для диагностики ЦП с 58,4 % до 76,2 % и с 71,2 % до 82,9 %, соответственно. Незначительное снижение специфичности со 100 % до 97,8 % не уменьшило ценность комплексного УЗИ.
Для уточнения значимости ультразвукового метода для дифференциальной диагностики разных форм ЦП у больных со сформировавшимся синдромом ПГ (наличие ВРВП) все больные ЦП были разделены на несколько групп (см. таб. 3).
Таблица 3.
Распределение больных на группы в зависимости от этиологии ЦП.
Характер патологии
Количество больных
Возраст, лет
Б. Аутоиммунный гепатит, ЦП
Г. Алкогольный ЦП, ОАГ
Д. Контрольная группа
Подводя итог вышеприведенным данным, необходимо отметить, что уз-диагностика ЦП практически невозможна у больных, не имеющих признаки ПГ, часто затруднена при наличии начальных проявлений ПГ и имеет исключительно высокую информативность при исследовании больных со сформировавшимся синдромом ПГ.
Для уточнения возможностей УЗИ для дифференциальной диагностики печеночной и внепеченочной форм ПГ были проанализированы результаты клинического обследования 17 больных с тромбозом воротной вены. Возможная этиология тромбоза была уточнена во всех случаях кроме одного (см. таб. 4 на стр. 13).
Таблица 4.
Возможные причины тромбоза воротной вены.
Возможная причина
Количество больных
Сублейкемический миелоз без патологии печени
Опухоль поджелудочной железы с метастазами в печень
ЦП, возможно гепатома
Опухоль легкого с метастазами в печень, ЦП
Опухоль желудка с метастазами в печень
Воспалительные осложнения после холецистэктомии
Этиология не известна
При проведении УЗИ в режиме серой шкалы наличие тромбоза воротной вены не вызывало сомнений у 15 из 17 больных. В просвете основного ствола определялись эхогенные тромботические массы, заполнявшие просвет вены полностью (у 8 больных) или частично (у 2 больных). Классическая кавернозная трансформация воротной вены наблюдалась только у 2 больных. У 3 больных УЗИ в режиме серой шкалы не позволяло четко разграничить полный и частичный тромбоз, у 2 тромботические массы визуализировались нечетко. Определение распространенности тромбоза на внутрипеченочные ветви воротной вены было возможно в 16 случаях: в 7 случаях внутрипеченочные ветви представлялись проходимыми, в 9 случаях в них также определялись тромботические массы, в 1 случае определить распространенность тромбоза не представлялось возможным.
Проведение УЗ-ангиографии в режиме ЭД или ЦДК позволило подтвердить наличие тромбоза воротной вены, уточнить степень и его распространенность во всех случаях: у 8 больных отмечался полный тромбоз основного ствола и внутрипеченочных ветвей воротной вены, у 6 неполный тромбоз основного ствола воротной вены с пристеночным кровотоком вокруг тромба, у 1 неполный тромбоз основного ствола и долевых ветвей воротной вены, у 2 классическая кавернозная трансформация воротной вены.
Для уточнения характера изменений в клинической и ультразвуковой картине у больных печеночной и внепеченочной формами ПГ были проанализированы и сравнены между собой данные комплексного клинического обследования у 8 больных с внепеченочной формой ПГ, вызванной тромбозом воротной вены, и у 24 компенсированных больных ЦП. Все больные были сопоставимы по полу и возрасту: 5 мужчин и 3 женщины с тромбозом воротной вены в возрасте 62,4 ± 10,6 лет; 15 мужчин и 9 женщин, больных ЦП, в возрасте 63,0 ± 11,0 лет. Из исследования были исключены больные с тромбозом воротной вены и сопутствующим онкологическим процессом или ЦП, декомпенсированные больные ЦП, больные с ОАГ.
При сравнении клинических и лабораторных показателей (см. таб. 5 на стр.15), достоверное различие между двумя группами было выявлено только в значениях длины селезенки. У больных с внепеченочной формой ПГ спленомегалия была выражена в большей степени, чем у больных ЦП (18,3 ± 4,8 и 14,4 ± 2,9, p 0,05).
На основании накопленного опыта были составлены диагностические алгоритмы, определяющие основные показания к проведению, порядок проведения и возможности УЗ-ангиографии. Алгоритм 1 (см. стр. 17) позволяет определить основные показания для проведения УЗ-ангиографии печени. К ним можно отнести: указание на заболевание печени или действие гепатотоксичных факторов в анамнезе; изменение биохимии крови, характерное для патологии печени; обнаружение маркеров вирусных гепатитов; выявление малоспецифичных признаков диффузного заболевания печени при скрининговом УЗИ; наличие признаков ПГ неуточненной этиологии.
Алгоритм 2 (см. стр.18) определяет порядок проведения и возможности уз-ангиографии при диагностике синдрома ПГ и сопровождаемых им заболеваний. На первом этапе диагностического поиска (скрининговое УЗИ) можно выделить большую группу больных, не имеющих уз-признаков патологии печени. Назначение комплексного УЗИ не целесообразно для данной категории больных. Выявление уз-признаков диффузного заболевания печени или патологии ее сосудов определяет необходимость проведения уз-ангиографии печени.
На втором этапе исследования проводится оценка проходимости крупных сосудов печени в режиме ЦДК или ЭД. Отсутствие кровотока, пристеночный кровоток в венах печени и коллатеральный кровоток при кавернозной трансформации воротной вены позволяют диагностировать внепеченочную форму ПГ, обусловленную тромбозом вен печени. Обратный кровоток в ветвях воротной вены, деформация сосудистого рисунка печени и наличие кровотока в ПУВ являются признаками печеночной формы ПГ (ЦП). Отсутствие безусловных уз-признаков ПГ не позволяет исключить наличие ЦП и требует количественной оценки параметров печеночной гемодинамики. Сочетание снижения Vpv с повышением RIha и монофазным кровотоком в печеночных венах характерно для сформировавшегося ЦП. Отсутствие перечисленных выше изменений позволяет предположить небольшую вероятность ЦП, что однако не исключает раннюю стадию его развития и необходимость проведения пункционной биопсии печени.
Выводы.
1. При наличии признаков ПГ не установленной этиологии УЗ-ангиография печени позволяет быстро и неинвазивно исключить или подтвердить внепеченочную форму ПГ, обусловленную тромбозом вен печени;
2. При отсутствии признаков тромбоза вен печени у больных с ПГ не установленной этиологии УЗ-ангиография позволяет выявить дополнительные изменения, характерные для ЦП (дополнение исследования данной методикой в нашей работе позволило повысить чувствительность, отрицательный предсказательный тест и специфичность метода для диагностики ЦП с 58,4% до 76,2%, с 51,7% до 64,7%, с 71,2% до 82,9%, соответственно);
3. Ультразвуковой метод позволяет проследить динамику нарастания проявлений ПГ у больных ЦП на разных стадиях развития патологического процесса;
4. Ультразвуковой метод не позволяет диагностировать ЦП при отсутствии у больных признаков ПГ, кроме того на современном этапе не представляется возможным проводить дифференциальную ультразвуковую диагностику разных этиологических форм ЦП;
Практические рекомендации.
1. УЗИ с УЗ-ангиографией сосудов печени целесообразно проводить у пациентов с целью выявления признаков ПГ и дифференциальной диагностики причин ее развития.
2. Исследование следует начинать с режима серой шкалы. При выявлении малоспецифичных диффузных изменений паренхимы печени или признаков патологии вен печени, рекомендуется использовать режим ЦДК, позволяющий оценить проходимость сосудов печени, определить направление кровотока в ветвях воротной вены, выявить функционирующие порто-системные шунты. При необходимости исключения внепеченочной формы ПГ, обусловленной тромбозом вен печени, предпочтительно использовать режим ЭД. Построение 3-D реконструкции сосудов печени дает наиболее полную информацию об их ходе. При отсутствии изменений проводится анализ основных показателей гемодинамики печени в режиме ИД.
3. Оценка проходимости вен печени в режиме ЭД или ЦДК не требует значительных временных затрат и может быть включена в стандартный протокол УЗИ органов брюшной полости.
Список работ, опубликованных по теме диссертации
1. Зубарев А. В., Шипов О. Ю., Гажонова В. Е. Возможности импульсной допплерографии при дифференциальной диагностике хронических диффузных заболеваний печени. Материалы 4-й международной конференции. Современное состояние методов неинвазивной диагностики в медицине. СПб. 1999; С.176
4. Shipov O., Ivanikov I., Zoubarev A., Gagonova V., Syutkin V. Hepatic artery resistive index in alcoholic hepatitis. 9 th World congress of the federation for ultrasound in medicine and biology, Florence, Italy, 6-10 May, 2000; P. А139
6. Зубарев А.В., Иваников И.О., Шипов О.Ю., Сюткин В.Е. Сублейкемический миелоз, осложненный тромбозом воротной вены: возможности ультразвуковой ангиографии (клиническое наблюдение). Медицинская визуализация, июль-сентябрь 2000. С. 21-22
7. Petukhova S., Syutkin V., Shipov O., Milyekin A., Ivanikov I., Volochova R. Subleukemic myelosis (SM) taking its course as a liver cirrhosis (LC). 2 nd International Symposium on Hepatology and Clinical Pharmacology “Liver and Drugs 2000” Bratislava, Slovakia, October 5-6, 2000. P. 82
8. Шипов О.Ю., Зубарев А.В., Сюткин В.Е., Иваников И.О. Индекс резистентности печеночной артерии при хронической алкогольной интоксикации. Российский журнал Гастроэнтерологии, Гепатологии, Колопроктологии. Приложение №11. Материалы Шестой Российской Гастроэнтерологической Недели, 23-27 октября 2000 г., М. 2000; С.134.
10. Chipov O.Y., Zoubarev A.V., Syutkin V.Y., Ivanikov I.O. Power Doppler study of front section abdomen wall and endoscopy in liver cirrhosis: Possibilities in the detection of portal hypertension. 13 th European Congress of Radiology. Vienna, Austria, March 2-6, 2001. P.332
11. Зубарев А.В., Шипов О.Ю., Сюткин В.Е., Иваников И.О. Портальная гипертензия: диагностические возможности допплеровских ультразвуковых методик. Эхография т.2 №1 2001;С. 6-13
Список сокращений:
Vpv – средняя линейная скорость воротного кровотока;
Vsv – средняя линейная скорость кровотока в селезеночной вене;
 Причины и факторы риска
Причины и факторы риска