диспротеинемия что это у донора
Диспротеинемия: когда что-то пошло не так
Что это за зверь — диспротеинемия, и как с ней бороться? И надо ли вообще бороться?
В норме в крови содержится 65-85 г/л белка, в основном это альбумин и глобулины. Именно они во многом определяют свойства сыворотки, а также процессы в организме в целом. Так, при уменьшении содержания альбумина в крови снижается способность сыворотки удерживать воду, в результате она переходит во внеклеточное пространство и образуются отеки. Глобулины участвуют в поддержании постоянного осмотического давления крови, а также формируют иммунную реакцию организма. Глобулины делятся на несколько фракций — альфа1, альфа2, бета1, бета2, гамма-глобулины (последние называют иммуноглобулинами).
Изменение содержания и соотношения белков в плазме крови — важный критерий при диагностике множества заболеваний. Норма выглядит так: альбумин составляет 60% от общего количества белка, глобулины альфа1 2-5%, альфа2 7-8%, бета 10-12%, гамма 16-18%. Снижение общего содержания белка называют гипопротеинемией, увеличение, соответственно, гиперпротеинемией.
Наконец, непосредственно диспротеинемия — нарушение соотношения между белковыми фракциями. Первичная диспротеинемия возникает в результате врожденных патологий, но с точки зрения донорства крови, пожалуй, интереснее выглядит вторичная диспротеинемия. Она может свидетельствовать о различных заболеваниях — о воспалительном процессе, в том числе хроническом, аллергической реакции, опухолях, инфарктах различных органов, ревматизме, туберкулезе, патологиях печени и/или почек и т.д. Для острых процессов характерно повышение альфа-2-глобулинов; для хронических – гамма-глобулинов.
Что делать, если у донора выявлена диспротеинемия?
Это причина для медотвода от донорства на один месяц. Чтобы выяснить причину, необходимо дополнительное обследование. В первую очередь врач направит на анализы, среди которых будет С-реактивный белок, фибриноген, общий анализ крови, биохимию крови (в первую очередь должен заинтересовать уровень АСТ, АЛТ, ЩФ, ГГТ, общего билирубина, мочевины и креатинина, а также холестерина). Затем, возможно, потребуется консультация профильного специалиста.
Специфической профилактики диспротеинемии нет. Избежать ее помогут общие правила — полноценное питание, сбалансированное по количеству и соотношению белков, жиров и углеводов, и внимательное отношение к своему здоровью.
Противопоказания
Противопоказания к донорству крови и ее компонентов
Перед процедурой потенциальный донор проходит бесплатное медицинское обследование, которое включает в себя приема врачом-трансфузиологом и предварительное лабораторное исследование.
При этом есть ряд противопоказаний к донорству: абсолютных, то есть независящих от давности заболевания и результатов лечения, и временных — действующих лишь определенный срок.
Абсолютными противопоказаниями являются наличие таких серьезных заболеваний как ВИЧ-инфекция, сифилис, вирусные гепатиты, туберкулез, болезни крови, онкологические болезни и другие. Полный перечень абсолютных противопоказаний к донорству ниже.
Мы понимаем, что Вы, возможно, будете разочарованы тем, что не сможете сдать кровь при наличии абсолютных противопоказаний.
Однако Служба крови надеется, что Вы поймете нашу главную задачу — обеспечение безопасности донорской крови для пациентов.
Наличие противопоказаний к донорству крови не означает, что вы не можете внести свой вклад в развитие добровольного донорства крови! Вы можете стать частью донорского движения в качестве волонтера Службы крови.
Перечень противопоказаний к донорству крови и ее компонентов
(согласно Приказу Министерства здравоохранения Российской Федерации от 14 сентября 2001 г. N 364 «Об утверждении порядка медицинского обследования донора крови и ее компонентов»)
Временные противопоказания имеют различные сроки в зависимости от причины:
1. Факторы заражения гемотрансмиссивными заболеваниями
Контакт с больными гепатитами:
2. Перенесенные заболевания:
Инфекционные заболевания, не указанные в разделе «Абсолютные противопоказания»:
3. Период беременности — отвод 1 год после родов, и лактации — отвод 3 месяца после окончания лактации;
4. Период менструации — отвод 5 дней со дня окончания менструации;
6. Прием лекарственных препаратов:
7. Прием алкоголя — отвод 48 часов
8. Изменение биохимических показателей крови:
АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ К ДОНОРСТВУ (отвод от донорства не зависимо от давности заболевания и результатов лечения)*
1. Гемотрансмиссивные заболевания:
1.1. Инфекционные:
— СПИД, носительство ВИЧ-инфекции
— Сифилис, врожденный или приобретенный
— Вирусные гепатиты, положительный результат исследования на маркеры вирусных гепатитов (HBsAg, анти-HCV антител)
— Туберкулез, все формы
— Бруцеллез
— Сыпной тиф
— Туляремия
— Лепра.
1.2. Паразитарные:
— Эхинококкоз
— Токсоплазмоз
— Трипаносомоз
— Филяриатоз
— Ришта
— Лейшманиоз.
2. Соматические заболевания:
2.1. Злокачественные новообразования.
2.2. Болезни крови.
2.3. Органические заболевания ЦНС.
2.4. Полное отсутствие слуха и речи.
2.5. Психические заболевания.
2.6. Наркомания, алкоголизм.
2.7. Сердечно-сосудистые заболевания:
— гипертоническая болезнь II-III ст.
— ишемическая болезнь сердца
— атеросклероз, атеросклеротический кардиосклероз
— облитерирующий эндоартериит, неспецифический аортоартериит, рецидивирующий тромбофлебит
— эндокардит, миокардит
— порок сердца.
2.8. Болезни органов дыхания:
— бронхиальная астма
— бронхоэктатическая болезнь, эмфизема легких, обструктивный бронхит, диффузный пневмосклероз в стадии декомпенсации.
2.9. Болезни органов пищеварения:
— ахилический гастрит
— язвенная болезнь желудка и двенадцатиперстной кишки.
2.10. Заболевания печени и желчных путей:
— хронические заболевания печени, в том числе токсической природы и неясной этиологии
— калькулезный холецистит с повторяющимися приступами и явлениями холангита
— цирроз печени.
2.11. Заболевания почек и мочевыводящих путей в стадии декомпенсации:
— диффузные и очаговые поражения почек
— мочекаменная болезнь.
2.12. Диффузные заболевания соединительной ткани.
2.13. Лучевая болезнь.
2.14. Болезни эндокринной системы в случае выраженного нарушения функций и обмена веществ.
2.15. Болезни ЛОР-органов:
— озена
— прочие острые и хронические тяжелые гнойно-воспалительные заболевания.
2.16. Глазные болезни:
— остаточные явления увеита (ирит, иридоциклит, хориоретинит)
— высокая миопия (6 Д и более)
— трахома
— полная слепота.
2.17. Кожные болезни:
распространенные заболевания кожи воспалительного и инфекционного характера
— генерализованный псориаз, эритродермия, экземы, пиодермия, сикоз, красная волчанка, пузырчатые дерматозы
— грибковые поражения кожи (микроспория, трихофития, фавус, эпидермофития) и внутренних органов (глубокие микозы)
— гнойничковые заболевания кожи (пиодермия, фурункулез, сикоз).
2.18. Остеомиелит острый и хронический.
2.19. Оперативные вмешательства по поводу резекции органа (желудок, почка, желчный пузырь, селезенка, яичники, матка и пр.) и трансплантации органов и тканей.
«У меня была язва давно, сейчас зарубцевалась. Я могу быть донором?»
Ответ: не можете. Это абсолютное противопоказание к донорству, не зависит от давности заболевания и результатов лечения.
Ответ: не можете. Это абсолютное противопоказание к донорству, не зависит от давности заболевания и результатов лечения.
Диспротеинемия что это у донора
Целиком донорскую кровь не используют — каждую дозу крови разделяют на компоненты, и пациент получает именно тот, который ему необходим. Таким образом, кровь одного донора может спасти жизнь нескольким людям.
Возможно избирательно получать от донора любой необходимый в данный момент компонент крови. Различают донорство цельной крови, плазмы, эритроцитов, тромбоцитов. Мы производим в нашем отделении эритроцитсодержащие компоненты крови, свежезамороженную плазму и концентрат тромбоцитов.
Почему мы просим Вас сдать кровь?
В нашей больнице больше всех требуется препаратов крови отделениям реанимации, нефрологии, гематологии, акушерства и гинекологии. Поэтому так важно, чтобы поток доноров не прерывался.
Нам всегда нужна донорская кровь – любых групп и в большом количестве. Даже если Вы хотите сдать кровь для конкретного пациента, но у Вас другая группа крови, не беда. Кровь для пациента подбирают по показателям совместимости, и если донорская кровь не подходит, то из банка крови берут подходящую, а сданная идет на ее место.
По статистике, каждый третий человек в течение своей жизни нуждается в переливании крови. И сегодня Вы можете стать донором и помочь не только своему близкому человеку, но и другим людям, которые находятся рядом с Вами.
Донорство цельной крови
Возможно избирательно получать от донора любой необходимый в данный момент компонент крови.
Донорство плазмы
Длительность процедуры в среднем составляет 45 минут. Максимальный объём одной плазмодачи не превышает 600 мл.
Полное восстановление состава крови у донора происходит на 2 сутки.
Интервал между плазмаферезами составляет не менее 14 дней. Максимальный объём сданной плазмы в год не должен превышать 12 л.
Донорство тромбоцитов
Процедура тромбоцитафереза занимает примерно 1,5 часа. Срок восстановления уровня тромбоцитов около 2 недель.
Донорство эритроцитов
Эритроциты переливают пациентам при большой потере крови, например, во время операций или родов, для лечения анемий и других заболеваний, при которых снижено кровообразование и низок собственный уровень гемоглобина.
Процедура эритроцитафереза занимает около часа и происходит так же, как и тромбоцитаферез. Срок восстановления уровня эритроцитов около 1 месяца.
Интервалы между различными видами донорства (в днях)
| Последующие процедуры | ||||
| Исходные процедуры | Кроводача | Плазмаферез | Тромбоцитаферез | Эритроцитаферез |
| Кроводача | 60 | 30 | 30 | 90 |
| Плазмаферез | 14 | 14 | 14 | 14 |
| Тромбоцитаферез (доза 500-600 мл) | 14 | 14 | 14 | 14 |
| Эритроцитаферез | 180 | 90 | 60 | 180 |
Донором крови и ее компонентов может быть каждый дееспособный гражданин, достигший возраста 18 лет, не имеющий противопоказаний к донорству крови и прошедший специальное медицинское обследование. Донорство крови и ее компонентов осуществляется исключительно на добровольных началах.
В зависимости от периодичности сдачи крови и ее компонентов доноры подразделяются на следующие категории:
Независимо от того, к какой категории относится донор, ему обеспечиваются меры социальной поддержки, в том числе и по месту его работы.
I. Абсолютные противопоказания
Гемотрансмиссивные заболевания:
Соматические заболевания:
II. Временные противопоказания
Примечание. При наличии у донора заболеваний, не вошедших в данный Перечень, вопрос о допуске к донорству решается комиссионно врачом-трансфузиологом и соответствующим(ими) специалистом(ами).
| Наименование | Срок отвода от донорства |
| 1. Факторы заражения гемотрансмиссивными заболеваниями: | |
| 1.1. Трансфузии крови, ее компонентов (исключение составляют ожоговые реконвалесценты и лица, иммунизированные к резус-фактору) | 6 месяцев |
| 1.2. Оперативные вмешательства, в т. ч. аборты (необходимо представление медицинской справки (выписки из истории болезни) о характере и дате операции) | 6 месяцев со дня оперативного вмешательства |
| 1.3. Нанесение татуировки или лечение иглоукалыванием | 1 год с момента окончания процедур |
| 1.4. Пребывание в загранкомандировках длительностью более 2 месяцев | 6 месяцев |
| 1.5. Пребывание в эндемичных по малярии странах тропического и субтропического климата (Азия, Африка, Южная и Центральная Америка) более 3 месяцев | 3 года |
| 1.6. Контакт с больными гепатитами: | |
| гепатит А | 3 месяца |
| гепатиты В и С | 1 год |
| 2. Перенесенные заболевания: | |
| 2.1. Инфекционные заболевания, не указанные в разделе «Абсолютные противопоказания»: | |
| — малярия в анамнезе при отсутствии симптомов и отрицательных результатов иммунологических тестов | 3 года |
| — брюшной тиф после выздоровления и полного клинического обследования при отсутствии выраженных функциональных расстройств | 1 год |
| — ангина, грипп, ОРВИ | 1 месяц после выздоровления |
| 2.2. Прочие инфекционные заболевания, не указанные в разделе «Абсолютные противопоказания» и п. 2.1. настоящего раздела | 6 месяцев после выздоровления |
| 2.3. Экстракция зуба | 10 дней |
| 2.4. Острые или хронические воспалительные процессы в стадии обострения независимо от локализации | 1 месяц после купирования острого периода |
| 2.5. Вегетососудистая дистония | 1 месяц |
| 2.6. Аллергические заболевания в стадии обострения | 2 месяца после купирования острого периода |
| 3. Период беременности и лактации | 1 год после родов, 3 месяца после окончания лактации |
| 4. Период менструации | 5 дней со дня окончания менструации |
| 5. Прививки: | |
| — прививка убитыми вакцинами (гепатит В, столбняк, дифтерия, коклюш, паратиф, холера, грипп), анатоксинами | 10 дней |
| — прививка живыми вакцинами (бруцеллез, чума, туляремия, вакцина БЦЖ, оспа, краснуха, полимиелит перорально), введение противостолбнячной сыворотки (при отсутствии выраженных воспалительных явлений на месте инъекции) | 1 месяц |
| — введение иммуноглобулина против гепатита В | 1 год |
| — прививка вакциной против бешенства | 2 недели |
| 6. Прием лекарственных препаратов: | |
| — антибиотики | 2 недели после окончания приема |
| — анальгетики, салицилаты | 3 дня после окончания приема |
| 7. Прием алкоголя | 48 часов |
| 8. Изменения биохимических показателей крови: | |
| — повышение активности аланин-аминотрансферазы (АЛТ) менее чем в 2 раза | 3 месяца |
| — повторное повышение или увеличение АЛТ в 2 и более раз | отстранение от донорства и направление на обследование |
| — диспротеинемия | 1 месяц |
*Приказ Министерства здравоохранения Российской Федерации от 14 сентября 2001 г №364 «Об утверждении порядка медицинского обследования донора крови и ее компонентов» и Приказ Минздравсоцразвития РФ № 175н от 16 апреля 2008 г. «О внесении изменений в Приказ здравоохранения Российской Федерации от 14 сентября 2001г. №364»
Приложение №2 к Порядку медицинского обследования донора крови и ее компонентов.
Предлагаем вам узнать подробно об этапах донации (процедуры сдачи крови).
Регистратура
Здесь донор заполняет анкету, в которой указывает сведения о состоянии своего здоровья и образе жизни. Следует взять с собой документ, удостоверяющий личность (паспорт гражданина Российской Федерации или документ о временной регистрации (не менее 6 месяцев), удостоверение личности для военнослужащих).
Для не граждан РФ нужно подтверждение пребывания в России год до донации и год после донации.
 |  |
Медосмотр
Взятие от донора крови и ее компонентов допустимо только при условии, если его здоровью не будет причинен вред. Возможно также, что человек не может стать донором из-за перенесенных или имеющихся заболеваний. Поэтому перед каждой сдачей крови обязательно проводится бесплатное медицинское обследование.
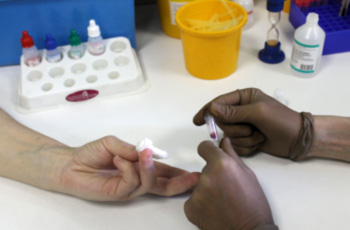
Лаборатория: анализ крови
По капле крови, взятой из пальца, лаборант определяет группу крови, резус-фактор, уровень гемоглобина в крови и другие показатели. От результатов этого анализа зависит, сможет ли человек в этот день стать донором.
 |  |
Прием терапевта
Врач-терапевт осматривает донора, измеряет частоту пульса и артериальное давление, изучает анкету, задает дополнительные вопросы о его здоровье, образе жизни и привычках. Следует максимально полно отвечать на вопросы врача и не скрывать информацию о перенесенных заболеваниях, временном нездоровье и принимаемых лекарствах. Данные о состоянии здоровья донора, вид донорства и объем взятия крови или ее компонентов заносятся в медицинскую документацию, Если врач не находит противопоказаний, он допускает донора к сдаче крови.
 |  |
Питание донора
Перед сдачей крови донор должен восполнить предстоящую потерю жидкости в организме. Поэтому в буфете ему предлагают чай или другой напиток, а также печенье или булочку.
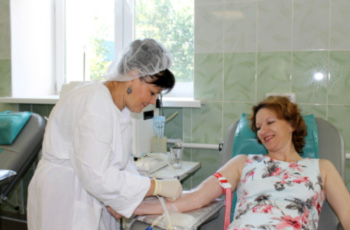
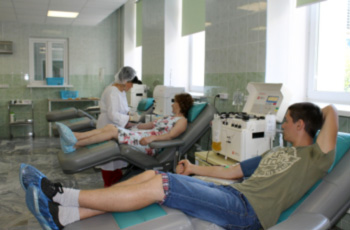
Процедура сдачи крови или ее компонентов
Процедура осуществляется в максимально комфортных для донора условиях, в специальном донорском кресле. На предплечье накладывается резиновый жгут, кожа дезинфицируется, после чего производится процедура забора крови или ее компонентов, при этом используются только стерильные одноразовые инструменты. После окончания процедуры на локтевой сгиб накладывается повязка, которую можно будет снять через 4 ч.
 |  |
Можно сдавать не цельную кровь, а ее компоненты, например, плазму (процедура называется плазмаферез), или тромбоциты (тромбоцитаферез).
Получение справки о сдаче крови в регистратуре
Дорогие доноры!
Мы очень просим вас через 6 месяцев после сдачи цельной крови снова прийти в отделение переливания крови ГКБ № 52. Плазма, которую выделили из вашей цельной крови, только в том случае может быть перелита пациенту, если донор через полгода сдаст анализы крови на ВИЧ, сифилис и вирусные гепатиты, тем самым подтвердив безопасность сданной им крови. Если на момент сдачи крови донор не знал о присутствии инфекции в организме, спустя 6 месяцев эти возбудители инфекций могут быть обнаружены именно в плазме. Вот почему повторный визит донора цельной крови очень важен.
И, кроме того, мы будем рады видеть вас в числе безвозмездных доноров!
При подготовке статьи использованы материалы сайта www.yadonor.ru
Безопасно ли донорство для здоровья?
Для любого здорового взрослого человека процесс донации абсолютно безопасен и не наносит вреда организму.
Более того, сдача крови или её компонентов полезна для здоровья доноров:
При донорстве крови или ее компонентов невозможно заразиться гепатитом, ВИЧ или другими инфекциями. Все инструменты, иглы и системы переливания, используемые при донации, одноразовые. Упаковка с инструментами вскрывается в присутствии донора, а после применения сразу утилизируется.
Сколько крови забирается во время кроводачи?
Стандартная доза при донации – 450 мл крови (это примерно 10% от общего объема крови).
Болезненна ли процедура дачи крови?
Ощущения от процедуры индивидуальны. Многие доноры не обнаруживают никаких изменений в своем самочувствии. Напротив, практически каждый донор ощущает массу положительных эмоций от осознания того, что решился, совершил доброе дело, помог спасти чью-то жизнь. Тем не менее, рекомендуется воздержаться от нагрузок в день сдачи крови и воспользоваться заслуженным выходным днем.
Почему кровь рекомендуется сдавать утром?
Это правило соблюдается в интересах донора. Установлено, что на кровопотерю организм лучше реагирует именно в утренние часы.
Какие исследования крови проводятся перед донацией?
Перед донацией донор направляется в лабораторию для проведения первичного лабораторного исследования крови: определение уровня гемоглобина, группы крови, количества эритроцитов, тромбоцитов и ряда других показателей.
После донации донорская кровь и ее компоненты исследуются на:
Рекомендации по питанию перед донацией
Не следует сдавать кровь натощак. В день сдачи крови рекомендуется лёгкий завтрак: сладкий чай с вареньем, сок, морс, компот, минеральная вода, хлеб, сухари, сушки, отварные крупы, макароны, овощи и фрукты.
Рекомендации по режиму
Не следует сдавать кровь после ночного дежурства или бессонной ночи.
Не планируйте сдачу крови в период экзаменационной сессии, перед соревнованиями, в период интенсивной работы.
Непосредственно после дачи крови необходимо отдохнуть в течение 10-15 минут. При возникновении головокружения или слабости необходимо обратиться к медицинскому персоналу отделения переливания крови.
В течение двух суток лучше не подвергаться усиленным физическим нагрузкам. Важно обильно и регулярно питаться, пить больше жидкости. Ограничений по вождению автомобиля в день донации нет.
Почему в течение года нужно сдать кровь повторно?
Для обеспечения безопасности плазма крови подвергается карантину. Через 6 месяцев после кроводачи донор проходит повторное исследование, по результатам которого сданная донором плазма передается в стационары города. Для этого мы просим доноров прийти в отделение переливания крови и сдать кровь еще раз.
Как часто можно сдавать кровь?
После сдачи крови должно пройти не менее 60 дней, прежде чем донор сможет снова сдавать кровь.
После сдачи крови должно пройти не менее 30 дней, прежде чем донор сможет сдавать плазму.
После сдачи плазмы должно пройти не менее 14 дней, прежде чем донор сможет снова сдавать плазму или кровь.
После пяти регулярных донаций крови рекомендуется делать перерыв (не менее 2 месяцев).
Мужчины могут сдавать кровь не более 5 раз в год, женщины – не более 4 раз в год.
Какие справки выдаются донору после донации?
В соответствии со ст. 186 Трудового кодекса РФ, в день сдачи крови и ее компонентов, а также в день связанного с этим медицинского обследования работник освобождается от работы.
В случае сдачи крови и ее компонентов в период ежегодного оплачиваемого отпуска, в выходной или нерабочий праздничный день работнику по его желанию предоставляется другой день отдыха. После каждого дня сдачи крови и ее компонентов работнику предоставляется дополнительный день отдыха. Указанный день отдыха по желанию работника может быть присоединен к ежегодному оплачиваемому отпуску или использован в другое время в течение года после дня сдачи крови и ее компонентов.
Кадровый донор 2 раза в год проходит медицинское обследование по месту жительства или работы и предоставляет в отделение переливания крови следующие справки о своем здоровье:
Предложение о статусе кадрового донора делает врач отделения переливания крови после 3-х безвозмездных кроводач в течение года. Контактная информация кадрового донора есть у сотрудников отделения переливания крови, и такого донора могут в любой момент, но не чаще установленных норм, пригласить на кроводачу (максимально допустимое число кроводач в году у мужчин составляет 5 раз, у женщин – 4).
В соответствии с Федеральным законом от 20.07.2012 №125-ФЗ «О донорстве крови и ее компонентов», приказом Министерства здравоохранения Российской Федерации от 26.04.2013 №265-Н «О случаях возможности замены бесплатного питания донора крови и/или ее компонентов денежной компенсацией и порядке установления ее размера» и постановлением Правительства Москвы от 16 июня 2015г. № 356-ПП «Об установлении величины прожиточного минимума в городе Москве за I квартал 2015 года» размер денежной компенсации в день сдачи крови составляет 1212 рублей.
Доноры, сдавшие безвозмездно кровь и (или) ее компоненты (за исключением плазмы крови) 40 и более раз или плазму крови 60 и более раз, награждаются нагрудным знаком «Почетный донор России» в порядке, установленном Правительством РФ.
Меры социальной поддержки для лиц, награжденных нагрудным знаком «Почетный донор России» (в ред. Федерального закона от 20.07.13 № 125-ФЗ):
Лица, награжденные знаком «Почетный донор России», имеют право на:
Граждане РФ, награжденные нагрудным знаком «Почетный донор СССР» и постоянно проживающие на территории РФ, имеют право на меры социальной поддержки, определенные для граждан, награжденных знаком «Почетный донор России».
Лица, награжденные нагрудным знаком «Почетный донор СССР», а также нагрудным знаком «Почетный донор России», пользуются правом на присвоение звания «Ветеран труда».
Законом предусмотрено, что донация любого клеточного компонента (эритроцитов, тромбоцитов или гранулоцитов) приравнивается к донации цельной крови.
При смешанной форме донаций доноры, сдавшие безвозмездно:
На основании Постановления Правительства Москвы от 30 декабря 2008 года № 1282-ПП «О почетном доноре Москвы» (с изменениями на 1 марта 2016 года) нагрудным знаком «Почетный донор Москвы» награждаются граждане Российской Федерации, сдавшие безвозмездно кровь и (или) ее компоненты (кроме плазмы крови) 20 и более раз (до 40), либо кровь и (или) ее компоненты 13 и более раз и плазму крови в общем количестве крови и (или) ее компонентов и плазмы крови 20 и более раз (до 40), либо кровь и (или) ее компоненты менее 13 раз и плазму крови в общем количестве крови и (или) ее компонентов и плазмы крови 30 и более раз (до 60), либо плазму крови 30 и более раз (до 60) в медицинских организациях и научных организациях государственной системы здравоохранения города Москвы.
То есть, если донор сдавал кровь в учреждениях здравоохранения Федерального подчинения, эти донации будут учтены при получении знака Почетный донор России, НО НЕ МОСКВЫ.
Граждане Российской Федерации, не имеющие места жительства в городе Москве, также имеют право на награждение нагрудным знаком «Почётный донор Москвы» при условии соблюдения требований к донациям.
Льготы и выплаты
Граждане, имеющие место жительства в городе Москве и награжденные нагрудным знаком «Почётный донор Москвы», имеют право на следующие меры социальной поддержки:
С 1 сентября 2014 года до 1 марта 2015 года право на бесплатный проезд на городском пассажирском транспорте Почётные доноры Москвы могли реализовать только с помощью льготных билетов на 3 дня, которые они получали в кассах московского метрополитена и в специализированных киосках ГУП «Мосгортранс».
С 1 марта 2015 года Почётные доноры Москвы, имеющие место жительства в городе Москве, имеют право на получение социальной карты москвича. Для получения вышеуказанной карты Почётные доноры Москвы должны обратиться с полным пакетом документов в любой Многофункциональный центр предоставления государственных и муниципальных услуг города Москвы.
В первый год с момента получения удостоверения «Почётный донор Москвы» вышеуказанные меры социальной поддержки предоставляются на основании удостоверения «Почётный донор Москвы». В дальнейшем, во второй год и последующие годы — на основании удостоверения «Почётный донор Москвы» и документов, подтверждающих сдачу крови не менее 3 раз или плазмы не менее 7 раз ежегодно в медицинских организациях и научных организациях государственной системы здравоохранения города Москвы.
По состоянию на 1 января 2016 года нагрудным знаком «Почётный донор Москвы» награжден 1091 человек.
Донорство костного мозга – сложная проблема, гораздо сложнее, чем донорство крови. Вероятность тканевой совместимости между конкретным больным и случайно взятым посторонним человеком очень мала. Чтобы с достаточно высокой вероятностью найти подходящего донора, нужно вести поиск среди десятков и сотен тысяч людей. Именно для этого в различных странах функционируют регистры доноров костного мозга. Это означает, что многим тысячам добровольцев делается так называемое типирование (определение нужных HLA-белков), результаты заносятся в базу данных, и когда нужно найти донора для кокретного пациента, то его можно предварительно подобрать именно по этой базе данных, а затем уточнить совместимость, проведя дополнительные анализы.
Самые крупные регистры насчитывают миллионы потенциальных доноров костного мозга, в российском пока лишь 63 тысячи. Поиски доноров в регистрах других стран стоят достаточно дорого, к тому же найти донора для некоторых национальностей, которые проживают только на территории России, просто невозможно. Именно поэтому так важно, чтобы как можно большее количество людей вошли в единую базу.
Когда нужна трансплантация костного мозга
Трансплантация костного мозга (ТКМ) используется, прежде всего, при лечении онкологических заболеваний, таких как лейкозы, поражения лимфатической системы, нейробластома, а также при апластической анемии и ряде наследственных дефектов крови. Трансплантация клеток костного мозга от донора является порой единственным шансом на излечение.
Что такое пересадка костного мозга?
Под пересадкой костного мозга понимается на самом деле трансплантация гемопоэтических стволовых клеток. Гемопоэтические (кроветворные)стволовые клетки образуются в костном мозге человека и являются родоначальниками всех клеток крови: лейкоцитов, эритроцитов и тромбоцитов.
Кто может стать донором?
Любой здоровый гражданин РФ в возрасте до 45 лет.
Как происходит типирование костного мозга?
Для определения HLA-генотипа (типирования) у вас возьмут пробирку крови. Образец крови (до 10 мл) человека, желающего стать донором кроветворных клеток, исследуют в специализированной лаборатории. Информация о типировании вносится в Российский регистр доноров гемопоэтических клеток.
Что происходит после внесения данных в регистр?
При появлении пациента, которому необходимо выполнить трансплантацию костного мозга, его данные HLA-генотипа сравнивают с данными потенциальных доноров, имеющихся в регистре. В результате может быть подобран один или несколько «совместимых» доноров. Потенциальному донору сообщают об этом, и он принимает решение, становиться или нет реальным донором. Для потенциального донора вероятность стать донором реальным составляет не более 1%.
Каковы шансы, что потенциальный неродственный донор будет найден?
Около 80% всех пациентов имеют хотя бы одного потенциального донора на стадии предварительного поиска. Этот процент постоянно растет (в 1991 году был 41%), поскольку во многих странах мира прикладываются большие усилия как на государственном уровне, так и на уровне общественных организаций с тем, чтобы увеличить число потенциальных неродственных доноров и учесть при этом все расовые и национальные группы.
Может ли потенциальный донор отказаться от донорства?
Иногда потенциальный донор, подходящий по всем показателям, может решить не становиться донором реальным. Есть ряд причин отказаться от донорства, включая нездоровье, затраты времени и сил, страх перед риском осложнений или болезненностью процедур. Как доброволец, потенциальный донор не связан никакими обязательствами. Тем не менее, поскольку от решения потенциального донора зависит человеческая жизнь, значение такого решения объясняется потенциальному донору многократно и с самого начала. Изменение решения в последнюю минуту может привести к фатальным последствиям для больного, ждущего донорский костный мозг. Донорство накладывает на человека серьезные обязательства. Большинство потенциальных доноров идут до конца, взвесив все «за» и «против» и поняв важность своего решения не только для пациента, но и для самих себя.
Как происходит процедура донации стволовых клеток?
Есть два варианта. Вы жертвуете либо некоторое количество своего костного мозга, либо стволовые клетки из крови. Выбор, как правило, диктуется медицинской необходимостью.
Если донор сдает костный мозг, то под наркозом производится прокол тазовой кости, при этом обычно наносится от 4 до 9 крошечных надрезов в тазовой области, настолько малых, что последующее наложение швов не требуется, и затем хирургической иглой забирается необходимое количество костного мозга. Процедура занимает около 30 минут. Костный мозг донора полностью восстанавливается через несколько недель. После такой процедуры донор несколько дней в специализированном стационаре находится под наблюдением врача.
Если же донор сдает периферические клетки крови, то за несколько дней до сдачи крови нужно начать принимать специальный препарат, способствующий выходу стволовых клеток из костного мозга в кровь. Дело в том, что стволовые клетки берутся из кровяного русла в ходе процесса, называемого аферез (похожий на донорство плазмы или тромбоцитов), когда кровь из вены на одной руке проходит через специальный прибор для сепарации гемопоэтических стволовых клеток и возвращается в кровяное русло через вену на другой руке. Разумеется, эта процедура производится в стерильных условиях. Нужно провести 5-6 часов в относительно неподвижном состоянии, но нет необходимости ни в госпитализации, ни в анестезии. Восстановление взятых клеток проходит за 7-10 дней.
Есть ли риск для здоровья донора?
Почему желающих стать донором костного мозга так мало и что делать?
Главное – элементарный ликбез. Многие просто не понимают, что значит быть донором костного мозга. Они считают, что это процедура, связанная с распиливанием костей и извлечением жизненно важного органа. Важно объяснять, что для донора забор клеток костного мозга не представляет опасности и он восстановится в нужном количестве уже через несколько дней.
Вступление в регистр потенциальных доноров костного мозга в ГКБ №52
Отделение переливания крови ГКБ№52 подключилось к созданию национального регистра потенциальных доноров костного мозга. Теперь все доноры, пришедшие на донацию, могут пройти типирование и попасть в регистр.
Для вступления в регистр требуется:
Запись на донацию проводится по телефону «горячей» линии ДЗМ +7 (495) 870-45-16.
Размер выплаты за каждую донацию «антикоронавирусной плазмы» в объеме не менее 300 мл и не более 600 мл установлен из расчета 2 500р. за каждые 150 мл плазмы либо 10 000р. за 600 мл плазмы (Приказ ДЗМ от 16.11.2021 № 827)