для чего нужна брюшная присоска
Класс сосальщики
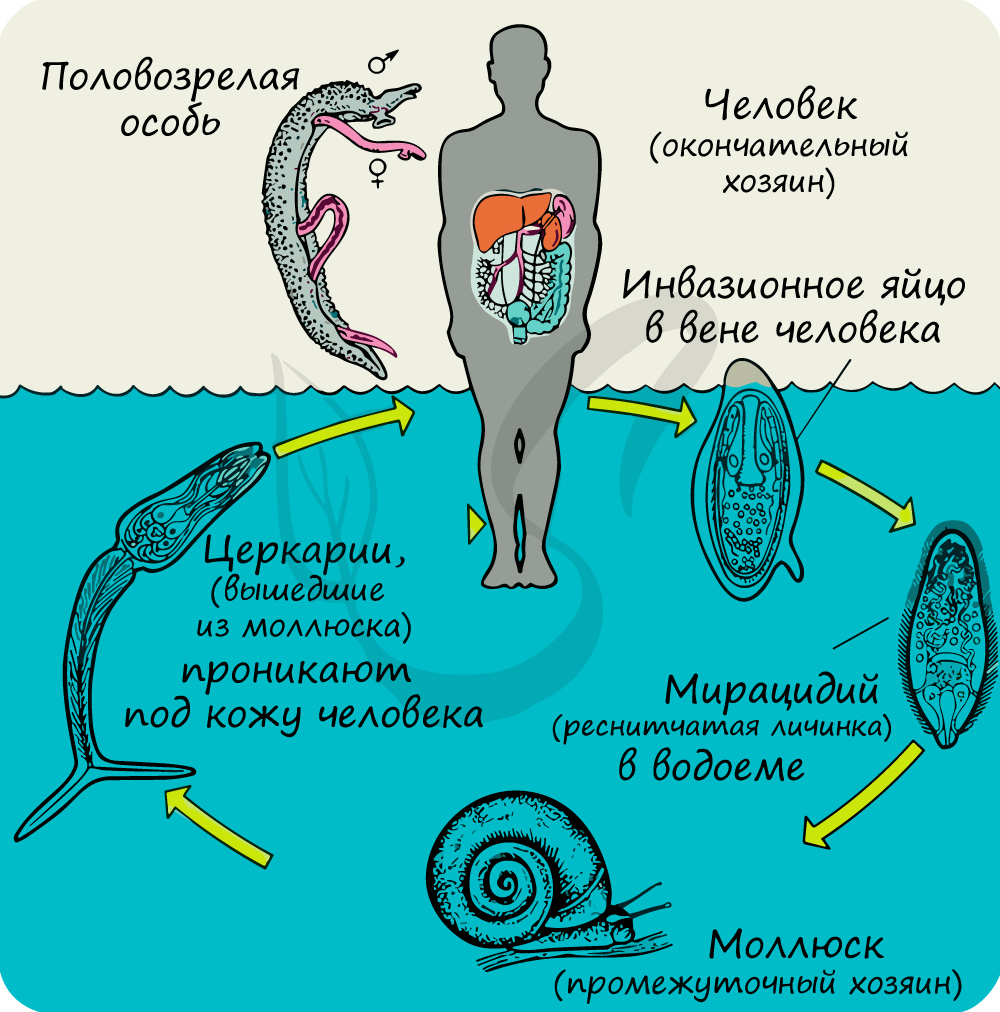
Жизненный цикл сосальщиков включает несколько хозяев и закономерное чередование не менее трех поколений. В этой статье мы коснемся самых распространенных возбудителей: печеночного и кошачьего сосальщиков, шистосом.
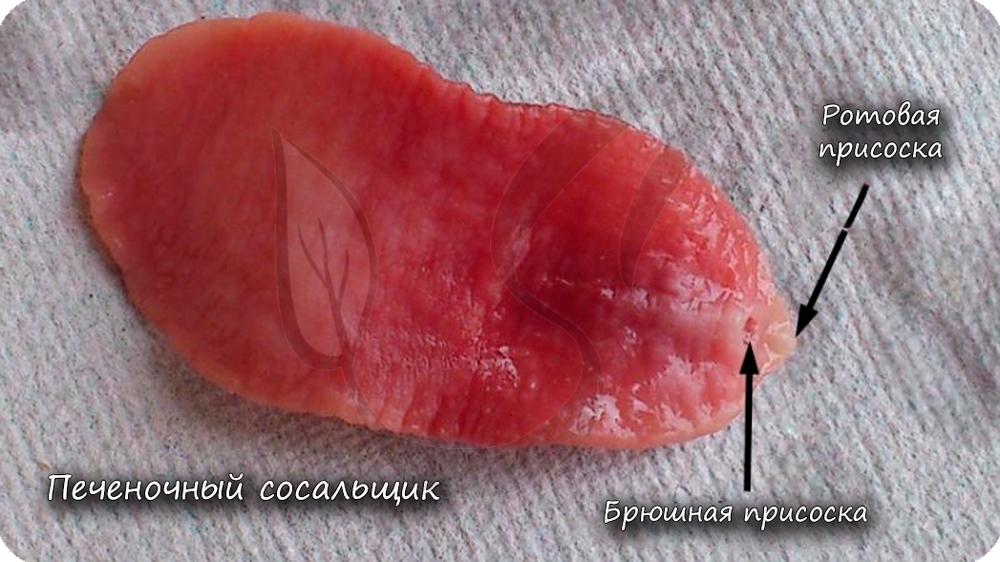
Печеночный сосальщик
Профилактика состоит в фильтрации или кипячении воды, соблюдении правил гигиены, недопустимости мытья фруктов и овощей в воде из прудов, рек.
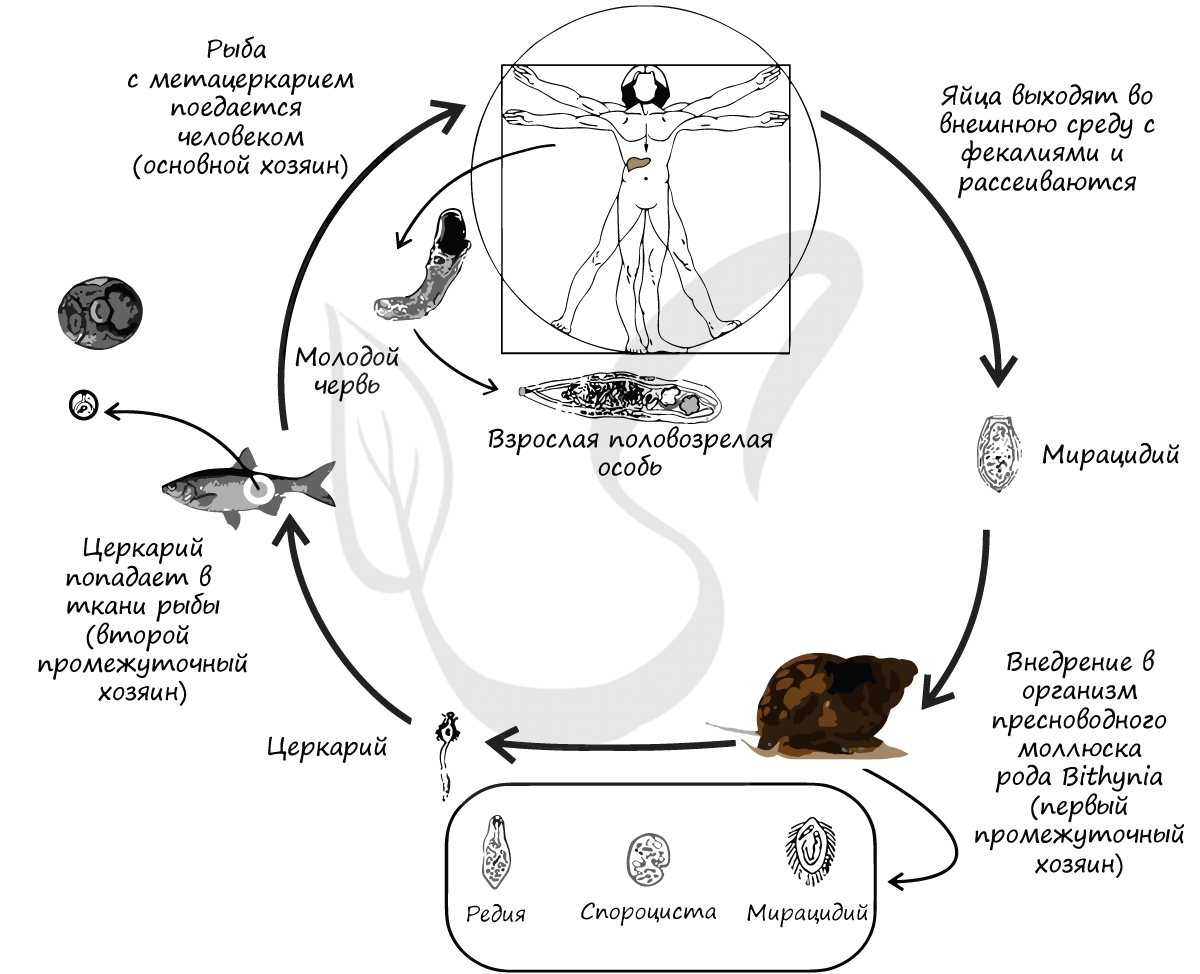
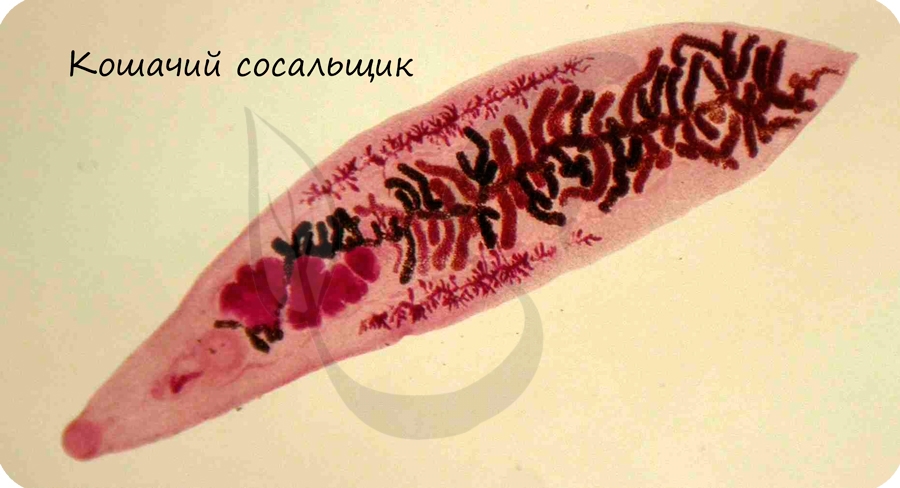
Кошачий (сибирский) сосальщик
Попав в желудочно-кишечный тракт человека, метацеркарий развивается во взрослую половозрелую особь. Цикл замыкается.
Для человека инвазионной стадией является метацеркарий в рыбе. Заражение происходит при употреблении в пищу непрожаренной или сырой рыбы. Профилактика заключается в полноценной термической обработке рыбы, недопустимости употребления в пищу сырой, вяленой и малосольной рыбы, которая не проходила санитарный контроль.
Общественная профилактика (запомните эти универсальные фразы для многих паразитозов) состоит в санитарно-просветительской работе с населением, охране водоемов от загрязнения фекалиями.
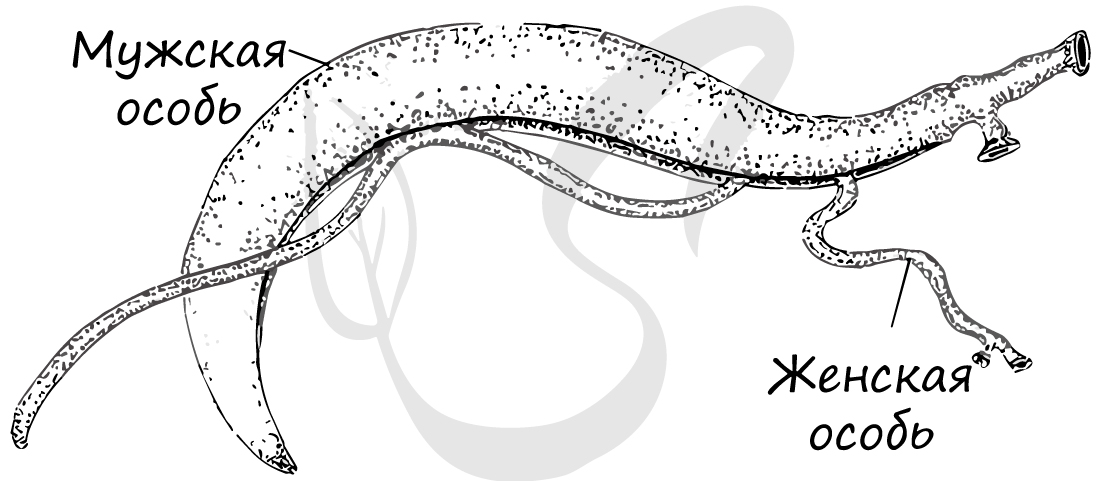
Шистосомы
Половозрелая особь достигает 2 см в длину. Интересен тот факт, что шистосомы это раздельнополые организмы (хотя вам известно, что большей частью тип плоские черви представлен гермафродитами).
Инвазионной стадией для человека является церкарий (хвостатая личинка), плавающий в водоеме. Заражается человек при купании в таком водоеме или заглатывании воды с церкариями из него. Профилактика состоит в охране водоемов от загрязнения фекалиями, уничтожении паразитов, запрете купания в зараженных водоемах.
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
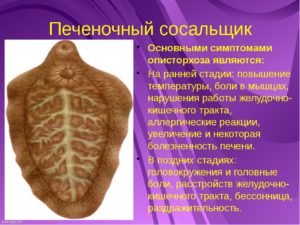
Печеночный сосальщик: симптомы заражения человека
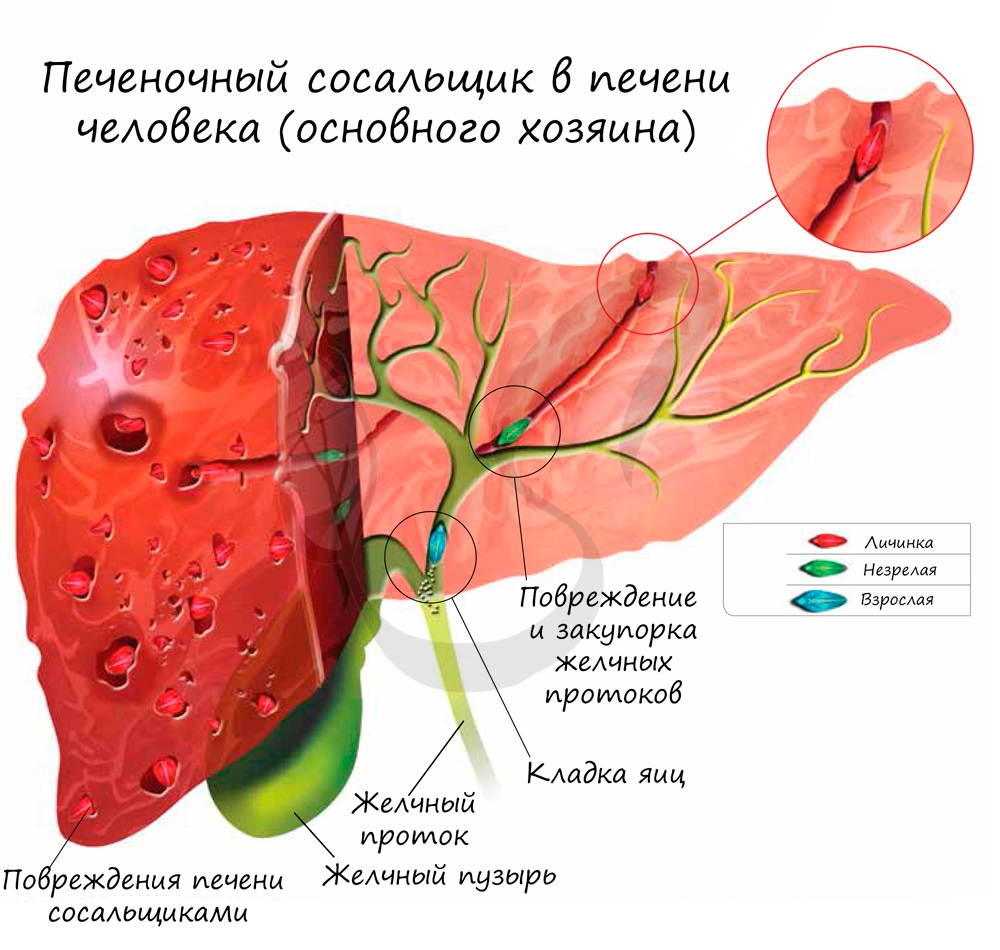
Печеночный сосальщик – это паразит, плоский червь, размер которого от 3 до 5 см в длину. Он способен закрепляться брюшной и ротовой присосками к организму человека в гепато-билиарной системе. Это система, которая включает в себя поджелудочную железу, печень, желчный пузырь и его протоки. Особенностью данного паразита является то, что печеночный сосальщик у человека проявляется нарушениями в гепато-билиарной системе, причину которых сложно установить.
Обычно диагностика по поводу этого заражения назначается в тех случаях, когда медикаментозное лечение заболеваний указанных органов не дает никакого эффекта. В медицинском центре Ейска «Сенситив» можно пройти диагностику на наличие или отсутствие в организме этого паразита.
Жизненный цикл печеночного сосальщика
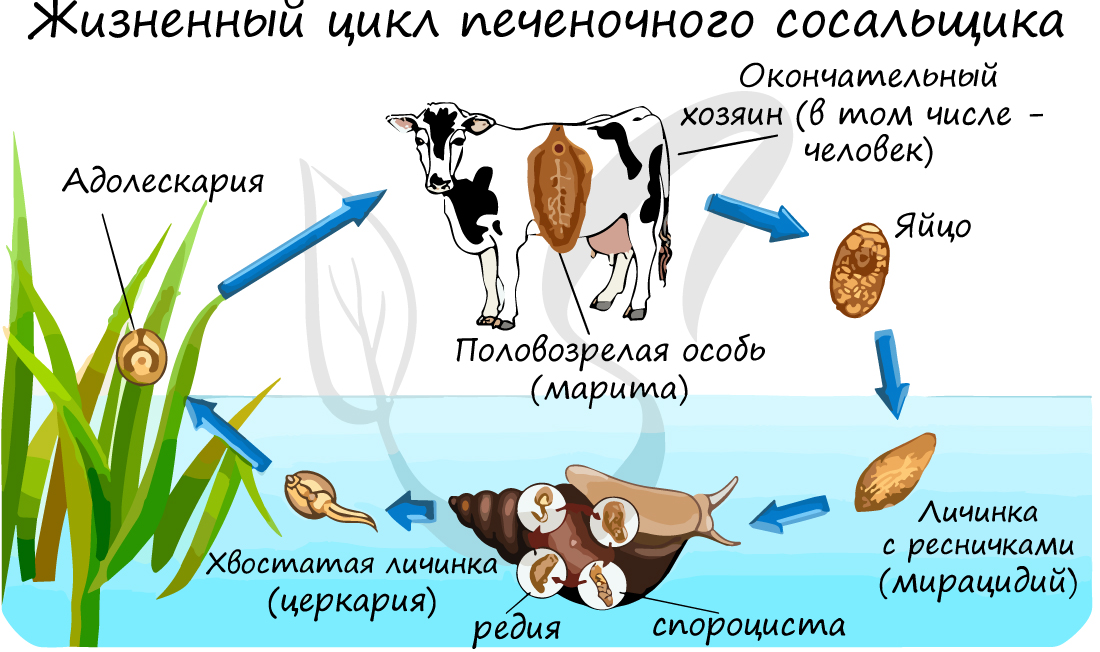
Чтобы понять, как проявляется печеночный сосальщик у человека, следует рассмотреть жизненный цикл паразита. Яйца сосальщика попадают с испражнениями в пресные водоемы, где обретают первого хозяина – улиток. Внутри улитки происходит рост и развитие паразита, затем он покидает организм промежуточного хозяина, и попадает в организм следующего хозяина – рыбу, обитающую в пресных водоемах. Это лещи, плотва, сазаны, красноперки, елец.
Когда эта рыба употребляется в полусыром виде (не просоленной или не прожаренной), паразит проникает в организм человека, который становится постоянным хозяином. Так человек приобретает заболевание – описторхоз. С током крови печеночный сосальщик попадает в протоки желчного пузыря, закрепляется там, и достигает половой зрелости. Процесс размножения начинается уже через месяц после попадания в организм человека. Заражение от человека человеком возможно через не кипяченную воду, например.
Симптомы печеночного сосальщика у человека
Первоначально печеночный сосальщик у человека проявляется уже через 2-4 недели после заражения. Обычно симптомы проявляются синдромом интоксикации:
Если при этих проявлениях не пройдена диагностика на выявление паразита, то описторхоз становится хроническим, и без ярко выраженной симптоматики паразит будет существовать в организме хозяина около 20 лет.
Насторожить должны специфические симптомы печеночного сосальщика у человека: желтушность кожи, боли в эпигастральной области, особенно справа, сыпь и зуд кожных покровов. Далее со временем симптомы преобразуются в те, что схожи с симптомами гастродуоденита или панкреатита.
Лабораторные исследования описторхоза
Врача медицинского центра Ейска «Сенситив» насторожит, если у пациента, при наличии выше указанных симптомов, в анализах будут проявлены:
Осложнения описторхоза
Длительное отсутствие лечения заражения печеночным сосальщиком у человека приводит к целому ряду серьезных патологий, которые во многих случаях заканчиваются летальным исходом:
В медицинском центре Ейска «Сенситив» вы можете пройти диагностику по поводу этого заболевания, если у вас есть указанные выше симптомы, а также получить консультацию врача.
Перитонеальный диализ
Катетер брюшной полости врачи устанавливают для перитонеального диализа – очистки крови внутри организма, которую пациент может выполнять самостоятельно в домашних условиях. Перитонеальный катетер – это тонкая пластиковая трубка размером с карандаш, которую вводят в брюшную полость через переднюю стенку живота. Основным показанием к установке катетера для перитонеального диализа является хроническая почечная недостаточность. В Юсуповской больнице созданы все условия для лечения пациентов с заболеваниями почек:
В клинике терапии работают профессора и врачи высшей категории. Терапевты принимают коллегиальное решение в отношении тактики лечения пациентов. Все тяжёлые случаи заболевания обсуждаются на заседании экспертного совета. Грамотный медицинский персонал профессионально выполняет все процедуры и осуществляет уход за пациентами. Родственники имеют возможность находиться в палате совместно с больным.
Показания и противопоказаний к установке перитонеального катетера
Перитонеальный диализ предоставляет вполне реальные возможности мобильной очистки крови. После проведения катетера через брюшную полость кровь очищается не через внешний фильтр, а через брюшину пациента. Брюшина – это тонкая серозная оболочка, расположенная на внешней поверхности полостных органов и внутренней стенке брюшной. Она является изумительным мембранным фильтром. Исключительное преимущество установки катетера через брюшную полость – сохранение подвижности и самостоятельности пациента на весь продолжительный период очищения крови.
Перитонеальный диализ показан следующим пациентам:
Перитонеальный катетер не устанавливают при наличии спаек в брюшной полости, а также увеличении внутренних органов, установленных низких фильтрационных характеристиках брюшины, наличии дренажей в брюшной полости (колостомы, цистостомы). Катетер брюшной полости не устанавливают пациентам с гнойными заболеваниями кожи в области брюшной стенки, страдающим психическими расстройствами, не позволяющими больному правильно провести сеанс перитонеального диализа, и ожирением, когда эффективность очистки крови ставится под сомнение.
Техника установки перитонеального катетера
Для проведения перитонеального диализа необходимо установить в брюшную полость катетер. Фото можно увидеть в интернете. Перитонеальный катетер должен находиться в области малого таза, иначе возникают трудности в обмене диализирующего раствора. Существует несколько способов проведения катетера через брюшную полость.
Процедуру установки перитонеального катетера выполняют следующим способом:
Указанный способ установки перитонеального катетера является травматичным. Рана заживает 1-4 недели. Катетер через брюшную полость невозможно провести пациентам, подвергавшимся операциям на брюшной полости, при наличии спаек. Высока вероятность повреждения проводником внутренних органов, так как его вводят вслепую.
Перитонеальный катетер также устанавливают с помощью специального набора инструментов, который включает:
Мини стилетом производят прободение брюшной полости. В образовавшееся отверстие вводят лапароскоп и нагнетают стерильный воздух. Проводят осмотр брюшной полости. Лапароскоп с канюлей проводят к месту предполагаемой установки катетера. После этого их удаляют. Затем с помощью стилета, установленного в дилататоре, по проводнику в брюшную полость вслепую без лапароскопического контроля вводят катетер.
Метод имеет ряд недостатков:
С помощью этого метода невозможно проводить перитонеальный диализа у пациентов с предшествующими операциями на брюшной полости, поскольку не производится иссечение спаек. Методика выполнима только при наличии прямого катетера.
Профилактика осложнений установки перитонеального катетера
Для того чтобы предотвратить осложнения установки перитонеального катетера, манжету дальней части катетера предварительно прошивают кисетным швом, оставляя 2 свободных конца нити. Катетер вводят в брюшную полость под контролем лапароскопа и с помощью специального устройства фиксируют к брюшине. Затем осуществляют сквозной прокол тканей передней брюшной стенки, нажимают на рукоятку и выводят в брюшную полость нитевидную петлю.
С помощью зажима вдевают в неё один из свободных концов нити и обратным ходом устройства выводят его на поверхность кожи. Аналогичным образом выводят второй свободный конец нити и завязывают узел. Его который погружают через пункционное отверстие под кожу. Устройство с фиксированной в нём нитью устанавливают на уровне проекции удалённой части катетера, насквозь прокалывают ткани, выводят в брюшную полость петлю с нитью. Из неё вокруг дальней части катетера формируют петлю. Конец нити вдевают в петлю и после выведения устройства на поверхность завязывают узел.
Получите консультацию по установке перитонеального катетера, позвонив по телефону Юсуповской больницы. Специалисты контакт-центра клиники ответят на все ваши вопросы.
Лечение грыж передней брюшной стенки
5.00 (Проголосовало: 2)
Что такое грыжа?
Из чего состоит брюшная стенка и какова ее роль?
Передняя брюшная стенка состоит из трех слоев боковых мышц и располагающейся продольно в центре прямой мышцей живота. Мышечные структуры покрыты соединительнотканными прослойками – листками апоневроза. Снаружи мышечный каркас покрыт подкожно-жировой клетчаткой и кожей, а изнутри выстлан специальным гладким слоем эпителиальной ткани – брюшиной. Все структуры вместе удерживают органы внутри брюшной полости.
Как образуются грыжи?
Грыжи возникают в области «слабых мест» передней брюшной стенки, под воздействием внутрибрюшного давления. Факторы, вызывающие его повышение, называются производящими и к ним относят: физическую нагрузку, кашель, роды и все те случаи, когда напрягается брюшной пресс.
Повышенный риск возникновения грыж наблюдается у людей с предрасполагающими факторами: с синдромом слабости соединительной ткани, при повреждении нервов, иннервирующих брюшную стенку, а также при наличии послеоперационных рубцов.
Из чего состоит грыжа?
Все грыжи, независимо от локализации и размеров, имеют общее строение и состоят из следующих компонентов:
Какие бывают грыжи?
В зависимости от анатомического расположения выделяют наружные и внутренние грыжи. К наружным относятся:
Отдельно рассматривают грыжи, которые образуются внутри брюшной полости. При таких грыжах внутренние органы могут располагаться в карманах брюшины или проникать в грудную полость через отверстия диафрагмы.
В зависимости от размеров грыжи подразделяются на:
Также различают грыжи по степени развития:
По клиническому течению грыжи подразделяются на:
Какие у грыжи симптомы?
На начальных этапах грыжа может проявляться возникновением неприятных ощущений или незначительной боли при физической нагрузке, в месте грыжеобразования. По мере истончения апоневроза или ослабления тканей передней брюшной стенки, появляется безболезненное выпячивание, исчезающее при надавливании на него. С каждым новым эпизодом повышения внутрибрюшного давления, грыжевые ворота будут увеличиваться в размере, а мешок- растягиваться от увеличения объема содержимого.
Для наружных грыж живота, протекающих без осложнений, характерны такие общие симптомы как: наличие грыжевого выпячивания, неприятные ощущения в области грыжи, нарушение функции органов, составляющих грыжевое содержимое.
Чем опасна грыжа?
Любая грыжа опасна развитием осложнений. Самое грозное осложнение грыжи – это ущемление. Оно возникает, когда нарушается кровоснабжение содержимого грыжевого мешка и происходит омертвление тканей.
Не менее тяжелым осложнением является кишечная непроходимость. В результате длительного нахождения кишечных петель внутри грыжевого мешка происходит их пережатие, нарушение продвижения по ним кишечного содержимого и формирование кишечной непроходимости.
Очень важно понимать, что развитие осложнений может произойти внезапно, на фоне полного благополучия: в отпуске, на даче, во время путешествия – в тех ситуациях, когда квалифицированная медицинская помощь труднодоступна или недоступна вовсе. Лечение осложнений грыж требует экстренного вмешательства, а промедление может приводить к резкому ухудшению состояния человека и значительно ухудшать прогноз от запоздалого лечения.
Поэтому лучше избавиться от грыжи до развития осложнений.
Лечение грыжи
Полностью избавиться от грыжи возможно только хирургическим способом. Существуют также консервативные методы облегчения состояния при грыже, однако их использование возможно исключительно при наличии противопоказаний к операции.
К противопоказаниям к плановому хирургическому лечению относятся тяжелые сопутствующие заболевания, злокачественные процессы в запущенных стадиях, остро протекающие заболевания и беременность. Важно отметить, что осложненные грыжи необходимо оперировать в неотложном порядке по жизненным показаниям.
Чем меньше размер грыжи, тем проще операция как для хирурга, так и для пациента. В свою очередь, лечение гигантских грыж представляет собой большую проблему хирургии и нуждается в применении нестандартных подходов ее ликвидации.
Какие бывают методы пластики передней брюшной стенки?
Методы пластики бывают натяжными и ненатяжными.
Натяжным называется вид пластики, выполняемый собственными тканями пациента. Этот метод получил такое название, потому что, для ликвидации грыжевого дефекта, ткани необходимо «подтянуть» и сшить друг с другом.Сформированное натяжение тканей может явиться причиной болевого синдрома после операции и следствием возможного рецидива.На современном этапе развития медицины, данный способ закрытия грыжевых дефектов значительно уступает ненатяжным методикам.
Ненатяжная пластика подразумевает использование современных сетчатых протезов для укрепления передней брюшной стенки. Протез представляет собой полипропиленовую сеть, которая за счет своей гибкости, прочности и высокой степени «прорастаемости» тканями показала свою надежность и безопасность при использовании в пластике грыж. Сетчатые протезы бывают разных размеров, от маленьких диаметром 5 см для пупочных грыж, до больших 50 х 50 см для гигантских послеоперационных грыж. Современные трехмерные сетчатые системы позволяют не только укрепить грыжевой дефект в виде «заплатки», но полностью заполнить его, значительно снижая риск рецидива. В некоторых ситуациях устанавливается специальная сетка, поверхность которой покрыта специальным составом, позволяющим ей безопасно контактировать с органами брюшном полости и избежать образования спаек между ними.
Операция грыжесечения открытым способом состоит из нескольких этапов:
Можно ли прооперировать грыжу без разрезов, используя при этом современные сетчатые протезы?
На данный момент, лапароскопическая герниопластика является операцией выбора для лечения различного типа грыж. Эта операция выполняется через проколы в передней брюшной стенке. Хирург вводит в брюшную полость видеокамеру и, при помощи дополнительно введенных манипуляторов, освобождает грыжевой мешок от содержимого. Вторым этапом хирург отделяет брюшину грыжевого мешка от тканей передней брюшной стенки, рассекает его и укладывает на грыжевые ворота специальный сетчатый протез. Затем, сверху сетка укрепляется ранее отделенной брюшиной.
Благодаря этому протез не образует сращений с внутренними органами. Данный метод пластики позволяет избежать натяжения тканей и во много раз снижает вероятность рецидива.Отсутствие больших разрезов на передней брюшной стенке способствует комфортному течению послеоперационного периода.
Как протекает послеоперационный период?
После лапароскопического грыжесечения болевой синдром практически не ощущается и поэтому легко контролируется использованием таблетированных обезболивающих.
О выполненной операции напоминает лишь дискомфорт в области небольших проколов на передней брюшной стенке.
Выписка из стационара при неосложненном течении производится на 2-3 сутки. Сроки возвращения к трудовой деятельности, в среднем, не превышают 10-14 суток.
Для традиционной открытой операции характерна боль в послеоперационном периоде. Однако проведение комплексного обезболивания в стационаре, позволяет снизить ее выраженность и комфортно чувствовать себя на протяжении всего периода восстановления.
После выписки из стационара вам будет рекомендовано ограничить физические нагрузки на срок, который определит ваш лечащий врач на основании сложности проведенного лечения.
Кто занимается хирургическим лечением наружных грыж живота?
Вы всегда можете обратиться в клинику колопроктологии и малоинвазивной хирургии для проведения хирургического лечения.
Квалифицированные специалисты регулярно выполняют лапароскопические вмешательства по поводу грыж передней брюшной стенки. В некоторых случаях, мы также используем традиционные открытые способы операций.
В ККМХ лечение грыж проводится как на платной основе, так и по полису ОМС.
Записывайтесь на консультацию по телефону +7 (499) 11-03-222.
Иллюстрации
Вид передней брюшной стенки мужчины с паховой грыжей:
Вид передней брюшной стенки мужчины с пупочной грыжей
Пациент И. 75 лет. Передняя брюшная стенка мужчины с гигантской послеоперационной грыжей. За 8 лет грыжевой дефект распространился на четыре анатомические области.
Пациент И. 75 лет. 1 месяц после выполнения симультанной операции: устранения гигантской послеоперационной грыжи с пластикой сетчатым протезом и восстановления непрерывности кишечника.
Один из этапов хирургического лечения гигантской грыжи передней брюшной стенки. Фиксация сетчатого трансплантата на место грыжевого дефекта. Цифрами указаны слои передней брюшной стенки и сетчатый протез.
Асцит: что это и как лечить
Время чтения: 10 мин.
В брюшной полости здорового человека всегда присутствует жидкость. В норме ее не больше 150 мл. В сутки ее вырабатывается до 1,5 литра, но она всасывается и не копится. Однако при некоторых заболеваниях количество жидкости увеличивается — она начинает вырабатываться в избыточном количестве, либо перестает всасываться.
Вместе с хирургом Алиной Прибытковой разбираемся, что такое асцит и как его лечат.
Что такое асцит?
Асцит — это скопление свободной жидкости в брюшной полости. Причины могут быть разные: чаще всего это онкология, хроническая сердечная недостаточность, цирроз печени или заболевания почек.
При онкологии развитие асцита чаще всего провоцирует метастатическое поражение брюшины, которое вызывает избыточную продукцию жидкости и/или нарушает ее обратное всасывание.
Есть еще одна причина асцита при циррозе. В норме печень синтезирует белки, которые помогают удерживать жидкость внутри сосуда. При поражении печени эта функция страдает, и жидкость легче просачивается через стенки сосудов.
При хронической сердечной недостаточности происходит застой крови в большом круге кровообращения, в сосудах возникает повышенное давление и жидкость из них пропотевает в брюшную полость. Также при данной патологии происходит задержка натрия в организме, что тоже способствует развитию отеков.
При заболеваниях почек происходит чрезмерное выведение белков с мочой (протеинурия). Потеря белка ведет к тому, что жидкая часть крови не удерживается в сосудах и просачивается через их стенки.
Асцит говорит об ухудшении состояния и прогрессировании болезни. На ранних этапах заболевания жидкость в брюшной полости накапливаться не будет. Это случается только на поздних стадиях болезни, когда способности организма к компенсации исчерпаны.
Какие асциты бывают?
Асциты делят на ненапряженные и напряженные.
Малый или умеренный асцит (ненапряженный) — это состояние, когда внутри брюшной полости жидкость уже скопилась, но этого недостаточно для назначения процедуры удаления асцита: нет признаков напряжения, брюшная стенка мягкая, податливая при пальпации — «продавливается». В таком случае эвакуация жидкости хирургическим путем (лапароцентез) не применяется из-за высокого риска травмировать внутренние органы, так как при ненапряженном асците расстояние между внутренними органами и передней брюшной стенкой недостаточно для проведения манипуляции из-за небольшой прослойки жидкости между ними.
При напряженном асците живот сильно увеличивается, кожа туго натянута, лоснится, может происходить выпячивание пупка как при беременности. При пальпации передней брюшной стенки ощущается большое сопротивление, которое создается за счет давления жидкости изнутри.
В количественном выражении напряженным асцит становится при скоплении жидкости ориентировочно свыше 7 литров, но все люди разные: телосложение, параметры, конституция тела, размер брюшной полости. Поэтому врачи не ориентируются на объем жидкости: они проводят УЗИ брюшной полости, осматривают и пальпируют живот.
У человека с небольшим ростом и астеническим телосложением асцит может быть напряженным и при скоплении 5 литров жидкости. При этом у человека высокого роста с гиперстеническим телосложением и 10 литров свободной жидкости могут не давать признаков напряженного асцита.
Характерные симптомы появляются при напряженном асците: большой живот с выпирающим, как у беременных женщин, пупком, чувство распирания в животе и давления на желудок, тянущая боль в животе, одышка, проблемы с приемом пищи из-за давления жидкости на желудок — отрыжка, тошнота или даже рвота, ограничение физической активности. Накопление жидкости ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате значительно ограничиваются дыхательные движения легких (вплоть до развития дыхательной недостаточности), нарушается деятельность сердца, повышается сопротивление кровотоку в органах брюшной полости, функции которых также нарушаются. При длительно существующем асците нарушается отток лимфы из нижних конечностей и органов брюшной полости, возникает отек нижних конечностей. Люди отмечают значительное нарастание общей слабости.
Стоит ли бить тревогу? Когда?
Асцит не возникает за один день, жидкость копится постепенно. Человек может даже не замечать этого, думать, что набирает вес. Обычно подозрения появляются, когда возникает специфическая симптоматика: увеличенный живот, чувство распирания в животе и давления на желудок, тянущая боль в животе, одышка, отрыжка, тошнота или даже рвота, ограничение физической активности, отеки нижних конечностей, общая слабость.
Если человек заметил у себя признаки асцита, нужно обратиться к врачу и сделать УЗИ брюшной полости: дальше врач даст рекомендации и расскажет, нужно ли удалять асцит оперативным путем.
Если человек систематически наблюдается у врача, то асцит может быть выявлен при плановых инструментальных обследованиях (УЗИ, КТ), при осмотре. Врач при необходимости назначит дополнительные обследования и даст рекомендации.
Как убирают асцит?
Для лечения ненапряженного асцита могут быть назначены мочегонные препараты, которые наиболее эффективны в случаях асцита, возникших вследствие хронической сердечной недостаточности или цирроза печени. Однако следует помнить, что существуют рефрактерные, то есть устойчивые к мочегонной терапии асциты, когда применение медикаментов не дает положительного эффекта. При длительном, бесконтрольном применении диуретиков у больного развиваются водно-электролитные нарушения, обезвоживание, падает артериальное давление. При асците онкологической природы мочегонные чаще всего неэффективны.
При напряженном асците врачи проводят лапароцентез: под местной анестезией выполняется прокол передней брюшной стенки и эвакуируется жидкость.
Частота проведения процедуры зависит от того, как быстро копится жидкость, от имеющейся патологии и степени ее прогрессирования. У кого-то напряженный асцит может вновь возникать за несколько месяцев, у кого-то — за неделю/месяц.
При асцитах, причиной которых является хроническая сердечная недостаточности или цирроз печени, мочегонные назначаются и после хирургического удаления жидкости, если позволяет состояние человека.
Как проходит процедура?
При наличии клинической картины напряженного асцита проводится УЗИ брюшной полости — для оценки уровня свободной жидкости и определения наиболее безопасной точки для прокола передней брюшной стенки.
С человеком беседуют: объясняют ему принцип планируемой манипуляции, возможные, как и при любом инвазивном вмешательстве, риски. После чего, в случае согласия на манипуляцию, человек подписывает информированное согласие на вмешательство. Если человек дееспособен, он должен подписать документ сам, если нет, то это делает его официальный представитель.
Область планируемой пункции передней брюшной стенки обрабатывается раствором антисептика и далее послойно с помощью шприца объемом 5-10 мл обезболивается раствором местного анестетика (лидокаин, новокаин — если у больного имеется аллергия на эти препараты, сообщите врачу!). Одновременно проводится контроль за местонахождением иглы — при вхождении с брюшную полость в шприце появляется асцитическая жидкость.
Затем длинной полой иглой — либо специальным инструментом — стилетом с троакаром, в зависимости от выбранного для манипуляции оснащения, — врач прокалывает переднюю брюшную стенку в ранее намеченной точке и проникает в брюшную полость, получая ток жидкости по игле. Через иглу в брюшную полость проводится пластиковый катетер, а сама игла извлекается. Пластиковый катетер подшивается к коже, чтобы он не сместился или не выпал. По катетеру отток жидкости идет в вакуумный пакет, присоединенный к нему (для лучшего оттока пакет должен находиться ниже уровня постели — на полу или прикреплен к бортику кровати).
Наиболее благоприятным является дробное удаление жидкости — по 3-4 литра в день, так как это поможет избежать резкого падения давления внутри брюшной полости.
Дренаж в брюшной полости находится в течение нескольких дней, поскольку он фиксирован к коже с помощью шва — можно поворачиваться, есть, двигаться, трубка никуда не денется. Место прокола необходимо раз в день обрабатывать антисептиком, закрывать асептической повязкой. Обычно дренаж не доставляет болевых ощущений, в первый вечер после пункции может быть несильная боль в зоне прокола брюшной стенки, тогда, если нет плановой обезболивающей терапии, можно принять обезболивающее из группы НПВС (при отсутствии противопоказаний). Но дренажная трубка может задевать брюшину, которая выстилает переднюю брюшную стенку изнутри и внутренние органы, а это в свою очередь может вызывать дискомфорт.
После удаления асцита дренаж из брюшной полости извлекается. На область прокола можно наложить шов, чтобы не просачивалась оставшаяся жидкость. Все «досуха» убрать невозможно, так как жидкость в остаточном количестве остается в полости малого таза и между петель кишечника, к тому же ее накопление не останавливается после проведенного лапароцентеза. Если же шов не был наложен, то через некоторое время ткани «слипаются» и жидкость перестает подтекать.
Если после удаления дренажа был наложен шов, то его нужно обрабатывать раствором антисептика, менять повязки раз в день, заживление обычно происходит за 7-10 дней. Если шов не накладывался, принцип ухода тот же самый, отличием является то, что в первые сутки-двое после удаления дренажа может быть потребность в более частой смене повязки из-за небольшого подтекания жидкости.
Бывают сложные для эвакуации асциты: жидкость может иметь гелеобразный характер, неоднородную структуру, что может закупорить дренаж или в редких случаях жидкость может вовсе не поступать по дренажу из-за своей чрезмерной вязкости. В случае закупорки дренажа врач промывает его стерильным физиологическим раствором для возобновления оттока.
Пациентка Н., 56 лет. Диагноз: Рак яичников, прогрессирование заболевания, канцероматоз брюшины, напряженный асцит. По данным УЗИ асцит носит гелеобразный характер, объемом около 10 литров. Принято решение о проведении лапароцентеза. В результате проведенной манипуляции по установленному пластиковому катетеру жидкость практически не поступает вследствие чрезмерно густой консистенции по типу желе, активной аспирации не поддается (то есть удалению с помощью присоединения к катетеру шприца). Далее был проведен повторный лапароцентез с применением троакара (полая металлическая трубка) большого диаметра, с помощью которого удалось эвакуировать не более 3-х литров секрета. Пациентке рекомендована симптоматическая терапия, дальнейшие попытки эвакуации секрета нецелесообразны в связи с риском осложнений.
Процедура лапароцентеза не очень длительная, при типичных случаях занимает не более 15-20 минут. Бывают технически сложные случаи, которые требуют больше времени: если у человека избыточно развитая подкожная жировая клетчатка, имелись операции на органах брюшной полости в прошлом, массивное разрастание метастазов по брюшине, наличие объемных опухолей в брюшной полости. В таких случаях пункция может проводиться непосредственно под УЗ-наведением.
Можно ли проводить процедуру дома? Можно ли сразу после процедуры поехать домой?
Удаление асцита — это хирургическое вмешательство, на дому оно не проводится, как и любая другая хирургическая операция: нет необходимого оснащения, условий, нельзя обеспечить стерильность.
Отправиться домой с дренажом тоже не получится, так как это инородное тело. Его нужно удалить в медицинском учреждении. Дома при неправильном обращении с дренажом может возникнуть его смещение/выпадение, может быть спровоцировано занесение инфекции. А удалять асцит «одним днем» не рекомендуется, лучше делать это постепенно, за несколько дней, так как одномоментное удаление большого количества жидкости может провоцировать резкое падение давления внутри брюшной полости, что повлечет за собой и падение системного артериального давления человека и ухудшение общего самочувствия.
Есть ли противопоказания к процедуре? Когда врачи могут отказать в проведении процедуры?
Процедуру не проводят, когда асцит не напряжен или напряжен недостаточно, так как в этих случаях можно повредить внутренние органы. При ненапряженном асците нет той тягостной симптоматики, которая и является причиной к тому, чтобы провести лапароцентез. Необходимо помнить, что эвакуация жидкости не лечит заболевание, а лишь облегчает тягостные проявления, которые возникают при большом скоплении жидкости.
Эвакуацию жидкости не проводят, если человек в крайне тяжелом состоянии, иными словами, когда жизненный прогноз исчисляется часами или днями, а это означает полное истощение компенсаторных сил организма. И потеря белка, электролитов, понижение внутрибрюшного давления при общей гипотонии (которая всегда есть в последние дни и часы жизни) может только ухудшить состояние больного, после проведения манипуляции он может не испытать облегчения, а стресс от вмешательства добавит дополнительные тягостные ощущения к и без того крайне тяжелому состоянию. И мы помним, что манипуляция имеет инвазивный характер, то есть как любое хирургическое вмешательство может иметь ряд осложнений.
Отказать в проведении процедуры могут, когда критическое скопление жидкости совпадает с переходом в терминальную стадию заболевания. Конечно, жидкость можно эвакуировать: технически это возможно при почти любом состоянии пациента, но общее состояние человека будет продолжать становиться хуже на фоне прогрессирования основного заболевания, а жидкость даже в процессе эвакуации может снова быстро копиться. Как уже указывалось выше, нужно помнить, что лапароцентез не лечит заболевание, а лишь облегчает тягостные проявления, которые возникают при большом скоплении жидкости, и необходимо сопоставить предполагаемую пользу проводимой манипуляции и существующие риски доставить дополнительный дискомфорт человеку в конце жизни.
Например, — по данным УЗИ брюшной полости объем асцита — 8 литров. Врач ставит дренаж, но жидкость копится каждый день. Человеку убирают 8 литров, 10 литров, 12 — так проходит неделя, а дренаж все еще стоит. Облегчения от проведенной манипуляции он не испытывает, а дренаж, находящийся в брюшной полости, доставляет дискомфорт, осложняет проведение мероприятий по уходу за больным.
Мы уже знаем, что при удалении асцитической жидкости человек теряет ценные вещества — белки и электролиты. Концентрация белка в серозной асцитической жидкости обычно относительно невелика, но при массивном асците общие его потери могут быть значительными, особенно при частых повторных удалениях большого количества жидкости, при этом потеря белка сочетается с потерей солей, что приводит к развитию тяжелой белковой и электролитной недостаточности.
Частое проведение лапароцентеза или дробное откачивание жидкости из брюшной полости в течение длительного времени принесет больше вреда, чем пользы, поэтому переход в терминальную стадию болезни — это противопоказание к проведению процедуры.
Лапароцентез не проводят, если:
Можно ли умереть от асцита или от процедуры его удаления?
Асцит, как и процедура удаления жидкости из брюшной полости, не может стать причиной смерти. Асцит не является самостоятельным заболеванием, а обычно выступает как симптом того или иного тяжелого нарушения в организме.
Следует помнить, что при лапароцентезе, как и при любом хирургическом вмешательстве, даже при отсутствии противопоказаний существует низкий риск развития осложнений.
Могут ли асциты возникать из-за приема препаратов? Химиотерапии?
Препараты и химиотерапия не могут стать причиной появления асцита.
Людям с асцитом перед проведением химиотерапии рекомендуется его эвакуация — для повышения эффективности.
Чтобы жидкость не копилась, нужно пить меньше воды?
Необходимо соблюдать водно-питьевой режим, пить по потребности. Отказ в питье может ухудшить общее состояние и спровоцировать появление дополнительных тягостных симптомов на фоне обезвоживания организма.
Что будет, если не удалять асцит?
Жидкость при напряженном асците механически не повреждает внутренние органы, но может давить на желудок, кишечник, диафрагму, лимфатическую систему и нарушать их функции. Это может вызвать нарушение дыхания, запоры, тошноту, рвоту, икоту, отрыжку, изжогу, потерю аппетита, отеки нижних конечностей вплоть до лимфореи («пропотевание» жидкости через кожу). На фоне основного заболевания могут усиливаться боли, появляется чувство напряжения и распирания в брюшной полости.
Бывает, что при очень большом скоплении жидкости в брюшной полости (20 литров и более) давление на ткани настолько высокое, что жидкость начинает находить «слабые места» в брюшной стенке и просачиваться сквозь них (рубцы после операций и даже пупок).
Могут ли во время процедуры повредить внутренние органы?
При ненапряженном асците велика вероятность повредить внутренние органы, поэтому в этом случае лапароцентез противопоказан. При выраженном количестве жидкости и признаках напряжения риск травм минимальный. Осложнения возможны при любой операции, но при правильно выставленных показаниях и с учетом всех противопоказаний в подавляющем большинстве случаев лапароцентез проходит без осложнений и травм.
Может ли дренаж повредить внутренние органы?
Дренажная трубка мягкая, она не повредит внутренние органы, но может задевать брюшину, выстилающую переднюю брюшную стенку изнутри и внутренние органы, а это в свою очередь может вызывать дискомфорт.
Лежать на животе человеку с напряженным асцитом крайне неудобно, но это не запрещено. Чаще всего человек принимает положение на боку. Какие-либо удары по животу в быту тоже не опасны: это жидкость, она «обтекает» внутренние органы. Удары же чрезмерной силы одинаково опасны для внутренних органов независимо от наличия жидкости в брюшной полости.
Проводятся ли экстренные операции при асците?
Если по неотложным показаниям человек с асцитом вдруг оказывается на операционном столе — это не является противопоказанием к неотложному хирургическому вмешательству, хирурги одновременно удаляют и свободную жидкость, все операционные оснащены электрическими аспираторами.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Благодарим за помощь в подготовке материала волонтеров фонда помощи хосписам «Вера».
Использовано стоковое изображение от Depositphotos.