Эмпиема легкого что это такое
Эмпиема плевры
Эмпиема плевры характеризуется образованием гнойной субстанции непосредственно в плевральной области. Причиной возникновения и прогрессирования недуга становится поражение инфекцией одного или обеих лёгких, например, пневмония. Эмпиема делится на 3 стадии:
Симптоматика и диагностика
Проявления симптомов зависят от стадии и тяжести эмпиемы. Среди типичных проявлений:
Признаками хронической эмпиемы можно считать, развивающийся у пациентов симптом барабанных палочек (утолщение концевых фаланг пальцев) и значительное ослабление (на второй стадии) везикулярного дыхания.
Для постановки диагноза пациенту назначают общий анализ крови, биохимический анализ крови, рентгенографию, КТ грудной клетки и УЗИ плевральных полостей. Подтверждением заболевания служит выявление при плевроцентезе жидкости, содержащей гной, в плевральной области. В ней могут находиться патогенные микроорганизмы.
Методики лечения заболевания
Лечение эмпиемы начинается с дренирования, накопившейся в лёгких инфицированной жидкости. Важно! Дренаж следует вводить под УЗ контролем, во избежание повреждения окружающих тканей. Кроме того, удаление гноя из лёгких должно проводиться под постоянным наблюдением доктора. Неправильное выполнение процедуры может привести к резкому ухудшению течения болезни.
Далее прописываются антибактериальные препараты. При низкой эффективности процедур или возникновении плеврального кровотечения, проводится хирургическая санация или ограниченная торакотомия. В редких случаях часть легкого резецируется.
Заболевания лёгких в хронической стадии полному излечению поддаются очень трудно.
Опытные врачи клиники Андромеда г. Липецка при подозрении на эмпиему плевры проведут первичную диагностику симптомов болезни и определят правильную тактику ведения.
Публикации в СМИ
Эмпиема плевры
Эмпиема плевры xe «Эмпиема:плевры» — скопление гнойного экссудата в полости плевры с вторичной компрессией лёгочной ткани при плеврите.
Классификация • По локализации •• Односторонняя или двусторонняя •• Ограниченная (локализованная в какой-либо части плевральной полости, окружённой плевральными сращениями); субтотальные (эмпиема ограничена двумя или тремя анатомическими стенками плевральной полости, например рёберной и диафрагмальной, или медиастинальной, диафрагмальной и рёберной; тотальная (гнойный экссудат заполняет всю плевральную полость) •• Базальная или парамедиастинальная • По причине •• Метапневмоническая, развившаяся в исходе пневмонии •• Парапневмоническая, возникшая одновременно с пневмонией •• Послеоперационная, возникшая как осложнение хирургической операции на органах грудной или верхнего отдела брюшной полости • По течению •• Острая (длительность заболевания — до 8 нед) •• Хроническая (длительность — более 8 нед) • По количеству выпота различают малый пиоторакс — скопление экссудата в плевральных синусах (количество 200–500 мл); средний пиоторакс — скопление экссудата до угла лопатки в VII межреберье (количество 500–1000 мл); большой пиоторакс — скопление экссудата выше угла лопатки (количество более 1 литра).
Частота — около 320 на 100 000 населения в промышленных странах.
Этиология • Возбудители: •• стафилококки •• пневмококки •• факультативные и облигатные анаэробы • Прямой путь проникновения инфекции •• Травма лёгкого •• Ранения грудной клетки •• Разрыв пищевода •• Прорыв абсцесса, гангрены лёгкого, каверны •• Пневмония •• Туберкулёз •• Прогрессирование бактериального поражения лёгких (абсцесса или бактериальной деструкции) •• Бронхоэктазы •• Резекция лёгких и другие операции на органах грудной клетки •• Пневмоторакс •• Острые медиастиниты •• Остеомиелиты рёбер и позвонков • Непрямой путь проникновения инфекции •• Поддиафрагмальный абсцесс •• Острый панкреатит •• Абсцессы печени •• Воспаление мягких тканей и костного каркаса грудной стенки • Идиопатическая эмпиема.
Патогенез • Острая (серозная) фаза (до 7 сут). Первичное образование плеврального выпота • Фибринозно-гнойная фаза (7–21 сут). Жидкость занимает нижние отделы плевральной полости. При отсутствии адекватного дренирования образуется многокамерная эмпиема • Хроническая фаза (после 21 сут). В результате отложения фибрина утолщается плевра по границе плеврального выпота. Возникают абсцессы в соседних областях.
Патоморфология • Гиперемия и лейкоцитарная инфильтрация плевры • Отложение фибрина • Накопление жидкости в плевральной полости • Утолщение плевры, образование шварт • Организация эмпиемы, формирование соединительной ткани.
Клиническая картина
• Острая эмпиема плевры •• Кашель с выделением мокроты. Длительные и частые приступы кашля с отделением большого количества мокроты свидетельствуют о наличии бронхоплеврального свища •• Боль в грудной клетке минимально выражена при спокойном дыхании, резко усиливается во время полного глубокого вдоха •• Одышка •• Нарушение голосового дрожания или отчётливая эгофония •• Тупой или притуплённый перкуторный звук на стороне поражения, верхняя граница тупости соответствует линии Эллиса –Дамуазо–Соколова •• Ослабление или отсутствие дыхания при аускультации над областью выпота •• Бронхиальное дыхание над прилежащим к выпоту сдавленным лёгк им •• Покраснение кожи возникает только при прорыве гноя из полости эмпиемы под кожу •• Общее состояние прогрессивно ухудшается: слабость, потеря аппетита, похудание, гектическая температура тела, частый пульс.
• Хроническая эмпиема плевры •• Температура тела может быть субфебрильной или нормальной, при нарушении оттока гноя становится гектической •• Кашель с отхождением гнойной мокроты •• Деформация грудной клетки на стороне поражения из-за сужения межрёберных промежутков. У детей развивается сколиоз •• Перкуторные данные зависят от степени наполнения полости гноем, дыхательные шумы над полостью не выслушиваются.
Лабораторные исследования • Лейкоцитоз, сдвиг лейкоцитарной формулы влево, гипо- и диспротеинемия, увеличение СОЭ • Анализ плевральной жидкости — экссудат (относительная плотность выше 1,015, белок свыше 30 г/л, отношение альбумины/глобулины — 0,5–2,0, проба Ривальта положительна, лейкоциты выше 15).
Специальные исследования • Торакоцентез — плевральная жидкость мутная, густая, постепенно превращающаяся в истинный гной, имеет специфический неприятный запах • Лабораторное исследование аспирированной жидкости •• Бактериоскопия мазка с окраской по Граму •• Бактериологическое исследование (часто результаты этих методов расходятся) •• Определение pH — при эмпиеме pH менее 7,2 •• Концентрация глюкозы ниже концентрации глюкозы в крови • Рентгенологическое исследование •• Средостение смещено в сторону, противоположную стороне накопления выпота •• Базальное затемнение с горизонтальным уровнем при гнилостной инфекции или бронхоплевральном свище • КТ позволяет наиболее точно определить наличие жидкости в полости плевры и локализовать внутриплевральное осумкование • Плеврофистулография — контрастное исследование плевральной полости через свищи • УЗИ позволяет определить количество выпота, локализовать место пункции и дренирования плевральной полости.
Дифференциальная диагностика • Перелом ребра • Рёберный хондрит • Гангрена лёгкого • Казеозная пневмония • Мезотелиома плевры • Компрессия межрёберного нерва • Опоясывающий лишай • Острый бронхит • Патология ССС и пищевода.
ЛЕЧЕНИЕ
Общие принципы • Лечение основного заболевания • Раннее полное удаление экссудата из плевральной полости с помощью пункции или при дренировании • Расправление лёгкого применением постоянной аспирации, ЛФК • Рациональная антибиотикотерапия.
Консервативная терапия • Ранние острые эмпиемы — необходимы повторные плевральные пункции с аспирацией гнойного экссудата и адекватной антибиотикотерапией (клиндамицин, цефтриаксон в сочетании с метронидазолом; можно назначить аминогликозиды, монобактамы, карбапенемы) •• Промывание полости плевры с введением антибиотиков, протеолитических ферментов •• Иммуностимулирующая терапия •• УФО крови • Инфузионная терапия и частичное парентеральное питание • Сформировавшиеся эмпиемы с густым гнойным экссудатом — показание к длительному закрытому дренированию.
Хирургическое лечение
• Острые эмпиемы •• Свободные эмпиемы плевры — постоянное промывание плевральной полости через две трубки, через 2–3 дня отсасывают содержимое через обе трубки и добиваются полного расправления лёгк ого •• Широкая торакотомия с резекцией рёбер, туалетом плевральной полости и последующим дренированием показана при наличии больших секвестров и сгустков в плевральной полости •• При наличии бронхиального свища — тампонада соответствующего бронха •• При неэффективности вышеперечисленных мероприятий показана ранняя декортикация лёгкого.
• Хроническая эмпиема •• Санация эмпиемы через дренаж с активной аспирацией •• При наличии бронхиального свища: то же + тампонада бронха •• При неэффективности — хирургическое лечение: репневмолиз, декортикация лёгк ого, выскабливание пиогенного слоя до фиброзной капсулы, ушивание бронхиального свища или резекция поражённого участка лёгк ого •• При туберкулёзной эмпиеме объём операции увеличивают — проводят тотальную париетальную плеврэктомию.
Осложнения • Перфорация •• В лёгочную паренхиму с образованием бронхоплевральных свищей •• Через грудную клетку со скоплением гноя в мягких тканях грудной стенки • Септикопиемия • Вторичные бронхоэктазии • Амилоидоз.
Прогноз при своевременном лечении благоприятный, при хронической эмпиеме может быть неблагоприятным.
Cинонимы • Гнойный плеврит • Пиоторакс.
Эмпиема плевры
1. Общие сведения
У термина «эмпиема плевры» есть несколько синонимов, которые являются интуитивно более понятными: напр., гнойный плеврит (воспаление плевры) или пиоторакс (досл. лат. «гной в груди»). Вообще говоря, эмпиема – это присутствие значительного количества гноя в какой-либо полости или органе. В данном случае речь идет о плевральной щели, узком пространстве между двумя листками единой легочной оболочки, один из которых выстилает изнутри грудную клетку, а другой – собственно легкое со всеми его анатомическими элементами.
Нетрудно видеть, что массивное скопление экссудата или гноя в жизненно важных органах, – какими являются органы дыхания, – в принципе не может быть легким, незначительным заболеванием. Дыхательная недостаточность и ряд других вероятных осложнений плевральной эмпиемы (сепсис, гидропневмоторакс, фиброзная закупорка легкого и др.) могут закончиться самым неблагоприятным исходом. Накопленная в мире статистика свидетельствует о высокой летальности при эмпиеме плевры: по одним оценкам, она составляет 5-20%, по другим – достигает 30%.
2. Причины
Во многих источниках указывается, что диагноз «эмпиема плевры» следует считать сопутствующим, поскольку нагноение в плевральной полости всегда является следствием и осложнением иного процесса. В единичных случаях установить такой фактор не удается, и диагностируется эмпиема криптогенная (со скрытой, неизвестной причиной). Чаще эмпиемой плевры осложняется тяжелая проникающая травма или ранение грудной клетки, а также торакохирургическое вмешательство.
Однако абсолютное большинство (свыше 90%) случаев обусловлено, прямо или косвенно, инфекционно-воспалительным процессом в самих органах дыхания или в других системах организма. Так, эмпиема плевры может возникнуть при прорыве легочного абсцесса, при пневмонии или гангрене легкого. Гнойно-воспалительный инфекционный агент (палочки, кокки, грибковые культуры и др. микрофлора) может быть занесен гематогенным или лимфогенным путем при перитоните и холецистите, язвенных поражениях ЖКТ, остеомиелите (ребра, позвоночник), при воспалениях сердечной сумки (перикардит), даже при «банальной» ангине. Нередко эмпиемой сопровождаются поздние, деструктивные стадии метастатического рака легких.
Фактором, способствующим развитию эмпиемы плевры, является ослабление иммунной защиты и общее истощение организма.
3. Симптомы и диагностика
Существует ряд классификаций плевральной эмпиемы (по локализации, этиологии, масштабу поражения, характеру патогена, наличию/отсутствию гнойно-свищевых сообщений и пр.). Одна из таких классификаций базируется на клинических критериях течения и подразделяет эмпиемы плевры на острые и хронические.
Острая эмпиема развивается, по определению, быстро и бурно, манифестируя мокрым кашлем (мокрота зачастую с гнилостным запахом), болью в грудной клетке (особенно при попытке глубоко вдохнуть), высокой температурой, тахикардией, а также синюшным оттенком губ и пальцев, одышкой, гипергидрозом и другими нарастающими признаками гипоксии. Общее состояние пациента утяжеляется достаточно быстро и требует неотложного вмешательства.
Хроническая эмпиема плевры диагностируется в случаях, когда процесс приобретает сравнительно вялый характер и длится более 8 недель. Болевой синдром в этом случае не столь интенсивен, температура держится на субфебрильном уровне; в наиболее запущенных случаях может постепенно деформироваться грудная клетка и дистальные фаланги пальцев («синдром барабанных палочек»). По мере накопления гнойного экссудата его переработка все более осложняется, закупориваются лимфатические «люки», процесс фиброзного рубцевания может закончиться т.н. замуровыванием легкого.
Помимо осмотра, аускультации и перкуссии, в диагностике эмпиемы плевры имеет значение анамнез и динамика состояния, общеклинические и специальные лабораторные анализы (вкл. отбор плеврального содержимого), инструментальные методы визуализации (УЗИ, КТ, МРТ, рентгенография, фибробронхоскопия и др.).
4. Лечение
Первоочередная (и технически сложная) задача при эмпиеме плевры – дренирование, т.е. отвод гнойного содержимого.
Обязательно назначается мощная антибиотическая и/или антимикотическая терапия, витаминные комплексы, иммуностимуляторы, детоксикационные препараты. В тяжелых и жизнеугрожающих ситуациях осуществляется эндоскопическое или полостное торакально-хирургическое вмешательство, иногда с удалением части или целого легкого.
Следует понимать, что любой гнойно-воспалительный процесс, – а тем более, массивный, протекающий в замкнутом легочно-плевральном пространстве и обнаруживающий выраженную тенденцию к хронификации, – является опасным и, вместе с тем, трудноизлечимым. Поэтому ни одно из назначений врача в подобных ситуациях не делается наугад, «на всякий случай» или по иным соображениям, кроме клинической необходимости. И если в остром периоде больные не склонны (или не способны, в силу тяжести состояния) игнорировать какие бы то ни было предписания, то в послеоперационном или реабилитационном периоде может показаться, что по сравнению с таблетками и инъекциями менее важными являются ЛФК, массаж, диета или физиотерапия. Между тем, профилактика рецидивов и осложнений – зачастую более сложная задача, чем купирование острой симптоматики, и все назначения здесь являются равноценными элементами единой терапевтической стратегии.
Эмпиема плевры. История, патофизиология и диагностика
Торакальная хирургия, как и любая другая, сталкивается с инфекцией. И если для абдоминальных хирургов частой проблемой является перитонит, то для «торакальщиков» головной болью является скопление гноя в плевральной полости — эмпиема плевры. Заболевание также называют гнойным плевритом.
В США ежегодно наблюдается около 60 000 случаев эмпиемы плевры. Они возникают или самостоятельно (первичная эмпиема), или в связи с появлением у больного пневмонии различной этиологии.
Эмпиема плевры значительно уменьшает дыхательный объем легких и поддается только хирургическому лечению. Потому для торакального хирурга эта нозология имеет исключительную важность.
Сегодня расскажем об истории и патофизиологии. В следующей статье уже остановимся на тактике ведения больных с эмпиемой плевры.
Историческая справка
Впервые гнойное поражение плевры было описано Гиппократом в 500 г. до н.э. Несмотря на столь раннее описание болезни, адекватного дренирования плевральной полости и лечения гнойного плеврита не существовало вплоть до ХХ века, пока не была разработана тактика ведения больных с эмпиемой.
Появление антибиотиков уменьшило частоту возникновения эмпиемы и изменило ее бактериологию. До антибиотикотерапии инфекции в 60–70 % случаев были вызваны Streptococcus pneumoniae. Сейчас на долю этого инфекционного агента приходится около 10 % случаев. Вместо этого повысилась распространенность Staphylococcus aureus, а развитие устойчивости к стафилококку в 1950-х годах усилило осложнения и смертность. Также возросла распространенность анаэробных инфекций и грамотрицательных организмов.
Одним из последних достижений в лечении эмпиемы плевры (и многих других болезней торакального профиля) стало внедрение видеоассистированных торакальных операций (VATS).
Возникновение эмпиемы плевры представляет собой прогрессирующий процесс, который превращает жидкий саморассасывающийся парапневмонический плевральный выпот в сложную многоцелевую фибринозно-гнойную жидкость. Потому важно разобраться в нормальной физиологии плевральной жидкости.
Нормальная физиология плевральной жидкости
В норме объем плевральной жидкости у людей невелик (
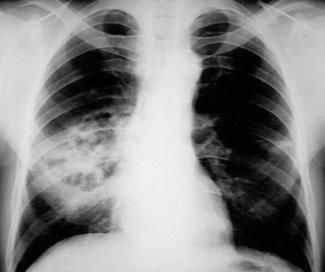
Пневмококковая пневмония, осложнившаяся некрозом и абсцессом легкого. Источник: Medscape.
Анаэробные агенты могут присутствовать в 76 % случаев. Анаэробы вызывают эмпиему без других сопутствующих аэробных микроорганизмов примерно в 14 % случаев с положительными результатами посева. Анаэробная инфекция часто имеет нетипичное клиническое начало: с субфебрильной лихорадкой и постепенной потерей веса.
Лучевая диагностика
Плевральный выпот может быть выявлен на обзорной рентгенограмме органов грудной клетки. Эмпиему следует подозревать у пациентов, организм которых не отвечает на соответствующую антибактериальную терапию.
Ультразвуковое сканирование является предпочтительным методом исследования. Оно дает возможность точно определить местонахождение любого скопления жидкости и помогает наметить точку для проведения диагностической аспирации. Иногда плевральная инфекция возникает из-за разрыва пищевода. Этот диагноз следует подозревать у пациентов, у которых развивается плевральный выпот вскоре после многократной рвоты. При обнаружении патологического сброса из пищевода (применяется рентгеноскопия с контрастным веществом) необходимо незамедлительно направить больного к хирургу, имеющему опыт лечения разрывов пищевода.
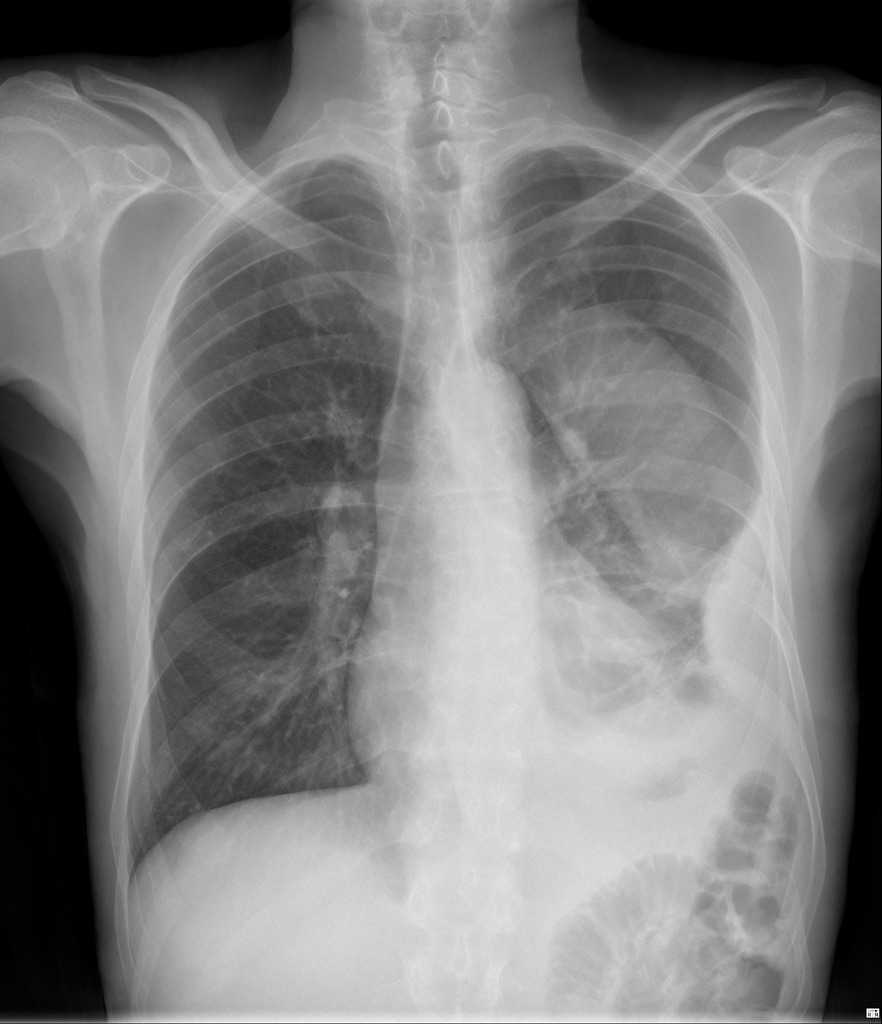
Осумкованный плевральный выпот слева с распространением по косой междолевой щели. Источник: Radiopedia.
В случае возникновения диагностических трудностей необходимо провести компьютерную томографию с контрастированием. КТ-сканирование с использованием контрастного вещества может помочь дифференцировать эмпиему плевры от абсцесса легкого. Эмпиемы обычно имеют линзовидную форму и сдавливают паренхиму легкого, в то время как абсцессы легкого часто имеют нечеткую границу и не оказывают значительного влияния на окружающую легочную ткань. Также при эмпиеме плевры наблюдается диагностический признак «расщепленной плевры» — визуализация на КТ утолщенных париетальной и висцеральной плевральных листков.
Источники
Эмпиема плевры
Заболевание эмпиема плевры
Пульмонологическое заболевание, характеризующееся воспалительным процессом серозной оболочки лёгких, сопровождающимся накоплением гнойного экссудата в плевральной полости, называется эмпиемой плевры. В справочной медицинской литературе можно встретить и другие названия данной патологии, а именно пиоторакс или гнойный плеврит. В подавляющем большинстве случаев заболевание носит вторичный характер, то есть развивается на фоне существующего в организме заболевания. Необходимо сразу заметить, что симптоматика заболевания не имеет специфики и потому процесс диагностики в первую очередь направлен на дифференцирование патологии от ряда болезней органов дыхания.
Эмпиема плевры преимущественным образом возникает на фоне инфекционных заболеваний органов дыхания, таких к примеру, как пневмония, бронхоэктатическая болезнь, абсцесс легкого и туберкулёз.
Формы эмпиемы плевры
Течение патологического процесса имеет три выраженные стадии: серозную, фибринозно-гнойную и фиброзную. Серозная стадия воспалительного процесса характеризуется формированием экссудата в плевральной полости. Инфекционная составляющая заболевания провоцирует процесс нагноения внутри плевральной полости. Процесс нагноения ведёт к образованию на плевральных поверхностях своеобразных спаек, представляющих собой места сращения париетального и висцерального плевральных слоёв. Это ведёт к развитию следующей стадии патологического процесса, характеризующейся образованием крупных спаек (шварт), которые сдавливают лёгкое. В следствие сдавливание органа дыхания появляется непринимающая участие в процессе дыхания часть легочной ткани, именно она в первую очередь страдает от фиброзных изменений.
Заболевание может развиваться в острой, подострой и хронической формах. Острая форма патологического процесса отличается своей скоротечностью. В этом случае патология длится не более одного календарного месяца. Подострая форма заболевания характеризуется продолжительностью патологического процесса от месяца до трёх, а хроническая, в свою очередь, длится более трёх месяцев.
Симптоматика
К числу наиболее очевидных симптомов заболевания необходимо отнести устойчивую повышенную температуру тела, показатели которой близки к отметки в 39 градусов; приступообразный сухой кашель, сменяющийся в процессе течения заболевания продуктивным; снижение физической активности; признаки сильной интоксикации организма; выраженная синюшность отдельных участков кожных покровов, в частности носогубного треугольника; отсутствие аппетита; учащённое сердцебиение; болевые ощущения в груди, усиливающиеся при кашле и физической нагрузке.
В связи с отсутствием необходимого лечения, острая и подострая формы патологии переходят в хроническую эмпиему плевры, отличительной особенностью которой являются деформационные изменения грудной клетки и интенсивные головные боли.
Как проводится диагностика?
Диагностика и лечение заболевания находятся в области практики врача-пульмонолога. Диагностика заболевания начинается с проведения физикального осмотра пациента и ознакомления с историей его заболеваний. После проведения тщательного осмотра грудной клетки врач назначает ряд дополнительных диагностических процедур. К числу наиболее информативных инструментальных методов диагностики относят рентгенографическое исследование грудной клетки, компьютерную и магнитно-резонансную томографии, плеврофистулографическое исследование и ультразвуковое исследование плевральной полости, плевральную пункцию.
В качестве обязательных лабораторных исследований назначают проведение общего и биохимического анализов крови, бактериальное исследование экссудата, микроскопию и бактериологическое исследование отделяемой мокроты.
Как проводится лечение эмпиемы плевры?
Как мы уже говорили выше, очень важно дифференцировать эмпиему плевры от ряда заболеваний лёгких. Лечение эмпиемы плевры проводят методами консервативной терапии и хирургическими способами. Медикаментозная терапия включает в себя применение антибиотиков, антибактериальных и дезинтоксикационных препаратов, иммуностимуляторов и витаминных комплексов. Помимо медикаментозного лечения консервативная терапия включает физиопроцедуры, специальные техники массажа, комплексы дыхательных упражнений. В процессе лечения может использоваться кислородотерапия. В отдельных случаях можно использовать методы народной медицины, предварительно согласовав их с лечащим врачом. Хирургические методы лечения заболевания направлены на очистку плевральной полости от экссудата, уменьшения интоксикации организма, расправление лёгочных тканей до максимального рабочего объёма и полную ликвидацию полости эмпиемы. К хирургическим методам лечения относят проведение бронхоскопии, плеврэктомию, торакостомию, интраплевральную торакопластику, резекцию лёгкого.
Профилактика заболевания
В качестве профилактики развития эмпиемы плевры необходимо порекомендовать своевременно излечивать заболевания дыхательной системы, повышать уровень иммунного ответа организма, вести здоровый образ жизни, правильно питаться, отказаться от пагубных пристрастий.