Энтамеба коли что это
Характеристики Entamoeba coli, морфология, биологический цикл, симптомы, лечение
Entamoeba coli Это одноклеточный простейший, который характеризуется наличием амебоидной формы без клеточной стенки, которая движется и питается псевдоподами. Он принадлежит к семейству Entamoebidae отряда Amoebida в группе Amoebozoa.
Этот вид был найден в слепой кишке, толстой кишке и толстой кишке, в пищеварительной системе человека. Он считается комменсалистом (кормит хозяина, не причиняя вреда). Тем не менее, было высказано предположение, что патогенность вида четко не определены.
Несмотря на то, что он считается непатогенным видом, время от времени было замечено, что он может проглатывать эритроциты. В других случаях это было связано с желудочно-кишечными проблемами, такими как диарея.
Как и большинство кишечных амеб, Кишечная палочка Имеет космополитическое распределение. О его присутствии сообщалось почти у 50% населения.
Механизм передачи Кишечная палочка при пероральном приеме зрелых кист, отложившихся в кале, обычно при употреблении воды и загрязненной пищи.
Общие характеристики
Место обитания и кормления
Вид обитает как эндокомпонент в толстой кишке, слепой кишке и толстой кишке человека и других приматов..
Для своего питания он развивает псевдоподов (проекции цитоплазмы), которые стимулируются наличием пищи.
Псевдопод окружают твердые частицы, образуя пузырь, называемый фагосомой. Этот тип кормления известен как фагоцитоз.
Кишечная палочка Он способен проглотить другие организмы, которые могут конкурировать за доступную пищу. В цитоплазме этого вида наблюдаются кисты. Giardia Lamblia. Это простейший, который развивается в тонкой кишке человека.
форма
Amoeba простейшие характеризуются дифференцированной цитоплазмой в эктоплазме и эндоплазме.
У них высокоразвитая вакуоль, которая сократительна. Они движутся через цитоплазматические проекции.
Как и все виды Entamoeba, Представляет собой везикулярное ядро. Кариосома (нерегулярный набор нитей хроматина) представлена к центральной части.
Гранулы хроматина располагаются регулярно или нерегулярно вокруг внутренней мембраны ядра.
воспроизведение
Размножение этих организмов бесполое. Они делятся на двойные деления, чтобы сформировать две дочерние клетки.
Тип бинарного деления, которое происходит в Кишечная палочка это немного нерегулярно относительно распределения цитоплазмы. Кроме того, деление клеток происходит перпендикулярно оси ахроматического веретена
таксономия
Вид был обнаружен Льюисом в Индии в 1870 году. Таксономическое описание было сделано Грасси в 1879 году..
Пол Entamoeba был описан Casagrandi и Barbagallo в 1895 году, принимая в качестве типового вида Кишечная палочка. Тем не менее, возникла путаница в отношении названия Endamoeba описанный Лейди в 1879 году.
Было установлено, что эти имена относятся к совершенно разным группам, поэтому обе они были сохранены. Это породило таксономические проблемы, и вид был переведен в Endamoeba в 1917 году. Эта передача в настоящее время считается синонимом.
Виды Entamoeba Они были разделены на пять групп на основе ядерной структуры кисты. Группа Кишечная палочка Характеризуется кистами с восемью ядрами. В этой группе есть четырнадцать других видов.
Родословные в Кишечная палочка
В некоторых филогенетических исследованиях было установлено, что Кишечная палочка представляет два разных происхождения. Это были рассмотрены генетические варианты.
Кишечная палочка ST1 был обнаружен только в образцах людей и других приматов. В случае E coli Вариант ST2 также был обнаружен у грызунов.
В филогенетическом исследовании, основанном на рибосомальной РНК, две линии этого вида представлены как сестринские группы. Эта клада связана с Э. Мурис, который также представляет восьмиядерные кисты.
морфология
Кишечная палочка, Как и все кишечные амебы, он распознается по морфологии его различных стадий, поэтому важно охарактеризовать различные стадии развития..
Трофозоит является активной формой, которая питает и размножается, что составляет инвазивную вегетативную амебоидную форму. Киста является формой резистентности и инфекции.
трофозоита
Размер амебы в этом состоянии составляет от 15 до 50 мкм, но средний размер составляет от 20 до 25 мкм. Обладает малой подвижностью, производит тупые и короткие псевдопод.
Ядро имеет слегка овальную форму. Кариосома эксцентричная, нерегулярная и большая. Перинуклеарный хроматин расположен между кариосомой и ядерной мембраной. Гранулы хроматина имеют различный размер и количество..
Цитоплазма обычно зернистая, с большой вакуолью. Разница между эктоплазмой и эндоплазмой отмечена. Эндоплазма содержит гликоген и имеет стеклянный вид.
Присутствие различных бактерий, дрожжей и другого содержимого в вакуоли не наблюдалось. Частое появление спор грибка Sphaerita. Обычно там нет присутствия эритроцитов. Этот вид не проникает в ткани хозяина.
Prequiste
Требование является гиалиновым и бесцветным. Таким образом, наличие пищевых включений в эндоплазме не наблюдается.
киста
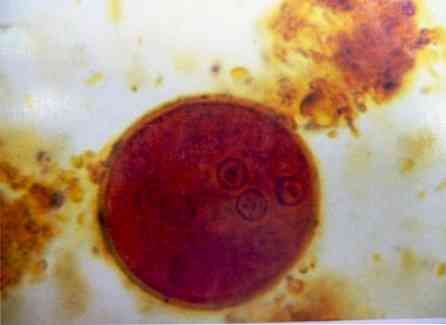
Как правило, кисты имеют размер 10-35 мкм и, как правило, имеют сферическую форму. Они имеют бесцветную и гладкую текстуру. Стенка кисты очень рефрактивная.
Самой выдающейся особенностью является наличие восьми ядер. Эти ядра имеют тенденцию быть одинакового размера. Как и у трофозоита, кариосома эксцентричная.
Хроматидные тела (включения рибонуклеиновых белков) присутствуют всегда, но различаются по количеству и форме. Они, как правило, имеют форму осколков, но могут быть игольчатыми, нитевидными или шаровидными.
Цитоплазма может быть очень богата гликогеном. Когда киста незрелая, гликоген рассматривается как масса, которая смещает ядра в стороны. В зрелых кистах цитоплазма зернистая, а гликоген диффузный.
Стенка кисты двойная. Самый внутренний слой (эндоциста) толстый и жесткий, возможно, состоит из хитина. Внешний слой (экзоциста) более тонкий и эластичный.
Биологический цикл
Когда киста поглощается хозяином и достигает кишечника, начинается цикл видов. Это проходит несколько этапов.
Фаза штриховки
Эта фаза была изучена в культуральных средах при 37 ° С. Примерно через три часа начинают наблюдаться изменения в кисте.
Протоплазма начинает двигаться, и тела гликогена и хромата исчезают. Видно, что ядро меняет положение.
Движения протоплазмы становятся сильнее, пока она полностью не отделится от стенки кисты. Впоследствии, дифференциация эктоплазмы и эндоплазмы наблюдается.
Это отличает свободную амебу, все еще заключенную в стенке кисты. Это развивает псевдопод, который начинает давить на стену. Есть маленькие гранулы, окружающие амебу. Считается, что они могут быть выделительными.
Стена кисты заканчивается нерегулярным разрушением. Считается, что это происходит из-за давления псевдопод и выделения фермента, который растворяет мембрану..
Свободная амеба быстро выходит через зону разрыва. Сразу после ухода начинает питаться бактериями и крахмальными зернами..
Метахистическая амебная фаза
Когда амеба покидает стенку кисты, она обычно имеет восемь ядер. В некоторых случаях наблюдалось меньше или больше ядер.
Сразу после вылупления начинает происходить деление цитоплазмы. Понятно, что это делится на столько частей, сколько ядер присутствует в амебе.
Ядра случайным образом распределяются в дочерних клетках и, наконец, образуется молодой трофозоит.
Фаза трофозоита
После образования неядерных амеб, они быстро растут до взрослого размера. Этот процесс в питательных средах может занять несколько часов.
Когда трофозоит достигает своего окончательного размера, он начинает готовиться к процессу деления клеток.
В профазе кариосома делится и образуются хромосомы. Они насчитали от шести до восьми хромосом. После этого образуется ахроматический веретен, и хромосомы располагаются в экваторе. На этом этапе хромосомы являются нитевидными.
Затем хромосомы становятся шаровидными, а веретено показывает среднее сужение. В анафазе цитоплазма удлиняется и начинает делиться.
В конце процесса цитоплазма разделяется на сужение и образуются две дочерние клетки. Они имеют тот же хромосомный заряд, что и материнская клетка.
Фаза кисты
Когда амебы начинают образовывать кисты, уменьшают их размер. Кроме того, видно, что они теряют подвижность.
Эти преквистические структуры образуются путем деления трофозоитов. Когда они входят в фазу кисты, они принимают округлую форму.
Стенка кисты секретируется из протоплазмы прецистической амебы. Эта стена двойная.
Как только стенка кисты сформировалась, ядро увеличивается в размерах. Впоследствии происходит первое митотическое деление. В двуядерном состоянии образуется вакуоль гликогена.
Затем происходят два последовательных митоза, пока киста не станет восьмиядерной. В этом состоянии вакуоль гликогена реабсорбируется.
В восьмиъядерном состоянии цисты выделяются фекалиями хозяина.
Симптомы инфекции
Кишечная палочка Это считается непатогенным. Тем не менее, было предложено обсудить его патогенность. Симптомы, связанные с инфекцией вида, в основном диарея. Реже могут возникнуть колики или боли в животе. Лихорадка и рвота могут также появиться.
патогенность
Считалось, что Кишечная палочка Он ведет себя как комменсалист. Тем не менее, два исследования, проведенные в Ирландии и Швеции, показали связь между видами и желудочно-кишечными проблемами..
У пациентов наблюдалась частая диарея, в некоторых случаях с болями в животе и коликами. Во всех случаях единственным видом, найденным в кале, был Кишечная палочка.
У большинства пролеченных пациентов отмечался дискомфорт в кишечнике в течение длительных периодов времени. В одном из случаев представлены хронические расстройства в течение более пятнадцати лет.
Ограничение хоста
Этот вид связан только с людьми и родственными приматами. Кисты макаки (Макаки резус) заразили людей. С другой стороны, цисты в фекалиях человека вызвали инфекцию у разных видов macacus.
В случае других животных, удаленных от приматов, заражение Кишечная палочка.
эпидемиология
Заражение этого вида происходит при проглатывании зрелых кист. Передача фекально-оральная.
О его присутствии сообщалось примерно у 50% людей. Тем не менее, процент инфекции является переменной.
В развитых странах было указано, что у пациентов без симптомов заболеваемость составляет 5%. В случае людей с любыми симптомами, процент увеличивается до 12%.
Процент заболеваемости резко увеличивается в развивающихся странах. Особенно это связано с плохими санитарными условиями. В этих регионах заболеваемость кишечная палочка это 91,4%.
Факторы риска
Инфекция с Кишечная палочка напрямую связано с неподходящими санитарными условиями.
В районах, где фекалии не обрабатываются должным образом, уровень инфекции высок. В этом смысле необходимо просвещать население относительно гигиенических мероприятий..
Очень важно мыть руки после дефекации и перед едой. Точно так же не питьевая вода не должна употребляться.
Другие способы избежать заражения, это правильно мыть фрукты и овощи. Также следует избегать передачи половым путем через орально-анальный путь..
лечение
Как правило, нет необходимости применять лечение при выявлении Кишечная палочка в кале пациента. Однако, если это единственный вид, присутствующий и у которого есть симптомы, можно использовать другие лекарства.
Лечение, которое показало наибольшую эффективность, представляет собой дилоксанадин фуруат. Это лекарство эффективно используется против инфекции различных амеб. Доза, которая обычно применяется, составляет 500 мг каждые восемь часов в течение десяти дней..
Метронидазол, который является антипаразитарным средством широкого спектра действия, также использовался. Было показано, что доза 400 мг три раза в день эффективна. Пациенты перестают проявлять симптомы через пять дней.
Амебиаз
Амебиаз — протозойная инфекционная болезнь, характеризующаяся язвенным поражением толстой кишки, склонностью к образованию абсцессов в различных органах и хроническому течению.
Амебиаз — протозойная инфекционная болезнь, характеризующаяся язвенным поражением толстой кишки, склонностью к образованию абсцессов в различных органах и хроническому течению.
Амебиаз распространен преимущественно в странах тропического и субтропического климата. По данным ВОЗ, около 10% мировой популяции людей инфицировано амебами. Ежегодная заболеваемость амебиазом составляет 50 млн случаев, летальность — 0,2%. Наиболее распространена инфекция в Индии, в Южной и Западной Африке (Нигерия, Гана и др.), в Корее и Китае, в Южной и Центральной Америке. Широкому распространению амебиаза в этих странах способствуют низкий уровень санитарных условий и невысокий социально-экономический статус. Заболеваемость амебиазом в виде спорадических случаев регистрируется в Средней Азии. В связи со значительным увеличением зарубежного туризма, притоком мигрантов из стран дальнего и ближнего зарубежья в последние годы возросло число случаев амебиаза среди граждан России. Риск заболевания амебиазом выше в Закавказье и Нижнем Поволжье.
Исторические сведения
Клиника амебной дизентерии была описана еще в трудах древнегреческого целителя Гиппократа. В последующем, в средние века, Авиценна в своем «Каноне» приводит клиническую характеристику заболевания, сопровождающегося кровавым поносом и язвенным поражением толстого кишечника.
Возбудителя болезни (дизентерийную амебу) впервые обнаружил Ф. А. Леш в 1875 г. в Петербурге в кале больного, длительное время страдавшего кровавым поносом, назвав ее Amoeba coli. Ф. А. Леш описал морфологию вегетативной стадии амебы с фагоцитированными эритроцитами и изменения в кишечнике при амебиазе. Кроме того, Ф. А. Лешем были предложены методы лабораторной диагностики амебной дизентерии, актуальные и в настоящее время.
В 1883 г. Р. Кох в Египте, проводя патологоанатомическое исследование больных, впервые обнаружил амеб в гистологических срезах тканей кишечных язв и стенках абсцесса печени. В 1891 г. Каунсильмен и Леффлер выделили заболевание в самостоятельную нозологическую форму под названием амебной дизентерии. В настоящее время оно сохраняется для обозначения амебного поражения кишечника, а под названием «амебиаз» подразумевается поражение любого органа Entamoeba histolytica. Ф. Шаудин в 1903 г., изучив морфологию и биологию амеб, обитающих в кишечнике, дифференцировал их и назвал патогенную амебу Entamoeba histolytica, а непатогенную — Entamoeba coli.
В 1912 г. в практику лечения амебиаза был введен солянокислый эметин, отличающийся высокой амебоцидной активностью.
Учитывая отcутствие патологических изменений в кишечнике во многих случаях паразитирования E. histolytica, Э. Брумпт в 1925 г. разделил E. histolytica на два самостоятельных вида: патогенный (E. dysenteria) и непатогенный (E. dispar).
Этиология
Большинство видов амеб, обитающих в кишечнике человека, не являются патогенными (Entamoeba dispar, Entamoeba hartmanni, Entamoeba coli, Endolimax nana, Iodamoeba butschlii и Blastocystis hominis), только Е. histolytica может вызывать инвазивные инфекции у человека.
Возбудитель амебиаза — E. histolytica относится к царству Protista, типу Amoebozoa, классу Archamoebae, семейству Entamoebidae, роду Entamoeba.
Жизненый цикл Е. histolytica включает две стадии: вегетативную (трофозоит) и стадию покоя (циста).
Цисты обеспечивают сохранение вида во внешней среде. Они обнаруживаются в испражнениях реконвалесцентов и цистоносителей.
Попав в нижние отделы тонкой кишки, цисты эксцистируются, давая поколение трофозоитов, размножающихся активных паразитов, которые мигрируют в другие отделы кишки.
Выделяют четыре формы вегетативной стадии возбудителя (трофозоитов): тканевую, Е. histolytica forma magna (эритрофаг), просветную — Е. histolytica forma minuta, предцистную. В просвете толстой кишки обитает просветная форма, питается детритом и бактериями, не причиняя вреда хозяину. Просветная форма Е. histolytica имеет округлую или овальную форму, размер 20 мкм, подвижная, в ее вакуолях содержатся бактерии. Она никогда не фагоцитирует эритроциты. Ее выявляют у лиц, перенесших острую форму кишечного амебиаза, у больных хроническим амебиазом в период ремиссии, а также у носителей.
Заболевание развивается лишь при переходе просветной формы в тканевую. Тканевые формы амеб обнаруживаются только при остром амебиазе непосредственно в пораженной ткани, в испражнениях редко. Их размеры достигают 30–40 мкм и более. Трофозоиты, внедряясь в слизистую и подслизистую оболочки толстого кишечника, приобретают при этом способность фагоцитировать эритроциты, превращаясь в эритрофаг, вызывают некроз и появление язв.
Предциста является переходной формой Е. histolytica от просветной к цисте. Ее размер 10–18 мкм. Заглоченных бактерий, эритроцитов и других клеточных элементов не содержит.
Все формы вегетативной стадии Е. histolytica быстро погибают во внешней среде.
Эпидемиология
Источником возбудителя инфекции является человек, выделяющий с фекалиями цисты амеб. Механизм передачи фекально-оральный. Пути передачи — водный, алиментарный, контактно-бытовой. Факторами передачи амебиаза могут быть пищевые продукты, почва, вода, предметы обихода. Возможна передача амеб половым путем среди гомосексуалистов. Степень пораженности населения зависит от условий быта, водоснабжения, санитарного состояния населенных пунктов. Болезнь распространена в зонах с жарким и сухим климатом и носит преимущественно спорадический характер.
Патогенез и патоморфология
Цисты Е. histolytica, попавшие в желудок с водой или пищей, поступают в кишечник без существенных изменений. В тонком кишечнике оболочка цисты растворяется, из освободившейся амебы после ее деления образуется 8 одноядерных амеб — трофозоитов, которые опускаются к месту своего паразитирования — в верхние отделы толстой кишки, где продолжают размножаться и где формируется просветная форма амеб, которые живут в просвете толстой кишки, питаясь бактериями, грибами, детритом. В этом случае развитие инвазии может протекать по типу бессимптомного носительства. Под воздействием ряда факторов (иммунодефицитное состояние, дисбиоз толстой кишки, голодание, стресс и др.), просветные формы дизентерийной амебы могут превращаться в тканевые формы паразитов. Под воздействием цитолизинов и протеолитических ферментов амеб происходит повреждение слизистой оболочки, где возбудитель интенсивно размножается, образуется первичный очаг в виде микроабсцесса, который вскрывается в полость кишки с образованием язвы. Язвы имеют неровные подрытые края, дно покрыто некротическими массами темно-серой окраски, располагаются группами или поодиночке, часто в поперечном направлении. Они могут сливаться между собой, образуя обширные, до нескольких сантиметров, поражения. На слизистой кишечника отсутствует синхронность в степени развития язв, т. е. можно одновременно обнаружить мелкие эрозии, «цветущие язвы», заживающие язвы и рубцы после заживших язв. Чаще язвенный процесс развивается в слепой и восходящей частях толстой кишки, реже в сигмовидной и прямой кишках. Возможно поражение всей толстой кишки. При хроническом амебиазе в стенке кишки скапливается большая масса грануляционной ткани в форме опухолевидного образования — амебомы.
В результате проникновения амебы в брыжеечные сосуды происходит занос паразита в другие органы, где развиваются абсцессы. Наиболее часто абсцессы формируются в печени, реже в легких, головном мозге, почках, поджелудочной железе.
Приобретенный иммунитет при амебиазе является нестойким и нестерильным, не защищает от рецидивов и реинфекции.
Клиническая картина
В зависимости от клинических проявлений выделяют следующие формы амебиаза:
а) кишечный амебиаз — острый и хронический;
б) внекишечный:
• амебный абсцесс печени;
• амебный абсцесс легких;
• амебный абсцесс мозга;
• мочеполовой амебиаз;
• кожный амебиаз.
Кишечный амебиаз, или амебная дизентерия, — основная и наиболее часто встречающаяся форма инфекции. Инкубационный период длится от 1–2 недель до нескольких месяцев. Начало болезни может быть острым или с продромальными явлениями, в виде недомогания, головной боли, понижения аппетита. Основным симптомом заболевания является расстройство стула. Вначале стул каловый, обильный, со слизью, 5–6 раз в сутки, через 4–7 дней он теряет каловый характер, представляет собой стекловидную слизь с примесью крови, приобретая вид «малинового желе». В острой фазе болезни возможны постоянные схваткообразные боли в животе. Возможны варианты преимущественного поражения разных отделов толстой кишки. Нередко наблюдается биполярный цекосигмоидный вариант. В случаях поражения прямой кишки появляются мучительные тенезмы. При амебном тифлите возможно поражение червеобразного отростка, что проявляется симптомами аппендицита.
Температура тела нормальная или незначительно повышена. Интоксикация не выражена. Живот вздут, при пальпации мягкий, болезненный по ходу толстого кишечника.
При колоноскопии обнаруживают отечность, очаги гиперемии 5–15 мм в диаметре, на складках слизистой оболочки появляются мелкие приподнятые узелки, на месте которых через 1–2 недели формируются язвы с отечными, подрытыми краями и дном с некротическими массами. Язвы окружены пояском гиперемии, слизистая оболочка вне зон поражения мало изменена.
Острые проявления кишечного амебиаза сохраняются обычно 4–6 недель. Затем состояние больных улучшается, наступает ремиссия (от нескольких недель до нескольких месяцев). При отсутствии лечения болезнь приобретает хронический характер с рецидивирующим или непрерывным течением. Длительность хронического амебиаза без специфического лечения возможна десятилетиями. Развиваются астения, анемия, похудание, вплоть до кахексии. В периферической крови наблюдаются признаки анемии, эозинофилия, моноцитоз, лимфоцитоз, увеличение СОЭ.
У ослабленных лиц, на фоне лечения глюкокортикостероидами, у беременных, у детей до двух лет наблюдается молниеносная кишечная форма амебиаза, для которой характерны обширные изъявления толстой кишки, кровотечения, перфорация, перитонит, токсический синдром.
В редких случаях у больных обнаруживают амебому — специфическую воспалительную гранулему, локализующуюся чаще в слепой и восходящей кишках. При пальпации живота ощущается как опухолевидное образование. При эндоскопии может ошибочно расцениваться как рак или саркома. Исчезает после специфической терапии.
При кишечном амебиазе могут развиться осложнения: перфорация кишечной язвы, перитонит, кишечное кровотечение, отслойка слизистой оболочки и ее гангрена, специфический аппендицит, стриктура кишки, выпадение прямой кишки, присоединение вторичной инфекции.
Из внекишечных форм амебиаза наиболее часто встречается амебный абсцесс печени. Он может развиться при остром кишечном амебиазе или спустя несколько месяцев. Однако указания на кишечный амебиаз в анамнезе имеются лишь у 30–40% больных, а амебы в фекалиях обнаруживаются в 20% случаев. Одиночные абсцессы локализуются в задней правой доле печени и в верхних отделах. Начало заболевания острое с повышения температуры тела до 39 °С и выше, интоксикации. Лихорадка ремиттирующего, гектического, постоянного или неправильного характера, сопровождается ознобами и обильным потоотделением, болями в правом подреберье. Кожные покровы приобретают землистый оттенок, черты лица заострены. Печень увеличена, болезненна в зоне повреждения. Боли усиливаются при кашле, сотрясении и перемене положения тела. Однако при глубоком расположении абсцесса боли могут отсутствовать. Иногда развивается желтуха. Продолжительность симптомов не более 10 дней. В таких случаях быстро развиваются осложнения амебного абсцесса печени: прорыв в брюшную полость с развитием перитонита или в сердечную сумку с развитием перикардита. Летальность при таком течении болезни без специфического лечения достигает 25% и выше.
Амебиаз легких развивается при гематогенном заносе амеб в легкие или при прорыве абсцесса печени в плевральную полость. Характерным для них является — лихорадка, озноб, боль в грудной клетке, кашель, кровохарканье. Рентгенологически определяется полость в пораженном легком. Абсцессы легких нередко приводят к гнойному плевриту, эмпиеме, пневмотораксу, печеночно-легочным свищам.
При возникновении амебных абсцессов в головном мозге у больных отмечают развитие очаговых и общемозговых симптомов. Неврологическая симптоматика зависит от локализации абсцессов и степени поражения мозговых центров. Прижизненная диагностика затруднена.
Описаны амебные абсцессы селезенки, почек, женских половых органов.
У истощенных и ослабленных больных встречается кожный амебиаз, который проявляется эрозиями и язвами, малоболезненными на коже перианальной области, промежности, ягодиц, живота.
Диагностика
Наиболее надежным методом диагностики кишечного амебиаза является ректороманоскопия с немедленной микроскопией ректального мазка. Промежуток времени от момента выделения фекалий до исследования не должен превышать 15–20 мин. В первую очередь исследованию подлежат неоформленные фекалии со слизью и кровью, так как именно в них находятся вегетативные формы амеб. Исследуемый материал помещают в чистую сухую посуду, стерилизованную только кипячением, так как вегетативные формы амеб весьма чувствительны к химическим веществам (дезсредствам).
Более точным методом диагностики является колоноскопия с биопсией язвенных поражений, где обнаруживаются гематофаги амеб.
Учитывая, что не всегда удается обнаружить амеб в кале, используются серологические методы диагностики: реакция непрямой гемагглютинации, реакция иммунофлуоресценции, иммуноферментный анализ и др.
В случаях внекишечного амебиаза необходимо комплексное инструментальное обследование (рентгенологические, ультразвуковые методы исследования, сканирование, томография) с учетом специфической локализации абсцесса, обусловленного гистолитической амебой.
Лечение
Препараты, используемые для лечения амебиаза, можно разделить на две группы:
1. Просветные амебоциды: Этофамид, Клефамид, Дилоксанида фуроат, Паромомицин (упомянутые препараты в России не зарегистрированы).
Препараты этой группы используют для лечения бессимптомных носителей, а также после завершения лечения тканевыми амебоцидами с целью профилактики рецидивов.
2. Системные тканевые амебоциды (5-нитромидазолы): метронидазол, тинидазол, орнидазол, секнидазол.
Тканевые амебоциды применяют для лечения кишечного амебиаза и абсцессов любой локализации.
Хорошую переносимость продемонстрировали дилоксанида фуроат и паромомицин, которые практически не всасываются в кровь.
Применение антибиотиков показано в случае непереносимости метронидазола и при развитии перфорации кишечника с перитонитом.
Сочетания препаратов, дозы, курсы терапии зависят от формы и тяжести амебиаза.
Препаратом выбора для этиотропной терапии является метронидазол (Флагил), назначаемый по 750 мг × 3 раза в сутки внутрь, курс 10 дней.
При непереносимости метронидазола:
При нетяжелой форме кишечного амебиаза и амебоносительстве рекомендуется:
При амебном абсцессе печени: метронидазол по 750 мг 3 раза в день, 10 дней, или по 500 мг в/в 4 раза в день, курс 10 дней, или по 2,4 г в день внутрь, 1–2 дня. Одновременно антибиотики широкого спектра действия в течение 10 дней.
Хирургическое лечение проводится при угрозе прорыва абсцесса или при неэффективности консервативной терапии.
В комплекс лечения колитического синдрома включают Энтероседив по 2 таблетки 3 раза в день, 10 дней.
Профилактика
Основным подходом к профилактике амебиаза является улучшение жилищных условий и водоснабжения, повышение безопасности пищевых продуктов, раннее выявление и лечение больных и цистоносителей, санитарное просвещение.
Так как цисты E. histolytica чрезвычайно устойчивы к химическим дезинфицирующим средствам, в том числе к препаратам хлора, и могут выживать при разных уровнях pH и осмотического давления, следует употреблять кипяченную воду. В эндемичных регионах, в связи с возможной контаминацией цистами дизентерийной амебы пищевых продуктов, в частности, фруктов и овощей, лучше употреблять в пищу только термически обработанные продукты и фрукты с сохранившей целостность оболочкой.
Литература
Н. Х. Сафиуллина, кандидат медицинских наук
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
Г. К. Аликеева, кандидат медицинских наук
Е. В. Кухтевич, кандидат медицинских наук