дискератоз пищевода что это такое
Врожденный дискератоз
Врожденный дискератоз – крайне редкое генетическое заболевание, классическая клиника которого включает локальную гиперпигментацию кожных покровов, дистрофию ногтевых пластинок и лейкоплакию. Также возникает депрессия костного мозга, что проявляется апластической анемией, иммунодефицитом и кровотечениями. Часто врожденный дискератоз осложняется злокачественными новообразованиями. Диагностика подразумевает сопоставление клинических симптомов и выявление дефектов кариотипа при помощи кариотипирования или флуоресцентной гибридизации. Лечение заключается в восстановлении нормальной функции костного мозга путем его трансплантации или фармакологической стимуляции. Параллельно проводится симптоматическая терапия.
Общие сведения
Врожденный дискератоз – генетически обусловленный синдром, проявляющийся недостаточностью костного мозга и совокупностью специфических симптомов. Впервые классическая триада заболевания была описана в 1906 году немецким дерматовенерологом Цинссером. В 1930-х годах Коул и Энгман дополнили описание, после чего патология получила второе название – синдром Цинссера-Коула-Энгмана. На данный момент клиническая характеристика заболевания, помимо классической триады, включает другие симптомы и синдромы. Патология встречается крайне редко, распространенность – 1:1000000. Представители мужского пола болеют в 4,7 раз чаще, чем женского. Манифестация заболевания происходит в возрасте от 5 до 15 лет, поэтому первым с ним сталкивается педиатр. Симптомы развиваются постепенно, наиболее выраженная клиническая картина приходится на возраст 25-30 лет и старше. Как правило, больные умирают от осложнений в виде вторичных инфекций, злокачественных новообразований и внутренних кровотечений.
Причины врожденного дискератоза
Симптомы врожденного дискератоза
Классический вариант врожденного дискератоза включает в себя триаду симптомов: дистрофические изменения ногтей, гиперпигментацию кожных покровов и лейкоплакию слизистых оболочек. Более чем в 85% случаев его течение осложняется другими патологическими состояниями: апластической анемией, иммунодефицитом, аномалией развития мозжечка, умственной отсталостью, фиброзным перерождением легких или печени, злокачественным новообразованием. Заболевание развивается постепенно. До 5 лет врожденный дискератоз протекает латентно. Первые проявления могут развиваться в возрасте от 6 до 15 лет, иногда – после 20. С возрастом происходит усугубление всех симптомов и развитие осложнений.
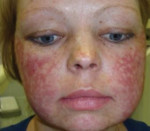
Первичным проявлением врожденного дискератоза, как правило, выступает дистрофия ногтевых пластинок. Ногти становятся тонкими и ломкими, возникает продольная исчерченность. Спустя 2-3 года к данным проявлениям присоединяется сетчатая гиперпигментация кожи с характерной локализацией – лицо, шея, верхняя часть поверхности грудной клетки. Средний размер пораженных участков – 2-8 мм в диаметре. Кожа атрофируется, приобретает коричневый оттенок, на ней могут наблюдаться телеангиэктазии. Часто возникает гипергидроз и гиперкератоз стоп и ладоней, акроцианоз, алопеция. Спустя некоторое время ногтевые пластики могут самопроизвольно отпадать, что чаще всего наблюдается на мизинцах стоп.
Более чем у половины больных в возрасте до 8-10 лет развивается гипопластическая анемия, которая в педиатрии часто расценивается как анемия Фанкони. Первые клинические проявления – частые носовые кровотечения. Вскоре происходит снижение иммунитета. Изредка анемия и иммунодефицит являются первичными признаками врожденного дискератоза. В возрасте 25-30 лет возникает поражение слизистых оболочек рта. На них могут развиваться везикулы или папулы, переходящие в эрозии; папилломы, атрофия сосочков языка, гингивит, лейкоплакия. Наблюдается выпадение зубов. Часто возникает поражение глаз – конъюнктивит, блефарит, эктропион, катаракта и глаукома. Постепенно лейкоплакия поражает и другие слизистые оболочки – мочеиспускательного канала, кишечника, половых органов. У трети больных наблюдаются умственная отсталость.
Диагностика врожденного дискератоза
Диагностика врожденного дискератоза затруднена. Заболевание встречается крайне редко и имеет большое количество клинических проявлений. Диагноз выставляется на основании всех имеющихся симптомов и синдромов, данных лабораторных анализов и гистологического исследования биоптата кожных покровов.
Общие клинические анализы позволяют установить наличие отдельных синдромов. В ОАК на ранних стадиях возможен лейкоцитоз, нейтропения, повышение СОЭ. Далее развивается панцитопения, апластическая анемия, возможны макроцитоз и повышение концентрации фетального гемоглобина. Стернальная пункция на поздних стадиях выявляет депрессию костного мозга. Гистологическое исследование пораженных участков кожи позволяет обнаружить атрофию эпидермиса, слабовыраженный гиперкератоз, увеличение пигментации базального слоя, в дерме – увеличение количества меланофагов в сосочковом и сетчатом слоях, расширение сосудов микроциркуляторного русла. Возможно нарушение структуры коллагена, гомогенизация и фрагментация его волокон. Специфическая диагностика направлена на выявление дефектов кариотипа. Проводится кариотипирование или флуоресцентная гибридизация, при которых удается установить мутацию гена в участке Xq28, редко – в 3q14.
Лечение врожденного дискератоза
Лечение врожденного дискератоза малоэффективно. Основная цель – борьба с угнетением функции костного мозга. Метод выбора – трансплантация костного мозга от родного брата или сестры, не страдающих данным заболеванием. Даже на фоне пересадки у большей части больных наблюдается реакция «трансплантат против хозяина». При невозможности провести трансплантацию показано использование анаболических гормональных средств (оксиметолон), колониестимулирующих факторов, эритропоэтинов. Лечение злокачественных новообразований у таких больных проводится при помощи протонной терапии. При лейкоплакии используются ретиноиды и Р-каротин.
Прогноз при врожденном дискератозе неблагоприятный. Почти всегда заболевание имеет летальный исход. К смерти приводят злокачественные новообразования, присоединение вторичной инфекции (в основном – пневмонии), желудочно-кишечные или другие внутренние кровотечения. Чаще всего пациенты умирают от плоскоклеточного рака ротовой полости, гортаноглотки, половых органов, мочеиспускательного канала и ЖКТ, реже – аденокарциномы поджелудочной железы, лимфомы Ходжкина.
Стоматологические признаки врожденного дискератоза
Врожденный дискератоз (ВД) – редкое наследственное заболевание, частота встречаемости которого составляет менее одного случая на миллион. Механизм унаследования до сих пор остается неопределенным. Наиболее распространенной формой наследствования является сцепленная с Х-хромосомой рецессивная форма, которая поражает в основном мужчин и обусловлена мутацией гена DKC1 маркера Xq28.
В начале 1900-х годов Zinsser и коллеги описали случай эктодермальной дисплазии, поражающей кожу, ногти и слизистую оболочку. Указанный синдром в конце концов стал известен как врожденный дискератоз, и классифицируется как один из наследственных синдромов недостаточности костного мозга (IBMFS). ВД диагностируется по трем объединённым клиническим признакам: дистрофия ногтей, лейкоплакия полости рта (белые пятна на языке и слизистой оболочке), и аномальная пигментация кожи. Хотя основные клинические признаки и описаны как единая триада, с этим синдромом связаны и некоторые другие гемопоэтические нарушения. Актуальность данного случая ВД обусловлена необычной формой манифестации и прогрессирования клинических симптомов без так называемой обычной симптоматической «классической триады». Патологическое состояние обычно развивается по классической схеме: дистрофия ногтей начинает развиваться в 6 лет, белые бляшки в полости рта появляются к 7 годам жизни, а аномальные сетчатые пигментации возникают на коже в возрасте 8 лет. Ранним диагностическим признаком может быть либо анемия, либо тромбоцитопения, однако прогрессирование панцитопении является вполне обычным признаком патологии.
ВД обычно манифестируется в возрасте от 5 до 12 лет по дерматологическим симптомам. Пигментация кожи, дистрофии и атрофии ногтей являются наиболее частыми клиническими признаками. Постановка окончательного диагноза невозможна до тех пор, пока клинические признаки не являются очевидными. Тяжелая форма панцитопении часто вызывает раннюю смертность пациентов с ВД. Пациенты с ВД имеют предрасположенность к развитию различных злокачественных опухолей, в частности к миелодиспластического синдрома (MDS) и вторичной острой миелоидной лейкемии (AML), раковым поражениям головы, шеи и пищевода.
Злокачественные новообразования у пациентов с ВД возникают, как правило, в более раннем возрасте по сравнению с аналогичными злокачественными опухолями у пациентов без ВД, а также часто являются причиной смерти больных в третьей, четвертой и пятой декаде жизни. У людей с ВД могут развиваться независимые опухоли в более чем одной анатомической области.
Нарушения в полости рта и стоматологические патологии были зарегистрированы только в нескольких случаях, при этом они проявлялись в форме гиподентии, в виде короткой и притупленной структуры корней, гипокальцификации, тонкой эмали, рецессии десен и их воспаления, отека и кровоточивости, потери альвеолярной костной ткани, периодонтита, обширного кариеса, гладкой атрофии слизистой оболочки рта, лейкоплакии и красного плоского лишая.
Клинический случай
10-летний пациент с диагнозом врожденного дискератоза обратился за помощью в отделение детской стоматологии Истамбульского университета с жалобами на обширное поражение кариесом и зубную боль.
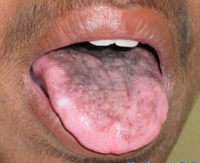
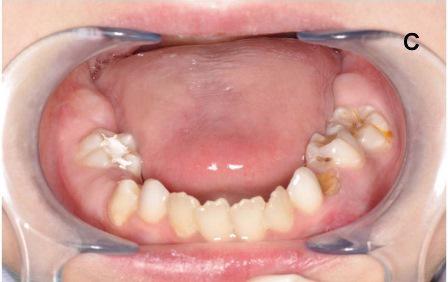
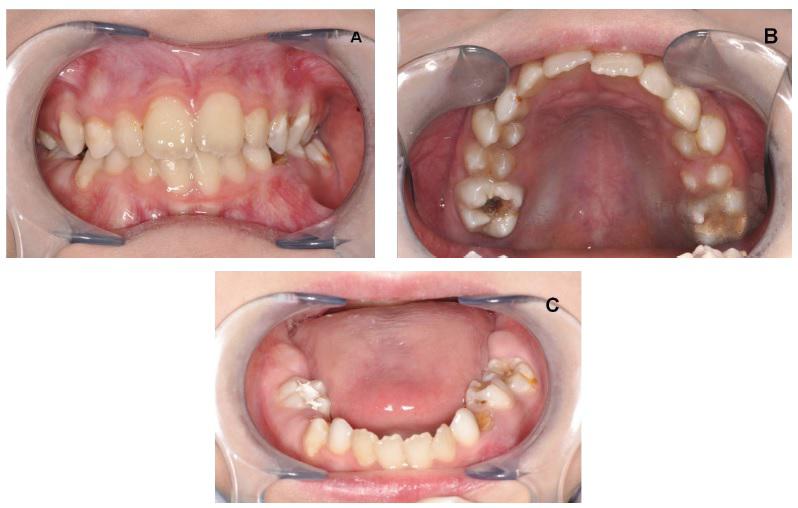
Диагностирована неудовлетворительная гигиена полости рта (КПУ=7) и обширные кариозные поражения. Первые постоянные моляры и молочные зубы верхней и нижней челюстей (53, 74, 75) имели кариозные поражения; кариес в стадии пятна отмечался в 63 и 14 зубах. Отложения зубного налета визуализировались в районе десен верхней челюсти. Размеры языка в пределах нормы, однако, обнаружена атрофия сосочков на его поверхности (Фото 1а, 1б, 1в).
Фото 1: а, б, в. Внутриротовой осмотр.
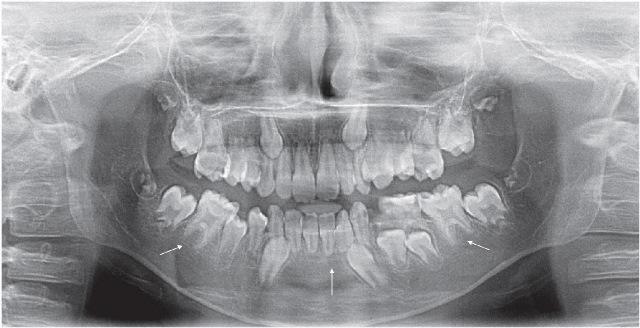
С помощью рентгенологического исследования были обнаружены короткие и притупленные формы корней резцов нижней челюсти и моляров обеих челюстей. Показатель соотношения корень/коронка был снижен в нескольких зубах (Фото 2).
Фото 2: Панорамная рентгенография.
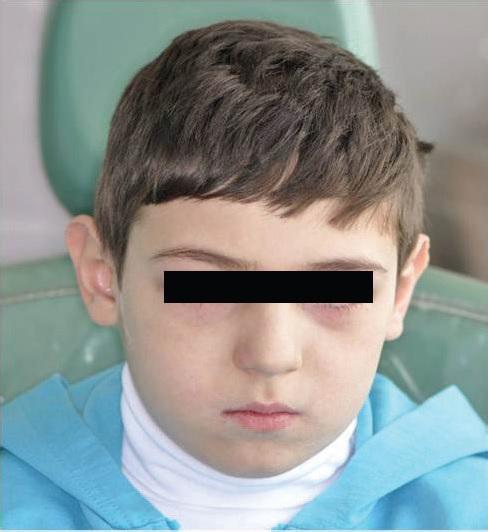
Слизистая в области углов рта была сухой и раздраженной (Фото 3). Пациенту было трудно широко открывать рот.
Фото 3: Внешний вид пациента.
Хотя пациент и выглядел бледным, основные физиологические показатели находились в пределах нормы. Диагностированы сухость губ, выворот нижнего века, слезотечение (Фото 3). Слезотечение возникало в результате гиперплазии эпителиальной выстилки слезной точки.
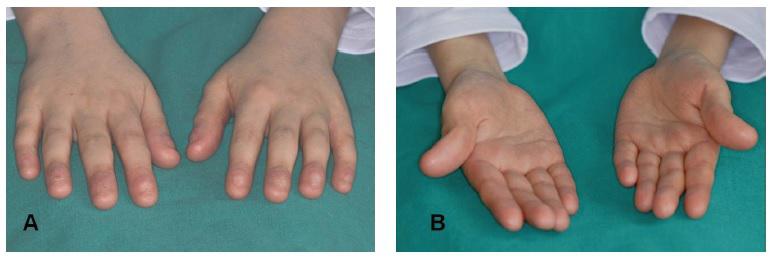
Первые дерматологические жалобы пациента сводились к обширным петехиям на коже в возрасте 2 лет. Проведенные гематологические тесты диагностировали апластическую анемию. Подобных случаев в семье не наблюдалось, у сестры аналогичных признаков не было. В возрасте 4 лет была выполнена трансплантация костного мозга. Дерматологические симптомы, однако, появились и после операции. Кожа пациента была тонкой, сухой и морщинистой в некоторых областях, диагностированы пальмоплантарный гиперкератоз и синдактилия пальцев. На пальцах находились рудиментарные формы ногтей, на некоторых фалангах ногтей вообще не было (Фото 4а и 4б).
Пациент страдал от зубной боли. Был проведен комплекс эндодонтического лечения молочных моляров, восстановлены кариозные дефекты постоянных зубов. Пациенту планировалось проведение полного комплекса профилактических процедур во время последующего лечения. Гигиена полости рта была улучшена до оптимального уровня, а также проведена ортодонтическая консультация по поводу умеренного изменения прикуса.
Обсуждение
Врожденный дискератоз является очень редким синдромом. Он обычно проявляется в возрасте от 5 до 12 лет и имеет специфические стоматологические признаки. В данном случае ВД был идентифицирован 5 лет назад. В подавляющем большинстве случаев патология диагностируется именно у мужчин. Соотношение пораженных мужчин и женщин составляет 13:1. В данном случае пациент также мужского пола.
В некоторых случаях были описаны стоматологические изменения при ВД, которые включают в себя поражение альвеолярной кости, воспаление десен, гипоминерализацию зубов, лейкоплакию слизистой полости рта, повышенный уровень кариеса, гиподентию, тонкую структуру эмали, агрессивный пародонтит, интраоральную коричневую пигментацию, потерю зубов, тауродонтизм, специфическую короткую затупленную структуру корней.
Brown указывал на то, что белые пятна некротического эпителия или возможная кандидозная инфекция начинают проявляться в возрасте 5-14 лет. Периодические язвы и очаги эритроплакии возникают в возрасте 14-20 лет, а эрозивная лейкоплакия и карцинома в период 20-30 лет.
Кариес в раннем возрасте является наиболее часто встречающимся симптомом, который диагностируется у 17% больных с ВД наряду с другими стоматологическими патологиями, такими как короткая и притупленная форма корней и заболевания пародонта. Эти изменения, очевидно, связаны с аномалиями структуры эктодермального листка, в результате чего возникают дефекты эмалевого органа или эпителиального прикрепления. В данном случае были определены короткие притупленные корни, обширные кариозные поражения и минимальное отложение зубного налета. Со слов родителей также известно, что у пациента отмечался кариес в раннем детском возрасте.
Atkinson и коллеги исследовали 17 человек с ВД. Наиболее распространенными стоматологическими изменениями были лейкоплакия слизистой оболочки рта – 65%, снижение соотношения корень/коронка зуба – 75%, легкая форма тауродонтизма – 57%. Лейкоплакия языка, согласно данных Brown, развивается в возрасте семи лет. Хотя лейкоплакия слизистой полости рта является одним из основных стоматологических признаков у пациентов (87%), которые страдают ВД, у нашего пациента данной патологии не было диагностировано. Снижение соотношения корень/коронка зуба и легкая форма тауродонтизма были определены с помощью радиографии. Поскольку длина корней у пациентов с ВД уменьшается, неудивительно, что тауродонтизм был диагностирован и в нашем случае.
Развитие корневой системы начинается после завершения образования коронки. Раннее развитие корней постоянных зубов начинается с центральных резцов в возрасте 3 лет. Корни вторых постоянных моляров начинают формироваться в возрасте 7-8 лет. Факторы, влияющие на общее развитие зубов (радиация, химиотерапия, или пересадка гемопоэтических стволовых клеток) в данном периоде, могут нарушить формирование корневой системы.
В исследованиях Atkinson и коллег изменения мягких тканей полости рта были обнаружены в 12 из 17 больных с ВД. Данные признаки были классифицированы по внешнему виду и по местоположению в следующие категории: лейкоплакия (за исключением белой линии), эритема, коричневая пигментация, атрофия сосочков языка. В данном случае была диагностирована атрофия сосочков языка.
Davidovich и коллеги исследовали случай с ВД, при котором на рентгенограмме была идентифицирована обширная атрофия альвеолярной костной ткани в квадранте от молочных клыков до вторых молочных моляров. В нашем случае мы не наблюдали потери объема альвеолярной кости.
Также Davidovich и коллеги обобщили предоперационные, оперативные и послеоперационные аспекты лечения, которые важны в подобных случаях.
Стоматологическое лечение ребенка с врожденным дискератозом после трансплантации костного мозга.
(I) Предоперационные аспекты
(б) Цели стоматологического лечения
(II) Оперативные аспекты
(III) Послеоперационные аспекты
Стоматологическое лечение должно соответствовать основным определенным целям общего лечения.
В качестве восстановительных материалов могут быть использованы амальгама или стеклоиономерный материал, если сухое операционное поле не может быть обеспечено.
Важно использовать профилактические средства по типу фторид лаков.
В нашем случае пациенту после восстановительного лечения был обеспечен полный комплекс профилактических мер.
Заключение
При ведении пациентов с врожденным дискератозом необходимо использовать междисциплинарный подход к реализации стоматологического и общего лечения. Гематолог, анестезиолог, пародонтолог и детский стоматолог играют решающие роли в планировании и проведении стоматологического лечения. Необходимо регулярное наблюдение за пациентом в связи с возможностью возникновения злокачественных изменений в полости рта и в других областях со слизистой оболочкой.
Авторы: Mine Koruyucu, Pelin Barlak, Figen Seymen
Faculty of Dentistry, Department of Pedodontics, Istanbul University, 34093 Istanbul, Turkey
Опухоли пищевода
Доброкачественные опухоли пищевода
Встречаются редко, протекают бессимптомно до определенных размеров, могут выявляться как случайная находка при рентгенологическом исследовании или фиброгастродуоденоскопии. Опухоли могут расти преимущественно в просвет (экзофитные эпителиальные опухоли, полипы) или интрамурально (эндофитные, неэпителиальные опухоли).
Внутрипросветные или эпителиальные:
1. Папиллома (из многослойного плоского эпителия пищевода) — единичные или множественные папилломы имеют четкие, ровные или бугристые контуры с характерным внутренним рельефом (сосочковый, бородавчатый или шагреневый). Иногда выступающие в просвет пищевода папилломы напоминают цветную капусту. Опухоли растут на ножке или широком основании. Врожденные папилломы (папиллярная фиброма из эктопированных клеток) чаще выявляются в раннем возрасте, приобретенные обычно развиваются на фоне хронического эзофагита
2. Аденома (аденоматозные полипы) — из железистого эпителия или в нижней трети пищевода — из эктопированных участков слизистой желудка; чаще встречается в абдоминальном отделе пищевода; бывает на ножке, на широком основании, имеет гладкую поверхность ярко-розового цвета; на длинной ножке — флоттирующая папиллома.
Внутрипросветные опухоли могут осложниться кровотечением.
Опухоли имеют высокий процент малигнизации, поэтому их необходимо удалять.
Внутристеночные, или интрамуральные, являются подслизистыми, выявляются тогда, когда опухоль больших размеров, происходит выбухание слизистой:
• лейомиомы (75% от общего числа внутристеночных опухолей) ;
Внутристеночные опухоли могут осложняться кровотечением, изъязвляться, нарушать нормальную проходимость пищевода вплоть до субстеноза, малигнизироваться.
Лейомиома пищевода — доброкачественная опухоль, которая выявляется в виде выбухающего в просвет округлого образования на широком основании с гладкой поверхностью и четкими границами, которая при инструментальной «пальпации» имеет плотноэластичную консистенцию и легко смещается. Лейомиомы растут в плотно-эластичной капсуле, рост медленный, слизистая оболочка под опухолью хорошо смещается, подвижна (это очень важный диагностический симптом). Как правило, слизистая над образованием не изменена, но в ряде случаев слизистая над опухолью может воспаляться вплоть до эрозирования и изъязвления. При выявлении лейомиомы, если слизистая над опухолью не изменена, биопсия не рекомендуется.
Наблюдать через полгода и впоследствии 1 раз в год в зависимости от характера дисплазии, если производилась биопсия слизистой оболочки, покрывающей опухоль, так как при этом возрастает риск малигнизации.
Если опухоль растет, нарушает проходимость пищевода, изъязвляется, осложняется кровотечением, показано оперативное лечение.
Липома пищевода — размерами до 10 мм, имеет вид уплощенного образования с фестончатыми краями серо-желтого цвета.
Злокачественные опухоли пищевода
Рак пищевода встречается у 5% больных злокачественными опухолями.
Преобладают мужчины пожилого и старческого возраста (80% пациентов старше 60 лет). На долю аденокарциномы приходится 5-10% злокачественных опухолей, а более 90% всех злокачественных опухолей пищевода являются плоскоклеточным раком.
К предрасполагающим факторам относят курение, злоупотребление алкоголем, особенности питания (горячая, жирная пища, копчености), ахалазию кардии, гастроэзофагеальную рефлюксную болезнь, стриктуры, полипы, дивертикулы пищевода.
Эзофагоскопия с биопсией имеет ключевое значение в диагностике злокачественных опухолей пищевода, в том числе для выявления ранних признаков рака и морфологической верификации диагноза.
Ранними эндоскопическими признаками рака пищевода являются локальное утолщение и ригидность стенки, сглаженность складки или складок, выявление участка измененного цвета, контактное кровотечение.
Раки пищевода могут расти как экзофитно, так и эндофитно или иметь смешанный рост.
Для экзофитной формы рака пищевода характерны раковые узлы с неровными краями и грубой поверхностью, на которой наблюдаются кровоточащие изъязвления, некротические массы и фибринозные налеты, сужение просвета. Нередко опухоль изъязвляется и имеет вид кратера с распадом в центре, плотными и ригидными краями.
При эндофитном росте наблюдаются стенозирующий (характерны циркулярное сужение просвета пищевода с ригидными стенками, сглаженность складок, измененная окраска с цианотичным оттенком и контактной кровоточивостью) и инфильтративно-язвенный (сопровождается также плоскими кровоточащими изъязвлениями, создающими картину «рваного рельефа») варианты опухоли.
Во всех случаях выявления злокачественных опухолей пищевода необходима множественная биопсия, особенно на границе опухоли со здоровыми тканями.
Аденокарцинома эндоскопически выглядит следующим образом:
• мозговидно-язвенная форма имеет вид бугристых образований серо-желтого цвета или узлов, похожих на цветную капусту, с геморрагиями и очагами некроза на поверхности; опухоль обычно распространяется вдоль пищевода и деформирует его просвет, имеет тенденцию быстро изъязвляться, а при инструментальной «пальпации» и биопсии определяется ригидность образующих опухоль тканей;
• сосочковая форма представлена разрастающимися полиповидными образованиями красного цвета, деформирующими просвет пищевода; при инструментальной «пальпации» и биопсии ткани опухоли мягкие, отделяются крупными фрагментами, легко и обильно кровоточат;
• фунгоидная, или грибовидная, форма представляет собой одиночный сплющенный узел на широком основании;
• язвенная форма выявляется как язва неправильной формы с несколько приподнятыми и изъязвленными краями, дно язвы неровное, с серо-грязным налетом; при инструментальной «пальпации» и биопсии определяется ригидность дна, краев язвы и периульцерозной зоны.
Плоскоклеточные ороговевающие или базально-клеточные раки обычно растут эндофитно, подслизисто, равномерно циркулярно суживая просвет пищевода, стенка в зоне опухолевого роста ригидная, имеет белесый оттенок, легко контактно ранима, кровоточит.
ЭНДОСКОПИЧЕСКАЯ КЛАССИФИКАЦИЯ РАКА ПИЩЕВОДА
1. Ранний рак пищевода. Его обнаружение зависит от оценки изменений цвета. И белые, и красные пятна могут быть первым проявлением небольшого рака.
Выделяются следующие типы:
а) белый — приподнятый;
б) красный — эрозивный;
в) смешанный — эрозивный и приподнятый;
г) скрытый (диагностируется только с помощью окрашивания).
2. Более поздние стадии рака пищевода
а) полиповидный «злокачественный полип»;
б) язвенная форма («злокачественное изъязвление»).
• Рак более поздних стадий, неклассифицируемый.
По данным В. Т. Ивашкина и соавт. при эндоскопии рак пищевода I стадии выглядит как небольшое выбухание слизистой оболочки. У больных II стадией рака отмечается ригидность стенки пищевода — она остается неподвижной не только под влиянием пульсаций сердца, аорты,
дыхательных движений, но и при инструментальной «пальпации». Рак III и IV стадии выглядит как бугристая сероватая масса, легко кровоточащая при инструментальной «пальпации». При развитии распада виден кратер с подрытыми краями. Рекомендуется брать биопсийный материал
из не менее чем 5-6 мест из краев кратера.
Саркомы пищевода встречаются в 200 раз реже рака и составляют 8% сарком пищеварительного тракта; эндоскопически делятся на экзоэзофагеальные, интрамуральные (инфильтрирующие), эндоэзофагеальные. Наиболее частыми видами саркомы являются изолированный лимфогранулематоз, ретикулосаркома и лимфосаркома (злокачественные лимфомы), имеющая очаговую и диффузную формы. Реже встречаются фибросаркомы, миосаркомы, меланосаркомы и другие виды сарком.
Саркома пищевода мало отличима от рака, ей более свойственны плоские и многочисленные изъязвления, мягкость консистенции, сохраненная эластичность стенок, меньшая контактная кровоточивость, большая протяженность поражения, отсутствие супрастенотического расширения, яркость цвета.
Более точный ответ дают биопсия и цитологическое исследование биоптата.
Опухоли пищевода могут осложняться кровотечением, нарушением проходимости (стенозом), пенетрацией, перфорацией.